Педикулез и чесотка какие это заболевания
Такая проблема, как чесотка и педикулез знакома многим. Оба эти паразитарные заболевания передаются от человека человеку во время контакта. У многих людей они ассоциируются с антисанитарией. И это утверждение в какой-то степени верно. Однако такие болезни могут возникать и в благополучных семьях, имеющих высокий социальный статус.
Чесотка
Чесоткой называют паразитарное заболевание кожного покрова, вызванное чесоточным клещом. Особенностью микроскопических паразитов является половой диморфизм: женские особи гораздо крупнее самцов (в длину их тело достигает 0,3-0,5 мм). Спариваются клещи на поверхности кожи. После чего самец погибает, а самка готовится откладывать яйца. Именно для этого ей и нужны белки человеческой кожи, в которой она проделывает извилистые ходы. Через 2-4 суток из яиц появляются личинки. Они выползают на поверхность кожного покрова, чтобы вырасти и стать половозрелыми особями, на что уходит около двух недель.
Устойчивость к низким температурам, а также к различным дезинфицирующим препаратам является еще одной особенностью паразитов.

Чесотка
Одним из главных признаков заражения чесоткой является контакт с больным человеком. Также причиной этого могут стать общие постельные принадлежности, одежда и предметы обихода. Поэтому велика вероятность заражения и бытовым путем.
Симптомами чесотки являются:
- сильный зуд, который особенно проявляется в ночное время суток;
- наличие чесоточных высыпаний на теле в виде подкожных узелков и пузырьков – в большей степени их можно обнаружить на нежных участках кожи: на животе, в паховой области, а также в межпальцевых промежутках и на запястьях. У детей чесоточным клещом может быть поражена большая часть тела, и даже лицо;
- наличие чесоточных ходов – представляют собой серые извилистые линии, длина которых достигает несколько сантиметров;
- гнойничковые прыщи – они образуются в местах сильных расчесов, которые способствуют развитию бактериальной инфекции.
Данные признаки могут проявляться спустя 10- 15 дней с момента заражения.
Лечение чесотки можно проводить в домашних условиях. Для этого применяют бензилбензоат, Перметрин или Спрегаль. Также можно использовать серную мазь, которую втирают в тело на протяжении 5 дней.
Для достижения максимального результата необходимо провести обработку постельного белья и нательных вещей. Их следует прокипятить и подвергнуть термической обработке. Одежду, которую стирать и гладить при высоких температурах нельзя, следует упаковать в пакет и плотно закрыть. Воспользоваться ею можно по происшествию семи дней. Именно столько нужно времени, чтобы паразиты погибли.
Педикулез
Педикулез – еще одна разновидность кожного заболевания, возбудителями которого являются вши. Эти паразиты гораздо крупнее чесоточных клещей и могут достигать в длину до 2 мм. На теле человека могут жить два вида паразитов: человеческая вошь и лобковая вошь.
Платяные и головные вши не являются отдельными видами, это не что иное, как морфотипы. Место обитания – их главная отличительная особенность: головная вошь живет в волосяном покрове головы, платяная вошь – в вещах. Если они окажутся рядом, то вполне могут спариваться.
Питанием для вшей служит человеческая кровь. Продолжительность жизни паразитов составляет более месяца. Размножаются вши достаточно быстро: в день одна самка откладывает до 5-7 яиц, которые при помощи специального секрета прочно крепит к волосам. Через неделю появляется нимфа, которая перевоплощается во взрослую особь по истечении 11 дней.

Педикулез
Симптомы педикулеза и чесотки имеют некоторое сходство, одним из которых является зуд. Его причиной становятся укусы насекомых, во время которых слюна вредителей попадает под кожу. Это приводит к сильным расчесам и появлению корок. Увидеть укусы вшей при педикулезе можно невооруженным глазом, чего не наблюдается при чесотке. Наличие экскрементов и яиц (гнид) – еще один признак заражения педикулезом.
Присутствие паразитов доставляет немалый дискомфорт человеку, в результате чего он становится нервным и раздражительным. Также снижается концентрация внимания, пропадает аппетит.
Присутствие паразитов способствует возникновению различных заболеваний. Попавшие в ранки экскременты насекомых способны стать причиной аллергии, экземы, дерматита, гнойных воспалений. Вши опасны еще и тем, что являются переносчиками стафилококковых инфекций, волынской лихорадки или сыпного тифа.
Существует множество средств от вшей, которые бывают в виде спрея, шампуня, концентрированного раствора или мази. Прекрасным профилактическим средством станет эфирное масло чайного дерева, лимона или лаванды. Достаточно всего лишь добавить несколько капель средства в шампунь, используемый для ежедневных процедур.
Что общего
Как ни странно, но особенно часто этим болезням подвержены дети. Самый высокий уровень заболеваемости чесоткой и педикулезом отмечается в школьных учреждениях.
- Школьники гораздо больше контактируют, нежели взрослые.
- Не каждый подросток соблюдает правила гигиены – использование чужих расчесок или головных уборов и т. д.
- Имеют место и ранние половые связи.
Профилактика
Чесотка и педикулез – кожные заболевания, заразиться которыми можно повсеместно: в школе, на работе, в автобусе, поезде или гостинице. Профилактика чесотки и педикулеза предусматривает соблюдение простых правил:
- Проведение своевременного осмотра, который проводится с периодичностью в 7-10 дней. Это поможет выявить зараженного человека, и ограничить его контакт в коллективе.
- Соблюдение элементарных правил личной гигиены: опрятность и своевременное мытье.
- Не пользоваться чужими вещами, расческами, а также другими предметами личной гигиены.
Проведение влажной уборки с применением моющих средств.
Инфекционные и паразитарные заболевания кожи представляют собой обширную группу в дерматологии. В нее входят поражения кожного покрова, вызываемые разными возбудителями - бактериями, вирусами, грибами и т. д. К паразитарным дерматозам относят болезни кожи, вызываемые микроорганизмами-паразитами. Некоторые из них проникают вглубь кожного покрова и проводят там весь свой жизненный цикл, другие патогенные организмы являются наружными - вши, комары, клопы, блохи, некоторые разновидности мух. Также к ним относятся клещи, обитающие на птицах и животных (кошках, голубях, крысах, собаках), на злаках, в траве, перьях подушек, соломе.
Для возникновения любого паразитарного или инфекционного заболевания кожи недостаточно только появления патогена, для его активизации необходимы определенные условия - состояние организма (травма кожного покрова, слабый иммунитет) и внешней среды (загрязненность, запыленность, повышенная температура). Подробнее о симптомах, лечении и видах возбудителей, входящих в данную группу, поговорим ниже.
Что это такое
Паразитарные заболевания кожи — это патологии, возбудителями которых являются бактерии, грибки и животные-паразиты, проникающие в кожный покров человека. Они могут находиться все время под слоями дермы или обитать снаружи. Большинство из них вызывают серьезные болезни, ведь паразиты живут за счет организма хозяина, поглощая его витамины, полезные вещества и клетки. При этом патогены отравляют хозяина отходами своей жизнедеятельности. Симптомы заражения паразитарным заболеванием кожи проявляются не сразу. Они полностью зависят от жизненного цикла возбудителя. Отходы их жизнедеятельности негативно воспринимаются организмом человека. В связи с этим, когда паразит выделяет их на поверхность кожи либо внутрь, возникает аллергическая реакция. Именно поэтому при заражении появляется зуд или сыпь.
Как передается
Основными путями передачи паразитарных заболеваний кожи и волос являются:
- Контакты с больным.
- Совместное с зараженным пользование предметами обихода и личной гигиены.
- Сниженный иммунитет.
- От домашних питомцев.
- Принятие в пищу сырых продуктов.
- Негативные условия окружающей среды.
Признаки
Первые симптомы заражения паразитарными заболеваниями кожи человека похожи на другие болезни. Они проявляются следующими признаками:
- Аллергические реакции. Возбудители, проникшие в организм человека, могут приводить к сбоям в работе желудочно-кишечного тракта. Это приводит к возникновению аллергии.
- Неправильная работа иммунной системы. Кожные паразиты уменьшают выработку иммуноглобулина, больной чувствует депрессию, усталость, появляются симптомы гриппа.
- Реакции на коже. Из-за патогенов, проникших в организм, возникает крапивница, сыпь, шелушение и другие проблемы кожного покрова
- Боль в суставах и мышцах. Возникает вследствие борьбы иммунитета с инородными микроорганизмами либо из-за травмы, полученной от самих паразитов.
- Скрежет зубами во время сна. Паразитарные заболевания кожи периодически сопровождаются сильным трением и сжатием зубов.
- Проблемы со сном. Печень активно избавляется от токсических веществ, из-за этого возникают беспокойства в период сна.
- Анемия. Возбудители, попадая в кишечник, присасываются к стенкам и получают питательные вещества. Это может приводить к серьезным потерям крови и недостатку железа в организме.
Сопутствующие болезни
Большинство специалистов сходятся во мнении, что паразиты, питаясь ценными веществами, из организма человека высасывают все самое полезное. А оставшиеся пустые калории перевариваются человеком, но не дают полного насыщения. В связи с этим организму необходимо больше еды, чтобы прокормить и паразитов, и себя.
Паразиты не только питаются за счет человека, но и считаются возбудителями различных патологий. Самые распространенные из них:
- Дисбактериоз. Грибки и бактерии считаются активаторами этой болезни. Из-за паразитов нарушается правильная работа кишечника и его микрофлора, что ведет к еще более тяжелым заболеваниям.
- Патологии внутренних органов. Проникая внутрь, паразиты разрушают стенки сосудов. Это ведет к воспалению гениталий, инфаркту и так далее.
Пациенты, зараженные паразитарными заболеваниями кожи и ведущие здоровый образ жизни, будут ощущать серьезные неудобства. Поэтому каждому, кто решил заниматься активными видами спорта, необходимо провести чистку организма от паразитов, шлаков, токсинов и бактерий. Так как именно они будут препятствовать в получении желаемого результата.
Кожные инфекции
Существует классификация по типу патогена, вызывающего проблему. Инфекционные недуги делятся на вирусные, бактериальные и грибковые паразитарные заболевания кожи:
- Бактериальные. Характеризуются нагноениями различной степени тяжести. К ним относятся фолликулит (воспаление луковиц волос), карбункулез и фурункулез (инфекции в сальных железах), флегмона, абсцесс, импетиго, рожистое воспаление, эритразма, папулы, везикулы. Бактериальные кожные патологии могут развиваться как самостоятельно, так и в результате паразитарных возбудителей.
- Грибковые. К ним относятся кандидоз, лишай, дерматофитии, окаймленная экзема. Сюда входят все паразитарные болезни, вызванные микрогрибами.
- Вирусные. Опоясывающий лишай и герпес. Не относятся к группе паразитарных инфекций.
Врачи выделяют несколько основных болезней, вызванных паразитами:
- Чесотка.
- Микоз гладкой кожи.
- Педикулез.
- Черви под кожей человека.
- Демодекоз.
Чесотка

Чесотка - паразитарное заболевание кожи головы или другой части тела. Возбудителем является чесоточный клещ, самка которого прогрызает кожу и откладывает там яйца. Спустя время из них вылупляются взрослые особи. Главный способ заражения чесоткой - контактирование с больным. Больше всего паразиты активны по ночам, поэтому люди, пользующиеся одной постелью, заражаются чаще. Помимо этого, инфицирование может произойти в местах общественного пользования, через рукопожатие, обивку мебели, раздевалку в бане и т. д.
Основным признаком заболевания является зуд, который больше всего ощущается вечером и ночью (во время активности клеща). Паразитарное заболевание кожи (чесотка) сопровождается сыпью на животе, бедрах, ягодицах и между пальцами рук. Высыпания проявляются в виде мелких пузырьков, соединенных между собой подкожными бороздами. Первое, что необходимо сделать при обнаружении признаков чесотки - обратиться к врачу-дерматологу. После того как он диагностирует заболевание, пациенту будет назначен лечебный курс. Чаще всего для этого применяется сера и бензилбензоат.
Лечение и профилактика чесотки
Лечебные кремы наносятся на кожу, исключая лицо и шею. Втирать медикамент необходимо сразу после вечерних гигиенических процедур, перед сном. Такую процедуру повторяют за вечер пару раз подряд. Особенное внимание уделяют пальцам рук, ног, ягодицам и бедрам. В первый день лечения следует снять постельные принадлежности и одежду, в которой спит больной. В последующие дни этого делать не нужно. На пятый день лечения пациент основательно моется с мылом и надевает новую проутюженную одежду. Постельное белье также следует заменить.
Если больной чувствует, что болезнь не проходит, самостоятельно продлевать курс лечения не стоит, так как это небезопасно для здоровья. В таком случае требуется посетить лечащего врача. Родственникам, контактирующим с заболевшим, необходимо провести профилактику паразитарного заболевания кожи. Она заключается в нанесении лечебной мази, но продолжительность курса составляет 2-3 дня.
Постельные принадлежности, которые используются до и во время терапии, необходимо прокипятить. То же самое нужно сделать и с одеждой, которая касалась кожного покрова больного. В целях профилактики можно белье и одежду гладить утюгом или вывешивать на свежем воздухе на срок до десяти дней. При правильно подобранной схеме лечения чесотка проходит за пять суток.
Педикулез

Педикулез (вшивость) - это болезнь, вызванная укусами вшей. Для лечения патологии врачи назначают специальные средства, которые применяются строго по назначению. Существует классификация вшей в зависимости от места обитания. Специалисты делят этих паразитов на головных, лобковых и платяных. Каждый вид вшей имеет свои особенности лечения.
Головные
Этот тип паразитов чаще всего поражает детей и женщин. Свои яйца вши откладывают на волосах. Основным признаком патологии является зуд. После расчесывания в местах укусов видны небольшие красные пятна. В тяжелой стадии болезни волосы спутываются в колтун и теряют блеск. У заразившихся детей наблюдается увеличение шейных и лимфатических желез. Для избавления от гнид на волосах необходимо воспользоваться специальной расческой, на которой зубья должны быть близко расположены друг к другу. Для увеличения эффективности можно примотать вату, смоченную в воде, и такой расческой прочесывать волосы несколько раз за день.
Взрослые особи и гниды вшей могут находиться в головных уборах. Для избавления от них следует прогладить изделия горячим утюгом или прокипятить их. Эффективным народным методом лечения паразитарного заболевания кожи считается раствор уксусной кислоты, спирта и воды в равных количествах. Такая смесь наносится на волосы и кожу головы. Через 30 минут ее смывают теплой водой с мылом. Процедуру необходимо проделывать два раза в день. Помимо раствора с уксусом и спиртом можно применять керосин и растительное масло. Этот метод отличается сильным запахом, но он оказывает моментальное действие. Смесь наносят на кожу головы и волосы и укрывают полотенцем или платком. Спустя пару часов раствор смывается теплой водой с мылом.

Платяные
Вши этого вида обитают в нижней и верхней одежде, иногда перебираются на тело человека, цепляясь за пушковые волоски. Яйца откладывают вдоль швов, так как в труднодоступных местах их тяжелее обнаружить. Переползая с одежды на тело, они кусают человека. Места прокуса краснеют спустя 12 часов. Укусы не вызывают болезненных ощущений, но после них кожа зудит. Человеку расчесывает эту область, и она покрывается черной корочкой. Платяные вши чаще всего встречаются в тюрьмах, детских садах, общежитиях и школах.
Лобковые
По-другому данный вид вшей называют площицей. Она имеет шесть лапок и легко передвигается по волоскам. Как правило, паразит откладывает яйца у корня волоса. Визуально гнида выглядит как темная точка и практически не заметна. Место обитания площицы - лобок, но она может перебираться и на другие участки кожи с волосяным покровом - на подмышки, бороду, усы, брови, но никогда на голову. Первым симптомом появления лобковой вши считается зуд. Через 12 часов после заражения появляются следы укусов - небольшие пятна синего цвета.
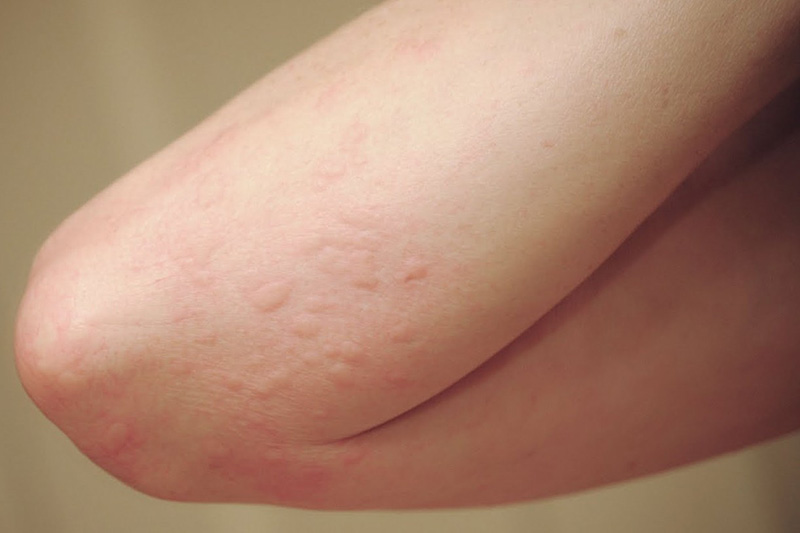
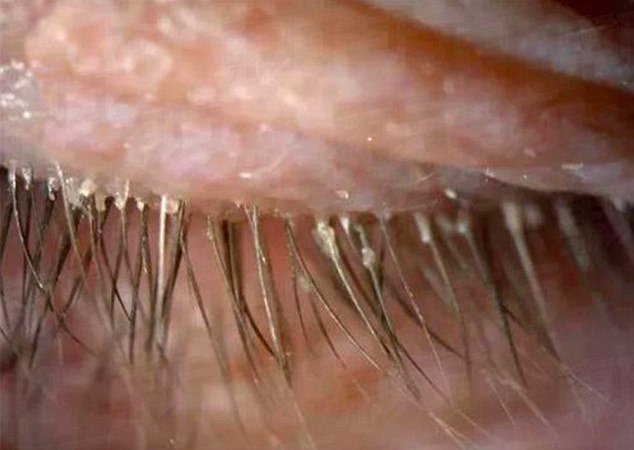
Демодекоз
Демодекоз - кожная болезнь, вызываемая клещом-паразитом. Попадая в организм человека, возбудитель повреждает не только кожу, но и внутренние органы. Место обитания клеща - сальные железы и устье луковиц волос. Жизненный цикл паразита составляет 15 дней. В большинстве случаев заражение клещом происходит бессимптомно. Но если у зараженного имеются нарушения в работе желудочно-кишечного тракта, нейроэндокринной и иммунной систем, то при попадании клеща в организм происходит их обострение.
Чаще всего паразит обнаруживается на лице, немного реже - на груди и спине. Без посещения врача избавиться от клеща проблематично. Специалист определит степень заболевания, форму паразитов и их количество. Исходя из этого, доктор назначит необходимый курс лечения. Терапия проводится как внешне, так и внутренне. Для внешнего лечения применяются кремы, мази и гели на основе серы, для внутреннего - акарицидные средства. Длительность лечения определяет врач. В профилактических целях нужно соблюдать правила питания, следить за гигиеной и полноценно отдыхать.
Фото паразитарного заболевания кожи (демодекоза) представлено ниже.
Черви под кожей человека
В зависимости от возбудителя выделяют следующие патологии, которые вызывают черви:
- Дракункулез. Паразит попадает в организм человека через воду, не прошедшую обработку. Особи предпочитает находиться под кожей ног. Заразившийся ощущает сильный зуд. Под кожным покровом образуется опухающий валик, появляются пузыри. Заболеванию характерны флегмоны и абсцессы.
- Еще одно паразитарное заболевание кожи, характеризующееся сильным зудом, называется шистосомозом. Данный вид возбудителя обитает в открытых водоемах Африки и Азии. Особи проникают в организм во время купания. У заразившегося человека помимо зуда проявляется обильное потоотделение ночью и дерматит. Несвоевременное обращение к врачу может привести к воспалению мочевыделительной системы и кишечника.
- Цистицеркоз. Патологию вызывают свиные цепни. Заражение происходит при употреблении в пищу сырого мяса, сала. Паразит проникает под кожу и практически во все жизненно важные органы. Течение болезни сопровождается появлением опухолей и слабым зудом.
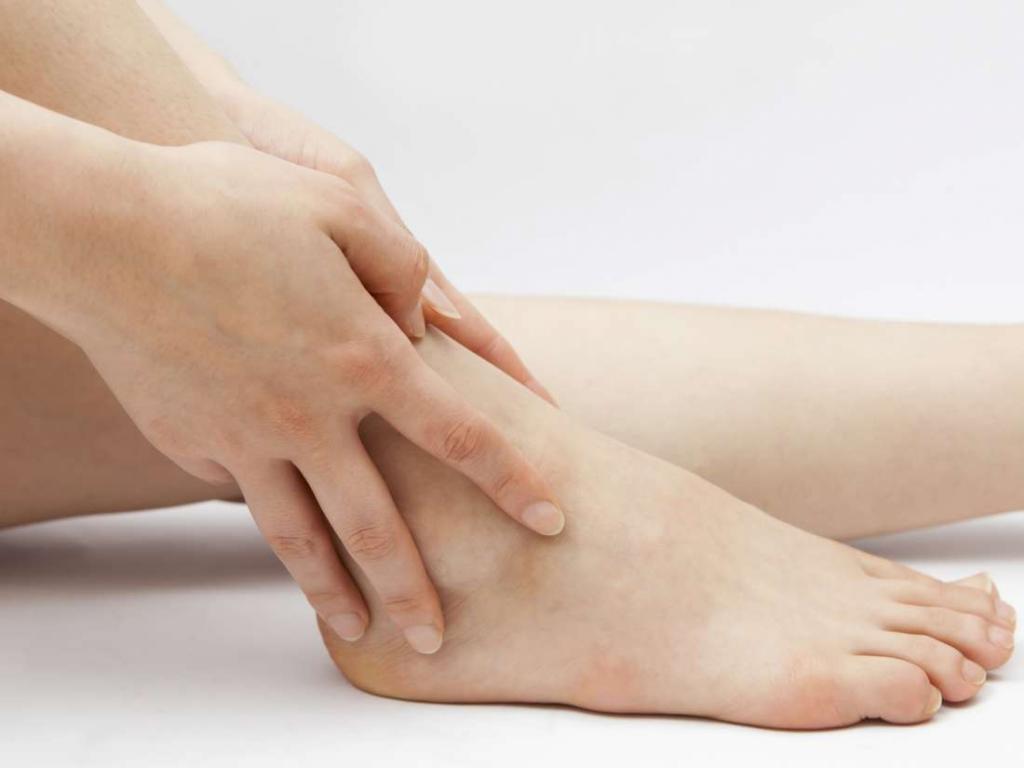
- Анкилостомидоз. Возбудитель попадает в организм человека через трещины и мелкие повреждения на ступнях. Размножается неподалеку от того места, сквозь которое проникает. Основные симптомы - анемия, невыносимый зуд.
- Филяриатоз. Этого паразита переносят насекомые. При заражении у человека повышается температура тела, воспаляются лимфоузлы, появляются сыпь и язвы. Кожный покров сильно шелушится.
Микоз гладкой кожи
Это заболевание вызывается дрожжеподобными грибками. Оно относится к паразитарным патологиям и зачастую перетекает в хроническую форму из-за того, что больной не обращает внимание на симптомы и поздно обращается к врачу.
Болезнь передается при контакте с зараженными животными или людьми, а также при использовании чужих личных вещей. Помимо этого, можно заразиться в салонах красоты, в которых мастера работают нестерилизованными инструментами.
Основными признаками микоза считаются:
- шелушение;
- пятна красного цвета;
- зуд в ступнях, появление на них пузырьков;
- опрелости;
- слоящиеся ногти;
- раздражение кожного покрова между пальцами.
Заболевание может поражать:
Другие патологии
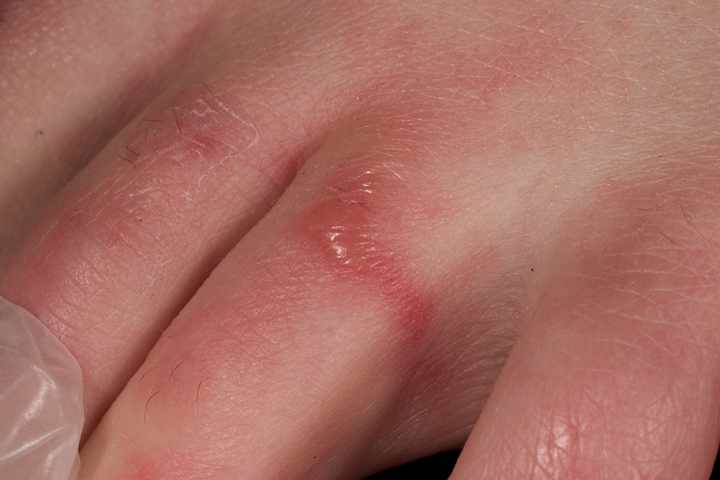
Паразитарные и гнойничковые заболевания кожи называются пиодермией. Они представляют собой группу инфекционных болезней, которые вызывают стафилококки и стрептококки. На здоровом теле паразиты существуют в небольших количествах и никак себя не проявляют. Но при повреждениях кожи, снижении защитных сил организма, обострении хронических недугов, повышенном потоотделении, изменении состава пота начинают быстро развиваться.
В зависимости от вида возбудителя вызывают сыпь, зуд, образование гнойничков, шелушение кожи, болезненные ощущения. Сюда относятся:
- фурункулез;
- флегмоны;
- абсцессы;
- остиофолликулит;
- карбункулы и другие.
Профилактика паразитарных заболеваний кожи

Любую патологию проще не допустить, чем лечить. А чтобы не стать носителем паразитарного заболевания, следует соблюдать такие правила:
- Хорошо мыть руки после посещения улицы, туалета, а также перед едой.
- Один раз в год сдавать анализы на паразитов.
- Поддерживать иммунитет.
- Правильно питаться и хорошо высыпаться (положительно влияет на иммунную систему).
- Пользоваться индивидуальными средствами гигиены.
- Не носить чужую одежду и обувь.
Пиодермии. Чесотка. Педикулез
Содержание
Акушерское дело
№512010105
Лекция № 2
Министерство охраны здоровья
Крымское республиканское учебное заведение
Крымский медицинский колледж
Крымское республиканское учебное заведение
Крымский медицинский колледж
Тема: Пиодермии. Чесотка. Педикулез
Специальность:
дисциплина: Кожные и венерические болезни
преподаватель: Кравченко И.Н.
3. Тактика среднего медицинского работника при данных заболеваниях
4. Принципы лечения
5. Особенности ухода за пациентами
1) Пиодермии - гнойные воспалительные заболевания кожи, вызываемые разнообразными возбудителями (стафилококки, стрептококки, пневмококки, кишечная палочка, вульгарный протей, синегнойная палочка и др.).
Кожа является открытой биологической системой, колонизированной значительным количеством условно-патогенных микроорганизмов (Staphylococcus spp., Corynebacterium spp., Pityrosporum ovale и др.), которые при определенных условиях способны проявлять свои патогенные свойства, вызывая гнойничковые поражения. Такими условиями являются:
сниженные защитные свойства водно-липидной мантии, щелочная реакция поверхности кожи;
повышенные влажность и абсорбционная способность кожи;
Наиболее распространенные формы пиодермии:
Появлению везикулопустулеза часто предшествует потница. К предрасполагающим факторам, помимо указанных выше, относится перегревание. Поражаются устья протоков потовых желез с появлением мелких (величиной с просяное зерно) пустул, расположенных на фоне покраснения. Высыпания множественные, располагаются преимущественно на туловище, в складках, на волосистой части головы. Общее состояние не нарушается, и при правильном уходе и своевременно начатом лечении высыпания проходят на 3-7-й день.
Заболевание развивается на неизмененной коже, но чаще - вследствие расчесов при укусах насекомых, чесотке, атопическом дерматите, после насморка, гнойного отита и т.д.
Возбудитель передается через игрушки, одежду, полотенца от лиц, страдающих заболеваниями носоглотки (ангина, хронический ринит).
Заболевание характеризуется появлением, чаще на лице, плоского, поверхностного гнойничка размером от 0,5 до 1 см в диаметре, содержимое которого через некоторое время подсыхает в корочки, после их отпадения остаются нестойкие розовые пятна. Рубцов не бывает. Помимо кожи лица пузыри могут появляться на слизистой оболочке носа, губ, щек, десен. При локализации фликтен на волосистой части головы после их разрешения могут оставаться временные очаги облысения.
Щелевидное импетиго (заеда, угловой стоматит)
Форма заболевания, при которой в углах рта, у оснований крыльев носа, у наружных углов глаз появляются быстро вскрывающиеся пузыри, образуются болезненные линейные трещины. Инфекция передается от больного здоровому через игрушки, соски, посуду, полотенца.
Заболевание часто протекает хронически из-за постоянной травматизации во время еды, наличия кариозных зубов, ринита, конъюктивита, гиповитаминоза В2 и В6.
Характеризуется появлением вокруг одной или нескольких ногтевых пластин множества пузырей с гнойным содержимым, расположенных на фоне покраснения. Заболеванию обычно предшествуют механические повреждения околоногтевого валика (обкусывание заусенцев и т.д.).
Характерна отечность, болезненность в очаге. Повышение температуры тела - до 37,5-37,8°С.
Чаще наблюдается у детей с повышенной потливостью, избыточной массой тела, сахарным диабетом.
Типична локализация высыпаний за ушными раковинами, на коже соприкасающихся поверхностей паховых, подмышечных складок, в ягодичной области. Появившиеся здесь пузыри вскрываются с образованием мокнущих ранок красного цвета, которые могут сливаться между собой. Границы очагов резкие, с бордюром отслаивающегося эпидермиса. Экссудат ссыхается в желтовато-бурые корочки, после отпадения которых остается временная пигментация.
Белый лишай (сухой лишай, эритемато-сквамозная стрептодермия)
Возникает чаще весной или осенью, развитию заболевания способствуют недостаточное обсушивание кожи после мытья и обветривание.
На коже лица, конечностей появляются округлые бледно-розовые очаги, размером до 2-3 см в диаметре, на поверхности которых выражено муковидное шелушение.
Белый лишай может сочетаться с заедами, интертригинозной стрептодермией.
Появляющиеся фликтены расположены на слегка покрасневшем фоне, после засыхания пузыря образуются зеленовато-желтые корки. После отпадения корок остается временная пигментация.
Пеленочный дерматит (папуло-эрозивная стрептодермия)
Заболевание характерно исключительно для детей грудного возраста и чаще встречается у детей с расстройствами процессов пищеварения (жидкий стул со щелочной реакцией обладает раздражающим действием), при рахите, при использованиии непромокаемого белья, мешающего испарению и создающего благоприятные условия для размножения микроорганизмов.
Поражается кожа ягодиц, задней и внутренней поверхности бедер, область промежности, мошонка. Появляются синюшно-красные, плотные бугорки до 0,6 см в диаметре, окруженные воспалительным венчиком. На поверхности бугорков образуются быстро вскрывающиеся пузыри, оставляющие после себя ранки и корочки.
Лечение пиодермии
Наиболее важным является рациональный уход за кожей как в очаге поражения, так и вне его. Необходимо ограничить мытье, купание. Кожу вокруг очага поражения следует обрабатывать дезинфицирующими растворами (1-2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия, 1-2% спиртовой раствор борной кислоты). При поражении волосистой части головы у новорожденных не рекомендуется использование спиртовых растворов из-за возможного активного всасывания через незакрывшиеся роднички. Также нежелательно применение спиртовых растворов при локализации патологического процесса в складках из-за возможного раздражающего действия спирта. Сам очаг поражения обрабатывается антисептическими растворами (1% спиртовой раствор хлорофиллипта, фукорцин, 1% раствор метиленового синего). Затем, в зависимости от остроты процесса, накладываются антибактериальные пасты (2% эритромициновая, линкомициновая), мази (гиоксизоновая, эритромициновая, линкомициновая). Однако довольно часто представляется затруднительным определить природу возбудителя (бактериальная, грибковая, смешанная). Исходя из этого, при пиодермиях наиболее оправданным является применение комплексного препарата "Тридерм" за счет его тройного действия: антибактериального, противовоспалительного и противогрибкового. Данное средство может быть использовано как при инфекциях бактериального или грибкового, так и смешанного/невыясненного происхождения. Известно, что при пиодермиях часто присоединяется грибковый компонент, что является показанием для назначения местных противогрибковых препаратов, например клотримазола, входящего в состав "Тридермa". В то же время, гентамицин, являющийся антибактериальным компонентом крема "Тридерм" и относящийся к антибиотикам широкого спектра действия, активен как в отношении грамположительной, так и в отношении грамотрицательной флоры. Кроме того, довольно часто пиодермии развиваются как осложнение атопического дерматита, усугубляя течение этого аллергодерматоза. В этом случае особенно важное значение приобретает противовоспалительный и противоаллергический компонент, входящий в состав "Тридерма".
Системная терапия
Показаниями к антибиотикотерапии являются:
v большая распространенность процесса;
v нарушение общего состояния (общая слабость, лихорадка);
v вяло протекающий процесс
Наиболее эффективными и с наименьшим числом побочных реакций являются антибиотики из группы макролидов, линкомицин, а также цефалоспорины I-II поколения и другие антибиотики, устойчивые к b-лактамазам и обладающие широким спектром действия. Антибактериальные средства назначают через рот, в ряде случаев - внутримышечно. Режим дозирования индивидуальный в зависимости от тяжести течения и распространенности процесса. Помимо антибактериальной терапии, при длительно протекающих пиодермиях назначают средства специфической иммунотерапии: стафилококковый анатоксин, стафилококковый антифагин, y-глобулин. В восстановительном периоде используется комплекс витаминов А, С, группы В, поливитамины.
2). Чесотка. Заразное заболевание, вызываемое чесоточным клещом, который различим глазом в виде беловатой, величиной с маковое зерно, точки. Может жить и размножаться только на коже человека. Подсчитано, что без лечения только за три месяца способно родиться шесть поколений клещей в количестве 150 000 000 особей.
Оплодотворенная самка пробуравливает в верхних слоях эпидермиса чесоточный ход -- галерею, где откладывает яйца, из которых вылупляются личинки, те выходят на поверхность и вместе с самцами, которые живут на коже, своими укусами порождают зуд и расчесы. Инкубационный период чесотки равен 7-10 дням. Заражение происходит, как правило, при непосредственном тесном контакте больного со здоровыми или, что встречается реже, через различные предметы -- общее постельное (наволочки, простыни, одеяло) и носильное белье, верхнюю одежду, перчатки.
Симптомы и течение. Для чесотки характерны зуд, особенно усиливающийся ночью, парные узелково-пузырьковые высыпания с локализацией в определенных излюбленных местах. Внешне чесоточные ходы представляют собой едва возвышенные над уровнем кожи тонкие, как ниточка, полоски, идущие прямолинейно, или зигзагообразно. Нередко конец хода заканчивается прозрачным пузырьком, сквозь который видно белую точку -- тело клеща.
На месте укусов возникают мелкие, величиной с просяное зернышко и несколько больше узелки, которые из-за расчесов покрываются кровянистыми корочками.
Постоянные повреждения кожи нередко осложняются различными видами гнойничковой инфекции и развитием экземного процесса.
Излюбленная локализация чесоточной сыпи: кисти, особенно межпальцевые складки и боковые поверхности пальцев, сгибательные складки предплечий и плеч, район сосков, особенно у женщин, ягодицы, кожа полового члена у мужчин, бедра, подколенные впадины, у маленьких детей -- подошвы, а также лицо и даже волосистая часть головы.
Лечение. Самопроизвольно чесотка никогда не проходит и может протекать многие месяцы и годы, временами обостряясь. Чтобы излечить больного чесоткой, достаточно уничтожить клеща и его яйца, что легко достигается применением местных средств; никакого общего лечения здесь не требуется.
Препараты можно разделить на 4 группы:
1. Синтетические производные бальзамических средств (бензил-бензоат);
2. Сера или ее производные: 10-33 % серные мази, мазь Вилькинсона;
3. Инсектицидные противопаразитарные средства -- мыло К, 510 % мази пиретры (долматской ромашки), жидкости типа флицида, лизола, креолина;
4. "Народные" методы и средства -- бензин, керосин, автоловое масло, мазут, сырая нефть, зольный щелок.
Перед применением средств больному следует вымыться для механического удаления с поверхности кожи клещей и микробной флоры, и втирать указанные препараты в весь кожный покров (за исключением головы), особенно энергично в места типичной локализации. В некоторых случаях (осложненных пиодермией и экзематозными дерматитами втирание заменяют смазыванием пораженных участков указанными противопаразитпыми препаратами.
Наиболее часто применяется эмульсия бензилбензоата: 20 % для взрослых и 10 % для маленьких детей. Лечение проводится по следующей схеме: в первый день эмульсию ватным тампончиком последовательно втирают во все очаги поражения дважды по 10 минут с 10-минутным перерывом. После этого больной надевает обеззараженную одежду и меняет постельное белье. На второй день втирания повторяют. Через 3 дня после этого -- мытье под душем и снова смена белья.
Способ Демьяновича. Делают два раствора: №1 – 60 % гипосульфата натрия и №2 -- 6 % раствор соляной кислоты. Лечение проводится в теплой комнате. Раствор №1 наливают в посуду в количестве 100 мл. Больной раздевается донага, раствор втирается в кожу кистью рук в такой последовательности: в левое плечо и левую руку; в правое плечо в правую руку; в туловище; в левую ногу; в правую ногу. Втирают по 2 минуты энергичными движениями и особенно тщательно в те места, где имеются чесоточные высыпания. Затем в течение нескольких минут больной отдыхает. За это время раствор довольно быстро высыхает, кожа, покрываясь мельчайшими кристалликами гипосульфата натрия, становится белой, как бы припудренной, После этого тем же раствором и в той же последовательности проводится второе втирание, также по 2 минуты в каждую область. Кристаллики соли, разрушая покрышки чесоточных ходов облегчают поступление препарата прямо в ходы.
После высыхания приступают к обработке кожи соляной кислотой. Этот раствор нужно брать прямо из бутылочки, наливая его, по мере надобности на ладони. Втирание производится в той же последовательности, но длится оно лишь по одной минуте. После подсыхания кожи повторяют еще 2 раза.
Потом больной надевает чистое белье и не смывает оставшихся медикаментов в течение 3 дней, а затем моется. В результате взаимодействия раствора гипосульфата натрия и соляной кислоты выделяется сернистый газ и сера, которые убивают чесоточного клеща, их яйца и личинки. У детей больных чесоткой обработку по способу проф. Демьяновича проводят обычно родители. Если первый курс не дал полного выздоровления, то через 2-5 дней лечение нужно повторить. В исключительно редких случаях требуется провести 2-й курс.
Серная мазь (33 %) втирается во все тело, кроме головы, 1 раз на ночь в течение 4-5 дней. Затем 1-2 дня втираний не делают, больной все это время остается в том же белье, которое пропитывается мазью. Далее моется и надевает все чистое. У лиц с повышенной чувствительностью нередко развиваются дерматиты, поэтому втирание серной мази в участки с тонкой и нежной кожей следует производить с особой осторожностью, а у детей применять мази 10-20 % концентрации. Предложено и одноразовое втирание серной мази. Больной при этом вначале увлажняет тело мыльной водой и втирает в пораженные места досуха серную мазь в течение 2 часов, после чего кожа припудривается тальком или крахмалом. Мазь не смывается в течение 3 дней, затем больной моется и меняет белье.
Хорошие терапевтические результаты можно получить от применения старого народного средства -- простой древесной золы, которая содержит достаточное для уничтожения чесоточного клеща количество сернистых соединений. Из золы готовят либо мазь (30 частей золы и 70 частей любого жира), которую применяют аналогично серной мази, либо берут стакан золы и два стакана воды и кипятят 20 минут. После кипячения жидкость процеживают через марлевый или матерчатый мешочек. Оставшийся в мешочке осадок смачивают в полученном жидком щелоке и ежедневно на ночь в течение недели втирают его по 1/2 часа в кожу.
Керосином пополам с любым растительным маслом, в течение 2-3 дней, один раз на ночь, смазывают все тело и опрыскивают белье, чулки, варежки; утром обмывают тело и меняют белье; обычно для излечения достаточно 2-3 раза смазать. Недостаток способа -- возможность дерматита, особенно у детей.
Тотчас же после окончания лечения все белье больного, как носильное, так и постельное, необходимо тщательно" выстирать и прокипятить; верхнее платье и одежду следует обеззаразить от клеща в дезинфекционной камере или путем проглаживания горячим утюгом, особенно с внутренней стороны, или проветрить на воздухе в течение 5-7 дней. Также поступают с матрацем, одеялом и др. вещами больного. Исключительно важное значение имеет одновременное лечение всех заболевших -- в одной семье, школе, общежитии и пр.
Следует знать, что клещи, которые вызывают чесотку, у животных (собак, кошек, лошадей и др.) могут также попасть к человеку, но не находят здесь подходящих условий для своего существования и довольно быстро гибнут, вызывая лишь краткосрочный зуд и сыпь, которые без повторного заражения проходят даже без лечения.
3). Педикулез – это заболевание, вызываемое паразитированием на теле человека кровососущих насекомых – вшей. Вши водятся в волосах (головная вошь), нательном белье и одежде (платяная вошь), а также лобковой области или других волосистых частях тела (лобковая вошь). Лобковая вошь в большинстве случаев передается половым путем.
Самка вши каждый день откладывает от 5 до 15 яиц (гнид), крепко приклеенных к волосам и белью, а сама прикрепляется хоботком к устьям волосяных фолликулов. Педикулез выражается в кожном зуде в местах укусов вшей, серовато-голубыми пятнами диаметром до 1 см, являющимися результатом кровоизлияний при сосании или отложения секрета слюнных желёз вшей. Также это может проявляться присутствием гнид в волосах и расчесов чешущихся мест, последствиями попадания инфекции в которые могут являться гнойничковые заболевания.
Лобковый педикулез – это паразитирование на коже человека лобковой вши – площицы (Phthirus pubis), являющейся возбудителем заболевания. Достаточно часто болезнь встречается у лиц, ведущих беспорядочную половую жизнь. Без малого треть заболевших имеют и другие венерические заболевания (гонорея, хламидиоз, микоплазмоз, трихомоноз). Заражение зачастую случается при половом контакте, но возможно и в бане, а также через постельные принадлежности.
Процесс происходит в основном в генитальной зоне (лобок, мошонка, промежность), волосах вокруг анального отверстия, однако могут вовлекаться бедра и туловище, особенно у людей с чрезмерным оволосением, а также усы и борода. Так происходит потому, что в этих областях располагается большое количество апокриновых желез, на которые специфически ориентировано обоняние лобковых вшей.
Во многих случаях при заболевании лобковыми вшами человек болеет одновременно контагиозным моллюском в генитальной области. Лобковый педикулез встречается главным образом у женщин 15-19 лет, а после 20 лет заболеваемость среди женщин и мужчин примерно одинакова.
Инкубационный процесс лобкового педикулеза составляет 30 дней. Диагностика вшивости не является сложной для специалиста и основана на специфических жалобах пациента и обнаружении живых площиц и их гнид невооружённым глазом или через лупу.
Профилактика заболевания педикулезом в основном сводится к раннему выявлению и лечению больных, а также обязательном обследовании и лечении всех их половых партнёров, включающее обследование на другие венерические заболевания. Чтобы не допустить рецидивов лобкового педикулеза, требуется тщательная дезинфекция нательного и постельного белья, мягкого инвентаря, соблюдение правил личной и общественной гигиены.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


