Течение дифтерии у привитых детей
Дифтерия - инфекционное заболевание, характеризующееся воспалительным процессом в месте внедрения возбудителя с образованием фибринозных пленок, явлениями общей интоксикации в результате поступления в кровь экзотоксина, обусловливающего тяжелые осложнения в виде инфекционнотоксического шока, миокардита, полинефрита и нефроза.
Этиология. Возбудитель заболевания - коринебактерия дифтерии (бактерия Леффлера). Существуют токсигенные и нетокси- генные штаммы микроорганизма. Заболевание вызывают токсигенные штаммы, продуцирующие экзотоксины. Степень токси- генности различных штаммов может колебаться. Коринебактерия устойчива в окружающей среде, может долго сохраняться на предметах, которыми пользовался больной, в то же время быстро гибнет под воздействием дезинфицирующих средств.
Эпидемиология. Источником инфекции является больной или бактерионоситель токсигенной коринебактерии. Бактерионосительство в сотни раз превышает число больных и представляет серьезную эпидемиологическую опасность.
В зависимости от продолжительности выделения возбудителя различают транзиторное носительство - до 7 дней, кратковременное - до 15 дней, средней продолжительности - до 30 дней и затяжное или рецидивирующее носительство - более 1 месяца (иногда несколько лет).
Основной механизм передачи инфекции - воздушнокапельный. Возможно заражение через предметы обихода и третьих лиц, а также пищевым путем, через инфицированные продукты. Восприимчивость к дифтерии зависит от уровня антитоксического иммунитета. Индекс контагиозности невелик и составляет 10-15%. Грудные дети относительно невосприимчивы к заболеванию, что обусловлено наличием пассивного иммунитета, полученного от матери. После перенесенного заболевания остается прочный иммунитет.
Патогенез. Входными воротами инфекции является слизистая оболочка ротоглотки, полость носа, гортань, реже - слизистая оболочка глаз, половых органов, раневая и ожоговая поверхности кожи, пупочная ранка. В месте входных ворот возбудитель размножается и выделяет экзотоксин.
Развитие заболевания связано с действием как экзотоксина, так и других продуктов жизнедеятельности возбудителя, в том числе некротоксина, вызывающего в месте локализации возбудителя некроз клеток.
Патологический процесс сопровождается нарушением местной циркуляции, повышением проницаемости стенок сосудов. Из сосудов в окружающие ткани выпотевает экссудат, богатый фибриногеном. Под влиянием тромбокиназы, освободившейся при некрозе эпителиальных клеток, белок свертывается, образуя на поверхности слизистой оболочки фибринозный налет (характерный признак дифтерии).
Попадая в лимфоток и кровоток, дифтерийный токсин вызывает интоксикацию организма, поражение сердечной мыщцы, нервной системы, почек. В результате пареза лимфатических сосудов формируется отек в области миндалин, шеи, грудной клетки.
При локализации патологического процесса в гортани развивается дифтерийный круп. Сужение просвета гортани происходит в результате рефлекторного спазма мышц, отека слизистой оболочки, образования фибринозных пленок.
Клиническая картина. Инкубационный период продолжается от 2 до 10 дней. У привитых и непривитых детей клинические проявления заболевания различны. Для невакцини- рованных больных характерно тяжелое течение дифтерии, высокий удельный вес токсических и комбинированных форм, развитие тяжелых осложнений. У привитых детей заболевание протекает легко и клиническая диагностика дифтерии представляет значительные трудности.
В зависимости от локализации патологического процесса выделяют следующие клинические формы заболевания: дифтерию глотки, гортани, носа, глаз, половых органов, кожи, у новорожденных - пупочной ранки.
Дифтерия глотки. Представляет собой наиболее частую клиническую форму заболевания у невакцинированных детей. Различают локализованную (легкую), распространенную (средней тяжести) и токсическую (тяжелую) формы дифтерии глотки.
При локализованной форме (рис. 67 на цв. вкл.) налеты не выходят за пределы миндалин. Вначале они имеют вид густой паутинообразной сетки или студенистой полупрозрачной пленки, легко снимаются, но затем появляются вновь. К концу первых - началу вторых суток налеты плотные, гладкие, сероватобелого цвета с перламутровым блеском, с трудом снимаются, при их снятии подлежащая ткань слегка кровоточит. Через несколько часов миндалины вновь покрываются пленкой, на поверхности которой нередко образуются гребешки и складки. По степени выраженности наложений локализованная форма подразделяется на островчатую и пленчатую. При остров- чатой форме налет располагается в виде единичных или множественных островков неправильных очертаний величиной от булавочной головки до 3-4 мм. Миндалины умеренно гиперемированы, отечны. Пленчатая форма сопровождается налетами, покрывающими часть миндалин или всю их поверхность.
Температура в первые дни заболевания высокая, однако может быть субфебрильной или нормальной. Симптомы интоксикации выражены умеренно и проявляются головной болью, недомоганием, снижением аппетита, бледностью кожи. Может наблюдаться незначительная тахикардия, АД - в пределах нормы. С первых часов заболевания появляется незначительная или средней интенсивности боль в горле при глотании. Умеренно увеличиваются и становятся чувствительными при пальпации регионарные лимфоузлы.
Крайне редко у непривитых детей встречается катаральная дифтерия глотки. Заболевание протекает на фоне субфебрильной или нормальной температуры. Миндалины отечны. Отмечается незначительная гиперемия с цианотичным оттенком слизистой оболочки зева и миндалин. Налет отсутствует.
При распространенной форме (рис. 68 на цв. вкл.) налеты распространяются за пределы миндалин на нёбные дужки, язычок и стенки глотки. Интоксикация, отечность и гиперемия миндалин, реакция со стороны тонзиллярных лимфоузлов более выражены, чем при локализованной форме.
Для токсической дифтерии глотки (рис. 69 на цв. вкл.) характерны тяжелая интоксикация, отек ротоглотки и подкожной клетчатки шеи. С первых часов заболевания резко повышается температура тела, достигая в первые дни 39—41 °С. Быстро нарастают явления интоксикации: общая слабость, головная боль, озноб, бледность кожи, цианоз губ, глухость сердечных тонов, анорексия. У ребенка появляются повторная рвота, боли в животе, тахикардия, расширение границ сердца, снижение АД, адинамия, бред. Выраженность интоксикации соответствует тяжести местного воспалительного процесса и распространенности отека подкожной клетчатки шеи.
По степени выраженности отека различают субтоксическую форму дифтерии (отек расположен над регионарными лимфоузлами), токсическую I степени (отек спускается до середины шеи), II степени (до ключицы), III степени (ниже ключицы, до Н-Ш ребра и ниже). На отечных, багрово- цианотичных миндалинах формируется массивный налет, который быстро распространяется на мягкое и твердое нёбо.
Выражен отек слизистой оболочки ротоглотки. Регионарные лимфоузлы значительно увеличены, при III степени тяжести достигают размеров куриного яйца.
Дифтерия гортани, или дифтерийный (истинный) круп. Чаще протекает в комбинации с дифтерией глотки. Общая интоксикация при крупе выражена умеренно. Тяжесть заболевания определяется степенью стеноза гортани. В зависимости от распространенности процесса круп делят на локализованный (дифтерия гортани) и распространенный (дифтерия гортани, трахеи и бронхов).
В стенотической стадии развивается афония, кашель становится беззвучным, прогрессивно нарастает стенотическое дыхание. Усиливаются интоксикация и гипоксия. Длительность этой стадии от нескольких часов до 2-3 дней.
При переходе в стадию асфиксии появляются беспокойство, усиленное потоотделение, цианоз, тахикардия, глухость сердечных тонов, выпадение пульса на высоте вдоха. Выраженное беспокойство ребенка сменяется сонливостью, адинамией. Пульс становится нитевидным, дыхание редким с длительными промежутками, АД падает, сознание затемняется, появляются судороги. Наступает остановка сердца, которой предшествует брадикардия.
Дифтерия носа. Встречается преимущественно у детей раннего возраста в очагах дифтерийной инфекции. Чаще отмечается в сочетании с другими формами заболевания. При дифтерии носа появляются затрудненное носовое дыхание, необильные сукровичные или серозно-гнойные выделения. Слизистая оболочка носа отечная, гиперемированная. На носовой перегородке обнаруживаются язвы, эрозии, фибринные пленки. Кожа вокруг носовых ходов раздражена, с инфильтрацией, мокнутием, корочками. Температура тела нормальная или субфебрильная.
Дифтерия глаз, кожи, половых органов, пупочной ранки.
Эти формы заболевания встречаются редко, обычно являются вторичными и развиваются в сочетании с дифтерией ротоглотки.
При дифтерии глаз налет локализуется на конъюнктиве век, иногда распространяется на глазное яблоко. Веки отечные, из конъюнктивального мешка выделяется серознокровянистый секрет.
Дифтерия кожи развивается только при ее повреждении с образованием плотной пленки в области ран, царапин, опрелостей. У девочек дифтерийные пленки могут локализоваться на слизистой оболочке наружных половых органов.
Дифтерия пупочной ранки встречается у новорожденных детей. На пупочной ранке появляются кровянистые корочки, небольшая отечность окружающих тканей. Заболевание протекает с повышенной температурой тела, симптомами общей интоксикации. Возможны осложнения в виде рожистого воспаления, гангрены, перитонита, тромбоза вен.
Особенности течения дифтерии у вакцинированных детей. Заболевание возникает на фоне сниженного антитоксического иммунитета. К основным особенностям дифтерии у привитых относятся: почти исключительная локализация процесса на нёбных миндалинах, отсутствие тенденции к его распространению, частое поражение миндалин без образования пленок, наличие стертых форм заболевания, склонность к самопроизвольному выздоровлению. Проявления общей интоксикации кратко временны. Пленчатый или островчатый налет имеет у привитых детей некоторые особенности: снимается без особого труда, удаление часто не сопровождается кровоточивостью, слабо выражена тенденция к образованию Гребешковых выпячиваний. Фибринозные налеты чаще всего сочетаются с умеренной гиперемией и отечностью миндалин. Может отмечаться отечность нёбных дужек. Нормализация температуры без специального лечения наступает не позже 3-4-го дня болезни, миндалины очищаются от налетов в течение 4-7 дней, возможно и более быстрое их исчезновение.
Осложнения дифтерии обусловлены специфическим действием дифтерийного токсина. Они наблюдаются преимущественно при токсических формах дифтерии глотки. Наиболее тяжелыми осложнениями являются: инфекционнотоксический шок, миокардит, токсический нефроз, полиради- кулоневрит с развитием периферических парезов и параличей.
Лабораторная диагностика. Из методов лабораторной диагностики наибольшее значение имеет бактериологическое обследование. Для выявления бактерии Леффлера берется мазок из зева и носа. Обследованию в амбулаторно-поликлинических условиях подлежат пациенты с диагнозом ангины, назофарингита при наличии налетов, инфекционного мононук- леоза, стенотического ларинготрахеита, паратонзиллярного абсцесса, а также дети и взрослые из очага инфекции.
Предварительный результат исследования получают на 2-е сутки заболевания, окончательный - через 48-72 ч после изучения биохимических и токсигенных свойств возбудителя.
Специфические антитела в сыворотке крови можно выявить с помощью реакции агглютинации (АГ), РПГА, ИФА и др.
Лечение. При малейшем подозрении на дифтерию любой локализации больные безотлагательно направляются в инфекционную больницу для обследования и лечения, так как жизнь ребенка зависит от своевременного введения антитоксической противодифтерийной сыворотки.
Антитоксическое действие сыворотки наиболее эффективно при ее введении в первые часы болезни, пока токсин циркулирует в крови, только в этом случае удается предотвратить фиксацию тканями массивных доз токсина. Сыворотка вводится по методу Безредко.
Дозы сыворотки зависят от формы, тяжести, дня болезни и возраста ребенка. Детям 1-го и 2-го года жизни дозу уменьшают в 1,5-2 раза.
При локализованной форме дифтерии глотки, носа и гортани сыворотку обычно вводят однократно в дозе 10 000-30 000 АЕ, если эффект недостаточный, введение повторяют через 24 ч.
При распространенной и субтоксической дифтерии ротоглотки, а также распространенном крупе сыворотку вводят в дозе 30 000-40 000 АЕ 1 раз в сутки. Лечение продолжают 2 дня.
При токсической дифтерии глотки I и II степени средняя доза сыворотки на курс лечения составляет 200 000-250 000 АЕ. В первые сутки больному необходимо ввести 3/4 курсовой дозы, сыворотку вводят 2 раза с интервалом 12 ч.
При токсической дифтерии ротоглотки III степени и гипертоксической форме, а также при комбинированной форме курсовая доза может быть увеличена до 450 000 АЕ. В первые сутки больному вводят половину курсовой дозы в три приема с интервалом 8 ч. Треть суточной дозы можно ввести внутривенно.
После введения сыворотки за больным устанавливается наблюдение в течение одного часа.
Одновременно с сывороткой с целью подавления жизнедеятельности возбудителя заболевания применяются антибиотики (макролиды или цефалоспорины) в возрастной дозировке внутрь, внутримышечно или внутривенно (в зависимости от тяжести состояния) в течение 5-7 дней.
При токсической дифтерии или тяжелых комбинированных формах проводится дезинтоксикационная и патогенетическая терапия, направленная на предупреждение развития осложнений. По показаниям назначается посиндромная терапия.
Больным дифтерийным крупом при неэффективности консервативного лечения проводится интубация трахеи или трахеотомия.
Лечение бактерионосителей. В первую очередь назначается общеукрепляющее лечение и санируются хронические очаги инфекции в носоглотке. Важны полноценное питание, прогулки на свежем воздухе.
При длительном бактерионосительстве применяют эритромицин или другие макролиды внутрь в течение 7 дней. Более 2 курсов антибиотикотерапию проводить не следует.
Уход. За больными устанавливают тщательное наблюдение. Медсестра должна внимательно контролировать соблюдение постельного режима. Его продолжительность составляет от 7-10 дней при локализованной форме дифтерии до 45 дней - при токсической. Больным с токсической дифтерией запрещается самостоятельно переворачиваться в постели и садиться. Детей следует кормить и поить в положении лежа. При резкой болезненности или невозможности самостоятельного глотания кормление осуществляется через зонд. Пища в остром периоде токсической дифтерии должна быть жидкой или полужидкой. После нормализации температуры тела и исчезновения налетов больного переводят на обычное питание. Детей с явлениями пареза мягкого нёба (появление гнусавого голоса, поперхивание) кормят очень осторожно, не спеша, каждые 2 ч малыми порциями во избежание аспирации пищи.
Больному крупом необходимо обеспечить спокойную обстановку, максимально оберегать от психических травм и волнений, создать все условия для длительного и глубокого сна. Рекомендуется пребывание ребенка в боксе при открытой фрамуге, в холодное время года следует проводить частое проветривание. Большое внимание при уходе за больным дифтерией уделяют гигиене носоглотки и полости рта.
Профилактика. Основную роль в профилактике дифтерии играет активная иммунизация. Для предупреждения распространения инфекции необходимо раннее выявление больных и носителей токсигенных коринебактерий. Выявленные больные и носители токсигенных штаммов подлежат обязательной госпитализации. Выписку больных осуществляют после клинического выздоровления и двукратного (через каждые 2 дня) бактериологического обследования, которое проводят не ранее 3 дней после окончания лечения. Носители допускаются в детский коллектив после курса антибиотикотерапии и контрольного бактериологического исследования.
Мероприятия в очаге. До госпитализации источника инфекции проводится текущая дезинфекция, после изоляции - заключительная. Детей, бывших в контакте с больными, разобщают на 7 дней. За очагом устанавливается медицинское наблюдение, включающее ежедневный двукратный осмотр с обязательной термометрией и однократным бактериологическим исследованием. Контактировавшие с больным подлежат осмотру лор-врача. Немедленно проводится иммунизация детей, у которых наступил срок очередной вакцинации или ревакцинации. Ранее вакцинированным детям проводится контроль состояния противодифтерийного иммунитета (РПГА). Лица с низким содержанием в крови дифтерийного антитоксина (менее 0, 03 МЕ/мл) подлежат иммунизации.
Контрольные вопросы и задания
1. Дайте определение дифтерии. Назовите возбудителя заболевания и его особенности. 2. Укажите: а) источник инфекции; б) пути передачи заболевания; в) входные ворота возбудителя. 3. Какие клинические формы заболевания вы знаете? 4. Перечислите особенности течения заболевания у привитых и непривитых детей. 5. Назовите клинические формы дифтерии глотки. Опишите клиническую картину каждой формы у непривитых детей. 6. Перечислите основные отличительные признаки ложного и истинного (дифтерийного) крупа. 7. Опишите клиническую картину дифтерии глотки у непривитых детей. 8. Какие осложнения могут возникать при дифтерии? 9. Укажите лабораторные исследования, подтверждающие диагноз заболевания. 10. Назовите основные принципы лечения дифтерии. 11. В чем заключаются особенности ухода за больным? 12. Как осуществляется профилактика заболевания? Какие мероприятия проводятся в очаге?
Одно из самых серьезных заболеваний детского возраста – дифтерия. Дифтерия у детей может протекать как со стертыми симптомами, так и с молниеносным течением с летальным исходом. У непривитых детей вероятность тяжелых форм очень велика. Но в условиях поголовной иммунизации, когда показатель вакцинированности населения превышает 97%, вероятность заражения практически исключена.
Механизм развития инфекции
Дифтерию вызывают микробы – коринебактерии. Они передаются только от человека к человеку, чаще всего в результате воздушно-капельного контакта. Попадание в организм через неповрежденные кожные покровы невозможно, бацилла проникает в ткани через слизистые оболочки или раневые поверхности эпидермиса.
При внедрении в поверхностные слои инфекционные носители провоцируют локальные воспаления и, выделяя экзотоксин в процессе жизнедеятельности, оказывают общее токсическое воздействие на организм. Последнее вызывает серьезные осложнения, оставляющие последствия на всю жизнь.
Инкубационный период длится от 2 до 10 дней.
По локализации наиболее часто инфекции подвергается зев и гортань. Дифтерия носа, глаз и половых органов практически не встречается и относится к казуистическим явлениям.
Дифтерия зева у детей
Различат следующие формы дифтерии зева:
При своевременно поставленном диагнозе и скором начале лечения болезнь ограничивается локализованной формой и проходит за 6 – 10 дней, заканчиваясь полным выздоровлением. При отсрочке начала лечения высока вероятность распространения инфекции, тогда воздействие экзотоксина на внутренние среды и органы неизбежно. В этом случае болезнь становится опасной для жизни.
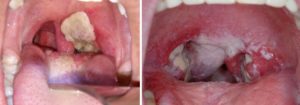
Симптомы дифтерии зева в различных стадиях приведены ниже:
- Органы ротоглотки: налет в виде пленки на миндалинах, сплошной или отдельными пятнами (островками);
- Лимфоузлы: увеличены незначительно или умеренно;
- Отек тканей: отсутствует;
- Общее состояние: боль в глотке несильная, температура повышена незначительно.
- Органы ротоглотки: на миндалинах, дужках неба, язычке, плотный налет;
- Лимфоузлы: значительно увеличены в зоне поражения;
- Отек тканей: зев отечен;
- Общее состояние: высокая температура, слабость.
- Органы ротоглотки: заметное увеличение миндалин, специфический сладковатый запах от налета;
- Лимфоузлы: резкое увеличение узлов;
- Отек тканей:отек подкожной клетчатки:- 1-я степень – до кадыка;- 2-я степень – до ключиц;- 3-я степень – распространение на верхнюю часть грудины.
- Общее состояние: очень высокая температура, слабость, отсутствие аппетита, рвота, боли в животе. Развивается почечная и сердечная недостаточность.
Дифтерия гортани у детей
Вариантом этих форм болезни служит субклиническая дифтерия зева, когда симптомы выражены неубедительно и самочувствие страдает мало. Однако при отсутствии мер лечения и данная форма может вызвать осложнения.
Локализация инфекции в дыхательном горле вызывает дифтерийный (или истинный) круп. В настоящее время этот тип дифтерии встречается все реже, но не исчез совсем.
Болезни данного типа свойственно быстро прогрессирующее течение. Различают 3 стадии заболевания при отеке гортани и трахеи:
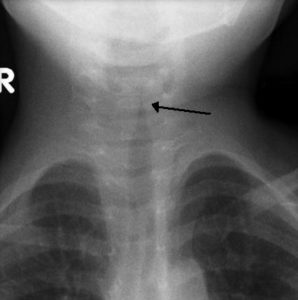
Характерные признаки каждой стадии при отеке и сужении дыхательных путей приведены в таблице.
| Стадия | Дыхание | Самочувствие | Исход |
| Дисфония |
| умеренное повышение температуры, самочувствие удовлетворительное | излечение или переход в стенотическую фазу |
| Стеноз |
| беспокойство, страх | медикаментозное купирование приступа или переход в стадию удушья |
| Асфиксия |
| слабость, апатия | реанимационное восстановление или смерть от удушья |
Важно! Если приступ крупа случился дома, а причина его неизвестна, не стоит полагаться на домашние средства и методы: как ложный, так и истинный круп может развиться молниеносно, его последствия могут быть необратимы. В любом случае необходимо вызвать бригаду неотложной помощи.
В ожидании прибытия врачей нужно:
- Успокоить и отвлечь ребенка – смена акцентов может снизить напряжение и затормозить нарастание симптомов;
- Взять его на руки или усадить;
- Проветрить помещение;
- Увлажить воздух в комнате;
- Дать щелочное питье.
Диагностика дифтерии

В большинстве случаев болезнь начинается с признаков, похожих на симптомы ОРВИ или ангины. Поэтому диагностируют дифтерию не только по характерным проявлениям, но и при помощи лабораторных исследований – обязательно проводят посев соскобов со слизистых на питательные среды. Уже через сутки возможно выделение коринебактерии.
В редких случаях, дифтерия может возникнуть и у привитых детей, такая ситуация возможна в случае снижения иммунитета ребенка после перенесенных заболеваний. Дифтерия у привитых детей протекает чаще всего без осложнений. Симптоматика заболевания пропадает на 4-7 день заболевания. Однако, в случае, если иммунитет после прививки не выработался, течение болезни у привитых детей аналогичен течению заболевания у непривитых детей.
Важно! Коварство дифтерии – в сходстве первых симптомов с несложными детскими инфекциями. Поэтому при каждом эпизоде подобных заболеваний необходимо обращаться к врачу, а не заниматься самолечением.
Лечение болезни
Основой метод терапии при дифтерии – незамедлительное введение (чем раньше, тем лучше) внутримышечно специфической сыворотки (противодифтерийной). Дозы лекарства и продолжительность лечения при той или иной форме заболевания давно разработаны и успешно применяются медиками. Сама сыворотка перестала быть дефицитом – в каждом населенном пункте есть банк медикаментов первой помощи.
Лечение дифтерии у детей, помимо специализированной помощи, при тяжелых формах заболевания вкючает в себя и неспецифическое лечение (по показаниям):
- Капельные вливания плазмы и альбумина – белковые препараты;
- Введение глюкозы;
- Лечение преднизолоном, кокарбоксилазой;
- Витаминотерапия.
Большое значение при тяжелых формах имеет соблюдение режима (постельного) и создание спокойной обстановки вокруг больного (особенно при крупе). В условиях стационара назначают легкие седативные средства, не вызывающие глубокий сон.

Дополнительные методы лечения, предотвращающие осложнения или уменьшающие их тяжесть:
- Парокислородные ингаляции;
- Удаление слизи и пленок из дыхательных путей с помощью электроотсоса;
- Антибиотики для профилактики вторичной инфекции в легких.
При упорном прогрессировании стеноза проводят трахеотомию – прокол в области трахеи для обеспечения поступления воздуха в легкие. В современном лечении эта процедура сопровождается установлением стомы – устройства, которое может предотвратить преждевременное заживление места прокола. По окончании лечения целостность тканей восстанавливают наложением шва.
В подавляющем большинстве случаев дифтерия у детей сегодня закачивается полным выздоровлением. Если болезнь не была своевременно продиагностирована и лечение запоздало, случаются осложнения, даже при не слишком тяжелом, казалось бы, течении.
Дифтерия у детей: осложнения заболевания
Слабость как симптом при дифтерии имеет серьезную подоплеку: дифтерийный экзотоксин с током крови проникает в сердечную мышцу и поражает миокард. Уже на второй неделе может быть выявлен миокардит – снижаются сократительная и проводящая функции сердечной мышцы. Обратное развитие (восстановление полноценной работы органа) проходит длительно. Острый миокардит может стать причиной летального исхода при дифтерии.
Осложнения после дифтерии у детей, со стороны нервной системы во время и после болезни, могут спровоцировать невриты в виде атонических парезов и параличей:
- Мягкого неба;
- Наружных мышц глаз;
- Мускулатуры рук и ног;
- Мышц туловища, в том числе шеи;
- Тканей гортани, дыхательных и межреберных мышц, диафрагмы – опасность остановки дыхания;
- Сердечной мускулатуры – грозит остановкой сердца.
При отсутствии фоновой антибактериальной терапии осложнения возникают в виде присоединения вторичной инфекции, чаще всего пневмонии.
Профилактика дифтерии у детей
Основой эффективной борьбы с дифтерией стала активная иммунизация. Прививка обеспечивает организм антидифтерийным анатоксином, что, в случае заражения, помогает успешно преодолеть болезнь. Иммунитет после прививки, как и после болезни, не слишком стойкий, поэтому регулярно проводят ревакцинацию: детям троекратный курс в младенчестве подкрепляют прививками через 5 лет, а взрослых вакцинируют каждые 10 лет.
Для предотвращения распространения в массах единичных случаев инфекции, больных непременно госпитализируют. В доме после отправки заболевшего в больницу проводят заключительную дезинфекцию, близким вводят внеплановые профилактические дозы анатоксина.
Важно! Не стоит сопротивляться госпитализации ребенка. Его помещают в стационар, где может находиться и один из родителей или другой член семьи. Госпитализация – обязательный этап борьбы с болезнью, предусмотренный международным протоколом лечения.
Выписывают выздоравливающих из стационара после двукратного бактериологического анализа с отрицательным результатом. Допуск в детские учреждения также разрешается по результатам анализов.
В условиях массовой иммунизации появилась прослойка лиц, в организме которых периодически обнаруживают коринебактерии. Сегодня бактерионосительство рассматривается как бессимптомная болезнь, ее стремятся устранить. Но поскольку не каждая бацилла дифтерии токсична, ребенка-бактерионосителя могут допустить в дошкольное или школьное учреждение через 30 дней после установки факта бактерионосительства, если в коллективе все дети привиты от дифтерии.
Таким образом, дифтерия у детей сегодня, благодаря плановой вакцинации, редко проходит в тяжелой форме с необратимыми последствиями. Однако интеграция населения, миграция жителей из стран со слаборазвитой медициной, а также немотивированный отказ некоторых родителей от прививок своему ребенку приводят к единичным спорадическим вспышкам заболевания. Роль близких при малейшем подозрении на дифтерию – немедленное обращение за квалифицированной медицинской помощью.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
Читайте также:


