Сепсис на пальце ноги

Больше о сепсисе
Сепсисом можно заразиться разными путями. Обычно в отдельную группу выделяют внутрибольничный сепсис, то есть, если инфицирование произошло в стенах больницы из-за плохой обработки инструментов или помещения. К другим способам заражения относятся:
- Оральный путь
- Отогенный
- Заражение через кожу
- Криптогенный (криптогенный сепсис – инфекция, путь передачи которой определить не удалось)
Сепсис схож симптомами с синдромом воспалительной реакции и бактериемией, но в первом случае воспалительный процесс в крови может вызвать не только инфекция, а во втором не — возникает системной воспалительной реакции.
![]()
Вялая иммунная система- Наличие очага инфекции в организме, из-за которого токсины и бактерии попадают в ток крови.
- Ответная защита организма, проявляющаяся системной воспалительной реакцией.
- Распространение с лимфой или кровью бактерий, грибков или вирусов, спровоцировавших сепсис.
- Молниеносная форма. Нарушается работа систем и внутренних органов, все симптомы проявляются в кратчайшие сроки. При молниеносной форме смерть наступает через несколько дней от момента инфицирования.
![]()
Острый сепсис. Симптомы развиваются медленнее, обычно около – 5-7 недель.- Подострый. Симптомы развиваются в течение 3-4 месяцев.
- Рецидивирующее течение. Сепсис протекает волнообразно, циклично: симптомы развиваются больше полугода, на смену обострению приходит улучшение.
- Хронический сепсис. Болезнь развивается годами, на ноге имеется не заживающий очаг инфекции, иммунитет значительно снижается.
Иногда невозможно выявить причину сепсиса потому, что анализы не выявляют возбудителя – это и есть криптогенный сепсис (лечение которого особенно сложное), но сепсисом может осложниться практически любое инфекционно-воспалительное заболевание. Самые распространенные среди них следующие:
- Остеомиелит
![]()
Ангина- Менингит
- СПИД
- Отит
- Ангина
- Перитонит
- Ожоги
- Онкологии
Симптомы
Какие бы грибки или бактерии не спровоцировали развитие сепсиса, симптомы одни и те же:
![]()
Частый пульс- Температура повышена до 38-39 градусов
- Озноб
- Обильное потовыделение
- Апатия
- Головные боли
- Раздражительность
- Диарея
- Тошнота
- Подкожные кровоизлияния, которые сначала имеют сходства с сыпью, но потом превращаются в бордовые пятна, могут покрываться трофическими язвами.
- Рвота
- Снижение давления
- Желтушность белков
Как лечить сепсис?
Лечение сепсиса должно быть комплексным и проводиться в палате интенсивной терапии, при подозрении на сепсис больного сразу же госпитализируют. Лечение в домашних условиях не возможно.

Курс антибиотиков.
Курс длится от 5 до 10 недель. Доктор берет кровь на анализ, чтобы определить возбудителя и подобрать препарат, к которому чувствительна инфекция. Обычно лечение проводят 2-мя или 3-мя антибиотиками (в максимальных дозах), принадлежащими к разным группам (пенициллины, левомецитины, линкозамиды, цефалоспорины, карбапенемы или аминогликозиды).
Они необходимы больному, так как иммунная система ослаблена, организм не способен бороться самостоятельно.

Хирургическое вмешательство. Врач вскрывает и удаляет гнойники на ногах. После такого вмешательства больной чувствует себя значительно лучше.
Сепсис – очень тяжелое заболевание, при первых же подозрениях следует поспешить на прием к специалисту. Чем быстрее больной обратится за помощью, тем больше шансов избавится от инфекции.



Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.
Нарыв на пальце ноги затрагивает не только верхние слои эпидермиса, но и глубокие ткани. Недуг называется паронихия или околоногтевая панариция и требует незамедлительного лечения. Если воспаление доходит до сухожилий и жировой клетчатки, возможно развитие сепсиса.
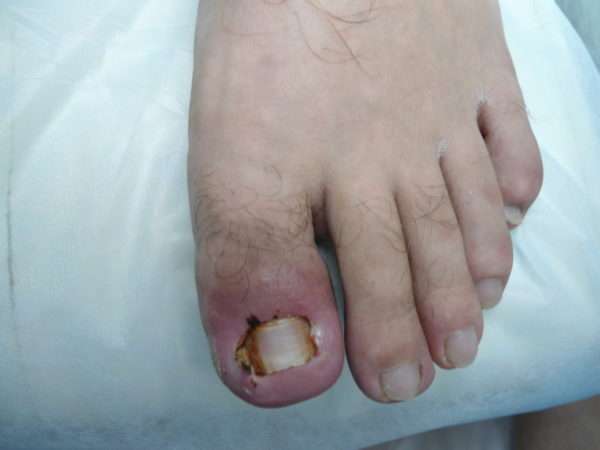
Виды нарывов на пальцах рук или ног
Нарыв на пальце может протекать в легкой форме – паронихии. Она возникает из-за попадания на кожу болезнетворных микроорганизмов. Паронихия может протекать в инфильтративной и гнойной стадии.
Паронихия начинается с покраснения и отека кожи, затем появляются болевые ощущения, выделение гнойной жидкости с микробами. Выделяется несколько видов нарыва:
- Острая и хроническая. Острая начинается внезапно и сопровождается сильной болью на месте нарыва. Причиной ее развития становится попадание на рану золотистого стафилококка. Хроническая паронихия проявляется постепенно. Вначале кожа начинает краснеть, после чего появляется отечность и болезненность.
- Поверхностная и глубокая. Различие этих видов состоит в месте локализации и степени поражения кожного покрова. Глубокая распространяется на толщу ногтевого валика около основания ногтя. Поверхностная форма образуется под эпидермисом, около краевой части ногтя.
Вторая форма нарыва возникает при неправильном или несвоевременном лечении паронихии и называется панариций.
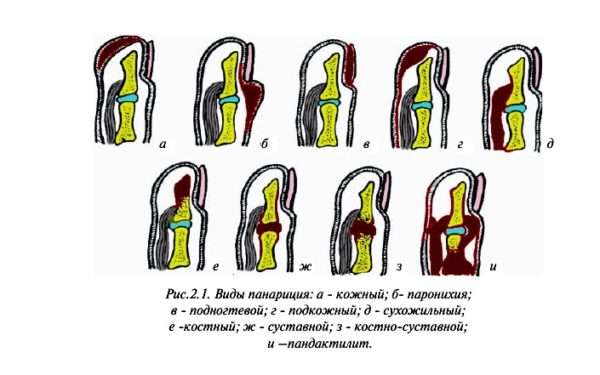
Выделяют следующие его виды:
- Кожный – образуется на тыльной стороне пальца. Начинается заболевание со скопления гноя под эпидермисом, после на этом месте появляется пузырек с жидкостью, иногда с примесью крови. Затем происходит покраснение кожного покрова, появляется боль и жжение. Если пузырек увеличивается, значит, панариций прогрессирует и затрагивает более глубокие слои кожи.
- Подногтевой – воспалительный процесс начинается под ногтевой пластиной. Причиной заболевания становится попадание туда инородного предмета.
- Подкожный – поражает ладонную поверхность пальца. Характеризуется скоплением гноя под кожей, распространяясь на сухожилия, суставы и кости.
- Костный – образуется при поражении костей пальца. Заболевание начинает прогрессировать при попадании инфекции в костную ткань (открытые переломы, например).
- Суставной – другое его название гнойный артрит. Заболевание начинается из-за попадания в суставы инфекции или длительного течения панариция. Суставная форма характеризуется ограничением двигательной активности человека, болями и затруднением движения пальцев.
- Сухожильный – это сложная форма заболевания, при которой происходит ограничение функционирования кисти. На пальце появляется отек, он приобретает изогнутую форму и практически не двигается. Данная форма недуга характеризуется сильным болевым симптомом.
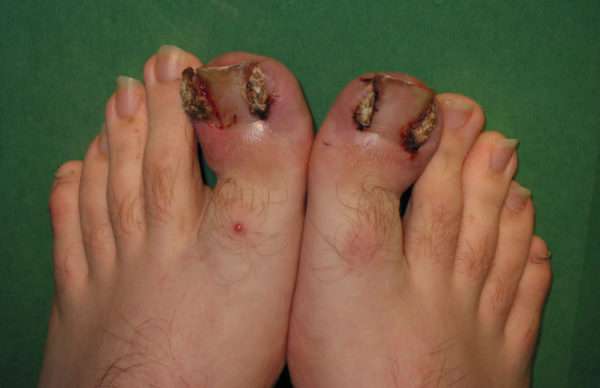
Причины нарывов пальца возле ногтя
Спровоцировать нарыв пальца может:
- грибок стопы или ногтей,
- нарушение кровообращения в венах,
- вросший ноготь,
- неправильно сделанный маникюр или педикюр,
- травмирование кожи возле ногтя,
- выполнение грязной работы без перчаток,
- привычка грызть ногти,
- сахарный диабет.
На развитие недуга влияют такие факторы, как:
- сниженный иммунитет,
- сопутствующие заболевания крови,
- нарушенный метаболизм.
Даже незначительные ранки лучше обрабатывать антисептическим средством, так как через них может проникнуть патогенный микроорганизм и начнется гнойное воспаление. Заусеницы также могут стать причиной развития паронихии, происходит воспаление и образование гноя в тканях пальца.
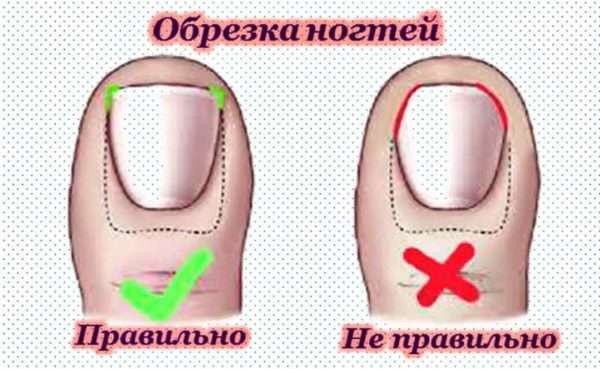
Зачастую воспалению и нарыву подвержены большие пальцы на ногах. Причиной тому их расположение, рост и размер околоногтевого валика. Неправильно сделанный педикюр может стать причиной врастания ногтя по углам. Поэтому во время педикюра следует правильно обрабатывать ногтевую пластину:
- Не отращивать длинные ногти.
- Не придавать им квадратную форму, подпиливать в уголках.
- Размягчать кожу и ногти на ногах специальными ванночками.
- В местах возможного врастания ногтя тщательно снимать омертвевшие частички.
Определить врастание ногтя очень просто, обычно начинает болеть околоногтевой валик возле края ногтевой пластины. После боль распространяется на всю фалангу пальца, кожа начинает воспаляться. Если вовремя не начать лечение, то произойдет нагноение.
Попавшая под ноготь заноза может стать причиной нарыва ногтя. Даже мелкий инородный предмет может спровоцировать воспалительный процесс. При попадании занозы под ноготь лучше обратиться к врачу, так как вытащить ее самостоятельно очень трудно, тем более после этого ранку следует обработать средством против воспаления. Это поможет предотвратить нежелательные последствия.

Признаки нарыва
Попавшая под эпидермис инфекция начинает очень быстро развиваться, появляется зуд, жжение, припухлость и боль. Если идет дальнейшее развитие воспаления, то под кожей начинает собираться гной. Если затронуты суставы, то пораженное место становится горячим, воспаленным, появляется сильная боль, и палец не сгибается.
Возможны такие симптомы, как повышение температуры, ухудшение самочувствия. Нарыв кожи около ногтя проходит несколько стадий:
- Проникновение инфекции в слои эпидермиса. В результате, кожа краснеет, становится припухлой, появляется боль и зуд.
- Далее происходит воспалительный процесс, формируются полоски или пузыри с гноем.
- Появляется боль.
- Палец твердеет и перестает сгибаться.
Осложнения нарыва
Любое заболевание в запущенной форме приносит массу неприятностей, и нарыв – не исключение. Гнойное воспаление может приникнуть глубоко к сухожилиям, костям и суставам, возможно полное или частичное лишения пальца его прямой функции.
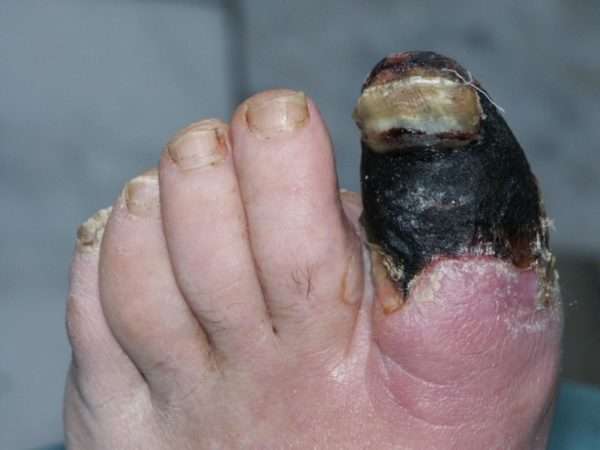
Тяжелая форма недуга может привести к таким осложнениям:
- Сепсис – это заражение крови, которое без определенного лечения может привести к смерти.
- Флегмоне костей – острое или гнойное воспаление клеток кисти.
- Тендовагинит – гнойное воспаление сухожилий, при котором происходит длительная потеря двигательных функций пальца.
- Остеомиелит – гнойный процесс в костной ткани, который требует незамедлительного лечения, и даже ампутации пальца.
Первая помощь при нарыве
Чтобы избежать еще более тяжелых последствий нарыва пальца, следует знать, как оказать первую помощь. Нельзя прокалывать пузырь с гноем, так как можно занести инфекцию в открытую рану или спровоцировать заражение крови.
Чтобы снять воспаление, можно приготовить теплую ванночку с солью, мылом или ромашкой. Пораженную стопу следует опускать в такой отвар несколько раз в сутки. После процедуры конечность обмокнуть полотенцем и приложить на нее листья алоэ.
Если через трое суток состояние не улучшается, значит, воспаление перешло в более глубокие слои эпидермиса, и требуется врачебное вмешательство.

Лечение
Методы лечения можно разделить на три группы: ванночки, компрессы, мази.
С помощью ванночек можно избавиться от нарыва возле ногтя на пальцах рук или ног. Они помогут снять болевые ощущения и окажут дезинфицирующий эффект. Лучше всего попробовать следующие рецепты:
- Ванночка с антисептиком – для ее приготовления потребуется ромашка, календула, череда. Взять по 1 ст. л. каждой травы и залить все 1 литром кипятка, дать настояться 20 минут и опустить туда ноги или руки. Повторять процедуру следует несколько раз в день.
- Сода, йод или марганцовка – в 1 литр воды добавить 10 капель йода, 1 ст. л. соды, можно добавить немного марганцовки. Проводить такую процедуру нужно несколько раз в день по 20 минут.
- Соляная ванночка – этот рецепт считается самым действенным. На 1 литр кипятка необходимо взять 5 ст. л. соли. Опустить ноги в горячую воду на 20 минут. Именно горячая вода поможет распарить нарыв и вытянуть гной.
Важно! Использовать горячую воду можно только в последнем рецепте ванночек, во всех других вариантах она может спровоцировать ускоренное размножение бактерий.
Все ванночки следует повторять через каждый 2 3 часа.
Помогают вытянуть гной из нарыва. Готовить такие компрессы легко и быстро:
- Компресс из ржаной муки и меда – из этих ингредиентов замесить небольшой комочек, наподобие пластилина. Затем наложить его на нарыв и обмотать марлей.
- Алоэ и каланхоэ – приготовить кашицу из равных пропорций этих растений, нанести на рану и обмотать марлей. Менять такую повязку следует по мере высыхания.
- Компресс из овощей – потребуется приготовить либо пюре, либо натертый лук или свеклу. Приложить массы на нарыв и обмотать бинтом.
Важно! Ни в коем случае нельзя компресс обматывать полиэтиленом, иначе это приведет к размножению бактерий.
Такие компрессы лучше накладывать на ночь.
В иных случаях лечащим врачом могут быть назначены антибиотики или местные препараты (Клотримазол, Кетоконазол и прочие). Если в нарыве скопился гной, то хирург прокалывает его и выводит оттуда жидкость.
Лечение может затянуться на несколько недель или месяцев, все зависит от тяжести заболевания. В некоторых случаях могут быть назначены противогрибковые препараты или стероиды.
Для лечения нарывов всегда назначаются антибиотики, которые оказывают антибактериальное воздействие.
- Для лечения подкожного панариция антибиотики принимаются, если процесс воспаления становится все глубже, но еще гнойного разложения тканей. Отличным воздействием обладают цефалоспориновые или пенициллиновые препараты.
- При развитии суставного панариция назначают уколы с антибиотиком, обладающим широким спектром действия. Если уколы не дают результатов, то проводится оперативное вмешательство, при котором также используют антибиотики.
В качестве антибиотиков чаще всего используются: Ампициллин, Оксациллин, Клоксациллин, Эритромицин, Метициллин и Хлорамфеникол. В каждом конкретном случае дозировка препарата определяется врачом.
Если консервативное лечения не дало результатов, появились осложнения, которые ничем не устранить, то врачом принимается решение оперативного вмешательства. Для начала выполняется дренаж гнойной жидкости под анестезией. Если кожный покров приобретает белый или желтый цвет, то анестезию делать нельзя, так как это признак повреждения нервных волокон. Оперативное вмешательство может быть следующих видов:
- При поверхностной паронихии – проводится подрезание отслоенного кожного покрова с его отсечением и удалением гноя. В данном случае анестезия не требуется. После проведения операции на рану накладывается антисептическая повязка на неделю, пока рана не затянется.
- Глубокая паранихия – для ее проведения у края основания ногтя делается разрез в 10 мм. Кожа, покрывающая основание ногтя не разрезается, а отодвигается, очищается и отворачивается со стороны повреждения. Если ногтевая пластина отслаивается из-за гноя, то ее аккуратно отсекают.
Важно! Если данный участок ногтя повредить, то ноготь начнет деформироваться.
- Если повреждена вся ногтевая пластина или ее средняя часть, то делается два разреза по 10-15 мм. Далее этот участок отворачивается, удаляется гной и участок отслоившегося ногтя. Затем под отвернутую кожу подкладывается резиновая полоска с нанесенным на нее вазелином, и кожа возвращается на свое место. Накладывается повязка с антисептиком. Через сутки после операции проводится следующая процедура: в теплый раствор с добавлением калия опускается прооперированный палец, меняется резиновая прокладка и оставляется еще на сутки. Если воспалительный процесс проходит, то резиновую прокладку больше не используют, а на рану накладывают повязку с мазью.
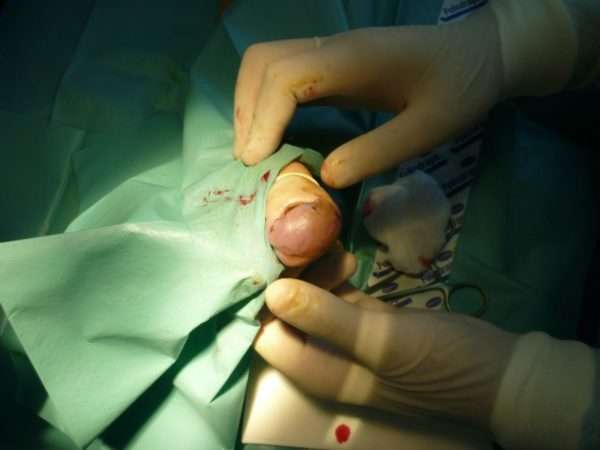
Чтобы предотвратить повторное заражение и инфекции, назначают курс антибиотиков и антисептиков.
Заниматься самолечением можно только на начальных стадиях течения заболевания и только под присмотром врача. Если нет эффекта от ванночек, компрессов и мазей, то единственным вариантом будет оперативное вмешательство.
Данный метод лечения эффективен только на начальных стадиях заболевания, иначе может привести к серьезным осложнениям. Неплохим эффектом обладают следующие рецепты:
- Печеный лук – необходимо взять луковицу и запечь ее, после натереть хозяйственное мыло и соединить эти ингредиенты в пропорции 1 ст. л. мыла и 2 ст. л. лука. Полученную кашицу наложить на марлю и обернуть около большого пальца. Через каждые 4 часа менять повязку.
- Натереть свежую морковь, свеклу и лук, взять их по 1 ст. л. Затем выжать сок из алоэ и добавить несколько капель в кашицу из овощей. Последующие действия аналогичны предыдущему рецепту.
- Листья подорожника или мать-и-мачехи. Листья этих растений отлично помогают в борьбе с недугом. Для этого необходимо взять лист и приложить его к больному пальцу, можно сделать кашицу, а сверху завернуть все бинтом. Оставить на 4-5 часов.
- Нутряной жир – для приготовления такого компресса нужно приобрести в аптеке любой жир и соединить его с печеным луком 1:1. Приложить к воспаленному месту, обернуть бинтом и оставить так на 5-6 часов, затем сменить повязку.
- Алоэ. Перед его применением следует подержать палец в отваре ромашки 10 минут, а после положить лист (без кожицы) на пораженный участок. Это поможет снять воспаление, заживать ранки и предотвратить инфицирование.

Панариций у детей
У детей панариций – очень распространенное явление, не удаленная вовремя заноза, ранка и прочее могут стать источником попадания в эпидермис инфекции. Это все провоцирует воспаление и дальнейшее распространение инфекции. Также к этому может привести привычка грызть ногти и откусывать заусеницы.
Если на коже возле ногтя появилось красное пятно, то его сразу же следует смазать йодом или приложить ватный диск, смоченный в календуле. Это поможет предотвратить воспалительный процесс.
Нельзя прокалывать нарыв иглой – можно занести инфекцию. При прогрессировании недуга лучше обратиться за квалифицированной помощью к врачу. Так как у детей воспалительный процесс прогрессирует очень быстро, то обычно применяется оперативное вмешательство.
Можно приготовить раствор из ромашки, зверобоя и календулы и подержать в нем палец около 20 минут. Повторять процедуру следует каждые 4 часа. Если воспаление не проходит, можно попробовать мазь Вишневского, она поможет уничтожить бактерии и снять боль.

Важно! Лечение нарыва в домашних условиях эффективно только в первые сутки. Если состояние ухудшается, то лучше обратиться к врачу.
Профилактика
Большинство нарывов случается из-за повреждения кожных покровов. Если выполнять несложные рекомендации, то предотвратить данный недуг будет намного проще:
- Все повреждения и ранки следует немедленно обрабатывать антисептическим раствором. Здесь поможет зеленка, перекись водорода, спирт или йод.
- Если под рукой нет никаких средств, то можно приложить лист подорожника или мать-и-мачехи.
- Уезжая отдыхать, следует взять с собой мазь Вишневского, Левомеколь, местные антибиотики, бинт и вату.
- После улицы или выполнения грязной работы следует тщательно вымыть руки.
- Не допускать попадания грязи в ранки или трещины.
- Подстригать ногти нужно аккуратно.
- Следует немедленно удалять любые занозы или заусеницы, а после обработать ранку антисептиком. Если не получается удалить занозу самостоятельно, нужно обратиться к врачу.
- Незамедлительно лечить любые грибковые инфекции.
- Следить за иммунитетом.
- Всю грязную работу нужно выполнять в перчатках.
Следует избегать ношения неудобной обуви, так как это может привести к воспалению пальцев ног. При сахарном диабете важно контролировать уровень сахара в крови, а повышенный иммунитет поможет легче и быстрее справиться с любой инфекцией.
Делать педикюр и маникюр нужно только у профессиональных мастеров. Необходимо следить за дезинфекцией маникюрных инструментов, ведь неправильная обработка ногтевой пластины может привести к повреждению кожи и занесению туда бактерий.
Если соблюдать меры профилактики, то никакая инфекция не будет страшна. Любые проявления панориция должны вовремя устраняться, а при невозможности самостоятельного лечения, лучше обратиться к врачу. Только так можно избежать серьезных последствий недуга.
Сепсис – это своеобразная системная патогенетическая реакция организма человека на внедрение инфекционного агента, развивающаяся как результат генерализации инфекционного воспалительного процесса на фоне выраженного снижения функции иммунного аппарата.
Сепсис крови: что это?

Сепсис (заражение крови) – это вторичное инфекционное заболевание, вызванное попаданием патогенной флоры из первичного локального инфекционного очага в кровяное русло. Две трети пациентов изначально обращаются к врачам по поводу других заболеваний, и лишь впоследствии у них возникает сепсис.
Сепсис — это тяжелое заболевание, которое сопровождается нарушением работы всех органов, представляет угрозу для жизни больного. Поэтому госпитализация проводится в обязательном порядке. Чаще всего лечение осуществляется в хирургическом отделении или палате интенсивной терапии.
Сепсис как у детей, так и у взрослых, считается крайне тяжелым и опасным состоянием, которое требует незамедлительного лечения.
Классификация заболевания
Возбудители инфекции проникают в живой организм различными способами. В зависимости от способа заражения формируется первичный очаг воспаления. Так, в частности, при укусе животного, очагом воспаления является травмированное место при наличии сопутствующих факторов.
Формы сепсиса классифицируются в зависимости от локализации первичного инфекционного очага.
В зависимости от возбудителя выделяют:
- стафилококковый,
- стрептококковый,
- менингококковый,
- пневмококковый,
- синегнойный,
- колибациллярный,
- анаэробный сепсис.
- Молниеносная форма отличается бурным началом, очень тяжелым течением и крайне неблагоприятным прогнозом. Развивается за 24-72 часа.
- При остром варианте сепсиса события развиваются не так стремительно (до недели).
- Подострый сепсис может затянуться до 3 месяцев, а то и больше, конечно, течение его не так ярко выражено;
- Хрониосепсис протекает довольно длительно (до года).
- Рецидивирующая форма — чередуются периоды развития сепсиса с периодами полного здоровья.
По месту проникновения возбудителя и исходному очагу:
- Хирургический сепсис, имеющий источником гноеродные процессы в открытых и закрытых ранах, осложнения наружных и внутренних гнойников.
- Послеоперационный, который возникает после нарушения асептических процедур в ходе операций;
- Акушерско-гинекологический сепсис — является следствием осложненных родов, операций на женских половых органах. Крайне тяжело протекает такая патология, возникающая в результате подпольных абортов, выкидышей.
- Уросепсис. Возбудитель активно развивается из очагов, находящихся в органах мочеполовой системы (уретрит, цистит, бартолинит, простатит). При этом одной из характерных особенностей уросепсиса считается обязательное присутствие различных воспалительных, гнойных очагов в мочевом пузыре
- Отогенный сепсис является опасным, так как он может возникнуть в качестве осложнения гнойного отита. Он часто приводит к распространению инфекции на оболочки головного мозга, что способствует развитию менингита.
- Риногенный сепсис встречается относительно редко, характеризуется тем, что первичный очаг гнойного воспаления расположен в носу и околоносовых пазухах.
Причины
Сепсис у взрослого пациента или ребенка развивается в результате массивного инфицирования токсинами и продуктами гнилостной деструкции патогенных микроорганизмов, при применении неадекватной схемы лечения основного заболевания, то есть данную патологию специалисты рассматривают как генерализацию воспалительного процесса.

Развитию сепсиса могут способствовать:
- Несоблюдение правил асептики и антисептики во время обработки гнойных ран, при оперативных вмешательствах.
- Неправильный подбор лекарственных средств, ошибка с назначением дозировки антибактериальных препаратов.
- Иммунологические расстройства.
- Прогрессирование инфекционных возбудителей, устойчивых к антибиотикам.
Сепсис крови возникает при нарушении баланса между защитными силами организма и активностью патогенной микрофлоры. Основным предрасполагающим фактором к развитию септического состояния считается:
- Раны и гнойные процессы в коже.
- Остеомиелит – гнойный процесс в костях и красном костном мозге.
- Тяжелая ангина.
- Гнойный отит (воспаление уха).
- Инфицирование во время родов, абортов.
- ВИЧ-инфекция на стадии СПИД.
- Обширные травмы, ожоги.
- Инфекционно-воспалительные заболевания органов мочевыделительной системы.
- Инфекционно-воспалительные заболевания живота, перитонит (воспаление брюшины – тонкой пленки, которая выстилает изнутри брюшную полость).
- Глубокий гнойный очаг: фурункул или карбункул, послеоперационные абсцессы и гнойники
- Пневмония, гнойные процессы в легких.
- Внутрибольничная инфекция. Часто в стационарах циркулируют особые микроорганизмы, которые стали в ходе эволюции более устойчивыми к антибиотикам, различным негативным воздействиям.
Выше всего вероятность заболеть имеют люди, страдающие хроническими заболеваниями, длительно болеющие, с истощенным иммунитетом.
Симптомы сепсиса, фото

- температура тела более 38°С или менее 36°С;
- частота сердечных сокращений более 90 ударов в минуту;
- число дыхательных движений более 20 в минуту или порционное давление углекислого газа мене 32 мм.рт.ст.;
- лейкоцитов более 12 или менее 4, а незрелых нейтрофилов более 10%.
Основные признаки сепсиса:
- Лихорадка (повышение температуры выше 38 градусов) или гипотермия (температура ниже 36 градусов);
- Сердцебиение с частотой выше 90 ударов в минуту;
- Учащенное дыхание (более двадцати в минуту);
- Нарушение сознания, вплоть до комы;
- Лейкоцитоз или лейкопения в общем анализе крови;
- Признаки воспаления в виде повышения С-реактивного белка и прокальцитонина в биохимическом анализе;
- Падение артериального давления при септическом шоке;
- Бледность и мраморность кожных покровов;
- Возможно появление специфической сыпи на коже и слизистых оболочках.

Признаки сепсиса у взрослых
Чаще всего симптомы сепсиса у взрослых развиваются в результате различных медицинских манипуляций. Это могут быть оперативные вмешательства, установка катетеров, гинекологические манипуляции или инъекции.
Общие симптомы сепсиса у взрослых людей:
- Слабость и повышенная утомляемость;
- Тошнота, рвота, отсутствие аппетита;
- Головные боли, головокружения и потери сознания;
- Тахикардия и перебои в работе сердца;
- Уплотнения или гнойнички на коже,
- Поносы и запоры;
- Необоснованное снижение веса;
- Постоянное повышение температуры до 37 градусов.
Обращает на себя внимание характерный вид больных. Лицо у взрослых с сепсисом: осунувшееся, кожа землистого или желтого цвета. На теле может появляться петехиальная сыпь. Язык обложен сухим налетом.
Сепсис у новорожденных детей
У новорожденных при сепсисе также наблюдаются такие симптомы, как рвота, понос. Младенцы отказываются от груди, стремительно теряют вес. Нередко определяется нагноение в области пупка, обнаруживаются абсцессы различной локализации.
Проявления сепсиса во многом зависят от типа микроорганизмов, вызывающих инфекцию. Общим симптомом считается высокая температура, хотя в некоторых случаях отмечается гипотермия. Заражение крови часто сопровождается учащением пульса, появлением высыпаний на коже.

У детей основные симптомы сепсиса:
- большей частью периодические, неправильного характера повышения температуры (чередования жара с ознобом с периодами субфебрильной, редко нормальной температуры), часто пот;
- явления интоксикации (снижение аппетита, недомогание или анорексия, ухудшение сна);
- изменение окраски кожи (бледная, серая, землистая), часто акроцианоз или цианоз носогубного треугольника, часто кожные высыпания, нередко геморрагические, сухой язык;
- учащение пульса;
- увеличенная мягкая селезенка.
Повышают риск развития сепсиса у детей раннего возраста:
- врожденный порок сердца, эндокардит;
- преждевременные роды (до 37 недель);
- инфекции уха, дыхательных путей;
- лекарства, снижающие иммунитет;
- большая поверхность ожогов;
- возраст менее 3-х месяцев;
- слабая иммунная система.
При появлении симптомов сепсиса в лаборатории делают микробиологический посев крови, анализ мочи. Лабораторные анализы играют решающую роль в подтверждении либо исключении диагноза.
Лечебные мероприятия направлены на уничтожение возбудителя, на санацию гнойных очагов и на повышение сопротивляемости организма малыша. Очень важно кормление ребенка материнским молоком. Хороший фон для лечения — качественный уход за больным ребенком. Ребенку проводят антибиотикотерапию (обычно комбинируют два и более антибиотиков).
Осложнения
При дальнейшем развитии сепсиса могут наблюдаться различные осложнения. Самыми распространенными из них являются капиллярные кровотечения, пролежни, тромбоз сосудов. ДВС-синдром, аритмии, желудочно-кишечные кровотечения на основе стрессовых факторов, кишечная реперфузия и т.д. Исход при осложнениях в большинстве случаев неблагоприятен и заканчивается летальным исходом.
Диагностика
Сепсис – какой врач поможет? При наличии или подозрении на развитие сепсиса следует незамедлительно обратиться за консультацией к таким врачам как инфекционист, хирург, гематолог.
Распознавание сепсиса основывается на клинических критериях (инфекционно-токсической симптоматике, наличии известного первичного очага и вторичных гнойных метастазов), а также лабораторных показателях (посев крови на стерильность).
- лабораторные исследования крови (наблюдается нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, снижение гемоглобина), мочи;
- УЗИ почек, печени и других органов;
- рентгенодиагностика;
- компьютерная томография;
- ЭКГ;
- бактериоскопические исследования;
- магнито-резонансная томография.
Дифференцировать сепсис необходимо от лимфогранулематоза, лейкемии, брюшного тифа, паратифов А и В, бруцеллеза, туберкулеза, малярии и других заболеваний, сопровождающихся длительной лихорадкой.
Как лечить сепсис крови?
Лечение сепсиса должно быть начато незамедлительно. Самый главный принцип – санация очага инфекции, приведшего к распространению болезни.
Все больные с любой формой сепсиса или даже при одном подозрении на это заболевание подлежат госпитализации. По показаниям применяют сердечные и другие симптоматические средства. Если диагноз не вызывает сомнений, внутримышечно вводят антибиотики (пенициллин, стрептомицин, бициллин и др.). Перевозка в лежачем положении.
Лечение сепсиса проводится по двум основным направлениям:
- выявление инфекционного агента с назначением специфической антибактериальной, противогрибковой или противовирусной терапии.
- коррекция ДВС-синдрома.
Больному назначается экстренное медикаментозное лечение:
- антибиотики;
- обезболивающие медикаменты;
- иммуномодуляторы;
- растворы инфузионной терапии;
- лекарства, нормализующие давление;
- препараты, восстанавливающие функции сердца, печени, почек;
- витамины, антиоксиданты.
Прогноз
Необходимо отметить, что сепсис протекает достаточно тяжело. Уровень смертности в зависимости от вида и характера течения может достигать 50%, а при развитии септического шокового состояния этот показатель еще выше.
Прогноз при заражении крови всегда серьезен. При молниеносном течении сепсиса летальность неизбежна у 85 – 99% больных, подвергшихся бактериальной агрессии.
Наиболее тяжело болезнь протекает у пожилых пациентов и новорожденных детей.
Диета
Больным сепсисом назначается диета и рекомендуется полный покой. Состояние очага воспаления постоянно контролируется для своевременного предупреждения острых реакций.
Питание при сепсисе должно быть сбалансированным и легкоусвояемым, а также достаточно витаминизированным. Именно оно наряду с правильным уходом за больным определяет исход лечения.
Профилактика
Надежную профилактику болезни обеспечивают:
- соблюдение пациентами личной гигиены;
- своевременная ликвидация локальных гнойников;
- строгое выполнение медработниками требований асептики;
- минимальные сроки использования катетеров;
- грамотная антибиотикотерапия;
- вакцинация проблемных пациентов.
Читайте также:






