Сепсис пальца на руке



Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.
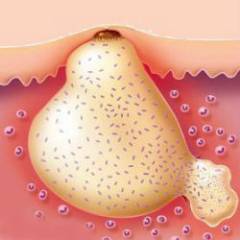
Подкожный панариций – это одна из разновидностей гнойного воспаления тканей пальцев верхних и нижних конечностей. При этом заболевании гной скапливается в подкожной (жировой) клетчатке фалангов пальца.
Болезнь может возникать у взрослых и детей. Воспаление чаще развивается у лиц физического труда, у мужчин несколько реже, чем у женщин. Преобладают пациенты зрелого возраста. До 90% случаев процесс локализуется в области ладонной поверхности и ногтевого валика концевой фаланги пальцев. Преимущественно панариций поражает I-й и II-й пальцы на правой руке.
Причины подкожного панариция

Cтрепто-стафилококковая инфекция Подкожный панариций развивается вследствие попадания инфекции в ткани пальцев через повреждения – бытовые или производственные травмы (порез, укол, ссадины, трещины). Даже небольшой укол в концевую фалангу может служить входными воротами для микроорганизмов.
Возбудителями могут быть:
- стафилококки (чаще всего);
- стрептококки;
- кишечная палочка;
- бактерии гнилостной инфекции.
Факторами, способствующими проникновению патогенных микроорганизмов в ткани и последующему развитию гнойного воспаления, являются:
- длительное действие на ткани рук раздражающих веществ;
- загрязнение поврежденного участка;
- нарушение микроциркуляции в тканях при постоянном переохлаждении, вибрации, повышенной влажности;
- действие токсических химических веществ и металлов;
- некачественно проведенный маникюр;
- попадание инородных тел под ноготь;
- мацерация кожи (разрыхление кожи под действием воды или влаги).
У ребенка кожа более нежная и тонкая, чаще подвергается травмированию. Факторами, провоцирующими развитие панариция у детей, являются:
- несовершенство или сбой в иммунной системе;
- нарушение обменных процессов;
- недостаток витаминов в организме;
- эндокринная патология;
- привычка грызть ногти;
- неаккуратная стрижка ногтей.
Симптомы панариция
Подкожный панариций имеет весьма характерные клинические проявления:
- постоянные сильные пульсирующие боли в области пораженной фаланги; боль усиливается при опускании кисти вниз;
- покраснение участка кожи над гнойником разной степени выраженности;
- для панариция проксимальной (расположенной ближе к кисти) и средней фаланги пальцев на руках покраснение может вначале появиться на тыльной поверхности (или боковых), а на ладонной стороне кожа имеет синюшный оттенок;
- отек и припухлость тканей в области поражения;
- ограничение подвижности из-за отека и боли;
- вынужденное (полусогнутое) положение пальца;
- лихорадка;
- ухудшение общего самочувствия пациента.
Возможные осложнения

Подкожный панариций Под достаточно прочной кожей ладонной поверхности кистей находится толстая прослойка жировой клетчатки, через которую проходят волокна соединительной ткани от надкостницы и сухожилий. В области концевых (дистальных) фаланг эти волокна образуют своеобразные ячейки, заполненные жировыми дольками. Часть волокон соединительной ткани срослись с надкостницей костей фаланг.
Эти структурные особенности строения позволяют воспалительному процессу быть ограниченным в течение продолжительного периода и иметь возможность распространения в глубину. Подкожный панариций – наиболее распространенная патология (из числа острых гнойных инфекций кисти), способная привести к тяжелым осложнениям.
Инфекция при этом может распространяться разными путями:
- на другие участки под кожей;
- по ходу волокон соединительной ткани на кость;
- в сустав;
- на сухожилия;
- через кровь;
- по лимфатическим сосудам.
Виды осложненных форм панариция: сухожильный, костный, ногтевой. Глубокие ткани поражаются в запущенных случаях болезни, при неправильном самостоятельном лечении в домашних условиях. У ребенка осложнения развиваются значительно быстрее, чем у взрослого. Поражение сухожилий чревато потерей подвижности. При костном панариции существует опасность тугоподвижности.
Диагностика
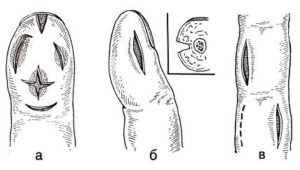
Подкожный панариций при разрезе Подкожный панариций особой сложности в диагностике не представляет. Хирург проводит опрос пациента и анализирует результаты осмотра. При позднем обращении, в запущенных тяжелых случаях может назначаться рентгенография стопы или кисти для уточнения степени тяжести процесса и развития осложнений.
При осмотре врач использует ощупывание зоны поражения пуговчатым зондом: выявляя максимально болезненный участок для определения локализации гнойного очага. Хирург проводит в процессе осмотра дифференциальную диагностику различных форм панариция.
В первую очередь подкожный панариций следует отличить от костного, для которого характерно:
- более медленное развитие болезни;
- менее выраженный болевой синдром;
- припухлость фаланги колбообразной формы;
- другая локализация боли;
- формирование свища (канала для выделения гноя из очага поражения наружу).
При воспалении сухожильного влагалища (тендовагините) отмечаются:
- припухлость по всему полусогнутоиу пальцу;
- резко выраженная боль при его разгибании;
- отек, краснота, переходящие на кисть;
- ограниченная функция соседних пальцев.
Ногтевой панариций бывает 2-х видов: подногтевой и околоногтевой (паронихия). Для околоногтевого процесса на руке (который может быть профессиональным заболеванием) характерны: покраснение, припухлость и резкая болезненность ногтевого валика, через приподнятую кожу вокруг ногтя просвечивает гной.
Лечение
Подкожный панариций лечится консервативным и оперативным методом. Способ лечения зависит от серозной или гнойной фазы воспалительного процесса.
- распирающая боль;
- яркое покраснение;
- разлитая припухлость;
- нарушение функции в зоне очага;
- температура в пределах 37,50С;
- анализ крови без изменений;
- разлитая болезненность при обследовании зондом.
- рука в вынужденном положении;
- пульсирующий характер боли;
- неравномерная краснота (бледнее в центре);
- припухлость ограниченная;
- функция нарушена не только в области очага, а и в соседних;
- увеличенные, болезненные лимфоузлы;
- в анализе крови характерные для воспаления изменения;
- локальная боль при обследовании зондом.
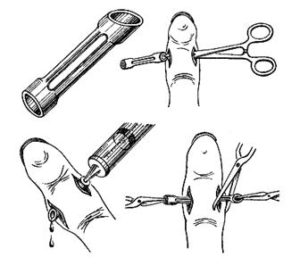
Лечение подкожного панариция При своевременном обращении лечение проводят в домашних условиях по назначению хирурга: теплые ванночки с розовым р-ром перманганата калия, соле-содовым р-ром (по 1ст.л. питьевой соды и соли на стакан теплой воды), примочки с Димексидом (разведенным водой в соотношении 1:4) и аппликации с антибактериальными мазями.
В лечении ребенка используют также травяные примочки и ванночки из настоя чистотела, календулы, ромашки (1 ст.л. на 200 мл кипятка).
Чтобы оборвать дальнейшее прогрессирование болезни, могут использоваться по назначению хирурга:
- холод;
- УВЧ;
- УФО;
- рентгенотерапия;
- антибиотики с широким спектром действия;
- иммобилизация и др.
При своевременном обращении за помощью до 70% пациентов удается пролечить в домашних условиях без операции. Если вылечить пациента консервативным путем не удалось, симптомы болезни нарастают, применяют оперативное лечение. Оно применяется только в фазе гнойного воспаления и возможности четкого определения локализации скопления гноя. Операция проводится под местной анестезией. Гнойный очаг вскрывают при помощи различного типа разреза, производят иссечение некротизированных тканей. При подногтевом скоплении гноя отслоившуюся часть ногтя удаляют.
В зависимости от локализации гнойника для наилучшего доступа к очагу разрезы могут быть:
- поперечные;
- овальные;
- щелевидные;
- боковые;
- дуговообразные;
- крестообразные.
После операции крестообразную рану лечат открытым путем, и она заживает быстрее, чем боковые разрезы с дренированием. Осложненные формы болезни необходимо лечить в условиях стационара. Обычно это длительный процесс. Долечивание может проводиться уже в домашних условиях.
В зависимости от локализации процесса и вида панариция после операции могут назначаться антибиотики с широким спектром действия. Они могут вводиться внутримышечно, внутривенно, внутрикостно. Их могут применять также для промывания раны. После очищения раны края разрезов сближают вторичными швами.
Мазевые повязки на рану с отделяемым не накладывают после вскрытия гнойника, так как это мешало бы оттоку гнойного отделяемого. На рану кладут сухую стерильную повязку, которая меняется ежедневно.
В настоящее время лечить гнойную рану могут с помощью мази, содержащей антибиотики на водорастворимой основе. Но вылечить пациента можно и без применения антибиотиков.
Гимнастические упражнения начинают делать еще до заживления раны, чтобы не допустить нарушения функции конечностей. Постепенно такие занятия расширяются.
Профилактика
Профилактика панарициев включает:
- соблюдение правил техники безопасности:
- правильную обработку микротравм антисептиками;
- соблюдение личной гигиены.
Сепсис – это тяжелое инфекционное заболевание, при котором болезнетворные бактерии, их токсины и воспалительные вещества, вырабатывающиеся в организме, преодолевают иммунную защиту и распространяются по всему телу.
Факты о сепсисе:
- В США ежегодно регистрируется около 500 000 случаев сепсиса.
- Сепсис характеризуется высокой летальностью. В Соединенных Штатах Америки каждый год около 100 000 пациентов погибают от этого заболевания.
- Каждый час в США сепсис уносит жизни 25 человек.
- Две трети пациентов изначально обращаются к врачам по поводу других заболеваний, и лишь впоследствии у них возникает сепсис.
- Здравоохранение развитых стран тратит большие средства на лечение сепсиса. Например, в США – 17 миллиардов долларов в год.
- Распространенность сепсиса растет в большинстве развитых стран. Это связано с тем, что увеличивается доля пожилого населения, повышается продолжительность жизни у людей с хроническими заболеваниями, ВИЧ-инфекцией. Эти люди относятся к категории повышенного риска.
Причины сепсиса
Сепсис – это инфекция. Для ее развития необходимо, чтобы в организм человека попали возбудители.
Основные возбудители сепсиса:
- Бактерии: стрептококки, стафилококки, протей, синегнойная палочка, ацинетобактер, кишечная палочка, энтеробактер, цитробактер, клебсиелла, энтерококк, фузобактерии, пептококки, бактероиды.
- Грибки. В основном – дрожжеподобные грибы рода Кандида.
- Вирусы. Сепсис развивается в том случае, когда тяжелая вирусная инфекция осложняется бактериальной. При многих вирусных инфекциях наблюдается общая интоксикация, возбудитель разносится с кровью по всему организму, но признаки таких заболеваний отличаются от сепсиса.
Для возникновения сепсиса необходимо проникновение в организм человека болезнетворных микроорганизмов. Но по большей части не они вызывают тяжелые нарушения, которыми сопровождается заболевание. Начинают работать защитные механизмы, которые в данной ситуации оказываются избыточными, чрезмерными, приводят к поражению собственных тканей.
Всякая инфекция сопровождается воспалительным процессом. Особые клетки выделяют биологически активные вещества, которые вызывают нарушение кровотока, повреждение сосудов, нарушение работы внутренних органов.
Эти биологически активные вещества называют медиаторами воспаления.
Таким образом, под сепсисом правильнее всего понимать патологическую воспалительную реакцию самого организма, которая развивается в ответ на внедрение инфекционных агентов. У разных людей она выражена в разной степени, в зависимости от индивидуальных особенностей защитных реакций.
Часто причиной развития сепсиса становятся условно-патогенные бактерии, - те, которые не способны причинять вреда в норме, но при определенных условиях могут становиться возбудителями инфекций.
- Раны и гнойные процессы в коже.
- Остеомиелит – гнойный процесс в костях и красном костном мозге.
- Тяжелая ангина.
- Гнойный отит (воспаление уха).
- Инфицирование во время родов, абортов.
- Онкологические заболевания, особенно на поздних стадиях, рак крови.
- ВИЧ-инфекция на стадии СПИД.
- Обширные травмы, ожоги.
- Различные инфекции.
- Инфекционно-воспалительные заболевания органов мочевыделительной системы.
- Инфекционно-воспалительные заболевания живота, перитонит (воспаление брюшины – тонкой пленки, которая выстилает изнутри брюшную полость).
- Врожденные нарушения работы иммунной системы.
- Инфекционно-воспалительные осложнения после операции.
- Пневмония, гнойные процессы в легких.
- Внутрибольничная инфекция. Часто в стационарах циркулируют особые микроорганизмы, которые стали в ходе эволюции более устойчивыми к антибиотикам, различным негативным воздействиям.
Этот список можно существенно дополнить. Сепсис способен осложнить практически любое инфекционно-воспалительное заболевание.
Иногда первоначальное заболевание, повлекшее за собой сепсис, выявить не удается. Во время лабораторных исследований в организме больного не обнаруживают никаких возбудителей. Такой сепсис называется криптогенным.
Также сепсис может быть не связан с инфекцией – в этом случае он возникает в результате проникновения бактерий из кишечника (которые в норме в нем обитают) в кровь.
Виды сепсиса
Что является сепсисом, и что им не является?
Симптомы сепсиса
Осложнения сепсиса
| Осложнение | Описание |
| Септический шок | Наиболее тяжелое осложнение сепсиса. Нарушается работа всех органов, обмен веществ, кровоток. Наиболее высок риск развития септического шока у пожилых лиц, больных с ослабленным иммунитетом. До половины всех пациентов с этим осложнением погибает. Симптомы септического шока:
|
| Снижение массы тела, истощение | Статистика показывает, что каждый четвертый больной сепсисом теряет около 20% массы. |
| Кровотечения | В результате поражения сосудов при сепсисе могут развиваться внутренние кровотечения в разных органах, например, в желудке. Состояние больного ухудшается, появляется бледность, слабость. |
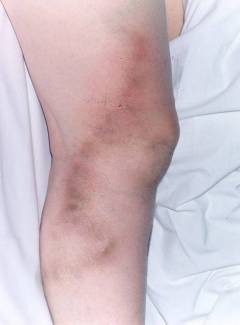
| Тромбофлебит | Тромбофлебит – это воспаление венозной стенки с образованием на ней тромбов. Симптомы:
 |
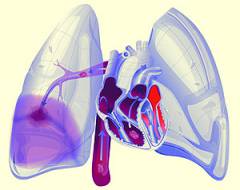
| Тромбоэмболия легочной артерии | Чаще всего является осложнением тромбофлебита. При тромбоэмболии кусок тромба отрывается, попадает с током крови в сердце, а затем в легочные сосуды. Достигая достаточно мелкого сосуда, тромб перекрывает его. Симптомы:
 |
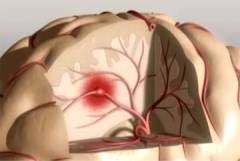
| Тромбоэмболия сосудов головного мозга | Является, как правило, осложнением тромбофлебита. Часто происходит по ночам. Симптомы:
 |
Обследование при сепсисе
| Название исследования | Описание | Как проводится? |
| Общий анализ крови | Изменения при сепсисе:
| Кровь берут обычным способом из пальца или из вены. |
| Биохимический анализ крови | Оценивают содержание различных веществ в крови, это помогает выявить нарушения с стороны различных внутренних органов. | Кровь на анализ собирают из вены натощак. |
| Посев крови на стерильность (синонимы: посев крови на микрофлору, гемокультура). | Исследование помогает обнаружить возбудителей сепсиса, определить их чувствительность к антибактериальным препаратам. | Кровь сбирают из вены и отправляют в лабораторию. Исследование дает наиболее точные результаты до того, как начато лечение антибиотиками. |
| Бактериологические исследования | Дают возможность выявить возбудителей из разных очагов, оценить их чувствительность к антибактериальным препаратам. | На анализ можно брать мочу, кал, мазки, гной, мокроту и другой материал. Обычно при сепсисе в крови и во всех органах выявляют один и тот же вид микроорганизмов. |
| Дополнительные методы исследования | Помогают оценить нарушение состояния и функции внутренних органов, выявить в них гнойные очаги. | Чаще всего проводятся:
|
| Исследование свертываемости крови | Проводится в том случае, когда сепсис сопровождается образованием тромбов, кровотечениями. | Кровь для анализа берут из вены. |
Лечение сепсиса
Сепсис – тяжелое заболевание, которое сопровождается нарушением работы всех органов, представляет угрозу для жизни больного. Поэтому госпитализация проводится в обязательном порядке. Чаще всего лечение осуществляется в хирургическом отделении или палате интенсивной терапии.
Нередко пациента кладут в больницу с другим заболеванием, а в последующем в качестве осложнения у него развивается сепсис.

У больного с сепсисом снижен иммунитет. Организм не в состоянии адекватно сопротивляться инфекции. Для коррекции этого состояния используются специальные лекарственные препараты – иммуностимуляторы.
Иммуностимуляторы, которые применяются при сепсисе и других инфекционных заболеваниях:
- тималин;
- тактивин;
- тимоптин;
- тимактид;
- вилозен;
- миелопид;
- тимоген;
- иммунофан;
- нуклеинат натрия;
- рибомунил;
- бронхо-мунал;
- биостим;
- левамизол и др.
Многие больные с сепсисом находятся в тяжелом состоянии и не могут принимать пищу самостоятельно. При этом их организм должен ежедневно получать 1,5-2 г белка на каждый килограмм массы тела и 40-50 ккал на каждый килограмм массы тела.
Способы кормления больных сепсисом, не способных принимать пищу самостоятельно:
- Через желудочный зонд, который представляет собой трубку, обычно введенную через нос.
- Внутривенно, при помощи специальных растворов.
Пока в организме больного сохраняется очаг инфекции, лечение антибиотиками и другими препаратами не принесет нужного эффекта. Поэтому хирургическое лечение должно быть проведено как можно раньше.
Хирург проводит:
- вскрытие гнойника;
- его очищение от гноя;
- удаление всех нежизнеспособных тканей, которые отравляют организм своими продуктами распада;
- промывание антисептиками, обеспечение оттока содержимого.
Часто общее состояние пациента с сепсисом напрямую зависит от состояния гнойника. Как только он удален, больной начинает чувствовать себя намного лучше.
Читайте также:


