Сап и мелиоидоз что это такое
- Что такое Мелиоидоз
- Что провоцирует Мелиоидоз
- Патогенез (что происходит?) во время Мелиоидоза
- Симптомы Мелиоидоза
- Диагностика Мелиоидоза
- Лечение Мелиоидоза
- Профилактика Мелиоидоза
- К каким докторам следует обращаться если у Вас Мелиоидоз
Что такое Мелиоидоз
Возбудитель мелоидоза - Pseudomonas pseiidomallei (бацилла Уитмора). Представляет собой грамотрицательную, биполярно окрашивающуюся палочку длиной 2-6 мкм и шириной 0,5-1 мкм. Аэроб имеет жгутики, подвижен, хорошо растет на питательных средах. Возбудитель длительно сохраняется во внешней среде. Во влажной среде выживает до 30 дней, в гниющих материалах - 24 дня, в воде - до месяца и более. Погибает при нагревании и под воздействием дезинфицирующих средств. Различают 2 антигенных типа возбудителя: тип I (азиатский), широко распространенный повсюду, включая Австралию, и тип II (австралийский), распространенный преимущественно в Австралии. Патогенность этих типов существенно не различается. Возбудитель чувствителен к левомицетину, тетрациклину, канамицину, некоторым сульфаниламидным препаратам.
Эпидемиология. Мелиоидоз эндемичен для стран Юго-Восточной Азии и Северной Австралии, где он наблюдается у человека и животных. Мелиоидоз эндемичен во Вьетнаме, Бирме, Малайзии, Кампучии, Таиланде. Наблюдается он и в соседних странах - Индии, Индонезии, Борнео, Филиппинах, Шри Ланка. О единичных случаях заболеваний сообщали с Мадагаскара, Кении, Нигера, Турции, Ирана, а также из Панамы и Эквадора. В странах Европы и в США случаи мелиоидоза являются завозными. Так, в США с 1973 г., когда все американские войска были отозваны из Вьетнама, было зарегистрировано 343 случая мелиоидоза среди солдат, из которых умерло 36 человек.
В эндемичных по мелиоидозу регионах основным резервуаром возбудителя в природе являются почва и вода, загрязненные выделениями инфицированных животных. В этих районах возбудитель может быть выделен из почвы, стоячих водоемов, прудов, рисовых плантаций. Животные выделяют возбудителя с мочой и испражнениями, сами инфицируются при употреблении кормов и воды. Мелиоидозная инфекция может наблюдаться у многих видов животных: крыс, мышевидных грызунов, кроликов, коров, собак, кошек, кенгуру и др. Членистоногие не участвуют в передаче инфекции. В эндемичных районах мелиоидоз распространен широко, о чем свидетельствует тот факт, что у 7-10% взрослого населения этих районов обнаруживают антитела к возбудителю мелиоидоза. Заражение человека может наступать при употреблении инфицированной пищи или воды, а также аэрогенным путем (воздушно-пылевым). Часто инфицирование наступает при загрязнении мелких повреждений кожи почвой. Заражение человека от человека наблюдается крайне редко. Описан случай половой передачи инфекции больным хроническим простатитом (в секрете предстательной железы выявлен возбудитель мелиоидоза) супруге, которая никогда не была в эндемичных районах. Выявлено заболевание медицинской сестры, которая не была в эндемичных районах, но работала в палатах для больных мелиоидозом. Это указывает на возможность внутрибольничной инфекции лиц с ослабленным иммунитетом.
Воротами инфекции являются мелкие повреждения кожи или слизистой оболочки органов пищеварения или респираторного тракта. Лимфогенно возбудитель достигает регионарных лимфатических узлов, где размножается иногда с образованием гнойного очага. При септических формах мелиоидоза возбудитель проникает в кровь и гематогенно распространяется по различным органам и системам, образуя там множество вторичных очагов с казеозным распадом и абсцессами. Большинство очагов развивается в легких, единичные абсцессы - в других органах. При подостром течении очаги в легких характеризуются большими размерами, а вторичные очаги обнаруживаются во всех органах и тканях - коже, подкожной клетчатке, печени, селезенке, почках, в костях, в мозговых оболочках, головном мозге, в лимфатических узлах. Вторичные очаги состоят из центральной зоны казеозного некроза, окруженной грануляционной тканью. Кальцификаты не развиваются. Септическое течение мелиоидоза наблюдается у резко ослабленных лиц. При хорошей реактивности макроорганизма чаще возникают относительно доброкачественно протекающие легочные абсцессы, при которых воспалительные изменения и абсцессы развиваются лишь в легких. Вероятно, мелиоидоз может протекать и в виде латентной инфекции. Например, в США наблюдались случаи мелиоидоза у лиц, которые несколько лет назад возвратились из эндемичных районов Юго-Восточной Азии. После перенесенного мелиоидоза в крови появляются антитела. Случаи повторного заболевания мелиоидозом не описаны.
Инкубационный период мелоидоза продолжается всего 2-3 дня (по данным лабораторных заражений со времени повреждения кожи и до развития болезни). Основные клинические формы:
1) септическая (острая, подострая, хроническая);
2) легочная (инфильтративная, абсцедирующая);
3) рецидивирующая;
4) латентная.
Септическая форма. У отдельных больных эта форма начинается относительно постепенно. Вначале появляется воспалительный инфильтрат на месте внедрения возбудителя (повреждения кожи), развивается регионарный лимфаденит, повышается температура тела и довольно скоро болезнь приобретает септическое течение. У большинства же больных септическая форма начинается внезапно с озноба, высокой лихорадки, резкой головной боли, одышки. В некоторых случаях заболевание протекает бурно, и больной умирает от инфекционно-токсического шока через 2-4 дня до развития у него вторичных септических очагов (молниеносная форма). В других случаях первичным очагом являются воспалительные изменения в легких, из которых затем гематогенно инфекция распространяется по различным органам и системам. Появляется общая слабость, температура с ознобом повышается до 39°С и выше, больного беспокоит кашель, боли в груди плеврального характера, выявляется притупление перкуторного звука, над пораженными отделами легких выслушиваются влажные хрипы. Процесс чаще локализуется в верхних долях. Затем тяжесть течения нарастает. Появляются множественные пустулы на коже и абсцессы в мышцах и внутренних органах. Болезнь продолжается 8-12 дней.
Очень быстрое развитие септической инфекции наблюдается у ослабленных лиц (наркоманы, диабетики, больные алкоголизмом и др.). В этих случаях быстро нарастают лихорадка и признаки общей интоксикации. Одновременно появляются признаки поражения легких и множественные поражения других органов. Отмечается фарингит, пустулезная сыпь по всему телу, жидкий водянистый стул, выраженная одышка, цианоз. У части больных появляются гнойные артриты, менингит, нарушение сознания. При рентгенографии легких отмечаются узелковые затенения диаметром около 10 мм, склонные к слиянию в более крупные инфильтраты. Эти формы болезни обычно не поддаются терапии.
При подострых и хронических формах мелоидоза отмечается более длительное течение с образованием вяло текущих абсцессов в различных органах и тканях. Эти формы периодически дают ремиссии, однако без этиотропной терапии больные также умирают в течение месяца (подострые формы) или через несколько месяцев (хронические формы).
Легочная форма мелоидоза может начинаться внезапно, но чаще это заболевание развивается исподволь, иной раз выявляется даже случайно при рентгенологических исследованиях. Основные признаки этой формы мелиоидоза - повышение температуры тела, кашель с гнойной, иногда кровянистой мокротой, нарастающая слабость, исхудание, боли в груди. Лихорадка имеет обычно неправильный или интермиттирующий характер с ознобом и потом. У больных появляются кашель с большим количеством гнойной мокроты, колющие боли в грудной клетке, понижается аппетит, отмечается слабость; потеря массы тела составляет в среднем 10-15 кг. Гемограмма: нейтрофильный лейкоцитоз, повышенная СОЭ. При рентгенологическом исследовании изменения очень сходны с туберкулезными. Поражаются чаще верхние доли, у большинства больных с образованием тонкостенных полостей диаметром 1-4 см. У некоторых больных может быть несколько полостей (2-3 и более). Иногда поражение легких протекает в виде инфильтратов без казеозного распада и образования полостей.
Рецидивирующий мелиоидоз. Возбудитель мелиоидоза может длительно сохраняться в организме в виде латентной инфекции. Активизация латентной инфекции может проявляться в виде острого септического или легочного заболевания или в виде хронического локализованного гнойного заболевания. Рецидив развивается через длительное время после первичного инфицирования. Описан случай рецидива через 26 лет после заражения. Рецидив может быть спровоцирован хирургическим вмешательством, тяжелой гриппозной пневмонией, лучевой терапией и пр. Необходимо учитывать активизацию латентной мелиоидозной инфекции у больных СПИДом.
Диагноз ставится комплексно, учитываются эпизоотические данные, клинические признаки, патологоанатомические изменения и результаты бактериологических исследований. Для выделения чистой культуры делают высевы из патматериала на МПА, МПБ, МПЖ. Биопробу ставят, вводя материал морским свинкам под кожу (самцам можно в брюшную полость), животные погибают на 10-20-й день (у самцов развивается орхит и перитонит, при подкожном введении – язва на месте инъекции).
Клинический диагноз септических форм мелиоидоза не представляет больших трудностей. Имеет значение пребывание в эндемичной местности, тяжелое течение болезни, прогрессирующая дыхательная недостаточность, множественные пустулезные элементы на коже, множественные абсцессы в подкожной клетчатке, мышцах и внутренних органах.
Пневмонические формы мелиоидоза можно диагностировать на основании эпидемиологических предпосылок, подострого течения пневмонии с поражением верхних долей, с ранним образованием тонкостенных полостей, кашля с гнойной или кровянистой мокротой, похудания, неправильной лихорадки с периодически возникающими ознобами.
Из лабораторных методов используют выделение возбудителей (из крови, гноя абсцессов, мокроты). Используют серологические реакции. РСК со специфическим антигеном считается диагностической уже в титре 1:8 и выше. Отрицательная РСК не исключает возможности мелиоидоза. Более чувствительна реакция гемагглютинации, которая рано становится положительной в титрах 1:16-1:64.
Дифференцируют от сапа, туберкулеза легких, глубоких микозов.
Используется длительная этиотроппая терапия. Наиболее эффективными являются тетрациклины, левомицетин и бактрим (бисептол). Тетрациклин назначают в дозе 3 г в сутки (40 мг/кг), левомицетин по 0,75 г через 6 ч (40 мг/кг сут) в течение не менее 30 дней. Co-trimoxazoie (триметоприм - сульфаметоксазол) назначают в дозе 4 мг/кг триме-таприма и 20 мг/кг сульфаметоксазола в сутки в течение 60-150 дней. При тяжелых септических формах в настоящее время рекомендуют назначать 4-6 г тетрациклина в сутки (80 мг/кг), 4
6 г левомицетина (80 мг/кг сут) и одного из следующих препаратов: триметоприм - сульфаметоксазол (9 мг/кг триметоприма и 45 мг/кг сульфаметоксазола), канамицин (30 мг/кг) или новобиоцин (60 мг/кг). Антибиотики следует вводить парентерально [Sandford J. Р., 1989, 1993].
Прогноз. До введения в практику антибиотиков смертность при септических формах приближалась к 100%, при современных методах лечения при септических формах умирает около 50% и более. При других формах мелиоидоза прогноз более благоприятный. Вероятность отдаленных рецидивов около 20%.
Специфическая профилактика не разработана. Больные мелиоидозом подлежат изоляции и госпитализации. В эндемичной местности проводят мероприятия по уничтожению грызунов и защите от них продуктов. Запрещается употребление сырой воды и купание в стоячих водоемах.
При подозрении на мелиоидоз больных животных изолируют и исследуют бактериологически. В неблагополучном хозяйстве проводят дезинфекцию, дератизацию и дезинсекцию. Убой на мясо больных и подозрительных по заболеванию животных запрещают.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Мелиоидоз (или болезнь Витмора) относится к острым инфекционным заболеваниям бактериальной этиологии; часто проявляется как внебольничная пневмония или сепсис; отличается высоким уровнем летальности. Бактерии широко распространены в почве и воде в тропиках. Они попадает в организм человека при непосредственном контакте с загрязненным источником, особенно во время сезона дождей.

[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Эпидемиология
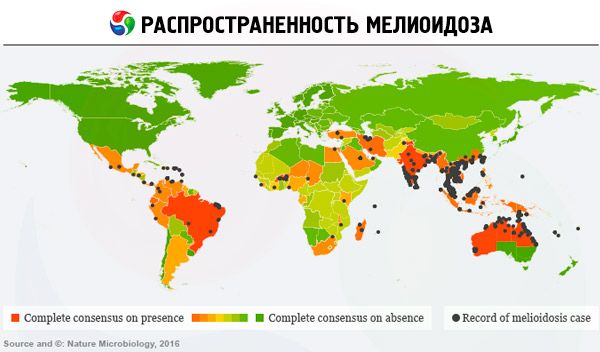
Особенности распространения или эпидемиология мелиоидоза хорошо изучена: инфекция является эндемичной в Юго-Восточной Азии. Так, в Таиланде на 100 тыс. приходится 36 заболевших мелиоидозом. В Австралии эту бактерию подхватывают в зонах тропического климата – на севере континента. Во многих азиатских странах бактерия B. pseudomallei настолько распространена, что ее обнаруживают даже на лабораторных культурах. Около 75% зарегистрированных случаев мелиоидоза выявляется в сезоны тропических дождей.
Сейчас мелиоидоз все чаще диагностируется в странах Латинской Америки, отдельные случаи (среди туристов и иммигрантов) отмечаются в США, Африке, на Ближнем Востоке.
Пути заражения B. pseudomallei включают непосредственный контакт с водой и почвой и попадание инфекции через повреждения кожи (ссадины, прорезы и т.д.), употребление зараженной воды, вдыхание пыли. Сезонные муссонные ливни значительно увеличивают аэрозолизацию бактерий, в результате чего они также попадают через верхние дыхательные пути. Были зарегистрированы несколько случаев передачи инфекции от человека к человеку.

[8], [9], [10], [11]
Причины мелиоидоза
Причины мелиоидоза – инфицирование человека бактерией буркхольдерия псевдомолли (Burkholderia pseudomallei), которая причисляется к типу Proteobacteria, классу Betaproteobacteria.
Возбудитель мелиоидоза является патогенной грамотрицательной бактерией-аэробом палочковидной формы. Данная бактерия внутриклеточная, благодаря наличию филамента (нитевидного жгутика) достаточно подвижна.
Burkholderia pseudomallei – сапротроф, то есть обитает в переувлажненной почве и воде, где получает питательные вещества из гниющей органики. Бактерии могут поражать многих животных (в том числе сельскохозяйственных и домашних) и птиц, и их испражнения дополнительно заражают почву и воду. Не так давно эту протеобактерию обнаружили у дельфинов и морских львов в океонариуме Гонконга Ocean Park.

[12], [13], [14], [15], [16]
Факторы риска
Заболевание обычно развивается на четвертом и пятом десятилетии жизни, особенно среди тех, кто имеет хронические сопутствующие заболевания, такие как сахарный диабет, алкоголизм, иммуносупрессию и почечную недостаточность.

[17], [18], [19], [20], [21]
Патогенез
Патогенез данного инфекционного заболевания связан с поражением бактерией В. pseudomallei тканевых макрофагов и подавлением вырабатываемых фагоцитами иммунных С-белков, в частности, бетаглобулина C3b. И таким образом бактерии удается нейтрализовать атакующий (лизирующий) мембрану комплекс и, более того, уничтожить мембраны эндоцитарных фаголизосом, которые образуются для обезвреживания антигенов.
Кроме того, В. pseudomallei способна полимеризировать структурный белок актин и распространяться от клетки к клетке с образованием гигантских многоядерных клеток. Гематогенным и лимфогенным путем возбудитель мелиоидоза попадает в различные органы и приводит к развитию воспаления и некрозу.
Медики выявили основные факторы риска заболеть мелиоидозом: диабет, хроническая почечная недостаточность, высокое потребление алкоголя, патологии печени (цирроз), талассемия, хронические легочные заболевания, ВИЧ и другие иммуносупрессивные состояния.

[22], [23], [24], [25], [26], [27], [28], [29], [30]
Симптомы мелиоидоза
Инкубационный период мелиоидоза варьируется в зависимости от числа попавших в организм бактерий и пути заражения и может колебаться от нескольких часов до 14-28 дней. Гораздо быстрее первые признаки болезни проявляется при наличии факторов риска (перечисленных выше).
Заболевание имеет невероятно разнообразный перечень клинических проявлений, включая такие симптомы мелиоидоза, как: лихорадка, озноб, кашель, затрудненное дыхание, головная боль, сонливость, боли в груди и животе, потеря веса, судороги, увеличение селезенки и печени, воспаления мочевого пузыря, предстательной железы, суставов, мягких тканей, регионарных лимфоузлов и др.
Формы
Инфекционисты выделяют такие виды мелиодоза (точнее клинические формы его проявления): локализованный, легочный, септический. Также есть острая, подострая, хроническая, рецидивирующая и латентная (скрытая) формы данного заболевания.
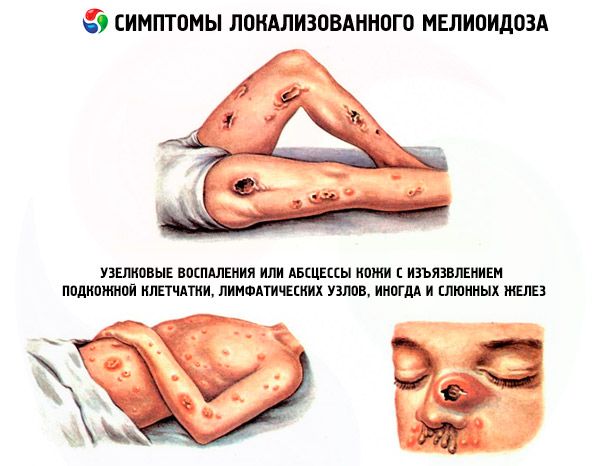
Проявления локализованного (местного) мелиодоза: язвы, узелковые воспаления или абсцессы кожи с изъязвлением подкожной клетчатки, лимфатических узлов, иногда и слюнных желез. Первые признаки – лихорадка и боль в мышцах в области поражения. При этом подострая инфекция (как правило, очаговая) может повлиять практически на любую систему органов и быть источником для последующей бактериемии.
Симптомы мелиоидоза наиболее распространенной легочной формы – это все признаки гнойной бронхопневмонии, вплоть до легочных абсцессов и гнойного плеврального выпота. Характерные проявления включают высокую температуру с лихорадкой, головную боль и боли в области грудной клетки, кашель (непродуктивный или с мокротой), потерю аппетита, болезненность мышц.
При септической форме – системной инфекции в крови – развивается угрожающая жизни клиническая картина сепсиса и септикоцемии, часто вызывая сопутствующие пневмонии и абсцессы печени и селезенки. Заражение может распространяться в кости, суставы, кожу, мягкие ткани. При данной форме болезни особенно быстро инфекция приводит к терминальной стадии, которая в течение 7-10 дней после появления симптомов завершается септическим шоком и смертью.
Несмотря на то, что для данного заболевания наиболее характерны острые формы, немало случаев скрытой инфекции, протекающей бессимптомно, с реактивацией в течение года. А при латентном мелиоидозе симптомы могут проявиться через несколько лет после заражения, обычно в сочетании с изменением иммунного статуса. Исследователи считают, что бактерии В. рseudomallei длительное время могут сохраняться в макрофагах в неактивном состоянии.

[31], [32], [33], [34], [35], [36], [37], [38], [39]
Сап и мелиоидоз относятся к группе бактериальных зоонозов из класса инфекционных болезней с контактным механизмом передачи. Сегодня заболевания распространены среди людей, профессии которых связаны с работой с животными (лошади, верблюды, ослы): конюхи, жокеи, животноводы и др. Преимущественно встречается в странах Африки, Азии или Австралии и Океании. Болезнь начинается остро с повышения температуры, озноба, слабости и головной боли. Наиболее характерный симптом - сыпь на коже в виде пустул, которые со временем превращаются в язвы или абсцессы. Наиболее часто поражается кожа лица и различные внутренние органы. При затяжном периоде возможно развитие осложнений в виде пневмонии, сепсиса и гнойных артритов.
Сап и мелиоидоз (ложный сап) – острые зоонозные инфекционные заболевания с преимущественно контактным механизмом передачи. Животные (верблюды, лошади, ослы) и инфицированная вода и грунт выступают основным очагом заболевания для человека. Характерные симптомы: пустулезная сыпь и язвы на коже, повышение температуры тела, головная боль, поражение лимфатических узлов, выделения из носа, кашель с гнойной мокротой. Характерная особенность мелиоидоза – развитие тяжелого сепсиса у человека и образование в органах множественных абсцессов.

Возбудитель сапа - короткая грамотрицательная палочка – Burkholderia mallei. Не образует спор и капсул. При кипячении гибнет, в почве может храниться до двух месяцев, в выделениях больных – до 3-х недель. При действии дезинфицирующих средств гибнет моментально.

Источник инфекции – больное животное (лошади, верблюды, ослы, мул). Большой и малый рогатый скот и другие животные к сапу не чувствительны. Человек не может быть источником инфекции.
Основной механизм передачи - контактный. Человек заражается при непосредственном контакте с больным сапом животным, при попадании выделений животных (мокрота или гной) на поврежденную кожу человека.
Возбудитель мелиоидоза – бацилла Уитмора или Pseudomonas pseiidomallei. Аэробная подвижная палочка с жгутиками. Приспособлена выживать во внешней среде: во влаге хранится до 30 дней, в воде – больше месяца. Существует два антигенных типа: азиатский (распространен по всему миру) и австралийский (встречается преимущественно в Австралии или на островах). Последний более агрессивный и чаще вызывает осложнения.

Источник болезни – зараженный испражнениями больных животных грунт или вода. Наиболее часто встречается среди крыс, кроликов, кенгуру, кошек и собак.
Основной механизм передачи - контактный. Человек заражается при непосредственном попадании зараженного грунта или воды на поврежденную кожу. Или при употреблении инфицированной воды.
Сап и мелиоидоз – заболевания, которые редко встречаются сегодня. Несмотря на этот факт, можно выделить несколько факторов, как внешней среды (экзогенные), так и внутри организма человека (эндогенные), которые способствуют развитию сапа у людей.
К факторам внутри организма человека относят:
- Снижение защитных свойств организма.
- Нарушение правил личной гигиены.
- Работа без защитной формы.
- Наличие хронических очагов заболеваний в организме.
Основными факторами внешней среды могут быть:
- Нарушение правил содержания скота.
- Нарушение ветеринарных осмотров.
- Робота человека, которая связана с непосредственным контактом с животными (лошади, верблюды, ослы).
- Наличие больных животных в окружении человека.
- Нарушение правил дезинфекции в местах обитания скота.
Больное животное выделяет возбудитель с мокротой, гноем или экскрементами. Далее бактерия проникает с грунтом или водой через повреждения на кожном покрове и распространяется по всему организму с помощью лимфатической системы (развивается поражение, как лимфатических сосудов – лимфангит, так и узлов – лимфаденит). Проникая в кровь, возбудитель попадает во внутренние органы, кожу и мышцы человека. В этих органах формируются характерные структуры – гранулемы и абсцессы. Внешне это проявляется появление сыпи, переходящей в язвы, выделениями из носа, кашлем с мокротой, повышением температуры и слабостью. При развитии патологического процесса могут развиваться осложнения: абсцессы легких, полиартриты и сепсис.
В деятельности практического врача наиболее часто используют такие классификации:
По наличию осложнений:
- Без осложнений.
- С осложнениями (сепсис, полиартрит, абсцессы внутренних органов).
По длительности заболевания:
В клинической картине мелиоидоза выделяют такие формы:
Инкубационный период при сапе составляет от одного до пяти дней. Заболевание начинается остро с развитием характерных симптомов:
- Повышение температуры тела.
- Головная боль.
- Слабость.
- Пустулезная сыпь на коже (со временем переходит в язвы).
- Выделения из носа.
- Снижение артериального давления.
- Кашель с выделением мокроты.
При сапе основной и наиболее характерный симптом - изменение на коже в виде сыпи, которая со временем преобразовывается в язвы. Сапная язва имеет специфический вид: кратерообразной формы, с характерным сальным дном, окружена маленькими узелками по периферии.
При прогрессировании процесса состояние больного ухудшается: температура повышается до сорока градусов Цельсия, сап развивается во всех внутренних органах с образованием гнойных очагов, абсцессов и развитием осложнений.

Важно! При возникновении вышеперечисленных жалоб, стоит срочно обратиться за медицинской помощью или вызвать скорую помощь
Инкубационный период при мелиоидозе составляет от одного до трех дней. Заболевание начинается остро с развитием характерных форм:
- Септическая – начинается с появления инфильтрата в месте проникновения возбудителя (поврежденная кожа), повышается температура и быстро развивается сепсис. Может быть возникновение инфекционно–токсического шока. Проявляется повышением температуры тела до сорока градусов по Цельсию, сильной слабостью, недомоганием, потерей аппетита и сознания.
- Легочная - возникает повышение температуры тела, кашель с выделением гнойной мокроты в больших количествах, болью в груди, истощением.
- Латентная характеризируется незначительным повышением температуры, слабостью, головной болью, недомоганием, кашлем без мокроты, болезненностью лимфатических узлов.
- Рецидивирующая – часто возбудитель может долгое время находиться в организме человека без проявления симптомов. С ослаблением защитных сил, бактерия попадает в кровь или лимфатическую систему и вызывает возникновение основных симптомов заболевания (развитие сепсиса, повышение температуры, слабость, недомогание, кашель с выделением гнойной мокроты, потере аппетита).
При быстром развитии болезни или у людей со сниженными защитными силами организма могут развиваться осложнения в виде:
- Долевой пневмонии.
- Абсцесса легких или других внутренних органов.
- Сепсиса.
- Резкое снижение артериального давления.
- Обильное кровотечение язв.
- Кахексия.
- Флегмоны.
- Пневмосклероз.
- Гнойный менингит.
- Постоянная и изнурительная лихорадка.
После комплексного лечения пациенты имеют неблагоприятный прогноз для жизни и трудоустройства в дальнейшем. Болезнь переходит в осложненную форму. При мелиоидозе бактерия может длительное время находиться в организме человека без признаков своего присутствия и только после снижения иммунитета, возбудитель снова попадает в кровь и вызывает развитие болезни с ее осложнениями.
Основные диагностические критерии:
- Жалобы и состояние больного.
- Осмотр пациента врачом.
- Эпидемиологический анамнез.
Основные лабораторные показатели:
- Общий анализ крови.
- Серологические реакции (связывания комплемента, агглютинации, пассивной гемагглютинации).
- Бактериологическое исследование крови, гноя из язв, выделений из носовой полости.
- Аллергическая проба с маллеином
- Биологическая проба.
- Рентгенография органов грудной полости.
- Компьютерная томография.
При возникновении основных симптомов (повышение температуры, головная боль, пустулезная сыпь на коже, появление выделений из носа, кашель с выделением мокроты, слабость), нужно обратиться за квалифицированной медицинской помощью к терапевту или семейному врачу. После консультации специалиста больной направляется в инфекционное отделение медицинского учреждения, где и проводится основное лечение.
Терапия сапа и мелиоидоза включает в себя:
- Режим – строго палатный (больной находится в изолированной палате).
- Диета – сбалансированное питание с исключением большого количества углеводов и жиров, жареной и острой пищи. В состав меню должны входить продукты с оптимальным содержанием белков, жиров, углеводов, витаминов и минералов. Рекомендуется применять пищу пять–шесть раз в сутки маленькими порциями. Воду разрешено пить в неограниченном количестве. Исключить спиртные напитки, кофе, крепкий чай.
- Медикаментозное лечение.
Продолжительность лечения от двух до трех недель.
При лечении сапа используют сульфаниламидные препараты и общеукрепляющую терапию (витаминотерапия, оксигенотерапия, переливание плазмы).
При присоединении другой бактериальной флоры используют антибиотики широкого спектра действия.
При терапии мелиоидоза применяют Левомицетин, Бисептол или тТтрациклины.
При возникновении осложнений применяются глюкокортикостероиды.
- Хирургическое лечение – при образовании абсцессов, длительно прогрессирующей язве или наличии других осложнений.
Совет врача! Лечение заболевания должно быть комплексным и обязательно включать все пункты терапии. Строго запрещено нарушать схему лечения или добавлять препараты
Общая профилактика направлена на санитарно–ветеринарный контроль (тщательная дезинфекция мест обитания скота, раннее выявление и уничтожение больных животных, периодические их осмотры). На эндемических территориях проводят уничтожения грызунов. Строго запрещено употреблять некипяченую воду и купание в водоемах со стоячей водой. Также профосмотры проходят люди, которые непосредственно связаны с животными (конюхи, жокеи, фермеры).

Особое внимание нужно уделять ранней диагностике болезни, госпитализации больного и комплексному лечению пациента. После выписки из стационара пациенты находятся под диспансерным наблюдением в течение месяца с обязательной сдачей основных анализов и осмотром врача.
Лица, которые были в контакте с больными животными, но без признаков заболевания, подлежат наблюдению в течение двадцати одного дня. Им проводится экстренная профилактика Сульфатиазолом в течение пяти–шести дней. Врач должен ежедневно осматривать контактируемых людей. Рекомендуют проводить бактериологическое исследование выделений из носа или мокроты.
Специфическая профилактика сапа и мелиоидоза не разработана.
Читайте также:


