Ревматоидный артрит после скарлатины
Версия: Справочник заболеваний MedElement
Общая информация
Минимальный инкубационный период (дней): 1
Максимальный инкубационный период (дней): 12


Классификация
Единая классификация отсутствует. Существующие варианты классификации не имеют клинического преимущества друг перед другом.
Пример классификации 1.
По типу
1 Типичные.
2 Атипичные (экстратонзиллярные):
-ожоговая;
-раневая;
-послеродовая;
-послеоперационная.
По тяжести:
1.Легкая форма.
2.Среднетяжелая форма.
3.Тяжелая форма:
-токсическая;
-септическая;
-токсико-септическая.
3.1.Критерии тяжести:
-выраженность синдрома интоксикации;
-выраженность местных изменений.
По течению (по характеру)
1. Гладкое.
2. Негладкое:
- с осложнениями;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
Пример классификации 2.
I. Типичные формы
По тяжести:
а) легкая;
б) среднетяжелая.
II. По течению
1. Без аллергических волн и осложнений.
2. С аллергическим волнами.
3. С осложнениями:
а) аллергического характера (нефрит, синовит, реактивный лимфаденит, миокардит);
б) гнойными.
4. Абортивное течение
Атипичные формы
1. Стертая
2. С агравированными симптомами (гипертоксическая, геморрагическая) при которых процесс происходит так бурно, как разовьется типичная клиника скарлатины (ангина, сыпь и т. д.).
3. Экстрабуккальная (ожоговая, раневая, послеродовая) начинаются бурно, с отсутствием ангины, либо ее слабой выраженностью.
Этиология и патогенез
Возбудитель — β-гемолитический стрептококк группы А (S. pyogenes).
Эпидемиология
Факторы и группы риска
Клиническая картина
Типичные формы делятся на:
-легкие;
-среднетяжелые;
-тяжелые (токсические, септические, токсико-септические)
Критерием тяжести является выраженность симптомов интоксикации и местных воспалительных явлений в ротоглотке.
В современных условиях легкая форма скарлатины встречается наиболее часто (80-90%) и характеризуется:
-слабой выраженностью интоксикационного синдрома, лихорадкой не выше 38,5оС в начальном периоде
-катаральной ангиной;
-необильной, неяркой мелкоточечной сыпью, исчезающей к 3—4-му дню;
-отсутствием фазности вегетативных изменений со стороны сердечно-сосудистой системы;
-клиническое выздоровление – к концу первой недели болезни.
Среднетяжелая форма (10-20%) характеризуется:
-выраженными симптомами интоксикации, лихорадкой до 39°С, повторной рвотой;
-фолликулярной или лакунарной ангиной;
-регионарным лимфаденитом;
-яркой, обильной мелкоточечной сыпью на гиперемированном фоне кожи, которая держится 5-6 суток;
-выражена фазность вететативных изменений сердечно-сосудистой системы;
-токсические изменения со стороны печени проявляются нарушениями белкового обмена и гиперферментемией;
-выздоровление наступает через 2-3 недели.
Тяжелая форма (0,5%) встречается в настоящее время редко и характеризуется:
-резко выраженными явлениями токсикоза (токсическая форма);
-преобладанием септических поражений (септическая форма);
либо протекает как токсико-септическая форма (сочетанием указанных явлений).
Токсическая форма характеризуется:
-гипертермией 40°С и выше, многократной рвотой, бредом, спутанностью сознания, судорогами, менингеальными симптомами;
-яркой сыпью, нередко с геморрагиями,
-быстро нарастающими расстройствами со стороны сердечно-сосудистой системы (изменения на ЭКГ, соответствуют токсическому миокардиту);
-возможным развитием симпатикопареза (резко падает АД, сыпь цианотичная);
С первых часов болезни возможно развитие шока (при молниеносной гипертоксической форме), при которой гибель больного может наступить в течение нескольких часов или первых су ток на фоне развития ДВС-синдрома и ОПН.
При септической форме:
-резко выражены воспалительные (гнойно-некротические) изменения, исходящие из первичного очага, в виде глубоких некрозов в области миндалин, дужек и основания язычка;
-регионарные лимфоузлы резко болезненны, увеличены и уплотнены;
-возможно развитие некроза тканей, окружающих шейные лимфоузлы (периаденита и аденофлегмоны), а также этмоидита, отита, мастоидита, остеомиелита.
Токсико-септическая форма характеризуется выраженной тяжестью общих и местных проявлений скарлатины.
К атипичным относят: стертые (легчайшие) формы со слабой и кратковременной выраженностью клинических симптомов болезни, в т.ч. с отсутствием сыпи, которые могут диагностироваться только в очаге скарлатины;
-экстрабуккальную (экстрафарингеальную) скарлатину — раневую, ожоговую, послеродовую, при которой отсутствуют симптомы ангины, нo насыщеннее сыпь в месте входных ворот инфекции;
-аггравированные формы (самые тяжелые) — геморрагическую и гипертоксическую (с развитием ДВС-синдрома и инфекционно токсического шока).
По течению скарлатина может быть:
-гладкое (без аллергических волн и осложнений);
-с осложнениями (аллергическими, гнойными);
-с аллергическими волнами;
-рецидив скарлатины.
Гнойные осложнения могут быть ранними (1 неделя) и поздними (2-3 неделя) - см. осложнения
Особенности течения скарлатины у детей грудного и раннего возраста
У детей грудного возраста с остаточным трансплацентарным иммунитетом заболевание протекает:
-как рудиментарная (стертая) форма с минимальной выраженностью интоксикации;
-с необильной и быстро исчезающей сыпью
-при мало заметном шелушении или без него
У неиммунных к скарлатине детей раннего возраста заболевание может протекать:
-по типу септической формы с гнойно-некротическими осложнениями;
-редко встречаются проявления аллергического синдрома.
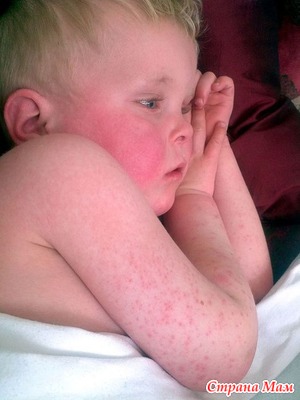
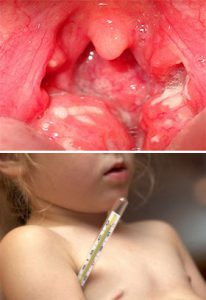
Итак, мы продолжаем разговор о скарлатине, как одном из серьезных инфекционных заболеваний детского возраста, которое может давать серьезные осложнения без должного лечения. Хотя они и бывают редко, но стоит заранее знать, как они распознаются, так как могут представлять серьезную угрозу для жизни или здоровья детей и взрослых.
Развитие осложнений.
Если с момента возникновения скарлатины или после начала ангины, спустя несколько дней вы стали отмечать у ребенка или же у себя подозрительные симптомы, стоит немедленно обратиться к врачу. Медицинская помощь нужна при наличии резкого повышения температуры, которое происходит, не смотря на проводимую терапию, происходит резкое усиление болей в горле, возникает резкая и сильная припухлость в области правой или левой половины горла. Опасно также внезапное возникновение сильных головных болей, боли в районе лба или в области лица, вокруг глаз или под ними, в заушной области, боли в левом или правом ухе. Особенно опасно, если заболевшему ребенку или взрослому вдруг внезапно стало сильно плохо, возникла резкая слабость, происходят потери сознания, либо у заболевшего происходит формирование болей в груди, сильный кашель или появились жалобы на сильное затруднение дыхания. Только врач при детальном осмотре может сказать – это течение скарлатины или формируются уже ее осложнения, требующие неотложного вмешательства. Если предположения подтвердятся, тогда будут проводиться необходимые лечебные мероприятия по устранению возможных осложнений и лечения скарлатины.
Что может быть из осложнений?
Через несколько недель с момента начала заболевания могут возникать разного рода осложнения. К ним относят, например, воспаления сердца или суставов. В редких ситуациях, особенно у детей с скарлатиной, иммунной системой начинают вырабатываться особые антитела, которые могут атаковать не только инфекционный агент, но и собственные клетки и ткани организма. Именно по этим причинам, примерно через пару недель с момента начала скарлатины у детей развивается так называемое состояние острой ревматической лихорадки. При этом происходит также воспаление области суставов и тканей в сердце. На сегодняшний день, за счет широкого распространения антибиотикотерапии в лечении скарлатины осложнения со стороны сердца и суставов дают менее чем 1% детей, заболевших скарлатиной или с имеющейся стрептококковой ангиной. Обычно воспаление в области суставов, связанное с развитием скарлатины не опасно и обычно оно проходит без каких-либо серьезных последствий. Но вот в это же время воспаление тканей сердца может быть очень опасным, что может приводить к выраженным нарушениям в работе клапанов сердца и даже к гибели заболевшего ребенка.
В результате проводимых исследований врачами было установлено, что развитие острой ревматической лихорадки может формироваться не только после начала ангины или переносимой скарлатины, но и при внешне здоровом виде людей, которые при этом заражены бета-гемолитическими стрептококками, но при этом не имеют никаких клинических проявлений заражения. Так, при проведении массовых исследований детей было выяснено, что из всего количества пораженных острой ревматической лихорадкой детей, больше чем у 60% до ее начала не имелось никаких признаков наличия ангины или же перенесенной ими скарлатины, либо были незначительные симптомы ОРВИ, которые лечились симптоматически. Немедленно нужно обращаться с ребенком к врачу, если через несколько дней или недель с момента выявления у него скарлатины, вы отметили у ребенка следующие симптомы:
- красноту, боли и припухлости в области суставов, особенно таких крупных как локтевые или коленные суставы
- сильно выраженную слабость и одышку, проявляющуюся при малейших физических нагрузках (при быстрой ходьбе, при разговоре, при подъеме на лестницу).
- если возникают боли в области сердца или груди
Если данные симптомы будут связаны с наличием острой ревматической лихорадки, врачу необходимо будет назначить ребенку комбинированное лечение с антибиотиками и противовспалительными препаратами.
Важно также помнить о том, что сама скарлатина, а также проявления ревматической лихорадки могут повторяться снова, и при каждом новом эпизоде могут возникать все более серьезные и тяжелые нарушения работы сердца и поражения в суставах. У детей, которые однажды уже переносили ревматические лихорадки, риск их возникновения при каждой последующей ангине будет особенно высоким. В связи с выше сказанным, при наличии у кого-то из ваших детей ревматической лихорадки нужно обсуждать с врачом необходимость проведения профилактической антибиотикотерапии на протяжении нескольких лет или даже пожизненно, что не позволит стрептококковой инфекции снова развиться и нанести еще больший вред.
Поражение почек.
Еще одним из серьезнейших осложнений скарлатины могут быть поражения почек в виде острого стрептококкового гломерулонефрита. По таким же механизмам, как и поражения суставов и сердца, гломерулонефрит развивается при повреждении тканей почек антителами, которые иммунная система болеющего ребенка вырабатывает против стрептококка. У некоторых из детей, болеющих скарлатиной, антитела, связываясь с микробами, начинают активное осаждение в области тканей почек, что вызывает их воспаление. Риск развития гломерулонефрита при перенесенной скарлатине достигает 2%. При этом воспалительный процесс в тканях почек может быть сильно выраженным, что может приводить к полному нарушению в работе этих органов. У большинства заболевших детей работа почек постепенно восстанавливается на протяжении нескольких недель, но иногда поражения почек могут становиться необратимыми.
Необходимо немедленное обращение к врачу, если через несколько дней или недель с момента возникновения скарлатины или ангины вы замечаете у болеющего ребенка такие проявления, как резкое сокращение или увеличение количества выделяемой мочи, внезапное изменение цвета мочи на красный или грязно-розовый, боли в области поясницы справа или слева, либо боли в животе. При наличии гломерулонефрита необходимо также будет активное лечение. По мнению специалистов гломерулонефрит могут вызывать далеко не все типы стрептококка.
Поражение нервной системы.
Примерно у 25-30% детей, которые заболевают острой ревматической лихорадкой, могут возникать нарушения в работе головного мозга. Это примерно 0.3% от всех детей, которые переносили скарлатину или стрептококковую ангину, у них происходит формирование антител, которые иммунная система адресует против стрептококка, но они при этом могут атаковать еще определенные центры в головном мозге, которые отвечают за формирование эмоций, речь и координацию движений. В связи с подобным, у некоторых детей, болеющих скарлатиной, через несколько недель с момента начала болезни может развиваться особое заболевание под названием хорея Сиденгама (синдром PANDAS), появляющиеся следующими симптомами:
- изменение отношения ребенка к пище необъяснимого характера, или ребенок начинает с жадностью поедать все, или наоборот, начинает упорно отказываться от пищи
- беспричинное беспокойство ребенка, частые и беспричинные плачи ребенка, сильная агрессия, непривычное поведение
- возникновение у ребенка внезапного ночного недержания мочи
- развитие у ребенка странных движений языка и рта, рук или ног.
При наличии подобных или очень похожих симптомов необходимо немедленное обращение к врачу. Около половины детей, которые заболевают этим видом хореи, после перенесенной скарлатины, полностью выздоравливают на протяжении нескольких месяцев спустя. У остальных детей разного рода психологические проблемы или нарушения в двигательной сфере могут сохраняться на длительнее время.
Карантин при скарлатине.
Никаких прививок от скарлатины на сегодняшнее время не существует, профилактические меры складываются из обычных мер профилактики инфекции. Период заразности при скарлатине, если ребенок не принимает антибиотики, может длиться на протяжении первых трех недель с момента начала заболевания. При активном лечении скарлатины при помощи антибиотиков заразность исчезает уже на следующие сути с момента начал приема. В связи с выше сказанным, если ребенку прописаны антибиотики, он подлежит изоляции до начала лечения и первые сутки его проведения. В более продолжительном карантине нет необходимости.
Дети более восприимчивы к этой патологии. Во взрослом возрасте чаще встречаются рецидивы заболевания, чем первичные случаи острой ревматической лихорадки.
Ревматический артрит у ребенка является одним из симптомов ревматизма (острой ревматической лихорадки). Это системное воспалительное заболевание соединительной ткани, возникающее после острого инфекционного процесса, вызванного β-гемолитическим стрептококком группы А.
Как правило, наиболее подвержены болезни дети в возрасте от 7 до 15 лет.
Способствуют развитию заболевания у ребенка индивидуальные особенности иммунитета, склонность к частому возникновению инфекционных болезней (особенно у детей, посещающих детский сад или начальную школу). Большое внимание отводится наследственной предрасположенности.
Острая ревматическая лихорадка возникает спустя две-три недели после перенесенной стрептококковой инфекции. У маленьких детей это может быть скарлатина, у ребенка постарше – ангина, фарингит, пиелонефрит и другие заболевания. Механизм развития ревматизма связан с действием токсинов возбудителя на организм и возникновению антител против собственных тканей. В результате в суставе возникает серозно-фибринозный синовит без поражения хряща и других структур. Поэтому ревматический артрит не оставляет после себя изменений в суставе.
Существуют следующие фазы ревматической лихорадки:

Различают 3 степени активности заболевания: I, II и III.
- острое (яркие симптомы заболевания, течение процесса – до 3 месяцев);
- подострое (медленное возникновение заболевания, менее выраженные клинико-лабораторные проявления и длительность до 6 месяцев);
- затяжное (умеренные признаки, устойчивость к проводимой терапии и продолжительность более 6 месяцев);
- непрерывно-рецидивирующее (волнообразное течение);
- латентное (отсутствие симптомов).
Симптомы ревматизма у детей
Артрит при ревматизме длится недолго – от нескольких дней до недели, после чего подвижность в суставе полностью восстанавливается, не оставляя за собой никаких патологических изменений. Стойкие деформации и контрактуры не характерны.
В некоторых случаях заболевание может проявляться только в виде артрита одного сустава (моноартрит) или даже артралгий (болей в суставе).
Другие проявления острой ревматической лихорадки включают:
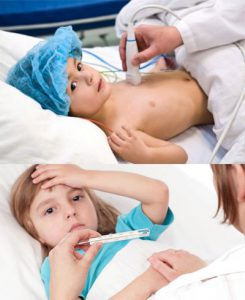
- Кардит (воспаление оболочек сердца) возникает у большинства детей (85% случаев) при первой атаке ревматизма. Поражаться могут все три сердечные оболочки (перикард, миокард и эндокард с возникновением перикардита, миокардита и эндокардита, соответственно) – вместе или по отдельности. Заболевание может протекать тяжело и сопровождаться такими симптомами, как одышка, сердцебиение, отеки и другие признаки недостаточности кровообращения. Если в воспалительный процесс вовлечен эндокард, то кардит может заканчиваться формированием порока сердца.
- Малая хорея. Возникает наиболее часто как проявление заболевания у девочек подросткового возраста. Ее симптомами являются: перепады настроения, снижение тонуса мышц, расстройство координации движений, гиперкинезы (беспорядочные подергивания мышц). Хорея обычно длится 1,5-2 месяца, полностью исчезая спустя 3 месяца.
- Поражение кожи. Характерным проявлениям заболевания является появление на коже туловища, реже – на лице, шее и конечностях анулярной эритемы (тонкие бледно-розовые кольцевидные высыпания, исчезающие при надавливании). Также могут обнаруживаться подкожные ревматические узелки, появляющиеся в активной фазе болезни и сохраняющиеся до 1-2 месяцев. Они являются округлыми, безболезненными, малоподвижными, до 1-2 мм в размере, обычно расположены над суставами.
При ревматической лихорадке возможно поражение внутренних органов: легких, печени, глаз, почек, щитовидной железы, но в настоящее время такое течение заболевания встречается крайне редко.
Особенностями современной ревматической лихорадки являются следующие: симптомы заболевания менее выражены, тяжесть кардита умеренная или минимальная, а пороки сердца формируются редко. Таким образом, прогноз заболевания несколько улучшился.
Диагностикой любого вида артрита у ребенка, в том числе ревматизма, должен заниматься квалифицированный специалист.
Для выявления заболевания необходимы:
Лечение ревматического артрита (ревматической лихорадки):
Лечение ревматизма – длительное, комплексное, этапное и непрерывное.

Терапия у детей проводится только под контролем специалиста. Многие лекарственные средства у ребенка запрещены к использованию или могут применяться только в ограниченном количестве, поэтому экспериментировать не стоит.
- Общие мероприятия:
- постельный режим в течение всего периода лихорадки, а затем еще минимум месяц после нормализации температуры;
- соблюдение диеты;
- лечебная физкультура.
- Медикаментозная терапия:
- антибактериальные препараты для борьбы с β-гемолитическим стрептококком (пенициллин, амоксициллин, макролиды, цефалоспорины и другие);
- нестероидные противовоспалительные препараты – для снятия боли и купирования воспаления в суставах (диклофенак, индометацин и другие);
- гормональные препараты – обычно применяются при неэффективности нестероидных средств (преднизолон, гидрокортизон);
- средства хинолинового ряда (делагил, плаквенил) – при затяжном течении.
- в специализированном отделении стационара;
- в кардиоревматологическом санатории;
- диспансерное наблюдение в поликлинике.
Ревматический артрит всегда имеет благоприятный прогноз.
Как правило, даже при отсутствии адекватного и своевременного лечения, болезнь все равно проходит бесследно, никогда не приводя к стойким изменениям суставов и инвалидности.
При ревматизме прогноз в большей степени определяется наличием или отсутствием поражения сердца.
Кардит может приводить к возникновению стойких пороков сердца и недостаточности кровообращения, что требует лекарственной терапии или даже хирургической операции.
Воспаление суставов у детей и подростков младше 16 лет, причину которого установить не удается, называется ювенильным ревматоидным артритом. Этот диагноз ставят, если воспаление длится дольше 6 недель.

Болезнь чаще поражает девочек. Ее распространенность на территории РФ — 62 человека на 100 000 детского населения. Ежегодно в нашей стране регистрируется около 40 новых случаев заболевания. Это невысокие цифры, но ЮРА часто приводит к инвалидизации детей. Поэтому его ранняя диагностика и лечение имеют очень большое значение.
Причины и механизм развития
Ученым удалось установить, что ЮРА имеет полигенный тип наследования. Пусковым моментом начала болезни служит инфекция:
- перенесенная острая респираторная или кишечная;
- инфицирование микоплазмами, хламидиями, бета-гемолитическим стрептококком;
- внутриутробное инфицирование вирусами ( Эпштейна — Барра , Коксаки, парвовирусом ).
Были редкие случаи, когда заболевание возникало после прививок от краснухи, кори, гепатита, паротита.
В основе развития ЮРА лежат дефекты иммунитета. Когда чужеродный антиген встречается с клетками синовиальной оболочки, информация о нем поступает в иммунную систему. Она стимулирует выработку цитокинов (противовоспалительных веществ). Эти вещества вызывают рост и пролиферацию клеток в структурах сустава — макрофагов, плазматических клеток, синовиоцитов, моноцитов, хондроцитов. Они вырабатывают иммуноглобулины, которые воспринимаются как чужеродные, и вновь активируют иммунную систему. После чего снова начинается выработка цитокинов. Физиологическая воспалительная реакция трансформируется в хроническое прогрессирующее воспаление, из-за которого хрящи и кости постепенно разрушаются.
Ювенильным ревматоидным артритом дети болеют, начиная с 2-3 лет. В более раннем возрасте он встречается крайне редко.
Классификация
Существуют разные классификации болезни, в которых можно встретить другие названия ювенильного ревматоидного артрита: юношеский (код по МКБ М08), идиопатический, хронический.
В нашей стране врачи пользуются классификацией Американской коллегии ревматологов, согласно которой выделяют 3 варианта болезни:
- с ранним началом;
- с поздним началом;
- встречающийся в любом возрасте.
Заболевание имеет 4 степени активности (0 — минимальная, III — максимальная). По течению оно бывает медленно-, умеренно-, быстропрогрессирующим.
Клиника системного ЮРА
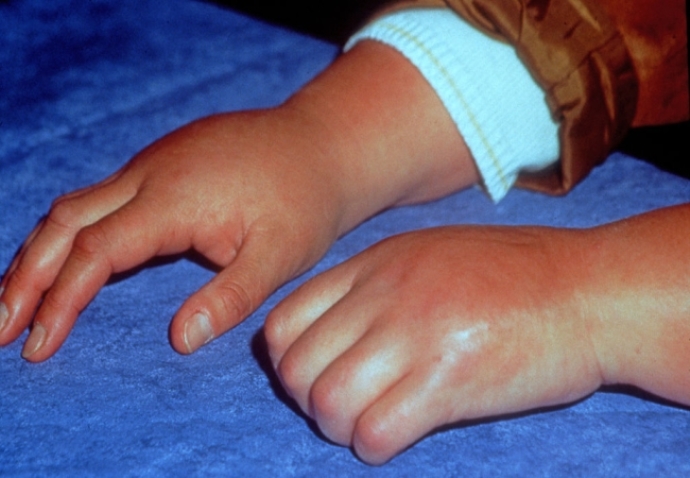
Этот вариант болезни еще называется болезнью Стилла . Он составляет до 20% всех случаев заболевания, встречается одинаково часто у мальчиков и девочек всех возрастов.
Клинически системный ЮРА проявляется:
- артритом — припухлостью, болезненностью суставов, ограничением их подвижности;
- лихорадкой. Температура поднимается до 38-40 градусов, преимущественно по утрам, сопровождается ознобом, проливным потом;
- сыпью. На коже лица, ягодиц, конечностей, по бокам туловища, около суставов появляются пятна и бугорки. На высоте лихорадки их становится больше, после снижения температуры — меньше;
- воспалением серозных оболочек сосудов, сердца, легких, других органов;
- увеличением многих групп лимфузлов;
- увеличением печени, селезенки.
Для постановки диагноза обязательны два условия: наличие артрита и лихорадки на протяжении 2 недель (лихорадка может предшествовать артриту). Из остальных признаков должны присутствовать два или более.
Системный вариант детского ревматоидного артрита протекает с поражением 2-3 или многих суставов. Причем суставной синдром может быть отсроченным, то есть возникать через несколько месяцев и даже лет после внесуставных проявлений.
Болезнь Стилла — тяжелая патология, осложнениями которой бывают:
- задержка роста;
- легочно-сердечная недостаточность;
- амилоидоз;
- инфекции, включая сепсис;
- синдром активации макрофагов. Его суть заключается в том, что макрофаги разрушают кровообразующие клетки в костном мозге. Из-за этого снижается свертываемость крови, нарушаются функции многих органов.
Осложнения болезни Стилла могут привести к гибели ребенка.
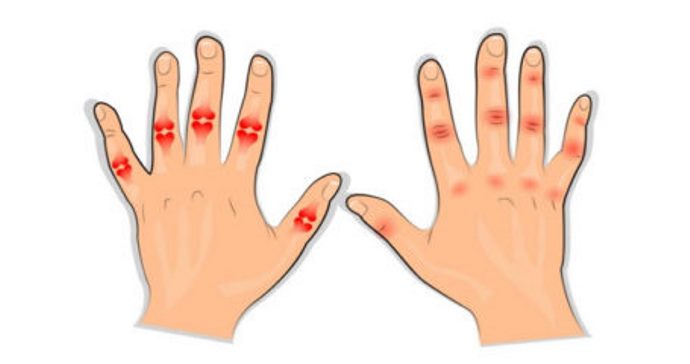
Клиника полиартикулярного ЮРА
Полиартикулярный артрит развивается у 30-40% детей с ЮРА. Он имеет два подтипа:
Первый подтип чаще встречается у девочек (80%) 8-15 лет. Для него характерны:
- подострое течение;
- симметричное воспаление коленей, запястий, стоп, кистей, голеностопных суставов;
- изменение структуры хрящей и костей в течение первого полугодия заболевания;
- формирование анкилозов (неподвижности) в запястьях к концу 1-го года болезни.
Серонегативный подтип встречается в три раза реже, в основном, у девочек (90%) 1-15 лет. Его особенности:
- подострое или хроническое, относительно доброкачественное течение;
- симметричное поражение разных суставов, в том числе височно-нижнечелюстных, шейного отдела позвоночника;
- сопутствующий увеит (воспаление сосудистой оболочки глаз);
- иногда увеличение лифузлов, субфебрилитет .
Осложнениями полиартикулярного ревматоидного артрита могут быть задержка роста, сгибательные контрактуры , деструкция суставов. Вероятность их возникновения тем выше, чем младше ребенок.
Клиника олигоартикулярного ЮРА
Олигоартикулярный артрит составляет половину случаев заболевания. Он имеет три подтипа:
1. С ранним началом (от 1 до 5 лет). 85% болеющих — девочки. Поражаются локти, колени, запястья, голеностопы , часто асимметрично. У половины больных развивается иридоциклит (воспаление цилиарного тела, радужки глаз).
2. С поздним началом (8-15 лет). 90% больных — мальчики. Асимметрично поражаются тазобедренные суставы, поясничный отдел позвоночного столба, крестцово -подвздошные сочленения, суставы стоп, пяточной области. У 10% детей возникает иридоциклит .
3. Встречающийся в любом возрасте — доброкачественный, начинается обычно в 6-7 лет, не вызывает деструкции суставов.
К осложнениям олигоартикулярного артрита относятся:
- асимметричный рост конечностей в длину;
- последствия иридоциклита (глаукома, катаракта, слепота);
- инвалидизация .
Лабораторная диагностика
Из лабораторных методов для подтверждения диагноза имеют значение общий и биохимический анализ крови, обнаружение ревматоидного и антинуклеарного фактора, специфических антигенов.
Изменениями в крови, характерными для ЮРА, являются:
- ускорение СОЭ (при системном варианте — до 50-80, полиартикулярном — до 40 мм/час);
- лейкоцитоз (при системном варианте — со сдвигом влево до юных форм);
- гипохромная анемия;
- тромбоцитоз;
- увеличенные значения СРБ, иммуноглобулинов G, M;
- обнаружение антинуклеарного фактора.
При полиартикулярном артрите в крови могут определяться РФ (серопозитивный подтип) и антиген HLA DR 4, при олигоартикулярном — антигены HLA A2 (подтип с ранним началом), HLA B27 (подтип с поздним началом).
Инструментальная диагностика
При ювенильном ревматоидном артрите с помощью инструментальной диагностики определяют степень повреждения суставов и выявляют внесуставные поражения.
Чтобы установить, насколько изменены суставы, делают рентгенографию. Рентгенологические изменения имеют 4 степени:
I — остеопороз в эпифизах костей;
II — единичные эрозии, сужение суставных щелей, остеопороз;
III — деструкция хряща и костных структур, подвывихи в суставах, костно-хрящевые эрозии;
IV — анкилоз (сращение костей).
Для диагностики внесуставных поражений применяются:
- ЭКГ;
- рентгенограмма легких;
- УЗИ сердца;
- УЗИ почек;
- офтальмологические исследования.
Немедикаментозное лечение
В лечении юношеского ревматоидного артрита большую роль играют:
Во время обострения двигательный режим ограничивают, но полная иммобилизация суставов лонгетами противопоказана. Она может привести к контрактурам, анкилозу, атрофии мышечной ткани, усилению остеопороза. В период ремиссии дети должны спать на жестком матрасе, следить за своей осанкой. Рекомендуется до минимума ограничить пребывание на солнце, исключить психоэмоциональные перегрузки, переохлаждения.
Диета предпочтительна белковая. Для профилактики остеопороза ребенку нужно давать больше продуктов, богатых кальцием, витамином Д.
Лечебная физкультура устраняет сгибательные контрактуры, увеличивает подвижность суставов, восстанавливает мышечную массу. Комплекс физических упражнений подбирает ортопед.
Ежедневная физическая нагрузка необходима для сохранения функции суставов. Детям, страдающим ЮРА, полезно ездить на велосипеде, плавать, гулять. Нежелательны прыжки, бег, активные игры.
Для ортопедической коррекции используются:
- статические ортезы (лонгеты, шины, стельки). Днем их нужно снимать несколько раз для стимуляции мышц (на время занятий в школе, ЛФК, туалета и т.д);
- динамические ортезы (корсет, реклинирующая система, головодержатель).
Лекарственное лечение
Схемы лечения разных форм ювенильного ревматоидного артрита указаны в национальных клинических рекомендациях. В них задействованы 4 основные группы лекарственных средств:
- НПВС (диклофенак, мелоксикам, нимесулид).
- Глюкокортикоиды (метилпреднизолон).
- Иммунодепрессанты (метотрексат, циклоспорин).
- Биологические препараты, полученные генно-инженерными методами (ритуксимаб, тоцилизумаб, инфликсимаб, этанерцепт).
НПВС и гормоны уменьшают боль и воспаление в суставах, улучшают их функции, но не препятствуют деструкции. Иммунодепрессанты и биопрепараты подавляют иммунное воспаление, предотвращают разрушение суставов.
В зависимости от степени активности артрита лекарства назначаются внутривенно, внутримышечно или внутрь. Инъекции глюкокортикоидов делают также внутрисуставно. По показаниям проводят симптоматическую терапию антибиотиками, антикоагулянтами, антиагрегантами и т.д. Пациентов с увеитом, иридоциклитом лечит не только ревматолог, но и окулист.
Хирургическое лечение
Показаниями к нему являются:
- асептический некроз головок бедренных костей;
- контрактуры, не поддающиеся лечению другими методами.
- анкилозы;
- деформации суставов, значительно ограничивающие подвижность.
Из видов оперативного лечения чаще всего применяются эндопротезирование суставов, капсулотомия (рассекается капсула сустава и санируется его полость), тенотомия (рассекаются сухожилия).
Прогноз
Системный, полиартикулярный и олигоартикулярный ЮРА с ранним началом имеют неблагоприятные последствия. Они часто приводят к деструкции суставов и инвалидизации .
Когда ювенильный ревматоидный артрит сопровождается стойкой лихорадкой, тромбоцитозом или длительно лечится кортикостероидами, у детей прогноз на будущее также ухудшается из-за высокого риска осложнений. Чаще всего это тяжелые инфекции, вторичный амилоидоз.
Остальные формы болезни протекают относительно благоприятно. У 75% детей удается достигнуть долгой ремиссии без потери функции суставов и ограничения жизнедеятельности. Они могут учиться в школе, получить среднее или высшее образование и в дальнейшем работать по профессии.
Читайте также:


