Обнаружили стрептококк в мазке что делать
Как известно, анализы являются сигнализаторами здоровья. Если обнаружились стрептококки в мазке, у женщин это способно вызвать панику. Что делать? Надо ли лечение? А если не лечить? А если они выявлены у беременной? Чтобы понять, есть ли повод для тревоги, следует узнать о кокках немного больше.
Микроорганизмы внутри нас: чем опасны стрептококки?
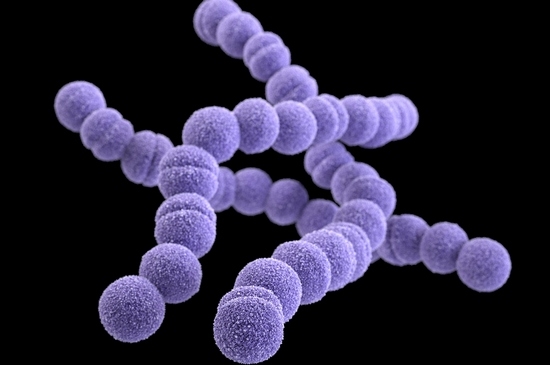
Это довольно распространенные микроорганизмы. Их относят к условно-патогенным, то есть свою вредную деятельность они развивают при определенных условиях, например, при снижении иммунитета. Они обитают в организме человека и селятся в разных органах на слизистых оболочках: во рту, в носу, горле, пищеварительной системе и половых органах.
Если анализ показал присутствие стрептококка, то сильно расстраиваться не стоит. Сегодня производится много лекарств, которые способны его победить. Но и пренебречь такой проблемой – значит, навредить здоровью. Если не вылечить стрептококковую инфекцию, то она может спровоцировать развитие многих опасных болезней.
В зависимости от того, где и какой тип стрептококков выявлен, лечением будет заниматься гинеколог, отоларинголог, уролог или другой специалист.
- стрептококк А. Вызывает гнойный воспалительный процесс в любой ранке на коже. При попадании внутрь организма провоцирует некроз тканей либо токсический шок.
- В. Обнаруживается при беременности (этому способствуют гормональные изменения). Этот стрептококк способен проникать сквозь плаценту, что может закончиться инфицированием плода или выкидышем.
- гемолитический. Селится в половых органах и кишечнике. Особенно опасен для беременных, потому что в процессе родов способен заразить малыша.
Стрептококк в мазке у женщин: причины и последствия

В определенных количествах стрептококки являются частью обычной влагалищной микрофлоры. В норме во влагалище обнаруживается до 100 разновидностей микроорганизмов, но подавляющее большинство из них (около 95 %) - это палочки Доделяйна. А вот остальные 3-5 % - это всевозможные кокки. Если в мазке обнаружено небольшое количество стрептококка, это обычное явление и ничем не грозит женщине, не вынашивающей ребенка.
Главные причины, по которым возникает кокковая инфекция:
Если стрептококка в мазке мало, это совершенно нормально. Если количество резко возрастает вследствие их активного размножения, то они нарушат нормальный баланс микрофлоры и вызовут воспалительный процесс. На что могут указывать стрептококки в мазке у женщин? Их обнаружение в большом количестве свидетельствует о следующих процессах:
- дисбактериозе влагалища;
- инфекциях, которые передаются половым путем.
Какие показатели считаются нормой?

Во влагалищной среде здоровой женщины находят стрептококковые бактерии:
- viridans (зеленящие);
- серологической группы В;
- энтерококки (группа D).
Их содержание и частота выявления могут отличаться, но в норме этот показатель составляет 104 КОЕ/мл.
Streptococcus agalactiae в мазке у женщин: что это и для кого они опасны?
Данный вид стрептококков принадлежит к В-группе. Это микроорганизмы овальной формы, размером 0,5-2 мкм, выстроенные в цепи. Как правило, их носительство проходит бессимптомно. Тем не менее, именно они являются самой распространенной причиной инфекций беременных и новорожденных. Их выявляют в микрофлоре 20 % беременных. В этих случаях у пациенток отмечаются такие патологии:
- бактериальная колонизация влагалища;
- послеродовое заражение крови;
- инфекции мочевых путей;
- хорионамнионит;
- эндометрит;
- фарингит;
- тонзиллит;
- пиодермия.
Чем сильнее инфицирована будущая мама, чем вероятнее заражение ее потомства. В процессе родоразрешения, при движении ребенка по родовым путям частота передачи инфекции достигает 50-60%. Если же младенец родился на сроке меньше 28 недель, то риск его инфицирования составляет 100%. Это грозит малышу развитием таких болезней, как сепсис, менингит, пневмония.
Как лечить кокковую инфекцию?

Если выявлен стрептококк в мазке у женщин, лечение проводится только с помощью антибиотиков. Применяется комбинация лекарственных средств. Врачи отдают предпочтение Ампициллину и Бензилпенициллину, но препарат всегда подбирается индивидуально. Беременным во время родов ставят капельницу с антибиотиками.
Кроме того, применяют лекарства местного действия (Бетадин), а после антибиотикотерапии назначают Линнекс, Бактисубтил для восстановления кишечной флоры.
Читайте также:
Стрептоккоки – микроорганизмы, которые сосуществуют вместе с нами. Вакцины против них пока нет. Их наличие в мазке (в пределах нормы) не значит, что женщине требуется лечение, но в случае беременных терапия обязательна. Если появились симптомы стрептококковой инфекции, без помощи врачей не обойтись. Самолечение может только навредить и привести к тому, что микроорганизмы перестанут реагировать на антибиотик.
Читайте другие интересные рубрики
Вопрос: Что делать, если в мазке из горла обнаружен стафилококк или стрептококк?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что делать, если в мазке из горла обнаружился стафилококк или стрептококк?
Необходимо четко уяснить простое правило – лечить нужно болезнь, а не анализы! И поэтому, какие бы бактерии не были обнаружены в мазке из горла и носа, лечить это не нужно, если нет воспалительного процесса на слизистых оболочках этих органов. То есть, если у человека нет постоянных ангин, фарингитов, синуситов и других инфекционно-воспалительных заболеваний горла и носа, то не нужно делать ровным счетом ничего при обнаружении в мазке стафилококка или стрептококка.
Если в мазке обнаружили стафилококк или стрептококк, то необходимо проводить курсы лечения только, когда у человека имеются конкретные клинические заболевания, связанные с данными микробами, например, ангина, хронический тонзиллит, фарингит и др.
Такая тактика действий связана с особенностями взаимодействия организма человека и стрептококков или стафилококков. Чтобы понимать, почему не нужно ничего делать при обнаружении стрептококка или стафилококка в мазке, если человек не страдает воспалительными заболеваниями горла и носа, следует знать особенности сосуществования данных микробов с макроорганизмом.
Итак, в мазке из горла и носа в норме могут обнаруживаться следующие виды стрептококков:
- Streptococcus mutans;
- Streptococcus pyogenes (гемолитический стрептококк типа А);
- Streptococcus pneumoniae;
- Staphylococcusaureus (золотистый стафилококк);
- Staphylococcusepidermidis;
- Staphylococcussaprophyticus.
Перечисленные стрептококки и стафилококки являются компонентом нормальной микрофлоры и представляют собой условно-патогенные бактерии. Это означает, что при нормальном иммунитете они не вызывают каких-либо заболеваний, но стоит ему снизиться или развиться дисбактериозу, как стафилококки или стрептококки активизируются и становятся способными спровоцировать гнойную ангину, скарлатину, фарингит или другие воспалительные заболевания горла и носа. Таким образом, если у человека отсутствует ангина, а в мазке выявлен стрептококк или стафилококк, то не нужно ничего делать, поскольку микроб вполне "мирно" уживается с другими представителями микрофлоры, которые не дают ему спровоцировать инфекцию. Лечить стрептококк или стафилококк необходимо только тогда, когда он уже вызвал ангину или другую инфекцию, а не заранее, основываясь только на том, что потенциально опасный микроб "живет" в горле и лучше было бы его оттуда удалить.
Помните, что слизистые оболочки человека далеко не стерильны, ведь на них живет большое количество различных бактерий. Среди этих бактерий есть совершенно безвредные, а есть и такие, которые при сниженном иммунитете или дисбактериозе могут провоцировать воспалительные инфекции слизистых оболочек. Однако "убрать" из горла и носа бактерии, способные провоцировать воспаления, нельзя, поскольку они буквально вездесущи. Поэтому, как только человек "уберет" стафилококки или стрептококки со слизистых оболочек, буквально в течение нескольких часов они снова туда заселятся, попав в горло с вдыхаемым воздухом. Причем такое повторное заселение приведет к кратковременному дискомфорту в горле, поскольку микробное сообщество будет вынуждено сформировать новое динамическое равновесие. Иными словами, стафилококк или стрептококк, вновь попав в горло, будет "отвоевывать место под солнцем", пытаясь подавить другие бактерии, которые естественным образом будут этому сопротивляться. В результате "борьбы" стрептококки и стафилококки смогут завоевать себе столько места, сколько "уступят" другие бактерии. Процесс "драки" между бактериями может сопровождаться умеренной воспалительной реакцией и небольшим дискомфортом в горле.
Поэтому не стоит пытаться "извести" стафилококков и стрептококков, которые, конечно, не слишком приятные соседи, но вполне терпимые, ведь факторы местного иммунитета в состоянии вполне успешно им противостоять. А патогенный потенциал стафилококков и стрептококков может реализоваться только в том случае, если иммунитет ослаб. Поэтому основным эффективным методом борьбы с данными микробами является укрепление иммунитета и ведение здорового образа жизни.
Кроме того, необходимо знать, что частое использование антибиотиков и антисептиков для профилактического уничтожения стафилококков или стрептококков на фоне полного здоровья горла и носа приводит к тому, что микробы вырабатывают устойчивость к лекарственным препаратам. И тогда при развитии действительно стрептококковой ангины ее будет крайне трудно вылечить, поскольку человек своими "профилактическими" попытками уничтожить микроб в носоглотке создал невероятно устойчивый тип, чувствительный только к самым современным, а, следовательно, дорогим антибиотикам.
Поэтому не предпринимайте ничего, если в мазке выявлен стафилококк или стрептококк, но одновременно отсутствует какое-либо воспалительное заболевание горла и носа. Основное правило наиболее комфортного "сожительства" со стафилококками и стрептококками очень простое – не трогай микроб, пока он не вызвал воспаление. Можно сказать, что между человеком и стафилококками/стрептококками существует своеобразный пакт о ненападении – пока микроб не вызывает ангину, то есть не "нападает", не нужно его провоцировать регулярными бомбардировками антибиотиками.

Патология и норма
Количество streptococcus agalactiae в мазке у женщин, не превышающее 104 колонеобразующих единиц в миллилитре секрета, – вариант нормы, микроб безопасен для женского здоровья.
Повышение содержания бактерий во влагалищной слизи указывает на развитие неспецифического воспаления, вызванного b-гемолитическим стрептококком группы В.
Создают условия для активного размножения стрептококковых бактерий:
- снижение иммунитета;
- частые простудные инфекции;
- гормональные отклонения;
- эндокринные патологии;
- несоблюдение гигиены;
- самолечение антибиотиками;
- дисбактериоз кишечника или влагалища;
- прием гормонов или цитостатиков;
- стрессы;
- тесное белье, плохо пропускающее воздух;
- переохлаждения;
- незащищенный секс.
При беременности у носительниц streptococcus agalactiae размножение колоний происходит почти всегда.
Провоцируют активность микроорганизмов естественные изменения в организме, связанные с усилением секреции прогестерона и ослаблением иммунитета.
Патологическим отклонением, требующим лечения, считается показатель 105 и больше КОЕ/мл.
Чтобы избежать осложнений, при выявлении инфекции необходимо сразу начинать медикаментозную терапию.
Симптомы streptococcus agalactiae
В большинстве случаев бактериальная инфекция не вызывает характерных симптомов. Несмотря на активное размножение условно-патогенной микрофлоры, женщина не испытывает дискомфорта.
Клинические проявления появляются, когда стрептококковая активность сопровождается выбросом токсинов:
- Стрептолизин. Разрушающе действует на ткани.
- Лейкодин. Нарушает местный иммунитет.
- Некротоксин. Становится причиной некроза.
- Стрептококковые ферменты. Вещества помогают streptococcus agalactiae распространяться в окружающие ткани.
Местная интоксикация продуктами жизнедеятельности условно-патогенных микроорганизмов приводит к появлению симптомов воспаления мочеполовой сферы. Клиника зависит от локализации воспалительного процесса.
Уретрит и цистит
Из влагалища стрептококк агалактия попадает в уретральный канал и постепенно поднимается вверх к мочевому пузырю, вызывая симптомы цистита:
- острая боль внизу живота;
- частые позывы в туалет;
- рези и жжение при мочеиспускании;
- неудовлетворение после опорожнения пузыря.
Моча становится мутной с примесью хлопьев.
Острое течение цистита сопровождается головной болью, общей слабостью и снижением жизненного тонуса. Высокая температура бывает редко.
Бактериальный вагиноз
Во влагалищном секрете отмечается содержание стрептококка.
Инфекционный процесс вызывает:
- тянущую боль в паху;
- отечность и гиперемию половых губ;
- зуд и жжение промежности;
- желтоватые или коричневатые выделения.
При вагинозе женщины испытывают болезненный дискомфорт при сексе и стараются избегать интимной связи.
Особенности лечебного процесса
Для лечения применяют антибиотикотерапию. Подбирают препараты, способные уничтожать стрептококки из следующих групп:
При бессимптомном течении и при слабо выраженных проявлениях болезни 7–10-дневный лечебный курс помогает избавить женщину от streptococcus agalactiae.
Для устранения сильно выраженной симптоматики дополнительно могут назначаться симптоматические препараты:
- анальгетики;
- спазмолитики;
- антигистаминные;
- жаропонижающие.
Беременным системная антибиотикотерапия проводится редко из-за риска повлиять на развитие плода. Для подавления активности микроорганизмов применяют вагинальные свечи с антибактериальным эффектом.
В качестве общеукрепляющего средства назначают витамины.
Препараты повышают иммунную защиту и организм быстрее подавляет бактериальную активность.
Опасность стрептококка агалактия
Опасен streptococcus agalactiae тем, что большинство воспалительных процессов мочеполовой сферы протекает бессимптомно и может перейти в хроническую форму. Это негативно отразится на репродуктивной функции женщины и может стать причиной бесплодия.
Стрептококковая инфекция у беременных опасна для плода и будущей мамы. У женщины может развиться:
- послеродовый эндометрит;
- инфекция мочевыводящих путей.
У женщин с streptococcus agalactiae повышается риск выкидыша и рождения ребенка с низкой массой тела.
Инфицирование младенца происходит во время прохождения по родовым путям или в предродовом периоде, когда выход слизистой пробки снижает естественную защиту плода. У новорожденного могут быть следующие осложнения:
Осложнения развиваются обычно на 2–3 сутки после рождения.
Обследование беременных позволяет избежать опасных для ребенка последствий.
Своевременное лечение отклонений streptococcus agalactiae в мазке у беременных предупредит заражение ребенка.
Streptococcus agalactiae в мазке может быть неактивным и не вредить женскому здоровью. Но бактерия относится к условно-патогенным и при снижении защитных сил организма вызывает воспалительный процесс, который чаще протекает бессимптомно.
Если во влагалищном секрете обнаружен стрептококк агалактия, нужно внимательнее относиться к своему здоровью и не пренебрегать ежегодным осмотром у гинеколога.
Своевременное выявление бактериальной активности и грамотно подобранное лечение позволят быстро устранить признаки воспаления и уничтожить колонии микроорганизмов.
Как известно, анализы являются сигнализаторами здоровья. Если обнаружились стрептококки в мазке, у женщин это способно вызвать панику. Что делать? Надо ли лечение? А если не лечить? А если они выявлены у беременной? Чтобы понять, есть ли повод для тревоги, следует узнать о кокках немного больше.
Микроорганизмы внутри нас: чем опасны стрептококки?

Это довольно распространенные микроорганизмы. Их относят к условно-патогенным, то есть свою вредную деятельность они развивают при определенных условиях, например, при снижении иммунитета. Они обитают в организме человека и селятся в разных органах на слизистых оболочках: во рту, в носу, горле, пищеварительной системе и половых органах.
Если анализ показал присутствие стрептококка, то сильно расстраиваться не стоит. Сегодня производится много лекарств, которые способны его победить. Но и пренебречь такой проблемой – значит, навредить здоровью. Если не вылечить стрептококковую инфекцию, то она может спровоцировать развитие многих опасных болезней.
В зависимости от того, где и какой тип стрептококков выявлен, лечением будет заниматься гинеколог, отоларинголог, уролог или другой специалист.
- стрептококк А. Вызывает гнойный воспалительный процесс в любой ранке на коже. При попадании внутрь организма провоцирует некроз тканей либо токсический шок.
- В. Обнаруживается при беременности (этому способствуют гормональные изменения). Этот стрептококк способен проникать сквозь плаценту, что может закончиться инфицированием плода или выкидышем.
- гемолитический. Селится в половых органах и кишечнике. Особенно опасен для беременных, потому что в процессе родов способен заразить малыша.
Стрептококк в мазке у женщин: причины и последствия

В определенных количествах стрептококки являются частью обычной влагалищной микрофлоры. В норме во влагалище обнаруживается до 100 разновидностей микроорганизмов, но подавляющее большинство из них (около 95 %) - это палочки Доделяйна. А вот остальные 3-5 % - это всевозможные кокки. Если в мазке обнаружено небольшое количество стрептококка, это обычное явление и ничем не грозит женщине, не вынашивающей ребенка.
Главные причины, по которым возникает кокковая инфекция:
Если стрептококка в мазке мало, это совершенно нормально. Если количество резко возрастает вследствие их активного размножения, то они нарушат нормальный баланс микрофлоры и вызовут воспалительный процесс. На что могут указывать стрептококки в мазке у женщин? Их обнаружение в большом количестве свидетельствует о следующих процессах:
- дисбактериозе влагалища;
- инфекциях, которые передаются половым путем.
Какие показатели считаются нормой?

Во влагалищной среде здоровой женщины находят стрептококковые бактерии:
- viridans (зеленящие);
- серологической группы В;
- энтерококки (группа D).
Их содержание и частота выявления могут отличаться, но в норме этот показатель составляет 104 КОЕ/мл.
Streptococcus agalactiae в мазке у женщин: что это и для кого они опасны?

Данный вид стрептококков принадлежит к В-группе. Это микроорганизмы овальной формы, размером 0,5-2 мкм, выстроенные в цепи. Как правило, их носительство проходит бессимптомно. Тем не менее, именно они являются самой распространенной причиной инфекций беременных и новорожденных. Их выявляют в микрофлоре 20 % беременных. В этих случаях у пациенток отмечаются такие патологии:
- бактериальная колонизация влагалища;
- послеродовое заражение крови;
- инфекции мочевых путей;
- хорионамнионит;
- эндометрит;
- фарингит;
- тонзиллит;
- пиодермия.
Чем сильнее инфицирована будущая мама, чем вероятнее заражение ее потомства. В процессе родоразрешения, при движении ребенка по родовым путям частота передачи инфекции достигает 50-60%. Если же младенец родился на сроке меньше 28 недель, то риск его инфицирования составляет 100%. Это грозит малышу развитием таких болезней, как сепсис, менингит, пневмония.
Как лечить кокковую инфекцию?

Если выявлен стрептококк в мазке у женщин, лечение проводится только с помощью антибиотиков. Применяется комбинация лекарственных средств. Врачи отдают предпочтение Ампициллину и Бензилпенициллину, но препарат всегда подбирается индивидуально. Беременным во время родов ставят капельницу с антибиотиками.
Кроме того, применяют лекарства местного действия (Бетадин), а после антибиотикотерапии назначают Линнекс, Бактисубтил для восстановления кишечной флоры.
Читайте также:
Стрептоккоки – микроорганизмы, которые сосуществуют вместе с нами. Вакцины против них пока нет. Их наличие в мазке (в пределах нормы) не значит, что женщине требуется лечение, но в случае беременных терапия обязательна. Если появились симптомы стрептококковой инфекции, без помощи врачей не обойтись. Самолечение может только навредить и привести к тому, что микроорганизмы перестанут реагировать на антибиотик.
Читайте другие интересные рубрики

Streptococcus agalactiae — представитель большой группы микроорганизмов, отличающихся характерными морфологическими, тинкториальными, культуральными и биохимическими свойствами. Этот условно-патогенный микроб является естественным обитателем организма человека и локализуется преимущественно в кишечнике, носоглотке и влагалище. Стрептококк способствует развитию заболеваний лишь при определенных негативных условиях, ослабляющих иммунную защиту и снижающих общую резистентность организма.
Стрептококк агалактия — нормальный обитатель влагалища здоровой женщины. В количестве, не превышающем 10 4 колониеобразующих единиц, микробы безвредны для организма. Недуг развивается только в случае активного размножения бактерий и приобретения ими болезнетворных свойств. Это происходит при развитии иммунодефицита или переохлаждении. Одномоментное внедрение ударной дозы патогенов заканчивается патологическим процессом. Обнаружение во влагалищных выделениях значительного числа микробов – признак неспецифического воспаления.
У мужчин стрептококк агалактия входит в состав нормоценоза кишечника и носовой полости. При исследовании кала на дисбактериоз количество микробов не должно превышать 10 5 или 10 6 . Микробиологическое исследование отделяемого слизистой носа на микрофлору обнаруживает у здоровых людей стрептококк в количестве 10 3 или 10 4 . Streptococcus agalactiae, проникая в мужские половые органы, вызывает острую форму заболевания.
Стрептококк агалактия представляет серьезную опасность для беременных женщин и новорожденных детей, особенно, недоношенных. В последние годы отмечается рост заболеваемости среди пожилых лиц, у которых инфекция протекает в форме сепсиса, воспаления легких или перитонита. В группу риска также входят лица с тяжелыми соматическими заболеваниями, ослабляющими их иммунитет.
Диагностика патологии, вызванной Streptococcus agalactiae, основывается на данных, полученных в ходе микробиологического исследования влагалищного секрета, мочи, кала. Всем больным показано этиотропное противомикробное лечение антибиотиками из группы пенициллинов, макролидов, цефалоспоринов, а также патогенетическая и симптоматическая терапия, назначенная врачом с учетом индивидуальных особенностей организма.
Этиология
Streptococcus agalactiae — бактерия специфической шарообразной или эллипсоидной формы, способная существовать как в присутствии кислорода, так и без него. Микробы аспорогенны, неподвижны, имеют капсулу и обладают группоспецифическим полисахаридом.

Streptococcus agalactiae под микроскопом
Микроорганизмы окрашиваются по Грамму в синий цвет и располагаются в мазке парами и цепочками. Они требовательны к питательным средам. Растут стрептококки исключительно на средах, содержащих кровь, сыворотку и глюкозу. Эти вещества они используют в качестве источника энергии. Инкубируют посевы в термостате при 37 °С, хотя бактерии способны расти и в более широком диапазоне температур. На кровяном агаре спустя сутки образуются сероватые, очень мелкие колонии с зоной полного просветления по периферии. В бульоне бактерии растут в виде диффузной мути и осадка на дне пробирки.
Патогенные свойства бактерии обусловлены следующими факторами:
- Стрептолизином, разрушающим окружающие ткани, в особенности клетки крови и сердца;
- Лейкоцидином, угнетающим иммунитет и уничтожающим иммунокомпетентные клетки;
- Некротоксином, вызывающим отмирание тканей и воздействующим на работу всего организма;
- Ферментами, обеспечивающими адгезию, инвазию, распространение микробов по организму, поражение здоровых тканей и развитие патологического процесса.
Стрептококки резистентны к замораживанию, высушиванию, прямым солнечным лучам. Погибают бактерии под воздействием антибиотиков, антисептиков и дезинфектантов.
Патогенетические звенья инфекции:
- Внедрение микроба в организм,
- Колонизация слизистой оболочки,
- Возникновение очага воспаления,
- Боль и отек,
- Бактериемия,
- Общее недомогание,
- Интоксикационный синдром,
- Дегидратация,
- Помутнение сознания,
- Регионарный лимфаденит.
Эпидемиология
В природе Streptococcus agalactiae широко распространены. В организме человека они колонизирует слизистую кишечника, носа, глотки, органов выделительной и половой систем. От 15 до 40 % женщин репродуктивного возраста являются бактерионосителями.
Существует три варианта пребывания стрептококка во влагалище:
- Безвредное существование бактерий в организме,
- Бактериальный вагиноз,
- патологический процесс.
Если бактерий в мазке из цервикального канала мало, а лактобактерий много, говорят о первом варианте. Когда количество стрептококков превышает количество молочнокислых бактерий, а число лейкоцитов в поле зрения находится в пределах 50, это признак дисбиоза влагалища. Если лейкоцитов гораздо больше, значит, имеет место воспалительный процесс, протекающий в форме цервицита, кольпита, эндометрита.
Пути распространения инфекции:
- Контактный — через общие бытовые предметы, при поцелуе, объятии,
- Самозаражение – микробы из анальной зоны могут проникать во влагалище,
- Вертикальный — заражение плода во время беременности или новорожденного в родах,
- Половой — во время коитуса без презерватива,
- Воздушно-капельный — при чихании, кашле, близком общении с больным человеком,
- Пищевой — при употреблении обсемененных продуктов питания,
- Гематогенный занос инфекции из первичных очагов – почек или носоглотки.
Новорожденные инфицируются в первые часы и сутки после рождения. Это может случиться и раньше: в пре- и интранатальном периоде.
Для Streptococcus agalactiae характерна осенне-зимняя сезонность. Эти микроорганизмы активизируются в тот момент, когда организм ослаблен вирусами. На фоне ОРВИ чаще всего развивается вторичная бактериальная инфекция.
Факторы, способствующие активации стрептококка и его размножению:
- Гормональный сбой,
- Иммунодефицит,
- Тяжелые соматические заболевания,
- Частое использование лубрикантов,
- Ношение нижнего белья из синтетических материалов,
- Эндокринопатии,
- Вирусные инфекции,
- Дисбиоз кишечника,
- Неправильное подмывании наружных половых органов,
- Редкая смена нижнего белья,
- Использование некачественных гигиенических средств,
- Половой акт без презерватива,
- Стрессы,
- Переохлаждения,
- Состояния после хирургических вмешательств,
- Длительная и бесконтрольная антибиотикотерапия,
- Лечение цитостатиками или гормонами,
- Физическое перенапряжение,
- Сложная экологическая обстановка.
В мужской организм бактерии попадают при незащищенном половом контакте с женщиной-бактерионосителем или в результате дисбиоза кишечника. Инфицирование происходит во время занятий нетрадиционными видами секса. Мужчина-носитель инфекции сам не болеет, но заражает своих партнерш.
При беременности изменяется гормональный фон, что выражается в повышенной секреции прогестерона, угнетающего локальную иммунную защиту. Подобные процессы позволяют сохранить беременность. При этом повышается риск развития инфекционных патологий и обострения хронических заболеваний органов репродуктивной системы.
Клиника
Инфекция, вызванная данным микроорганизмом, у лиц репродуктивного возраста обычно протекает бессимптомно. Клинические признаки воспаления органов мочевыделительной и репродуктивной систем вполне узнаваемы.
Streptococcus agalactiae способен вызвать воспаление мочевого пузыря, уретры, легких, эндокарда, суставов, мозговых оболочек.

- Цистит проявляется режущей болью при мочеиспускании, отсутствием удовлетворения от его опорожнения, императивными позывами, появлением мутной мочи с хлопьями. Острая форма патологии сопровождается интоксикацией, слабостью, цефалгией, резкой потерей работоспособности.
- Симптомами уретрита у мужчин являются: боль при мочеиспускании, неприятные ощущения, чувство жжения в уретре, усиливающиеся после эякуляции, обильное слизисто-гнойное отделяемое, гиперемия устья и отек губок уретры по утрам.
- Бактериальный вагиноз, обусловленный увеличением во влагалище стрептококка, проявляется жжением и зудом в промежности, ноющей болью внизу живота, болезненностью при половом сношении, отеком половых губ, обилием желтоватой слизи.
У женщины инфекция часто протекает скрыто, бессимптомно. Стрептококки очень опасны для появившихся на свет малышей. Если произошло заражение внутри утробы матери, ребенок рождается с лихорадкой, гематомами, выделением крови изо рта, тяжелым дыханием. При инфицировании плода развивается сепсис, воспаление легких, мозговых оболочек, сердечной мышцы. Больные дети погибают практически сразу после рождения.
Причиной антенатальной гибели плода также может стать Streptococcus agalactiae. Патологоанатомы на вскрытии обнаруживают признаки гипоксии, увеличенное кровенаполнение органов, петехиальные геморрагии на эпикарде, отечность мозга, размягчение и разжижение тканей. На плодных оболочках определяется очаговая лейкоцитарная инфильтрация.
Диагностика
Заболевание диагностируют на основании результатов анализов. Лабораторная диагностика — основной способ обнаружения Streptococcus agalactiae.

-
В микробиологической лаборатории исследуют мазки из цервикального канала, влагалища, зева, мочу, кал. Окрашенные препараты микроскопируют и обнаруживают кокковую флору. В лаборатории готовят жидкие и плотные питательные среды, содержащие стимуляторы роста для стрептококков и вещества, подавляющие постороннюю микрофлору. На основании полученных в ходе исследования данных о

Лечебные мероприятия
Чтобы избавиться от патологии и ее основных проявлений, необходимо воздействовать на первопричину — убить бактерии. Для этого больным назначают противомикробные препараты — антибиотики. В тяжелых случаях показано патогенетическое лечение, включающее дезинтоксикацию и коррекцию водно-электролитного баланса. Симптоматическая терапия заключается в применении жаропонижающих, антигистаминных, антисептических средств. Дополнительно проводят лечение иммуномодуляторами и иммуностимуляторами.

После купирования интоксикации назначают физиопроцедуры – электрофорез, УВЧ, индуктотермию, СВЧ-терапию, аэроионотерапию, ингаляции, а также массаж грудной клетки, иглоукалывание, ЛФК.
Большое значение в лечении патологии имеет режим. Больным рекомендуют находиться в постели, особенно лицам с выраженным интоксикационным синдромом. Активные движения в разгар болезни замедляют процесс выздоровления и повышают риск развития серьезных осложнений. Дезинтоксикационные мероприятия включают правильный питьевой режим — употребление в сутки до трех литров воды. При отсутствии эффекта от лечения и ухудшении общего состояния больным показана госпитализация в стационар.
Своевременное и правильное лечение делает прогноз инфекции благоприятным. В противном случае заболевание приобретает затяжное течение, развиваются тяжелые осложнения, возможен смертельный исход.
Профилактика
Мероприятия, предупреждающие развитие стрептококковой инфекции:
- Укрепление иммунитета,
- Правильное питание,
- Личная гигиена,
- Борьба с табакокурением,
- Профилактический прием витаминов,
- Оптимальная физическая нагрузка,
- Полноценный сон,
- Отказ от употребления спиртных напитков,
- Санация очагов хронической инфекции,
- Соблюдение санитарно-гигиенических норм и правил,
- Ношение одежды по сезону,
- Защита организма от переохлаждения и сквозняков.
Streptococcus agalactiae в определенном количестве постоянно обитает в организме здоровых людей. Его активация и быстрое размножение очень опасны. Микроб разрушает эритроциты и способствует развитию воспаления там, где его количество максимально. При своевременном обнаружении стрептококка и правильном этиотропном лечении прогноз на выздоровление улучшается, и значительно снижается риск развития опасных для жизни осложнений.
Читайте также:


