Скарлатина при сахарном диабете
Что такое скарлатина
Скарлатина — это острая стрептококковая инфекция, характеризующаяся лихорадкой, синдромом интоксикации, острым тонзиллитом с регионарным лимфаденитом, мелкоточечной сыпью, склонностью к осложнениям септического и аллергического характера.
Заболевание также известно как
- Пурпурная лихорадка;
- Scarlet fever.
Причины
Возбудитель скарлатины — β-гемолитический стрептококк группы А (S. рyogenes, БГСА). Его особенность состоит в способности вырабатывать гемолизирующие ферменты и токсины, включая эритрогенные токсины А, В, С, стрептолизины О и S, стрептокиназы А и В и др., усиливающие распространение микробов и агрессивные свойства стрептококков. Основной токсический компонент стрептококка — экзотоксин (эритрогенный токсин, токсин Дика), обладающий способностью повреждать ткани, вызывать иммуносупрессию и аллергические реакции. Решающую роль в развитии скарлатины играет антитоксический иммунитет. Если он низкий или отсутствует, внедрение стрептококка вызывает развитие скарлатины. При напряженном антитоксическом иммунитете стрептококковая инфекция протекает в виде ангины или фарингита. Источником инфекции является больной скарлатиной или другим стрептококковым заболеванием, носитель β-гемолитического стрептококка. Основной механизм передачи — воздушно-капельный, также возможен контактно-бытовой механизм передачи или пищевой путь (молоко, молочные продукты, кремы). После перенесенной инфекции остается прочный антитоксический иммунитет.
Кто в группе риска
- Дети в возрасте 5-15 лет;
- дети с хроническим тонзиллитом, атопическим дерматитом, экссудативным диатезом, сниженной массой тела;
- пациенты с ВИЧ или другими иммунодефицитными состояниями;
- пациенты с сахарным диабетом и заболеваниями надпочечников;
- пациенты с хроническими заболеваниями носоглотки;
- получающие гормональную и иммуносупрессивную терапию.
Как часто встречается
Скарлатина распространена повсеместно, чаще в регионах с умеренным и холодным климатом.
Заболеваемость скарлатиной в России детей в возрасте до 14 лет составляет 200-250 случаев на 100 000 детского населения. Дети дошкольного и младшего школьного возрастов болеют чаще. Скарлатина редко встречается у детей младше 1 года из-за наличия материнских антиэкзотоксиновых антител и отсутствия предварительной сенсибилизации. Ежегодно дети, посещающие детские учреждения, заболевают скарлатиной в 3-4 раза чаще детей, воспитывающихся дома, в зрелом возрасте заболеваемость заметно снижается.
Мужчины и женщины заболевают с равной степенью частоты. Индекс контагиозности составляет 40 %. Характерна осенне-зимняя сезонность заболеваемости.
Симптомы
Инкубационный период скарлатины колеблется от нескольких часов до 7 дней. Первые симптомы болезни:
- интоксикационный синдром (головная боль, тошнота, рвота, подъем температуры);
- поражение ротоглотки (покраснение слизистой и миндалин, острый тонзиллит);
- увеличение переднешейных лимфоузлов.
К 3-4-м суткам наступает стадия угасания, при которой сыпь бледнеет до слабо-розовой.
Характерна определенная динамика изменений языка: в 1-е сутки он густо обложен белым налетом, со 2-х суток начинает очищаться и к 4-м суткам становится полностью сосочковым (ярко-малиновый язык).
В период выздоровления (со 2-й недели заболевания) характерны изменения на коже в виде пластинчатого и отрубевидного шелушения.
Больной заразен с самого начала заболевания. Длительность заразного периода варьируется от нескольких дней до недель в зависимости от качества проводимой антибактериальной терапии.
Диагностика заболевания
Проводится тщательный опрос пациента о характере начала болезни, интоксикационном синдроме и сыпи. При опросе обращается внимание на наличие в окружении пациента лиц со стрептококковой инфекцией (скарлатиной, ангиной, назофарингитом).
При обследовании пациента врач проводит измерение температуры тела, осмотр кожных покровов, слизистой оболочки полости рта, глаз, пальпацию (прощупывание) лимфоузлов, аускультацию (выслушивание) легких, а также оценивает характер сыпи, выраженность интоксикации и лихорадки.
- Клинический анализ крови в остром периоде болезни необходимо проводить всем пациентам; при этом отмечается увеличение числа лейкоцитов, нейтрофилов и СОЭ, что указывает на бактериальную причину заболевания.
- Общий анализ мочи позволяет выявить изменения, связанные с осложнениями скарлатины; при этом может отмечаться легкая альбуминурия и гематурия.
- Бактериологический методдиагностики имеет значение для подтверждения диагноза “скарлатина” при выделении β-гемолитического стрептококка в посевах слизи из ротоглотки.
- Серологический метод диагностики (определение титра антистрептолизина-О, антител против ДНК-азы и других ферментов, в том числе антитоксинов стрептококка) применяется для уточнения диагноза “скарлатина”, а также показан пациентам с подозрением на острую почечную недостаточность или острый гломерулонефрит.
- Молекулярно-биологический метод диагностики (ПЦР) применяется для генетической идентификации β-гемолитического стрептококка группы А.
- Реакция коагглютинации — метод экспресс-диагностики, позволяющий выявить антиген гемолитического стрептококка в материале из любого очага в течение 30 минут.
- Электрокардиограмма показана при средней и тяжелой степени тяжести скарлатины пациентам с нарушениями сердечно-сосудистой системы или без, для раннего выявления поражения сердца.
- Ультразвуковое исследование органов брюшной полости — пациентам с синдромом гепато- и спленомегалии для уточнения размеров и структуры печени и селезенки.
- Рентгенограмма придаточных пазух при подозрении на поражение органов дыхания.
Лечение
- Устранение интоксикационного и местного синдромов;
- предупреждение развития осложнений со стороны других органов и систем, включая острую ревматическую лихорадку, постстрептококковый гломерулонефрит и гнойные осложнения.
Рекомендуется соблюдать постельный режим. Комнату следует чаще проветривать и ежедневно проводить влажную уборку.
Больному необходимо пить много жидкости, в диете должны преобладать молочно-растительные продукты.
Антибактериальная терапия показана всем больным скарлатиной независимо от тяжести болезни. При выраженном интоксикационном синдроме используют жаропонижающие средства. При тяжелых токсических формах скарлатины проводят внутривенную дезинтоксикационную терапию.
Десенсибилизирующие средства назначают только при наличии показаний — детям с аллергической сыпью, аллергодерматитом в стадии обострения.
В целях укрепления сосудистой стенки при обильной сыпи показано назначение аскорбиновой кислоты.
- Физические методы снижения температуры;
- наложение согревающей повязки или компресса на область пораженных лимфатических узлов;
- санация ротоглотки;
- гигиенические мероприятия;
- в связи с тем что при шелушении может появиться зуд, ребенку следует коротко остричь ногти во избежание расчесов;
- в стадии выздоровления применяются токи УВЧ.
Хирургическое лечение проводится при наличии гнойно-септических осложнений скарлатины (гнойный лимфаденит, аденофлегмона и др.).
Применяется основной вариант стандартной диеты в зависимости от возраста, наличия пищевой аллергии, витаминотерапия (поливитамины, витаминно-минеральные комплексы). Для борьбы с астеническим синдромом и для общего укрепления организма используются растительные средства в периоде выздоровления с переходом на профилактическую дозу.
Возможные осложнения
- Острая ревматическая лихорадка;
- заболевания почек (постстрептококковый гломерулонефрит);
- ушные инфекции;
- абсцессы горла;
- пневмония;
- артриты;
- остеомиелит;
- токсический гепатит;
- синдром токсического шока.
Профилактика
Специфическая профилактика не проводится.
Неспецифическая профилактика включает в себя:
- активное выявление и изоляцию больных, являющихся источником скарлатины;
- дети, контактировавшие с больным скарлатиной, наблюдаются в течение 7 дней от момента контакта; выздоровевшие из числа посещающих дошкольные учреждения и первые два класса школы после клинического выздоровления подвергаются дополнительной 12-дневной изоляции (всего 22 дня); на больных с ангиной в очаге скарлатины распространяются аналогичные мероприятия;
- в очаге проводится регулярная текущая дезинфекция, посуду и белье регулярно кипятят;
- проведение комплекса общеукрепляющих мероприятий — рациональное питание, закаливание, соблюдение правил гигиены, избегание запыленного и загазованного воздуха, своевременное выявление и лечение заболеваний десен и зубов, воспалений миндалин и околоносовых пазух.
Прогноз
При своевременном и рациональном лечении прогноз благоприятный. Летальный исход возможен при токсико-септической форме скарлатины в результате угнетения центральной нервной и сердечно-сосудистой систем.

Одной из так называемых детских инфекций является скарлатина у детей, хотя в последнее время это заболевание встречается и у взрослых. В отличие от других классических детских инфекций, вызываемых соответствующими вирусами, возбудителем скарлатины выступает бактерия — гемолитический стрептококк.
Против скарлатины не существует профилактических прививок, поэтому ее невозможно предупредить вакцинацией (как, к примеру, корь или краснуха). Чаще скарлатиной болеют дети от 2 и до 10 лет, на первом году жизни болезнь встречается крайне редко. Учащаются случаи скарлатины именно в осенне-весенний период.
Заражение скарлатиной
Основным источником заражения является человек больной любой формой инфекции, вызываемой гемолитическим типом стрептококка (скарлатина, ангина, рожа, стрептодермия), а также здоровый носитель возбудителя.
Бактерия попадает в организм ребенка при кашле, чихании, разговоре (т.е. воздушно-капельно), однако нередки заражения и через предметы быта, посуду, продукты и т.п.
А вот какое именно заболевание разовьется (скарлатина или другая стрептококковая инфекция) зависит от особенностей взаимодействия возбудителя и организма ребенка.
После перенесенной скарлатины у человека вырабатывается пожизненный антитоксическое иммунитет, поэтому, в отличие от ангины, скарлатиной болеют, в основном, при жизни только 1 раз.

Признаки скарлатины у детей
Болезнь может начаться на протяжении 7 суток после контакта с больным или носителем стрептококка, это и есть инкубационный, скрытый период. Первыми признаками скарлатины у детей являются внезапное повышение температуры, боли в горле, вялость, изредка тошнота и рвота.
Спустя несколько часов появляется сыпь – на красноватой сухой коже многочисленные очень мелкие красные пятнышки, больше их можно увидеть в складках кожи – локтевых, подмышечных, паховых сгибах.
На небных миндалинах можно заметить белые наслоения на ярко-красном фоне – формируется гнойная ангина, из-за которой дети отказываются от пищи, а в тяжелых случаях и от питья.

Диагностика и лечение скарлатины
Залогом скорейшего выздоровления является своевременное обращение к врачу, который диагностирует скарлатину и определит целесообразность места лечения (дома или в больнице). Обязательным является постельный режим с осторожным и постепенным его расширением.
Для контроля температуры у детей запрещается использовать ацетилсалициловую кислоту (аспирин), корректный жаропонижающее препарат и его дозу может назначить только доктор.
Ребенку дают много теплого питья (чай с лимоном, фруктовые осветленные соки) — часто, но маленькими порциями. Пищу лучше предлагать жидкую или полужидкую, помня о наличии ангины. Для уменьшения болевых ощущений в горле, согласно возраста вашего ребенка, врач порекомендует соответствующие спреи, пастилки или полоскания.
Однако основой лечебного процесса при скарлатине является использование антибиотиков: поскольку скарлатина бактериальное заболеванием, без данных препаратов в лечении болезни не обойтись. Наиболее эффективным является пенициллин, стрептококк к нему является наиболее чувствительным.
В большинстве случаев улучшение после инъекций пенициллина наступает уже на 1-2-е сутки. Правильную дозу, кратность, продолжительность и путь введения препарата для малыша порекомендует педиатр или детский инфекционист.
На фоне лечения сыпь и другие симптомы угасают в течение 3-5 дней, до 7-10-го дня ребенок выздоравливает, тогда же начинает шелушиться кожа, что особенно заметно на ладонях и подошвах. Однако в это время кроются серьезные опасности.
На фоне стремительного улучшения ни в коем случае нельзя прекращать антибиотикотерапию (опасность развития осложнений) и контактировать со здоровыми детьми, в частности, на детской площадке, в детском саду, школе (заразность сохраняется до 22-го дня с момента начала заболевания ).

Опасна ли скарлатина?
При своевременном и правильном лечении антибиотиками скарлатина почти всегда заканчивается выздоровлением, однако без лечения (или раннем его прекращении) – чревата тяжелыми осложнениями. После скарлатины у ребенка могут проявится гнойные отиты, стоматит, гнойный лимфаденит.
Однако наиболее тяжелыми осложнениями скарлатины является ревматическая лихорадка с поражением сердца и суставов, почек (гломерулонефрит), которая начинаются в основном скрыто через 2-3 недели после перенесенного заболевания.
Именно для раннего выявления данных поздних осложнений скарлатины нужно рекомендовать перед допуском ребенка в коллектив (ориентировочно через 20-30 дней после болезни) обследование с проведением ЭКГ и общего анализа мочи.
Профилактика скарлатины у детей
Поскольку прививки против скарлатины не существует, основная мера профилактики заболевания остается исключение прямых контактов с больными. Однако, если не удалось избежать заражения, то инфицированного ребенка нужно изолировать на 22 дня в карантин, особенно от сестер и братьев, выделив ему отдельную комнату, отдельную посуду, игрушки, белье, полотенца и предметы личной гигиены.
Постельное белье и одежду больного скарлатиной следует кипятить, игрушки и посуду мыть и хранить отдельно. Лица, осуществляющие уход за больным ребенком должны пользоваться маской, чтобы не стать носителями стрептококка, распространяя его среди других здоровых детей. Комнату, в которой находится больной, необходимо регулярно проветривать и проводить влажную уборку.
О скарлатине у детей, ее симптомах и способах лечения рассказывает доктор Комаровский в видео сюжете:

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Скарлатина (лат. scarlatina) - острая антропонозная инфекция с аэрозольным механизмом передачи возбудителя, которой свойственны острое начало, лихорадка, интоксикация, тонзиллит и мелкоточечная сыпь. Скарлатина сегодня встречается не часто.

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Эпидемиология
Резервуар и источник инфекции - больной ангиной, скарлатиной и другими клиническими формами респираторной стрептококковой инфекции, а также здоровые носители стрептококков группы А. Больной наиболее опасен для окружающих до 3-й нед болезни. Носительство стрептококков группы А широко распространено в популяции (15-20% здорового населения); многие из носителей выделяют возбудитель на протяжении длительного времени (месяцы и годы).
Механизмы передачи скарлатины - аэрозольный (воздушно-капельный путь) и контактный (пищевой и контактно-бытовой). Заражение происходит при тесном длительном общении с больным или носителем.
Естественная восприимчивость к скарлатине людей высока. Скарлатина возникает у лиц, не имеющих антитоксического иммунитета, при их инфицировании токсигенными штаммами стрептококка, продуцирующими эритрогенные токсины типов А, В и С. Постинфекционный иммунитет типоспецифический; при инфицировании стрептококками А другого серовара возможно повторное заболевание.
Скарлатина распространено повсеместно, но чаще его встречают в регионах с умеренным и холодным климатом. С 1994 по 2002 гг. основное число заболевших составляли дети (96.4%). Распространённость скарлатины среди населения городов значительно выше, чем среди сельских жителей. Общий уровень и динамику многолетней и ежемесячной заболеваемости скарлатиной в основном определяет заболеваемость детей дошкольного возраста в организованных коллективах. Ежегодно дети, посещающие детские учреждения, заболевают в 3-4 раза чаще детей, воспитываемых дома. Наиболее резко эта разница выражена в группе детей первых двух лет жизни (в 6-15 раз), в то время как среди детей 3-6 лет она менее заметна. Среди этих же групп отмечают наибольшие показатели здорового бактерионосительства. Удельный вес очагов скарлатины с одним случаем заболевания в детских дошкольных учреждениях составил 85,6%.
Заболеваемость скарлатиной имеет выраженную осенне-зимне-весеннюю сезонность. Сезонная заболеваемость составляет 50-80% заболеваний, зарегистрированных в году. Минимальную заболеваемость отмечают с июля по август; максимальную - с ноября по декабрь и с марта по апрель. На сроки сезонного повышения заболеваемости решающее влияние оказывают формирование или обновление организованного коллектива и его численность. В зависимости от численности коллектива, особенностей его формирования и функционирования (крупные центры отдыха детей, воинские части и др.) заболеваемость стрептококковой инфекцией возрастает через 11-15 дней, а максимальные её показатели отмечают через 30-35 дней после формирования коллектива. В дошкольных детских учреждениях подъём заболеваемости, как правило, регистрируют через 4-5 нед, а максимум заболеваемости - на 7-8-й неделе с момента формирования группы. В организованных коллективах, обновление которых происходит один раз в год, наблюдают однократный сезонный рост заболеваемости скарлатиной. При двукратном обновлении отмечают двукратные сезонные подъёмы заболеваемости, что особенно характерно для воинских организаций.
К особенностям эпидемиологии скарлатины относят наличие периодических подъёмов и спадов заболеваемости. Наряду с 2-4-летними интервалами отмечают более крупные временные промежутки (40-45 лет) с последующим существенным увеличением числа заболевших. Как правило, в столетнем интервале регистрируют три больших цикла подъёма и спада заболеваемости. За последние годы достигнут минимальный уровень заболеваемости, характерный для межэпидемического периода (50-60 на 100 тыс. населения).
По мнению Н.И. Нисевич (2001), существенное влияние на характер течения и исход скарлатины в середине XX в. оказали открытие антибиотиков и широкое их применение.
Эволюция течения скарлатины в XX в. в зависимости от проводимого лечения
Пенициллинотерапия при тяжёлых формах
Пенициллинотерапия всем больным
Обязательная пенициллинотерапия всем больным и одномоментная закладка палат

[9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
Причины скарлатины
Скарлатина вызывается бета-гемолитическим стрептококком группы A (S. pyogenes).

[20], [21], [22], [23], [24]
Патогенез
Возбудитель проникает в организм человека через слизистую оболочку зева и носоглотки; в редких случаях возможно заражение через слизистую оболочку половых органов или повреждённую кожу (экстрабуккальная скарлатина). В месте адгезии бактерий формируется воспалительно-некротический очаг. Развитие инфекционно-токсического синдрома обусловлено поступлением в кровоток эритрогенного токсина (токсина Дика), а также действием пептидогликана клеточной стенки стрептококков. Вследствие токсинемии происходит генерализованное расширение мелких сосудов во всех органах, в том числе в кожных покровах и слизистых оболочках, и возникает характерная сыпь. В результате выработки, накопления антитоксических антител при развитии инфекционного процесса и связывания ими токсинов ослабевают симптомы интоксикации и постепенно исчезает сыпь. Одновременно возникают умеренные признаки периваскулярной инфильтрации и отёка дермы. Эпидермис пропитывается экссудатом, и клетки эпидермиса ороговевают, что приводит к шелушению кожи после угасания скарлатинозной сыпи. Крупнопластинчатый характер шелушения в толстых слоях эпидермиса на ладонях и подошвах можно объяснить сохранением прочной связи между ороговевшими клетками в этих местах.
Компоненты клеточной стенки стрептококка (групповой А-полисахарид, пептидогликан, белок М) и внеклеточные продукты (стрептолизины, гиалуронидаза, ДНК-аза и др.) обусловливают развитие реакций ГЗТ. аутоиммунных реакций. формирование и фиксацию иммунных комплексов, нарушения системы гемостаза. Во многих случаях их можно считать причиной развития миокардита, гломерулонефрита, артериитов, эндокардита и других осложнений иммунопатологического характера. Из лимфатических образований слизистой оболочки ротоглотки возбудители по лимфатическим сосудам попадают в регионарные лимфатические узлы. где происходит их накопление, сопровождающееся воспалительными реакциями с очагами некроза и лейкоцитарной инфильтрации. Последующая бактериемия может вызвать попадание микроорганизмов в различные органы и системы и формирование гнойно-некротических процессов в них (гнойный лимфаденит. отит, поражения костной ткани височной области, твёрдой мозговой оболочки. височных синусов и др.).

[25], [26], [27], [28], [29], [30], [31], [32]
Симптомы скарлатины
Инкубационный период скарлатины 1-10 (чаще 2-4) сут. Скарлатину классифицируют по типу и тяжести течения. Типичной считают скарлатину, протекающую с лихорадочно-интоксикационным синдромом, ангиной и сыпью. Атипичная скарлатина - стёртые, экстрафарингеальные (ожоговая, раневая, послеродовая), а также самые тяжёлые формы - геморрагическую и гипертоксическую. По тяжести выделяют лёгкую, среднетяжёлую и тяжёлую формы. Типичные симптомы скарлатины это прежде всего острое начало. В некоторых случаях уже в первые часы болезни температура повышается до высоких цифр, возникают озноб, слабость, недомогание, головная боль, тахикардия, иногда - боли в животе и рвота. При высокой лихорадке в первые дни заболевания больные возбуждены, эйфоричны, подвижны или, наоборот, вялы, апатичны, сонливы. Следует подчеркнуть, что при современном течении скарлатины температура тела может быть невысокой.
Наряду с типичной скарлатинозной сыпью можно отметить мелкие везикулы и макулопапулёзные элементы. Сыпь может возникать поздно, лишь на 3-4-й день болезни, или отсутствовать. К 3-5-м суткам самочувствие больного улучшается, температура начинает постепенно снижаться, сыпь бледнеет, постепенно исчезает и к концу 1-2-й недели сменяется мелкочешуйчатым (на ладонях и подошвах - крупнопластинчатым) шелушением кожи.
Интенсивность экзантемы и сроки её исчезновения различны. Иногда при лёгком течении скарлатины скудная сыпь исчезает через несколько часов после возникновения. Выраженность и длительность шелушения кожи прямо пропорциональны обилию предшествующей сыпи.
Токсико-септическую форму относят к типичным формам скарлатины. Симптомы скарлатины у взрослых такого типа обнаруживают редко. Характерны бурное начало с гипертермией, быстрое развитие сосудистой недостаточности (глухие тоны сердца, падение артериального давления, нитевидный пульс, холодные конечности), геморрагии на коже. В последующие дни возникают осложнения инфекционно-аллергического (поражения сердца, суставов, почек) или септического (лимфадениты, некротическая ангина, отиты и др.) типа.
Ворота инфекции - места поражения кожи (ожоги, ранения, родовые пути, очаги стрептодермии и др.). Сыпь имеет тенденцию к распространению от места внедрения возбудителя. При этой редкой форме заболевания воспалительные изменения со стороны ротоглотки и шейных лимфатических узлов отсутствуют. Лимфаденит возникает вблизи входных ворот инфекции.
Стёртые формы скарлатины. Часто обнаруживают у взрослых. Характерны слабая интоксикация, катаральное воспаление в ротоглотке, скудная, бледная, быстро исчезающая сыпь. У взрослых возможно тяжёлое течение заболевания - токсико-септическая форма.

[33], [34], [35], [36], [37], [38], [39]
Что такое скарлатина
Формы скарлатины
- Экстрафарингеальной. Поражаются региональные лимфатические узлы и ротоглотка, но миндалины остаются почти нетронутыми. Бывает двух форм:
- атипичной;
- типичной. - Фарингеальной:
- атипичной;
- типичной.
Типичные формы заболевания могут протекать легко, среднетяжело и тяжело. При легкой типичной скарлатине температура повышается до 38,5°С, возникает боль в горле, на теле появляется слабо выраженная сыпь. Среднетяжелое течение всегда сопровождается высокой температурой, гнойной ангиной, признаками общей интоксикации организма и обильной сыпью. Тяжелая типичная скарлатина, в свою очередь, классифицируется на:
- Септическую. Развивается некротическая ангина. Воспалительный процесс затрагивает окружающие ткани, носоглотку, ротоглотку, лимфоузлы, небо.
- Токсическую. Интоксикация ярко выражена (может развиться инфекционно-токсический шок). Температура повышает до 41°С. У больного могут быть галлюцинации, бред, обмороки. Частота сердечных сокращений увеличивается (тахикардия). Может начаться рвота.
- Токсико-септическую. Проявляется признаками, характерными и для септической, и для токсической форм.
Атипичная скарлатина всегда протекает легко (со стертой симптоматикой). У пациента могут лишь немного покраснеть миндалины, проявляются единичные высыпания на туловище.
Причины скарлатины
Возбудитель скарлатины у детей и взрослых – бета-гемолитический стрептококк группы А. Его источником является носитель (человек не подозревает о том, что заражен) либо больной человек. Особенно заразны больные в первые дни. Полностью риск передачи инфекции окружающим исчезает только через три недели с момента появления симптомов.
Согласно статистике, 15-20% населения являются бессимптомными носителями скарлатины. Иногда человек может быть источником инфекции несколько лет.
Передается стрептококк воздушно-капельным (аэрозольный механизм) и бытовым путями. Так, больной выделяет его в окружающую среду при кашле, чихании, во время разговора. Если возбудитель попадает на продукты питания, нельзя исключить алиментарный путь передачи заболевания. Чаще всего заражаются те люди, которые близко общаются с источником инфекции.
Следует заметить, естественная восприимчивость к бактерии Streptococcus pyogenes высокая. Иммунитет, формирующийся у тех, кто уже переболел скарлатиной, является типоспецифическим. Это значит, что риск заразиться другими видами стрептококка остается.
Замечено, что пик скарлатины у взрослых и детей приходится на осень и зиму.
Патогенез скарлатины
Инфекция проникает в организм через слизистые оболочки носоглотки, зева или половых органов (очень редко). Иногда входными воротами для бактерии Streptococcus pyogenes служат поврежденные кожные покровы.
В месте внедрения возбудителя образуется локальный инфекционный очаг. Микроорганизмы, размножающиеся в нем, выделяют токсические вещества в кровь. Развивается инфекционная интоксикация. Присутствие токсина в кровотоке приводит к расширению мелких сосудов во внутренних органах и кожных покровах. Появляется сыпь. После у зараженного человека начинает формироваться антитоксический иммунитет – сыпь вместе с симптомами интоксикации исчезает.
Если бактерия Streptococcus pyogenes сама попадает в кровь, поражаются мозговые оболочки, лимфатические узлы, ткани височной области, слуховой аппарат и др. Как результат, развивается сильное гнойно-некротическое воспаление.
Факторы, которые способствуют развитию скарлатины
К факторам, способствующим развитию заболевания, врачи относят:
- осенне-зимний период;
- пониженный иммунитет;
- грипп, ОРВИ;
- хронические болезни глотки и миндалин.
Симптомы скарлатины у взрослых и детей
Инкубационный период скарлатины составляет от 1 до 12 дней (чаще всего 2-4 дня). Болезнь начинается остро. Повышается температура тела, появляются признаки общей интоксикации:
Лихорадка может сопровождаться сонливостью и апатией либо, наоборот, эйфорией, повышенной подвижностью. Из-за интоксикации у большинства заразившихся возникает рвота.
К прочим признакам скарлатины относятся:
- Боль в горле при глотании. Миндалины, дужки языка, мягкое небо и задняя стенка глотки становятся гиперемированными. В некоторых случаях возникает фолликулярно-лакунарная ангина. Тогда слизистая покрывается налетом гнойного, некротического или фиброзного характера.
- Увеличение региональных лимфатических узлов. Они становятся очень плотными, болезненными при пальпации.
- Язык малинового цвета. На 4-5 день болезни язык приобретает ярко-малиновый цвет, налет с его поверхности исчезает. Наблюдается гипертрофия сосочков.
- Окрашивание губ в малиновый цвет (симптом скарлатины у взрослых, характерный для тяжелой формы заболевания).
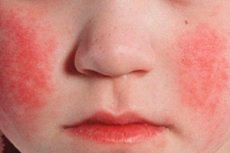
- Мелкоточечная сыпь. Появляется на 1-2 день болезни. Точки более темного оттенка образуются на коже лица и верхней части туловища, позже – на сгибательных поверхностях рук, внутренней поверхности бедер, боках. Сгущаясь в кожных складках, они формируют темные красные полосы. Иногда сыпь сливается в одну большую эритерму.
- Отсутствие высыпаний в носогубном треугольнике (симптом Филатова). В данной зоне кожа, наоборот, становится бледной.
- Мелкие кровоизлияния. Формируются по причине хрупкости сосудов, сдавливания или трения пораженной кожи.
На 3-5 день симптоматика скарлатины начинает стихать. Сыпь постепенно бледнеет и через 4-9 дней полностью исчезает. После нее на кожных покровах остается мелкочешуйчатое шелушение (крупночешуйчатое обычно диагностируется на стопах и ладонях).
У взрослых скарлатина может протекать бессимптомно (стертая форма). Больной замечает у себя только:
- скудную бледную сыпь, которая быстро проходит;
- незначительное катаральное воспаление зева.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика скарлатины
Специфическая клиническая картина позволяет врачам поставить диагноз, учитывая исключительно данные физикального осмотра и опроса. Лабораторная диагностика при скарлатине включает в себя общий анализ крови, который подтверждает наличие бактериальной инфекции:
- повышенная СОЭ;
- нейтрофильный лейкоцитоз;
- сдвиг лейкоцитарной формулы влево.
РКА – метод специфической экспресс-диагностики скарлатины у взрослых и детей.
Если у пациента наблюдаются осложнения со стороны сердечно-сосудистой системы, его направляют на консультацию к кардиологу и рекомендуют сделать УЗИ и ЭКГ сердца. При признаках отита показан осмотр отоларинголога. Чтобы оценить работу мочевыделительной системы, проводится УЗИ почек.
Лечение скарлатины
При тяжелой форме течения больного скарлатиной помещают в стационар. Во всех остальных случаях возможно прохождение лечения в домашних условиях. Пациент в обязательном порядке должен соблюдать постельный режим на протяжении одной недели. Питание должно быть сбалансированным. На период доминирования ангинозной симптоматики предпочтение следует отдавать полужидким и неострым блюдам.
Для устранения негативного воздействия на организм возбудителя чаще всего используется "Пенициллин", который назначают десятидневным курсом. Также могут применяться цефалоспорины и макролиды первого поколения – "Цефазолин", "Эритромицин".
Если имеются противопоказания к названным антибактериальным препаратам, назначаются линкозамиды или синтетические пенициллины. Комплексная терапия также может включать одновременный прием антибиотиков с антитоксической сывороткой (иммунопрепараты, изготовленные из крови иммунных людей, животных).
Местное лечение скарлатины предусматривает полоскание горла раствором "Фурацилина" (разводится в соотношении 1:5000) или отварами, приготовленными из лекарственных трав (календула, эвкалипт, ромашка).
Если ярко выражены признаки общей интоксикации организма, ставятся капельницы с растворами глюкозы или гемодеза. При нарушениях работы сердца обязательно используются кардиологические средства, например, Камфара, Эфедрин, Кордамин.
Также лечение скарлатины предполагает применение:
- Антигистаминных лекарств ("Цетрин", "Лоратадин") – помогают исключить развитие осложнений, которые могут проявиться при аллергизации.
- Препаратов, направленных на укрепление сосудистых стенок ("Галаскорбин", "Аскорутин") – минимизируют отрицательное воздействие токсинов на кровеносные капилляры.
- Жаропонижающих ("Ибупрофен", "Парацетамол") – нормализуют температуру тела, устраняют головные и мышечные боли.
Из физиопроцедур во время лечения скарлатины рекомендованы:
- Облучение миндалин ультрафиолетовыми лучами (способствует уничтожению бактерий).
- УВЧ-терапия (ускоряет заживление поврежденных кожных покровов, обладает выраженным противовоспалительным действием).
- Сантиметроволновая (СМВ) терапия миндалин (используются микроволны).
- КУФ-терапия (очищает гланды и миндалины от налета).
- Магнитолазерная терапия (повышает активность иммунных клеток, нормализует кровообращение).
Народные способы лечения скарлатины
Улучшить самочувствие при скарлатине помогают народные рецепты:
- Корень хрена промыть, высушить и измельчить на терке. Залить 1 литром кипящей воды и настаивать на протяжении 3 часов. Полоскать полученным средством горло 5 раз в день.
- Половину стакана свекольного свежевыжатого сока смешать с 1 ч.л. яблочного уксуса, 1 ч.л. натурального меда и половиной стакана теплой воды. Использовать для полоскания горла после каждого приема пищи.
- Полстакана цветков календулы залить 1/2 литра горячей воды и томить на водяной бане полчаса. В полученный отвар обмакивать марлю и прикладывать к местам высыпаний.
- 1 ч.л. прополиса измельчить и залить стаканом молока. Держать на водяной бане 15 минут. Пить перед сном, предварительно прополоскав горло.
- В равных пропорциях смешать порошки солодки и имбиря. 1 ст.л. полученной смеси залить 1 ст. кипящей воды. Оставить настаиваться на полчаса. Процедить и выпить.
- Корень петрушки промыть и измельчить. Ложку зелени залить 1 ст. кипятка. Настаивать 20-25 минут. Процедить через марлю. Принимать по 3 ст.л. 4 раза в день.
- 1 ст.л. лимонной кислоты развести в стакане подогретой воды. Полученным раствором полоскать горло 4 раза в день. Также разрешается периодически разжевывать ломтики лимона.
Диета при скарлатине
Диета во время лечения скарлатины направлена на повышение защитных сил организма. Употребляемые продукты должны быть легкими для переваривания. Вообще врачи рекомендуют больным диету № 13, которая используется при разных инфекционных заболеваниях. Кушать следует 4-5 раз в день дробными порциями.
В перечень рекомендованных при скарлатине продуктов входят:
- рыбные, овощные и мясные бульоны, отвары из круп;
- вчерашний белый хлеб;
- нежирное мясо, рыба;
- молочнокислые продукты;
- гречневая, манная и рисовая каши;
- морковь, картофель, свекла, помидоры, цветная капуста;
- ягоды и фрукты;
- разведенные фруктовые соки, отвары шиповника, компоты из сухофруктов;
- мед, мармелад, джем, сахар.
- сдоба, свежий хлеб;
- жирные сорта мяса;
- жирные супы и бульоны;
- колбасы, консервы, соленая рыба, копчености;
- редис, лук, редька, чеснок, белокочанная капуста, бобовые, огурцы;
- сливки, цельное молоко, твердые сорта сыра, жирная сметана;
- пшено, ячневая крупа, перловка, макароны;
- пирожные, шоколад, какао.
Если нет заболеваний почек, в день можно пить от 2 до 2,5 литров жидкости.
Чем опасна скарлатина
В большинстве случаев болезнь скарлатина имеет благоприятный исход. Важно, чтобы лечение было начато своевременно и было грамотным. Тяжелое течение патологии с развитием токсико-септической формы чревато осложнениями:
Повторно заражение скарлатиной случается редко (2-3%).
Поздние осложнения скарлатины
Осложнения, возникающие через несколько недель после выздоровления, объясняются тем, что лечение проводилось неграмотно. К ним относятся:
- Синовит. Появляется на второй неделе болезни в результате аллергии. Проявляется болезненностью и припухлостью суставов.
- Поражение сердечных клапанов. Они утолщаются, нарушается циркуляция крови в сердце. Как результат, у больного диагностируется сердечная недостаточность. Он жалуется на боль в грудной клетке и одышку.
- Гломерулонефрит. После исчезновения симптомов скарлатины воспаляются почки. Температура тела у больного поднимается до 39°С. Он испытывает боль в пояснице, моча становится мутной.
- Ревматизм. Крупные суставы могут поражаться через 3-5 недель после перенесенной скарлатины.
- Хорея Сиденгама. Через 2-3 недели у некоторых пациентов воспаляется головной мозг. К первым симптомам осложнения относятся: беспричинный плач или смех, бессонница, ухудшение памяти и характеристик внимания. Позже появляются неконтролируемые движения в ногах и руках. Чаще всего они носят беспорядочный характер. Нарушается речь, изменяется походка.
Скарлатина при беременности
На ранних сроках беременности скарлатина может приводить к самопроизвольным выкидышам. Осложняет течение болезни и то, что лечение обязательно включает в себя прием антибиотиков, а это не всегда возможно, если речь идет о здоровье будущих мам.
Группа риска по скарлатине
Наиболее часто скарлатиной болеют:
- лица с ослабленным иммунитетом;
- маленькие дети;
- люди, страдающие от аллергических реакций;
- пациенты, долгое время находившиеся в ситуации повышенного стресса.
Профилактика скарлатины
Прививок от скарлатины не существует, поэтому избежать развития болезни с их помощью на сегодняшний день не представляется возможным. Что касается мер неспецифической профилактики, то врачи рекомендуют:
- изолировать зараженных людей;
- осуществлять карантинные мероприятия в детских образовательных и воспитательных учреждениях;
- выписывать больных, проходивших лечение в условиях стационара, не раньше, чем через 10 дней с момента госпитализации (после чего они еще 12 дней должны соблюдать домашний режим).
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Читайте также:


