Нетипичная локализация сыпи при скарлатине
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).

Сыпь при скарлатине – один из специфических симптомов данного инфекционного заболевания. Такие высыпания отличаются областью локализации, охватом большой площади и сильным зудом. Осмотрев пациента с подобной сыпью и выявив у него другие характерные симптомы, доктор правильно установит диагноз и своевременно назначит адекватное лечение.
Как проявляется скарлатина у детей?
Это одно из распространенных инфекционных заболеваний. Его возбудители – стрептококки группы А. Инфицирование происходит воздушно-капельным и контактным путем. Ребенок может заболеть скарлатиной после общения с зараженным (когда у него начинают проявляться клинические симптомы), недавно переболевшим (в течение 3-х недель после выздоровления) и носителем патогена. Чаще болезнь диагностируется у детей 2-10 лет, что объясняется следующими факторами:
- В этом возрасте иммунный механизм несовершенен.
- В детских учреждениях происходит взаимное инфицирование, поэтому шанс заразиться возрастает.
У ребенка, перешагнувшего 10-тилетниый рубеж, и взрослого человека восприимчивость к патогенному микроорганизму снижается. Однако это не исключает возможность инфицирования. В зоне повышенного риска находятся такие группы лиц:
- те, кто принимают глюкокортикостероиды;
- страдающие сахарным диабетом;
- при хроническом тонзиллите;
- те, у которых диагностирована гипотрофия;
- при нарушениях в функционировании иммунной системы;
- пациенты с патологиями надпочечников.
Заболевание проходит несколько стадий развития. Вот как проявляется скарлатина:
- Инкубационный период – этап с момента проникновения патогенов в организм до проявления первых настораживающих симптомов. Он может длиться от нескольких часов до 12 дней.
- Начало заболевания. У ребенка стремительно повышается температура тела до 38°-39° и сильно болит горло. В большинстве случаев этот этап длится сутки.
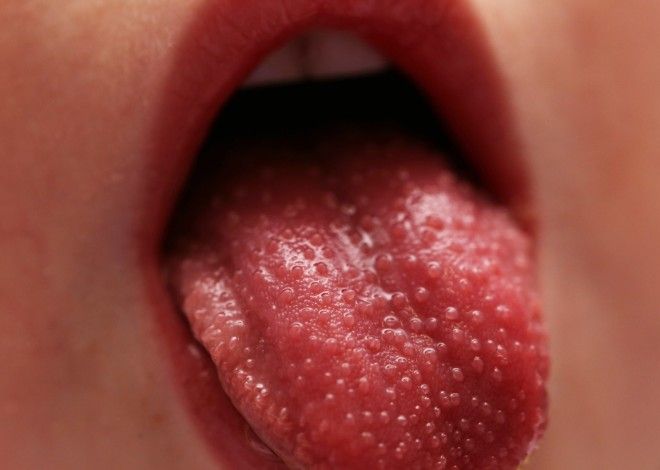
- Разгар заболевания. Для этого этапа характерно окрашивание языка в малиновый оттенок и появление высыпаний. Длится такая стадия около недели.
- Выздоровление. На этом этапе сыпь бледнеет и начинает шелушиться. Кожа на пораженных участках постепенно обновляется.
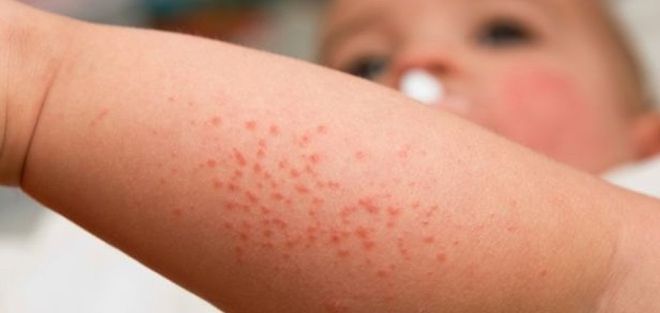
Высыпания – это один из характерных признаков данного заболевания. По этой причине важно разобраться в том, на какой день появляется сыпь при скарлатине. У большинства деток высыпания наблюдаются уже через 10-12 часов после проявления клинических симптомов. Однако сыпь при скарлатине может возникать и на второй или третий день развития заболевания. Кожа, покрытая высыпаниями, на ощупь напоминает наждачную бумагу.
Длительность высыпаний в каждом конкретном случае индивидуальна: это обусловлено иммунитетом зараженного и наличием у него сопутствующих патологий. Однако в медицинской практике за основу берутся усредненные данные, через сколько проходит сыпь при скарлатине. На практике же нужно отследить момент появления первых высыпаний. Сыпь интенсивно будет покрывать тело в течение последующих трех дней. После этого симптоматика пойдет на спад: прыщики начнут бледнеть и шелушиться.
У большинства взрослых и при серьезных случаях заболевания у детей патология может протекать с минимальным количеством высыпаний или вообще без них. О недуге же судят по умеренной боли горла, характерному окрашиванию языка и состоянию миндалин. Если сыпь при скарлатине у детей не появляется, заболевание диагностируется не сразу, поэтому лечение затягивается. В результате болезнь дополняется осложнениями. Одно из самых серьезных последствий – стрептококковый сепсис.
Локализация сыпи при скарлатине
Высыпания появляются на различных участках. По их области разрастания можно безошибочно определить стадию заболевания. Типичная локализация сыпи при скарлатине такова:
- На начальном этапе прыщики появляются на ягодицах, в подмышечных впадинах, на груди и на треугольнике около бедер. Эти участки считаются самыми чувствительными, поэтому они изначально атакуются патогенными микроорганизмами.
- На следующей стадии сыпь поражает лицо и тело. Нетронутым остается только носогубной треугольник.
- После патоген атакует слизистую ротовой полости.
- На завершающем этапе сыпь при скарлатине бледнеет и постепенно кожа восстанавливаются. Единственный участок, где высыпания долго не проходят, – это область под коленями.
Характер сыпи при скарлатине
Высыпания – это реакция организма на энтеротоксин, выделяемый возбудителем данного заболевания. Такое вещество воздействует на кровеносные сосуды: они расширяются и лопаются, что провоцирует образование красных пятен – сыпи. У высыпаний, появляющихся при скарлатине, есть свои особенности:
- Прыщи небольшого размера, не больше 2 мм.
- Высыпания розового оттенка, при этом центральная часть каждого прыщика окрашена в красный цвет.
- Поверхность, пораженная сыпью, шершавая на ощупь.
- В зоне локализации прыщей отмечается воспалительный процесс.
- При надавливании на такие участки кожа остается белой.
- После того как сыпь при скарлатине проходит, на ее месте не остается шрамов.
Высыпания при токсическом типе заболевания имеют геморрагический характер. Сыпь при подобной скарлатине выглядит следующим образом:
- петехии;
- пурпуры;
- экхимозы.
Зачастую люди без медицинского образования путают скарлатину с другими патологиями. Однако у болезней есть немало отличий. То, как выглядит сыпь при скарлатине и где она локализируется, помогает во всем основательно разобраться. Вот лишь некоторые отличия:
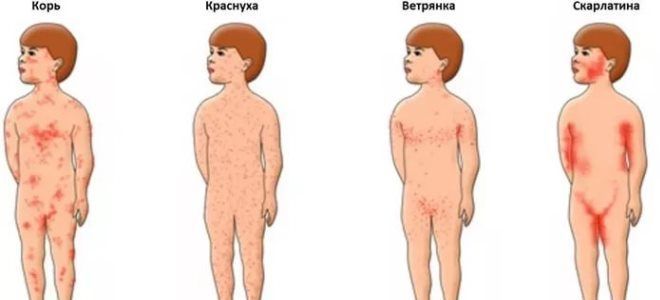
Высыпания постепенно покрывают разные области. То, какая сыпь при скарлатине, видно с первого дня развития патологии. В большинстве случаев высыпания поражают такие участки тела:
- нижнюю часть живота;
- локтевые сгибы;
- ягодицы;
- бока;
- спину;
- колени и сгибы.
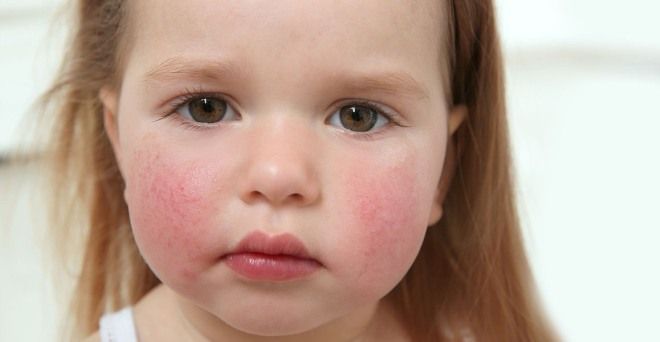
У заразившегося пациента еще до момента появления высыпания лицо становится одутловатым и слегка припухшим. Здесь преобладает типичный вид сыпи при скарлатине. Изначально прыщики появляются на щеках, затем могут распространиться на лоб. Данное инфекционное заболевание влияет и на то, как выглядят губы. В первый день они не меняют своего цвета, а на вторые сутки становятся ярко-малиновыми. При тяжелых формах течения заболевания наблюдается повышенная сухость губ: иногда на них даже появляются крошечные трещины.
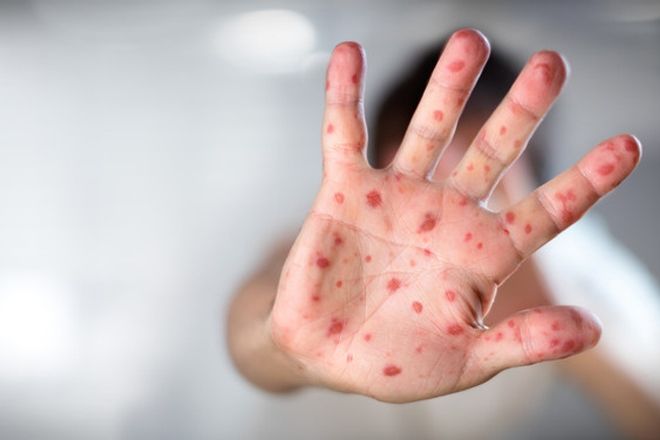
Нередко данный клинический симптом является основополагающим признаком: он помогает безошибочно поставить диагноз. Сыпь на руках при скарлатине выглядит так же, как и на других участках тела. Она представляет собой красновато-розовые высыпания. Сыпь при скарлатине фото знакомит с ее внешним видом. Когда же прыщики бледнеют, они начинают шелушиться. Данный процесс выглядит своеобразно: кожа на ладошках отслаивается крупными пластами.
Само по себе появление шершавых участков кожи вызывает у заразившегося малыша дискомфорт. Родители заболевшего ребенка пытаются разобраться в том, чешется ли сыпь при скарлатине у детей. Зачастую такие высыпания сопровождаются зудом. Однако расчесывать прыщики нельзя, иначе можно занести бактериальную инфекцию, из-за чего возникнут серьезные осложнения (вплоть до сепсиса). Выяснив, чешется ли сыпь при скарлатине, важно запастись спасающими от зуда средствами. На помощь в этом случае придут антигистаминные средства:
- деткам можно давать Фенистил;
- взрослым – Агистам.
Вторичные элементы сыпи при скарлатине
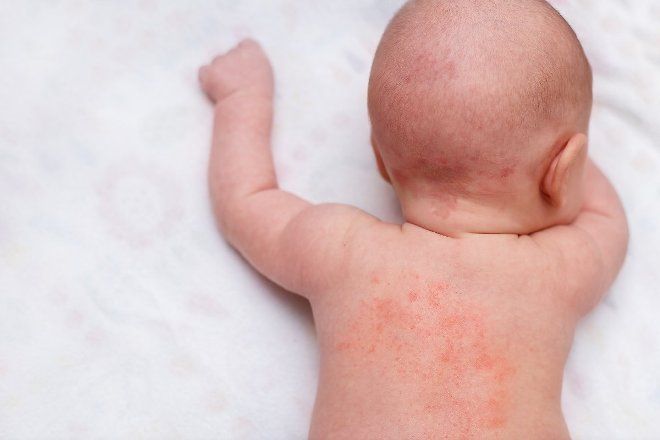
У некоторых пациентов высыпания возникают повторно после лечения. Вторичные элементы после угасания сыпи при скарлатине провоцируются различными причинами. Точно определить фактор, вызвавший проблему, может только лечащий врач. Чаще сыпь после скарлатины возникает по таким причинам:
- аллергическая реакция;
- несоблюдение предписанного доктором режима;
- осложнения после заболевания.
Чем мазать сыпь при скарлатине?
В большинстве случаев высыпания ничем не лечат. Однако если маленький пациент жалуется на сильный зуд, эпидермис можно увлажнить, смазав его противоаллергенным детским кремом, Пантенолом или обработав кожу отваром аптечной ромашки. Смягчающие средства нельзя использовать на начальном этапе развития заболевания: применять их можно только на 4-5 день болезни.
Мелкоточечная сыпь при скарлатине не обрабатывается:
- Йодом и бриллиантовым зеленым, поскольку эти средства усиливают шелушение кожи и вызывают еще больший зуд.
- Спиртосодержащими растворами, так как данные препараты увеличивают раздражение.
- Местными антисептиками, поскольку они пересушивают эпидермис и усиливают воспалительный процесс.
Сыпь при скарлатине (экзантема) — характерный симптом этого инфекционного заболевания. Именно благодаря высыпаниям удается идентифицировать болезнь до проведения лабораторных исследований и взятия мазка из зева на стрептококковую инфекцию. 
Из-за чего возникает скарлатинозная сыпь у детей и взрослых
Высыпания на теле больного являются аллергической реакцией на воздействие токсигенных штаммов стрептококка (скарлатинозный токсин Дика).
Этот токсин состоит из 2 фракций:
- Эритрогенная фракция. Эритрогенный токсин повреждает клетки кожи и повышает проницательность клеточных мембран. Из-за него расширяются клеточные капилляры и воспаляются верхние слои дермы. В отдельных случаях его действие приводит к некрозу тканей. Именно этот токсин отвечает за возникновение точечной сыпи на коже.
- Термолабильная фракция. Термолабильный токсин — сильный аллерген. Если организм человека восприимчив к нему, высыпаний на коже становится больше.
![]()
Помимо токсина Дика при скарлатине на организм больного влияет много других патогенов. К ним относятся стрептолизин О, гиалуронидаза, стрептокиназа и т.д. Они также вызывают аллергическую реакцию, сыпь и отечность.
Как выглядит сыпь
Скарлатинозная сыпь — это огромное количество красных точек или пятен на теле. Причем по краям эти пятнышки могут быть ярче окрашены, нежели в центре. Внешне экзантема представляет собой множество сливающихся элементов, которые расположены на гиперемированных участках дермы. Кожа вокруг этих точек в любом случае будет воспалена, поскольку на нее воздействует патогенный токсин. На ощупь кожа с высыпаниями напоминает наждачную бумагу, при этом она сухая и теплая. 
Этих высыпаний много в складках кожи, хотя на некоторых участках (например, на носогубном треугольнике) никакого покраснения нет. Если скарлатина протекает в легкой форме, то и сыпь на теле будет еле заметной.
Экзантема возникает на коже больного через 6-12 часов после заражения. Сначала она появляется на верхней части тела, шее и проксимальных отделах рук и ног. Чаще всего она имеет красный цвет, но иногда встречаются высыпания синеватого оттенка.
При токсической скарлатине возможен геморрагический характер сыпи.
Геморрагические высыпания можно подразделить на:
- петехии — точечные маленькие элементы;
- пурпуры — точки диаметром до 1 см;
- экхимозы — пятна около 3 см (внешне они могут даже напоминать синяки).
Наиболее выраженная экзантема присутствует:
- на внутренней стороне бедер;
- в подмышках;
- на нижней части живота.
Особенно много характерных красноватых точек наблюдается в складках подмышек и локтевых ямках (симптом Пастиа). После появления сыпи на теле она может образоваться на лице. Причем мелкие высыпания нередко наблюдаются и в горле, на миндалинах и языке. 
Сыпь практически всегда сопровождается сильным зудом, поэтому нужно следить, чтобы больной (особенно ребенок) не расцарапал себя до крови. Сами высыпания сходят с тела пациента бесследно, но расчесы могут перерасти в рубцы. Если болен маленький ребенок, на его руки можно надеть тканевые плотные рукавички, которые у него не получится снять.
Скарлатина всегда сопровождается белым дермографизмом. Этот признак выражается в том, что по коже заболевшего человека можно провести тупым или мягким предметом, из-за чего останется белый след, который будет держаться непродолжительное время.
Иногда при скарлатине появляется кореподобная или морбиллиформная сыпь. Эти высыпания бывают в виде макул (маленьких бесцветных пятнышек на коже диаметром не более 10 мм) или папул (они похожи на обычные прыщи).
Также иногда на коже больного появляются небольшие пузыри с прозрачным содержимым. Они чаще всего возникают на животе, шее или груди. Иногда на теле больного появляется милиарная сыпь, которая представлена в виде пузырьков с мутным желтоватым содержимым. Из-за нее кожа пациента может приобрести желтый оттенок.
Расчесывать и просто вскрывать пузырьки от скарлатины ни в коем случае нельзя, т.к. существует риск занести инфекцию.
Сколько у детей и взрослых держится при скарлатине сыпь
Высыпания на коже держатся в течение 5 суток, после чего постепенно исчезают. Если у человека хороший иммунитет, то сыпь может пропасть даже на третьи сутки после возникновения. При этом кожа на патологических участках начинает шелушиться. Это отходит пораженный слой дермы. На пораженных участках кожи не остается каких-либо ран, рубцов или пигментных пятен. Сыпь на слизистых оболочках в ротоглотке сходит тяжелее, нередко с образованием небольших ранок.
Как лечить сыпь при скарлатине
Скарлатинозная сыпь не является отдельным заболеванием, поэтому не нуждается в каком-либо специфическом лечении. Обычно ее ничем не мажут, но в случае сильного зуда можно нанести на кожу немного охлаждающего геля. Если появляются гнойнички, то их можно помазать зеленкой для обеззараживания.
Принимать водные процедуры при скарлатине запрещено!
Бывает ли скарлатина без сыпи
Иногда скарлатина может протекать без сыпи. При легкой форме этого инфекционного заболевания высыпания просто не видны. При рудиментарной форме болезни сыпь появляется только на слизистой, т.е. диагностировать скарлатину в этом случае может только доктор после фарингоскопии.
Также существует скарлатина без сыпи, при которой экзантемы вообще не бывает, но все остальные признаки присутствуют. Причем это касается даже отшелушивания верхних слоев дермы. Нередко только по этому признаку врачи могут определить то, что пациент болеет скарлатиной.
Видео
На видео рассказывается о типичных признаках опасного инфекционного заболевания — скарлатины. Также в ролике показываются заболевшие дети с характерной скарлатинозной сыпью на коже.
Прогноз
Сыпь при скарлатине является визитной карточкой этой болезни. Если многие другие симптомы затрудняют дифференциальную диагностику, то появление экзантемы всегда помогает распознать скарлатину. Но нужно помнить, что это заболевание может протекать вообще без каких-либо высыпаний на коже.

Скарлатина инфекционное, заразное заболевание вызванное стрептококковой инфекцией. Начало болезни острое и сопровождается следующими симптомами:
- повышенная температура тела 38 — 39%;
- головная боль;
- вялость и сильная слабость;
- тошнота, рвота;
- сыпь на теле.
Инфекция локализуется в миндалинах и поэтому скарлатина сопровождается стрептококковой ангиной с соответствующими симптомами: болью в горле, особенно во время приема пищи, общим тяжелым самочувствием.
Высыпания на коже появляются к вечеру или на следующий день с момента острого проявления заболевания. Сыпь при скарлатине мелкая, имеет точечную форму и яркий красный цвет.
Начинается высыпание с области шеи и лица образованием мелких пятнышек, которые быстро образуются в группы. Далее сыпь возникает на внутренней поверхности бедер, на туловище: груди, по бокам живота.
Наиболее густо расположена в местах естественных сгибов кожи и в подмышечных впадинах. Через день, два — распространяется по всему телу. Так как сыпь является признаком многих заболеваний, то диагностика скарлатины лишь по этому проявлению недостаточна.
Проявления на коже возникают в результате реакции организма на аллерген — эритрогенный токсин. Эритротоксин входит в состав экзотоксина, который образуется в процессе жизнедеятельности гемолитического стрептококка группы А и вызывает на поверхности кожного покрова сильное воспаление.
Однако, есть некоторые отличия, с помощью которых можно говорить именно о скарлатине:
- Характерное для скарлатины высыпание отчетливо проявляется на лице. Носогубный треугольник остается белого цвета, а щеки становятся пунцово красными из-за множественных точечных прыщиков.
- Сыпь становится незаметной (исчезает), если на нее надавить ладошкой.
- Держится примерно неделю, а после проходит бесследно, не оставляя повреждений на коже, как в случае ветряной оспы.
Через неделю или чуть больше после высыпания в местах локализации прыщиков начинается шелушение. На лице и туловище мелкое, а на ногах и руках кожа сходит пластинками.
Из за того, что пупырышки на коже мелкоточечные и близко расположены друг к другу, на фото сыпь при скарлатине выглядит как группы однородных красных пятен.
Скарлатина без сыпи: основные симптомы
Сыпь при скарлатине — обычный симптом, который проявляется в легкой и средней тяжести формах заболевания. Для тяжелой формы скарлатины, такой симптом как сыпь не всегда очевиден.
При тяжелой форме болезни различают следующие виды скарлатины:
- септическая;
- токсическая;
- стертая (без сыпи).
Эти формы скарлатины переносятся пациентами особенно тяжело и опасны своими осложнениями и угрозой жизни ребенка. Поэтому важно вовремя вызвать врача для обследования ребенка и выявления стрептококковой инфекции.
Стертая форма скарлатины без сыпи. Немногочисленные высыпания могут быть кратковременными и незаметными или полностью отсутствовать. Этот вид скарлатины характеризуется как тяжелый и по проявлениям похож на септическую скарлатину с развитием некротической ангины.
Основные симптомы:
- высокая температура 39 — 40 градусов;
- рвота;
- воспаление в регионарных лимфатических узлах;
- зев резко гиперемирован;
- на мягком небе и стенке глотки — мелкие красные точки;
- язык — с плотным белым налетом и ярко красными краями (белый малиновый язык).
Тяжелая токсическая форма скарлатины. Температура 40 — 41 градус. У больного возникает частая рвота, судороги, помутнение сознания. В этом случае высыпания обильные и яркие, но в случае сильного токсикоза бледнеют или становятся незаметными.
Тяжелая септическая форма скарлатины. Проявляется внезапным и сильным воспалением регионарных лимфатических узлов. Начинается заболевание как средне тяжелое, а через 2 — 4 дня наступает ухудшение состояния и развивается некротическая ангина. В воспалительный процесс вовлекаются носоглотка и полость рта. На фоне тяжелых воспалительных явлений симптомы интоксикации в виде сыпи могут не проявляться. При несвоевременном лечении, через 2 или 4 недели возможно наступление смерти ребенка.
Характер и типичная локализация сыпи при скарлатине?
Сыпь на теле ребенка может проявляться на фоне различных заболеваний, таких как:
- краснуха;
- ветряная оспа;
- псевдотуберкулез;
- корь;
- геморрагический диатез;
- милиарный туберкулез;
- популезный дерматит;
- аллергический дерматит;
- гиперемии кожных покровов;
- токсический гепатит;
- потница.
При каждой болезни характер сыпи и место ее локализации различны. Но точный диагноз заболевания, которое вызвало такой симптом как сыпь может поставить только врач.
Характер сыпи при скарлатине следующий:
- прыщики мелкие (1-2мм) с розовой окраской и ярко красным центром;
- кожа на ощупь шершавая;
- вокруг прыщиков кожа воспалена, а так как они расположены близко друг к другу, то практически визуально сливаются;
- если надавить на сыпь, то остается белый отпечаток;
- сыпь держится до 5 дней, а исчезая не оставляет следов на коже.
Типичная локализация сыпи при скарлатине следующая:
- на лице проявляется в основном на щеках, носогубный треугольник всегда чистый;
- внизу живота;
- по бокам живота;
- в подмышечных впадинах;
- на локтевых сгибах;
- на коленных сгибах;
- на ягодичных складках;
- на спине.
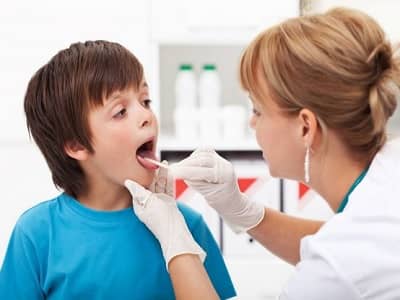
Через 1 или 2 недели начинается шелушение кожи в местах наиболее активного расположения прыщиков. На лице и теле мелкое шелушение, а на руках и ногах — пластинчатое.
- Чешется ли сыпь при скарлатине? Сыпь при скарлатине, как и при любом другом заболевании, а так же ввиду того, что это воспалительный процесс, может чесаться.
- Чем мазать сыпь при скарлатине? Сыпь при скарлатине обычно ни чем не мажут. Для того, чтобы не появились гнойнички на коже нельзя принимать водные процедуры во время болезни. Если гнойничок появился — смазать зеленкой.
Сыпь при скарлатине у детей в зависимости от тяжести заболевания
Скарлатина развивается преимущественно у детей от 3 до 10 лет. Если у ребенка хороший иммунитет, то заболевание длиться до 5 дней с минимально выраженными симптомами. В этом случае сыпь при скарлатине у детей проявляется сразу и проходит быстро, за 1 — 3 дня.
Если иммунитет слишком слабый, то организм может оказаться неспособным для противостояния стрептококковой инфекции. В этом случае возможно тяжелое течение болезни и развитие осложнений. Сыпь при этом либо ярко выражена и держится до 1 недели и более, либо отсутствует вообще.
Осложнения при скарлатине:
Читайте также:



