Назовите основной дифференциально-диагностический признак сепсиса

Причины
Сепсис возникает под воздействием микробной, реже – грибковой флоры. Возбудителями могут стать кишечная или синегнойная палочка, стрепто- и стафилококк, протей, клебсиелла.

Новорожденные мальчики болеют сепсисом чаще девочек
Именно новорожденные попадают в группу риска заражения крови, так как их иммунитет недостаточно крепкий, чтобы бороться с патогенной флорой. Наибольшую опасность сепсис несет для новорожденных:
- недоношенных;
- рожденных с массой тела менее 2 кг;
- с пороками развития;
- с врожденным иммунодефицитом или ВИЧ-статусом.
Инфицирование может произойти внутриутробно, во время родов или после появления на свет. Следует отметить, что больничная патогенная флора достаточно агрессивная и тяжело поддается лечению.
Факторы риска заражения сепсисом:
- инфекционные болезни беременной, например, кольпит, эндометрит;
- акушерские манипуляции, проведенные с недостаточной стерильностью рук медперсонала или инструмента;
- раннее излитие околоплодных вод;
- внутриутробная гипоксия, асфиксия;
- черепно-мозговая травма, полученная в процессе родов;
- повреждение кожного покрова, слизистых младенца;
- гнойный мастит у кормящей матери;
- инфекционные заболевания новорожденных – пиодермия, конъюнктивит, отит, фарингит, бронхит, пневмония, цистит, дисбактериоз;
- местные очаги инфекций, например, псевдофурункулез, который проявляется абсцессами.
Инфекционный возбудитель может попасть в кровь через поврежденную кожу или слизистые, пупочную рану, уши, легкие, желудочно-кишечный тракт или мочевые пути.
Иногда сепсис развивается по причине перенесенного оперативного вмешательства. Это может быть операция или малоинвазивная манипуляция, например, катетеризация пупочной или центральной вены, интубация трахеи. В группе риска также дети, которые находятся на парентеральном питании или получают инфузионную терапию.
Симптомы
Симптоматика сепсиса тяжелая. На начальном этапе ребенок становится вялым или, наоборот, беспокойным, у него плохой аппетит, после еды он срыгивает пищу, плохо прибавляет в весе.
По мере распространения инфекции заметны такие симптомы:
- бледный, бледно-серый или желтый оттенок кожного покрова;
- сыпь на теле, не похожая на атопический дерматит;
- обезвоживание;
- отечность кожного покрова;
- гипотрофия;
- высокая или патологически низкая температура тела;
- боль в теле;
- синюшность носогубного треугольника, кончиков пальцев;
- нарушение сердечного ритма – тахикардия, брадикардия;
- учащение дыхания;
- боль в животе, нарушение пищеварения, рвота, диарея;
- мочевой синдром – олигурия, анурия;
- надпочечниковая недостаточность.
На фоне обильного срыгивания после кормления и судорог можно ошибочно предположить, что у малыша спазмофилия. Это заболевание, проявляющееся спазмами, мышечными подергиваниями и судорожной активностью. Провокатором его возникновения является рахит.

Грибковые инфекции могут осложнять течение бактериального сепсиса
Если у новорожденного желтуха или бледность кожи, железодефицитная анемия, снижение рефлексов и мышечного тонуса, увеличены печень и селезенка, то это может быть гемолитическая болезнь. Ее возникновение связано с резус-конфликтом между матерью и ребенком.
Сепсис всегда сопровождается признаками общей интоксикации. В тяжелых случаях появляются локальные гнойно-воспалительные очаги. Это абсцессы, флегмоны. Гнойные очаги возникают не только на кожном покрове, но и во внутренних органах – мозговые оболочки, легкие, печень. Иногда поражаются кости.
По тяжести сепсис новорожденных подразделяют:
- на легкий. Характерно повышение температуры тела, учащаются пульс и дыхание;
- средний. Проявляется симптоматика осложнений – пневмонии, менингита, перитонита;
- тяжелый. Выражены гипотензия, дисфункция пораженных внутренних органов;
- септический шок. Самое тяжелое состояние младенца. В 50% всех случаев наступает летальный исход.
Лечебные мероприятия зависят от степени тяжести заражения крови.
Классификация
По времени появления первых симптомов сепсис бывает:
- внутрибольничным – признаки появляются в роддоме;
- ранним – клинические проявления возникают на 2–5-е сутки жизни;
- поздний – симптомы определяются через 1–3 недели после рождения малыша.
В случае обнаружения внутрибольничного сепсиса весь роддом закрывается на карантин для установления причинно-следственной связи и предупреждения заражения остальных младенцев.
Прогноз зависит от течения сепсиса у новорожденных. Существуют такие формы:
- молниеносный – развивается в первые сутки;
- острый – длится до 3–6 недель;
- подострый – протекает на протяжении 1,5–3 месяцев;
- затяжной – длится более 3 месяцев.
Именно первая форма наиболее опасна для детей.
В зависимости от первичного септического очага классифицируют:
- хирургический сепсис – источником инфекции являются местные гнойные очаги;
- акушерско-гинекологический – провокатором выступают послеродовые осложнения или заболевания половых органов матери;
- уросепсис – вызван инфекциями мочеполовой системы младенца;
- ротовой – очаг находится в полости рта;
- кишечный – провокатором выступает кишечная палочка.
Существуют также другие разновидности.
Диагностика сепсиса у детей
Диагноз ставится неонатологом родильного отделения или педиатром, если малыш уже находится дома. При подозрении на сепсис ребенка экстренно госпитализируют. Если состояние тяжелое, то малыша сразу помещают в реанимацию.
Основу обследования составляет посев крови на микрофлору. Он позволяет выявить бактериальных возбудителей, определить чувствительность к антибиотикам. Забор крови делается из вены. В норме она должна быть стерильной.

До 30–40% детей с сепсисом умирают
Также проводится клинический анализ крови. По результатам видны такие отклонения:
- снижение концентрации нейтрофилов и лейкоцитов или повышение до критических отметок;
- увеличение уровня С-реактивного белка.
Все эти отклонения свидетельствуют о воспалительном процессе. Также проводят соскоб кожи, бакпосев мочи, мазки из зева и конъюнктивы, анализ кала на дисбактериоз.
Дифференциальная диагностика проводится с лейкозом, внутриутробной инфекцией, микозами.
Лечение
При молниеносном развитии каждая минута важна. При несвоевременной терапии может наступить летальный исход.
Бактериальный сепсис лечится антибиотиками. Причем их нужно ввести в течение 1 ч после появления первых признаков. Если этого не сделать, то инфекция мгновенно разносится по всему организму, развиваются осложнения.
В раннем периоде антибактериальная терапия предполагает применение препаратов широкого спектра действия, после получения данных бакпосева – узконаправленных антибиотиков. Медикаменты вводятся внутривенно, в максимальных дозах. Через 10–15 суток делается замена на препарат с другим действующим веществом.
Для лечения новорожденных применяются антибиотики таких групп:
- цефалоспорины;
- аминогликозиды;
- карбапенемы;
- аминопенициллины;
- макролиды.
Фторхинолоны не используются, так как они очень токсичны.
Одновременно с подавлением возбудителя в крови производится санация местных очагов инфекции. Она предполагает вскрытие гнойников и абсцессов, промывание антибактериальными растворами, наложение стерильной повязки.
Дополнительно применяются физиотерапевтические процедуры:
Для устранения признаков интоксикации организма проводится дезинтоксикационная терапия. С целью профилактики обезвоживания малышу вливают растворы для восполнения утраченной жидкости – натрия хлорид, глюкоза.
Если новорожденный отказывается от груди, то сцеженное молоко вводится через зонд. Но отказываться от грудного вскармливания нельзя.
При сепсисе эффективна иммунозаместительная терапия. Применяются иммуноглобулины, интерфероны. Они помогают иммунной системе бороться с патогенной флорой.
Во время лечения постоянно производится контроль основных показателей жизнедеятельности – артериальное давление, частота сердечных сокращений. Исследуется кислотно-основное и газовое состояние крови. Обязательны электрокардиограмма, биохимическое исследование плазмы, чтобы оценить уровень сахара, креатинина и электролитов.
Последствия
Смертность от сепсиса среди младенцев высока. Самые неблагоприятные прогнозы при заражении, вызванном стрептококками группы В. Они часто провоцируют молниеносное развитие сепсиса, моментально вызывают пневмонию или менингит. Среди других осложнений возможны пурпуры, абсцессы, флегмоны, гнойно-некротические очаги. Одним из самых тяжелых является перитонит.
Последствием антибактериальной терапии является подавление нормальной микрофлоры, из-за чего развивается дисбактериоз, кандидоз.

Грудное молоко – отличная профилактика сепсиса
После перенесенного сепсиса организм ребенка слишком ослаблен. Велика вероятность частых респираторных заболеваний, пиелонефрита, цистита, энцефалопатии.
Профилактика
Профилактические мероприятия важны еще во время беременности. Женщина должна вылечить все инфекционные заболевания. Для поддержания иммунитета важны правильное питание, здоровый образ жизни.
Профилактика внутрибольничного инфицирования зависит от медперсонала. Медики должны придерживаться правил личной гигиены, дезинфицировать руки и инструменты. Важно соблюдение санитарно-эпидемиологического режима в роддоме.
После выписки родители должны наблюдать за самочувствием малыша, в случае отклонений немедленно обращаться к педиатру. Чтобы предотвратить страшные последствия сепсиса, необходимо вовремя его обнаружить.
Первый этап – выявление очагов инфекции. Необходимо учитывать такую особенность раннего сепсиса новорожденных, как возможность анте- или интранатального инфицирования плода. На основании анализа данных анамнеза, физикального обследования, соответствующей лабораторной и инструментальной диагностики, динамики патологических симптомов следует исключить или подтвердить развитие у ребенка менингита, пневмонии, энтероколита, пиелонефрита, артрита, остеомиелита, перитонита, кардита, абсцессов и флегмоны мягких тканей и т.д.
Второй этап диагностики – оценка функциональной активности важнейших систем поддержания гомеостаза и диагностика органной недостаточности. В таблице 1 приведены основные клинические, лабораторные и инструментальные характеристики полиорганной недостаточности, которые могут сопровождать сепсис новорожденного и определяют его исход. Мониторирование этих показателей необходимо для проведения адекватной этиотропной и посиндромной терапии.
Третий этап диагностики – оценка системной воспалительной реакции организма новорожденного ребенка. К критериям системной воспалительной реакции у новорожденных детей относят:
1. Аксиллярную температуру >37,5оС или
Повышение уровня С-реактивного белка (СРБ) в сыворотке крови более 6 мг/л.
Повышение уровня прокальцитонина (ПКТ) в сыворотке крови более 2 нг/мл у доношенного ребенка старше 48 часов жизни и старше 96 часов – у недоношенного с очень низкой массой тела при рождении (ОНМТ).
5. Повышение уровня интерлейкина-8 (ИЛ-8) в сыворотке крови более 100 пг/мл. При возможности дополнительной лабораторной диагностики информативными показателями системного воспаления являются увеличение сывороточных уровней других провоспалительных цитокинов (ИЛ-1β, ФНО-α, ИФН-γ, Г-КСФ, ИЛ-6), изменения уровней белков острой фазы воспаления, как позитивных реактантов (увеличиваются при наличии системного воспаления; например, гаптоглобин, орозомукоид, С3-компонент комплемента и др.), так и негативных реактантов (уменьшаются при воспалении, например, С4-компонент комплемента, преальбумин).
Обязательным этапом в диагностике сепсиса является микробиологическое исследование, т.е. посев крови, спинномозговой жидкости (по клиническим показаниям), аспирата из трахеи, мочи, отделяемого из гнойных очагов.
Следует строго соблюдать правила забора крови для микробиологического исследования. Необходимо осуществлять забор крови в асептических условиях при пункции интактной периферической вены или первой пункции центральной вены для постановки катетера. Недопустимо проводить забор крови для посева из длительно функционирующего катетера (это целесообразно лишь при изучении эпидемиологической ситуации в отделении). Оптимальный объем крови для посева – 1 мл или более. При технических трудностях и получении меньшего объема крови увеличивается риск получения отрицательных результатов посева крови при наличии низкой концентрации бактерий в кровотоке, особенно на фоне эффективной антибактериальной терапии 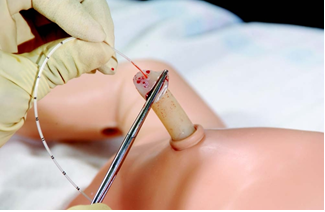
Бактериемия - не абсолютный диагностический признак сепсиса.
Ложноотрицательные результаты посева крови можно получить при заборе материала после начала антибактериальной терапии. Кроме того, ложноотрицательные результаты посева крови могут определяться малым объемом крови при небольшой степени бактериемии и несовершенством лабораторной диагностики на современном этапе, так как целый ряд возбудителей требует особых, специфических питательных сред и не может быть определен при стандартном исследовании. Ложноположительные результаты посева крови также возможны, поскольку бактериемию можно транзиторно наблюдать при любом инфекционном заболевании бактериальной природы.
Наряду с исследованием гемокультуры, этиологическая диагностика сепсиса включает микробиологическое исследование отделяемого из первичного и метастатических очагов. Дифференциальный диагноз. Сепсис следует дифференцировать с врожденными генерализованными формами вирусных инфекций. Дифференциальная диагностика основывается на проведении микробиологического, молекулярно-биологического или вирусологического исследования крови, спинномозговой жидкости, мочи, аспирата из трахеи или слюны методом полимеразной цепной реакции (ПЦР) и/или культуральным методом, серологических исследований уровней специфических IgM и IgG в сыворотке крови, а также их авидности.
Сепсис необходимо дифференцировать с генерализованными микозами, в первую очередь, кандидозом и значительно реже - аспергиллезом. Дифференциальный диагноз основывается на результатах микроскопического и микологического (посев на среду Сабуро) исследований крови, ликвора, отделяемого пиемических очагов.
Наконец, у новорожденных детей сепсис необходимо дифференцировать с наследственной патологией обмена веществ. Так, при наследственных дефектах обмена аминокислот характерны быстрое ухудшение состояния новорожденного после рождения, прогрессирующая одышка, легочно-сердечная недостаточность, угнетение функций ЦНС, гипотермия, лейкопения, тромбоцитопения, анемия. Отличительный признак - стойкий и выраженный метаболический ацидоз, в ряде случаев – появление стойкого запаха. В связи с тяжестью состояния у ребенка можно обнаружить бактериемию, отражающую выраженныйдисбиоз и снижение резистентности организма.
Патогномоничных признаков сепсис не имеет. При обследовании больного особое внимание обращают на повышение температуры тела, ее изменения в течение суток, озноб, его продолжительность и повторяемость. Обращает на себя внимание усталый, иногда безучастный взгляд больного. Лицо в начале заболевания нередко гиперемировано, щеки пылают, но, спустя несколько дней, лицо становится бледным, особенно при ознобе. В далеко зашедших случаях бледность сочетается с впалостью щек, западением глазных яблок (ввалившиеся глаза).
Нередко при остром сепсисе появляется иктеричность склер, а затем кожи и видимых слизистых оболочек. Кожа становится сухой, иногда покрывается липким потом. Пот после потрясающего озноба может бьпь весьма обильным: больные вынуждены в течение суток несколько раз менять белье. В ряде случаев на коже внутренней поверхности предплечий и голеней можно определить петехиальные кровоизлияния, иногда в виде пятен и полос, на губах — герпес.
Иногда на коже появляются уплотнения (инфильтраты) с гиперемией над ними, что свидетельствует о метастазах гнойной инфекции при септикопиемии. В местах сдавления кожи (область крестца, лопаток, остистых отростков позвонков, седалищных бугров) определяются выраженная гиперемия, побледнение или некроз кожи. Это признак начинающихся или развивающихся пролежней, которые появляются у больных сепсисом довольно рано.
Высокая лихорадка относится к постоянным симптомам сепсиса. Лихорадка может быть ремитирующей, постоянной или волнообразной. При затянувшемся сепсисе температура тела становится иррегулярной, без каких-либо закономерностей.
По мере развития заболевания нарастает тахикардия, достигая 120—140 в минуту, которая сохраняется при снижении температуры тела до нормальной или субфебрильной. Уровень АД и ЦВД понижается, особенно резко при септическом шоке, осложняющем течение сепсиса.
При септикопиемии встречаются метастазы гнойной инфекции в легкие с быстрым абсцедированием, бронхит и гипостатическая (вследствие нарушения вентиляции легких) пневмония. При обследовании больных обычно отмечаются учащение дыхания (иногда до 30-50 в минуту), кашель с небольшим количеством слизистой или слизисто-гнойной мокроты, а при абсцедирующей пневмонии — с обильной мокротой. При перкуссии над легкими определяется укорочение перкуторного звука, при аускультации — ослабление дыхания, появление крепитации и мелкопузырчатых влажных хрипов соответственно развитию пневмонии.
Больные сепсисом страдают бессонницей, часто бывают некритическое отношение к своему состоянию, безразличие и подавленность, иногда эйфория, беспокойство, возбуждение, бред, спутанность сознания, острый психоз.
При исследовании желудочно-кишечного тракта выявляются потеря аппетита, тошнота, отрыжка, иногда изнуряющий понос, связанный с развитием ахилии, снижением функции поджелудочной железы, энтеритом или колитом. Возможны желудочные или кишечные кровотечения с кровавой рвотой или дегтеобразным калом.
Язык сухой, иногда малинового цвета, покрыт коричневым или серым налетом, десны в ряде случаев кровоточат. При длительном заболевании обнаруживают трещины по краям языка.
Желтушность кожи и склер при сепсисе встречается непостоянно (у каждого 4-го больного), но уровень билирубина в крови повышен нередко.
Порой определяется увеличение печени, ее край выступает из-под реберной дуги, болезненный, умеренно плотный при гепатите и дряблый, мягкий при жировой дистрофии. Часто обнаруживают увеличенную, болезненную, неплотную селезенку, которая по мере развития заболевания становится плотной.
При раневом сепсисе грануляции в ране из ярких, красных и плотных превращаются в бледные, вялые, водянистые, легко кровоточат при прикосновении. Эпителизация раны прекращается. Быстро нарастает отек окружающих рану тканей: края уплотнены, бледно-синюшного цвета. Довольно часто присоединяются лимфангит, лимфаденит, тромбофлебит.
Изменения в составе крови проявляются прогрессирующей анемией. Через несколько дней после начала заболевания содержание гемоглобина снижается до 70-80 г/л, одновременно уменьшается число эритроцитов до 3,0 х 1012/л. Отмечается выраженный нейтрофильный лейкоцитоз. Содержание лимфоцитов и эозинофилов уменьшается вплоть до анэозинофилии. В лейкоцитарной формуле появляются юные формы и миелоциты при одновременном увеличении токсической зернистости нейтрофилов. СОЭ достигает 60 и даже 80 мм/ч. Быстро нарастают гипопротеинемия, ацидоз.
Бактериемия при сепсисе определяется часто (около 90 % случаев). При соответствующей клинической картине отсутствие бактериемии не исключает диагноз сепсиса.
Переход местного гнойного процесса в септический не всегда удается установить сразу. Начало сепсиса может быть различным: инкубационный период очень короткий (1—2 дня) или длится 1—2 нед. Началу острого сепсиса предшествуют общая слабость (разбитость), головная боль, боли в мышцах и суставах в течение 2—3 дней. Повышение температуры тела бывает постоянным или резким, сопровождается ознобом.
При молниеносной форме сепсиса симптомы заболевания быстро нарастают. Часто первичным очагом при этой форме сепсиса являются фурункулы и карбункулы лица. У больных быстро развивается отек лица, глаз закрыт вследствие отека клетчатки на стороне гнойного очага. Отмечаются выраженный озноб, повышение температуры тела до 39—40 0С, лейкоцитоз со сдвигом формулы крови влево. Больные находятся в состоянии возбуждения, которое сменяется апатией, на 2—3-й день сознание утрачивается, развивается выраженная тахикардия (частота сердечных сокращений до 120—140 в минуту).
При остром сепсисе, протекающем как септицемия, есть первичный очаг; заболевание начинается остро. У больных резко повышается температура тела, появляются озноб, проливной пот, часто желтушность кожи и склер, быстро нарастающая анемия, лейкоцитоз, увеличение печени и селезенки. Из крови выделяют микроорганизмы.
При первичном гнойном очаге и остром, как при септицемии, начале заболевания появление в некоторых органах (чаще в коже или подкожной клетчатке, в легких) метастатических (вторичных) гнойных очагов свидетельствует о септикопиемии.
Для установления диагноза сепсиса необходимо учитывать:
• острое или подострое развитие заболевания при первичном очаге (гнойные заболевания, нагноившиеся раны, гнойные осложнения хирургических операций);
• высокую температуру тела, гектическую или постоянную лихорадку, с ознобом и проливным потом;
• прогрессирующее ухудшение общего состояния больного, большую выраженность общих явлений по сравнению с местными изменениями в первичном очаге (рана, мастит и др.), несмотря на активное лечение (удаление очага инфекции, вскрытие, дренирование гнойника и др.);
• нарушения функций сердечно-сосудистой системы (слабый пульс, тахикардия, падение АД); расхождение частоты пульса и температуры тела (частый пульс при незначительном повышении температуры);
• прогрессирующее похудание, быстро развивающуюся анемию;
• иктеричность кожи, склер; увеличение печени, селезенки;
• характерные изменения в ране (септическая рана);
• высокий лейкоцитоз с резким сдвигом лейкоцитарной формулы влево, лимфопению;
• нарушение функции почек (низкая относительная плотность мочи, белок, цилиндры, форменные элементы), олигурию;
• раннее появление трофических нарушений (пролежни);
• бактериемию;
• появление метастазов гнойной инфекции.
Выявление полиорганной недостаточности — один из важных компонентов диагностики сепсиса с очагом гнойной инфекции.
Основные критерии органной недостаточности:
• почки — олигурия: выделение мочи менее 30 мл/ч; суточный диурез менее 480 мл/сут; уровень креатинина выше 250 мкмоль/л;
• печень — уровень билирубина выше 34 мкмоль/л; уровень ACT и АЛТ выше нормы в 2 раза;
• сердечно-сосудистая система: АД ниже 90 мм рт. ст., требуются симпатомиметики; тахикардия, Ра С02 менее 49 мм рт. ст.;
• легкие — необходимы ИВЛ или инсуффляция кислорода для поддержания Р02 выше 60 мм рт. ст. и Ра С02 выше 50 мм рт. ст.;
• ЦНС — заторможенность, сопорозное состояние; сумма баллов по шкале Глазго меньше или равна 6 (без седативной терапии);
• система крови — лейкоцитов более 10 х 109/л; показатель гематокрита меньше или равен 20 %;
• система гемокоагуляции — тромбоцитов менее 10 х 109/л; фибринолиз более 18 %;
• желудочно-кишечный тракт — динамическая кишечная непроходимость, устойчивая к терапии в течение более 8 ч.
Дифференциальную диагностику сепсиса необходимо проводить с гифом, милиарным туберкулезом, бруцеллезом, тяжелыми формами малярии и др. Отличить сепсис с острой гнойной интоксикацией от ССВР (при абсцессе, флегмоне, мастите, гнойном плеврите, гнойном перитоните и др.) помогает то, что интоксикация полностью зависит от местного очага.
Его удаление или вскрытие обычно приводит к быстрой ликвидации общих симптомов, а при сепсисе вскрытие гнойников хотя и улучшает общее состояние больного, но не ликвидирует полностью симптомы заболевания. Присоединение к ССВР полиорганной недостаточности, септического шока, метастазов гнойной инфекции делает диагноз сепсиса бесспорным.
Эндогенная интоксикация при гнойном воспалении обусловлена резорбцией бактериальных токсинов, продуктов распада тканей при гнойном воспалении, оказывающих токсическое действие (гнойно-резорбтивная лихорадка по И. В. Давыдовскому).
Токсикоз сопровождает все виды гнойного воспаления, в его основе лежит резорбция из гнойного очага продуктов гнойно-гнилостного распада тканей. Возникновению токсикоза способствуют некротические ткани, размозженные сухожилия, фасции, мышцы, костные секвестры в очаге, инородные тела — пули, осколки снарядов, обрывки одежды и др. При этих состояниях наиболее выражена резорбция, так как вследствие значительного скопления гноя в тканевых пространствах грануляционный вал не успевает ограничить его распространение. Резорбция происходит лимфогенным и гематогенным путем.
Между выраженностью эндогенного токсикоза при гнойном воспалении и тяжестью нагноительного процесса существует тесная и прямая зависимость: если в организме не произошли необратимые изменения с ликвидацией гнойного очага, ликвидируются и общие явления токсикоза. Это позволяет отличать эндогенный токсикоз от сепсиса. Основные клинические проявления токсикоза: лихорадка (ее характер и выраженность различны и не специфичны), лейкоцитоз, сдвиг лейкоцитарной формулы влево, тахикардия, учащенное дыхание, что соответствует инфекционному ССВР.
У больных сепсисом могут наблюдаться осложнения, которые значительно отягощают течение и исход основного заболевания. Это бактериально-токсический шок; пневмония; септический эндокардит (поражается преимущественно двустворчатый клапан); септические тромбы на створках клапанов, способные вызвать тромбоэмболию с развитием гангрены конечности или инфаркта внутренних органов; септические кровотечения, обусловленные нарушением проницаемости сосудов (диапедезные кровотечения) или разрушением (аррозия) стенки сосуда с развитием поздних вторичных кровотечений, пролежни.
Инфекционно-токсический шок, вызванный грамотрицательной микрофлорой, тяжелее шока, обусловленного грамположительной флорой. Среди всех видов шока септический шок наиболее тяжелый и заканчивается смертью в 80—90 % случаев.
Начальными признаками бактериально-токсического шока являются высокая лихорадка (до 40-41 °С) с потрясающим ознобом, который сменяется проливным потом с падением температуры до нормальной или субфебрильной. Изменения в психическом состоянии (беспокойство, двигательное возбуждение, иногда психоз) появляются одновременно с падением АД и олигурией или даже предшествуют им.
Основным признаком бактериально-токсического шока (как и любого шока) является острая сосудистая недостаточность: частый пульс (до 120-150 в минуту) слабого наполнения, нередко аритмичный, падение АД. Кожные покровы бледные, отмечаются акроцианоз, одышка, число дыханий до 30-40 в минуту. Быстро нарушается мочеотделение — прогрессирует олигурия.
Инфекционно-токсический шок значительно усугубляет тяжесть состояния больных сепсисом и осложняет прогноз заболевания.
Сепсис - общая гнойная инфекция, развивающаяся вследствие проникновения и циркуляции в крови различных возбудителей и их токсинов. Клиническая картина сепсиса складывается из интоксикационного синдрома (лихорадки, ознобов, бледно-землистой окраски кожных покровов), тромбогеморрагического синдрома (кровоизлияний в кожу, слизистые, конъюнктиву), метастатического поражения тканей и органов (абсцессов различных локализаций, артритов, остеомиелитов и др.). Подтверждением сепсиса служит выделение возбудителя из культуры крови и локальных очагов инфекции. При сепсисе показано проведение массивной дезинтоксикационной, антибактериальной терапии, иммунотерапии; по показаниям – хирургическое удаление источника инфекции.


Общие сведения
Сепсис (заражение крови) – вторичное инфекционное заболевание, вызванное попаданием патогенной флоры из первичного локального инфекционного очага в кровяное русло. Сегодня ежегодно в мире диагностируется от 750 до 1,5 млн. случаев сепсиса. По статистике, чаще всего сепсисом осложняются абдоминальные, легочные и урогенитальные инфекции, поэтому данная проблема наиболее актуальная для общей хирургии, пульмонологии, урологии, гинекологии. В рамках педиатрии изучаются проблемы, связанные с сепсисом новорожденных. Несмотря на использование современных антибактериальных и химиотерапевтических препаратов, летальность от сепсиса остается на стабильно высоком уровне – 30-50%.
Причины сепсиса
Важнейшими факторами, приводящими к срыву противоинфекционной резистентности и развитию сепсиса, выступают:
- со стороны макроорганизма - наличие септического очага, периодически или постоянно связанного с кровяным или лимфатическим руслом; нарушенная реактивность организма
- со стороны инфекционного возбудителя – качественные и количественные свойства (массивность, вирулентность, генерализация по крови или лимфе)
Ведущая этиологическая роль в развитии большинства случаев сепсиса принадлежит стафилококкам, стрептококкам, энтерококкам, менингококкам, грамотрицательной флоре (синегнойной палочке, кишечной палочке, протею, клебсиелле, энтеробактер), в меньшей степени - грибковым возбудителям (кандидам, аспергиллам, актиномицетам).
Выявление в крови полимикробных ассоциаций в 2,5 раза увеличивает уровень летальности больных сепсисом. Возбудители могут попадать в кровь из окружающей среды или заноситься из очагов первичной гнойной инфекции.
Велико значение внутрибольничной инфекции: ее росту способствует широкое применение инвазивных диагностических процедур, иммуносупрессивных лекарственных препаратов (глюкокортикоидов, цитостатиков). В условиях иммунодефицита, на фоне травмы, операционного стресса или острой кровопотери инфекция из хронических очагов беспрепятственно распространяется по организму, вызывая сепсис. Развитию сепсиса более подвержены недоношенные дети, больные, длительно находящиеся на ИВЛ, гемодиализе; онкологические, гематологические пациенты; больные сахарным диабетом, ВИЧ-инфекцией, первичными и вторичными иммунодефицитами.
Патогенез
Механизм развития сепсиса многоступенчатый и очень сложный. Из первичного инфекционного очага патогены и их токсины проникают в кровь или лимфу, обуславливая развитие бактериемии. Это вызывает активацию иммунной системы, которая реагирует выбросом эндогенных веществ (интерлейкинов, фактора некроза опухолей, простагландинов, фактора активации тромбоцитов, эндотелинов и др.), вызывающих повреждение эндотелия сосудистой стенки. В свою очередь, под воздействием медиаторов воспаления активизируется каскад коагуляции, что в конечном итоге приводит к возникновению ДВС-синдрома. Кроме этого, под влиянием высвобождающихся токсических кислородсодержащих продуктов (оксида азота, перекиси водорода, супероксидов) снижается перфузия, а также утилизация кислорода органами. Закономерным итогом при сепсисе является тканевая гипоксия и органная недостаточность.

Классификация
Формы сепсиса классифицируются в зависимости от локализации первичного инфекционного очага. На основании этого признака различают первичный (криптогенный, эссенциальный, идиопатический) и вторичный сепсис. При первичном сепсисе входные ворота обнаружить не удается. Вторичный септический процесс подразделяется на:
- хирургический – развивается при заносе инфекции в кровь из послеоперационной раны
- акушерско-гинекологический – возникает после осложненных абортов и родов
- уросепсис – характеризуется наличием входных ворот в отделах мочеполового аппарата (пиелонефрит, цистит, простатит)
- кожный – источником инфекции служат гнойные заболевания кожи и поврежденные кожные покровы (фурункулы, абсцессы, ожоги, инфицированные раны и др.)
- перитонеальный (в т. ч. билиарный, кишечный) – с локализацией первичных очагов в брюшной полости
- плевро-легочный – развивается на фоне гнойных заболеваний легких (абсцедирующей пневмонии, эмпиемы плевры и др.)
- одонтогенный – обусловлен заболеваниями зубочелюстной системы (кариесом, корневыми гранулемами, апикальным периодонтитом, периоститом, околочелюстными флегмонами, остеомиелитом челюстей)
- тонзиллогенный – возникает на фоне тяжелых ангин, вызванных стрептококками или стафилококками
- риногенный – развивается вследствие распространения инфекции из полости носа и придаточных пазух, обычно при синуситах
- отогенный - связан с воспалительными заболеваниями уха, чаще гнойным средним отитом.
- пупочный – встречается при омфалите новорожденных
По времени возникновения сепсис подразделяется на ранний (возникает в течение 2-х недель с момента появления первичного септического очага) и поздний (возникает позднее двухнедельного срока). По темпам развития сепсис может быть молниеносным (с быстрым развитием септического шока и наступлением летального исхода в течение 1-2 суток), острым (длительностью 4 недели), подострым (3-4 месяца), рецидивирующим (продолжительностью до 6 месяцев с чередованием затуханий и обострений) и хроническим (продолжительностью более года).
Сепсис в своем развитии проходит три фазы: токсемии, септицемии и септикопиемии. Фаза токсемии характеризуется развитием системного воспалительного ответа вследствие начала распространения микробных экзотоксинов из первичного очага инфекции; в этой фазе бактериемия отсутствует. Септицемия знаменуется диссеминацией возбудителей, развитием множественных вторичных септических очагов в виде микротромбов в микроциркуляторном русле; наблюдается стойкая бактериемия. Для фазы септикопиемии характерно образование вторичных метастатических гнойных очагов в органах и костной системе.
Симптомы сепсиса
Симптоматика сепсиса крайне полиморфна, зависит от этиологической формы и течения заболевания. Основные проявления обусловлены общей интоксикацией, полиорганными нарушениями и локализацией метастазов.
В большинстве случаев начало сепсиса острое, однако у четверти больных наблюдается так называемый предсепсис, характеризующийся лихорадочными волнами, чередующимися с периодами апирексии. Состояние предсепсиса может не перейти в развернутую картину заболевания в том случае, если организму удается справиться с инфекцией. В остальных случаях лихорадка принимает интермиттирующую форму с выраженными ознобами, сменяющимися жаром и потливостью. Иногда развивается гипертермия постоянного типа.
Состояние больного сепсисом быстро утяжеляется. Кожные покровы приобретают бледновато-серый (иногда желтушный) цвет, черты лица заостряются. Могут возникать герпетические высыпания на губах, гнойнички или геморрагические высыпания на коже, кровоизлияния в конъюнктиву и слизистые оболочки. При остром течении сепсиса у больных быстро возникают пролежни, нарастает обезвоживание и истощение.
В условиях интоксикации и тканевой гипоксии при сепсисе развиваются полиорганные изменения различной степени тяжести. На фоне лихорадки отчетливо выражены признаки нарушения функций ЦНС, характеризующиеся заторможенностью или возбуждением, сонливостью или бессонницей, головными болями, инфекционными психозами и комой. Сердечно-сосудистые нарушения представлены артериальной гипотонией, ослаблением пульса, тахикардией, глухостью сердечных тонов. На этом этапе сепсис может осложниться токсическим миокардитом, кардиомиопатией, острой сердечно-сосудистой недостаточностью.
В первичном очаге инфекции при сепсисе также происходят характерные изменения. Заживление ран замедляется; грануляции становятся вялыми, бледными, кровоточащими. Дно раны покрывается грязно-сероватым налетом и участками некрозов. Отделяемое приобретает мутный цвет и зловонный запах.
Метастатические очаги при сепсисе могут выявляться в различных органах и тканях, что обусловливает наслоение дополнительной симптоматики, свойственной гнойно-септическому процессу данной локализации. Следствием заноса инфекции в легкие служит развитие пневмонии, гнойного плеврита, абсцессов и гангрены легкого. При метастазах в почки возникают пиелиты, паранефриты. Появление вторичных гнойных очагов в опорно-двигательной системе сопровождается явлениями остеомиелита и артрита. При поражении головного мозга отмечается возникновение церебральных абсцессов и гнойного менингита. Возможно наличие метастазов гнойной инфекции в сердце (перикардит, эндокардит), мышцах или подкожной жировой клетчатке (абсцессы мягких тканей), органах брюшной полости (абсцессы печени и др.).
Осложнения сепсиса
Основные осложнения сепсиса связаны с полиорганной недостаточностью (почечной, надпочечниковой, дыхательной, сердечно-сосудистой) и ДВС-синдромом (кровотечения, тромбоэмболии).
Тяжелейшей специфической формой сепсиса является септический (инфекционно-токсический, эндотоксический) шок. Он чаще развивается при сепсисе, вызванном стафилококком и грамотрицательной флорой. Предвестниками септического шока служат дезориентация больного, видимая одышка и нарушение сознания. Быстро нарастают расстройства кровообращения и тканевого обмена. Характерны акроцианоз на фоне бледных кожных покровов, тахипноэ, гипертермия, критическое падение АД, олигурия, учащение пульса до 120-160 уд. в минуту, аритмия. Летальность при развитии септического шока достигает 90%.

Диагностика сепсиса
Распознавание сепсиса основывается на клинических критериях (инфекционно-токсической симптоматике, наличии известного первичного очага и вторичных гнойных метастазов), а также лабораторных показателях (посев крови на стерильность).
Вместе с тем, следует учитывать, что кратковременная бактериемия возможна и при других инфекционных заболеваниях, а посевы крови при сепсисе (особенно на фоне проводимой антибиотикотерапии) в 20-30% случаев бывают отрицательными. Поэтому посев крови на аэробные и анаэробные бактерии необходимо проводить минимум трехкратно и желательно на высоте лихорадочного приступа. Также производится бакпосев содержимого гнойного очага. В качестве экспресс-метода выделения ДНК возбудителя сепсиса используется ПЦР. В периферической крови отмечается нарастание гипохромной анемии, ускорение СОЭ, лейкоцитоз со сдвигом влево.
Дифференцировать сепсис необходимо от лимфогранулематоза, лейкемии, брюшного тифа, паратифов А и В, бруцеллеза, туберкулеза, малярии и других заболеваний, сопровождающихся длительной лихорадкой.
Лечение сепсиса
Пациенты с сепсисом госпитализируются в отделение интенсивной терапии. Комплекс лечебных мероприятий включает в себя антибактериальную, дезинтоксикационную, симптоматическую терапию, иммунотерапию, устранение белковых и водно-электролитных нарушений, восстановление функций органов.
С целью устранения источника инфекции, поддерживающего течение сепсиса, проводится хирургическое лечение. Оно может заключаться во вскрытии и дренировании гнойного очага, выполнении некрэктомии, вскрытии гнойных карманов и внутрикостных гнойников, санации полостей (при абсцессе мягких тканей, флегмоне, остеомиелите, перитоните и др.). В некоторых случаях может потребоваться резекция или удаление органа вместе с гнойником (например, при абсцессе легкого или селезенки, карбункуле почки, пиосальпинксе, гнойном эндометрите и др.).
Борьба с микробной флорой предполагает назначение интенсивного курса антибиотикотерапии, проточное промывание дренажей, местное введение антисептиков и антибиотиков. До получения посева с антибиотикочувствительностью терапию начинают эмпирически; после верификации возбудителя при необходимости производится смена противомикробного препарата. При сепсисе для проведения эмпирической терапии обычно используются цефалоспорины, фторхинолоны, карбапенемы, различные комбинации препаратов. При кандидосепсисе этиотропное лечение проводится амфотерицином В, флуконазолом, каспофунгином. Антибиотикотерапия продолжается в течение 1-2 недель после нормализации температуры и двух отрицательных бакпосевов крови.
Дезинтоксикационная терапия при сепсисе проводится по общим принципам с использованием солевых и полиионных растворов, форсированного диуреза. С целью коррекции КОС используются электролитные инфузионные растворы; для восстановления белкового баланса вводятся аминокислотные смеси, альбумин, донорская плазма. Для борьбы с бактериемией при сепсисе широко используются процедуры экстракорпоральной детоксикации: плазмаферез, гемосорбция, гемофильтрация. При развитии почечной недостаточности применяется гемодиализ.
Иммунотерапия предполагает использование антистафилококковой плазмы и гамма-глобулина, переливание лейкоцитарной массы, назначение иммуностимуляторов. В качестве симптоматических средств используются сердечно-сосудистые препараты, анальгетики, антикоагулянты и др. Интенсивная медикаментозная терапия при сепсисе проводится до стойкого улучшения состояния больного и нормализации показателей гомеостаза.
Прогноз и профилактика
Исход сепсиса определяется вирулентностью микрофлоры, общим состоянием организма, своевременностью и адекватностью проводимой терапии. К развитию осложнений и неблагоприятному прогнозу предрасположены больные пожилого возраста, с сопутствующими общими заболеваниями, иммунодефицитами. При различных видах сепсиса летальность составляет 15-50%. При развитии септического шока вероятность летального исхода крайне высока.
Профилактические меры в отношении сепсиса состоят в устранении очагов гнойной инфекции; правильном ведении ожогов, ран, локальных инфекционно-воспалительных процессов; соблюдении асептики и антисептики при выполнении лечебно-диагностических манипуляций и операций; предупреждении госпитальной инфекции; проведении вакцинации (против пневмококковой, менингококковой инфекции и др.).
Читайте также:


