Может ли скарлатина протекать в легкой форме
Вопрос: Как протекает скарлатина в легкой форме?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Каковы особенности протекания лёгкой формы скарлатины?
Легкая форма скарлатины характеризуется умеренной температурной реакцией, симптомами интоксикации незначительной выраженности, малым количеством высыпаний на кожном покрове, катаральной ангиной без гнойных налетов на миндалинах и короткой продолжительностью инфекции (общая длительность всех периодов заболевания составляет 4 – 5 дней).
Скарлатина всегда начинается остро, причем в первые часы заболевания температура тела повышается до 38 – 38,5 o С. Вместе с повышением температуры развиваются симптомы интоксикации, такие, как недомогание, общая слабость, сонливость, головная боль, потеря аппетита и учащенное сердцебиение. Лихорадка приводит к тому, что человек находится либо в эйфоричном и возбужденном состоянии, либо в подавленном, сонливом и апатичном.
Одновременно с температурой и интоксикацией развивается боль в горле, которая является симптомом ангины. При легком течении скарлатины у человека развивается только катаральная ангина, характеризующаяся образованием слизистых выделений и налетов. Гнойные и некротические налеты при легком течении скарлатины на миндалинах зева не образуются. При осмотре горла видно сильное покраснение миндалин, обоих дужек, всего зева, язычка, задней стенки глотки и мягкого неба. Краснота обрывается резко на уровне переходя мягкого неба в твердое. Покраснение горла настолько сильное, что его называют "симптом пылающего зева".
Язык при скарлатине в первые 1 – 3 дня заболевания обложен плотным, густым серо-белым или серо-желтым налетом. Сосочки языка сильно гипертрофированы, вследствие чего он приобретает выраженную рельефность. К 2 – 3 дню от начала заболевания язык очищается от налета и становится ярко-малиновым. Такой малиновый язык является характерным признаком скарлатины. Когда язык становится малиновым, ангины начинает проходить. Налет и малиновая окраска языка не влекут за собой какие-либо другие симптомы, проходят самостоятельно и не требуют специального лечения.
Через несколько часов после появления температуры, боли в горле и интоксикации развивается воспаление шейных лимфатических сосудов и узлов. При прощупывании шейные лимфоузлы увеличенные, плотные и болезненные. Подкожная клетчатка шеи отечная, вследствие чего больной скарлатиной человек принимает характерный бычий вид. С начала скарлатины у человека отмечается умеренное повышение давления и усиленное сердцебиение.
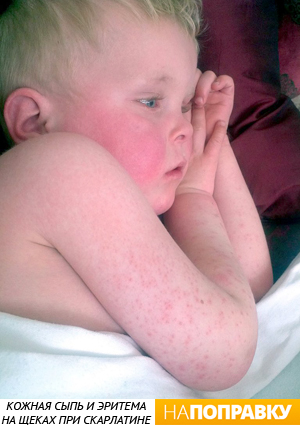
К окончанию первых или началу вторых суток заболевания на кожном покрове появляется характерная мелкоточечная красная сыпь. Причем весь кожный покров также умеренно красный. Сыпь сначала появляется на лице, затем на шее, туловище и конечностях. При легком течении скарлатины количество высыпаний незначительное, они не сливаются между собой и не образуют сплошных красных полосок. Часто при легком течении скарлатины сыпь появляется только в местах естественных сгибов (подмышечные и подколенные впадины, локтевые сгибы, паховые складки). На лице сыпь покрывает лоб, щеки и виски, оставляя носогубный треугольник чистым, что является характерным признаком скарлатины. Если нажать на скарлатинные высыпания ладонью, то они на короткий промежуток времени исчезнут, а затем снова проявятся. В связи с повышенной ломкостью сосудов в местах плотного прилегания одежды могут появляться небольшие кровоизлияния. Элементы высыпаний появляются за один раз.
В первые сутки после появления высыпаний они имеют характерную, очень яркую пурпурную окраску. Однако на следующие сутки интенсивность цвета высыпаний снижаются, и к 2 – 3 дню они становятся бледно-розовыми. Полное исчезновение высыпаний при легком течении скарлатины происходит к 4 – 5 дню заболевания. Однако нередко сыпь исчезает и в течение нескольких часов после появления. После исчезновения сыпи на местах, где были высыпания, кожный покров начинает шелушиться. Длительность шелушения определяется интенсивностью высыпаний.
В целом самочувствие человека при легком течении скарлатины улучшается уже к 3 – 5 дню от начала инфекции, когда температура тела уменьшается, и уходят симптомы интоксикации. Выздоровление и исчезновение клинических симптомов скарлатины происходит в следующем строгом порядке:
- Лихорадка и интоксикация уходит на 1 – 3 дни заболевания;
- Воспаление лимфатических узлов и сосудов купируется на 3 – 4 дни заболевания;
- Сыпь проходит на 1 – 4 дни заболевания;
- Ангина проходит на 4 – 5 день заболевания;
- Малиновый язык проходит к 10 дню от начала заболевания.
В настоящее время такое легкое течение скарлатины отмечается в 90% случаев.
Обзор
Скарлатина — это бактериальная инфекция, которая проявляется симптомами ангины, общей интоксикацией и характерной кожной сыпью. Скарлатина чаще встречается у детей от 2 до 8 лет, что связано с особенностями иммунитета.
В наши дни скарлатина в большинстве случаев протекает в легкой форме, со слабовыраженными симптомами. Но в редких случаях эта инфекция может принимать тяжелое течение, вызывая осложнения. Атипичные формы скарлатины отличаются отсутствием симптомов ангины — боли и покраснения в горле.
Возбудитель болезни — бактерия стрептококк, которая у взрослых людей вызывает простую ангину или фарингит. Развитие скарлатины связано с отсутствием у детей иммунитета к токсину, который выделяет бактерия. С годами такой иммунитет обычно вырабатывается, и заражение стрептококками приводит лишь к временной простуде: боли или першению в горле.
Заразиться скарлатиной можно при длительном и тесном контакте с больными детьми или взрослыми. Известно, что среди здоровых людей много носителей стрептококка: они заражены бактерией, но не болеют. Инфицирование стрептококком ребенка, без иммунитета к токсину бактерии может привести к развитию скарлатины. Наибольший риск заболевания есть в детских коллективах: детских садах и школах. Микробы попадают на слизистую дыхательных путей в виде аэрозоля — взвеси в воздухе или с поверхности загрязненных предметов:
- воздушно-капельным путем — при вдыхании бактерий после кашля или чихания зараженного человека;
- через контакт с кожей человека со стрептококковой кожной инфекцией;
- при использовании общих полотенец, одежды, постельного белья предметов гигиены с зараженным человеком.
Инкубационный период — время, которое проходит от момента заражения до появления первых специфических признаков — 2-5 дней. Уже в это время ребенок становится заразным для окружающих. Карантин больного обычно длится 22 дня с момента появления первых симптомов скарлатины или 12 дней после их полного прекращения (после выздоровления). На это время детей освобождают от посещения детского сада или школы.
В зависимости от тяжести состояния и возраста заболевшего скарлатину лечат дома или в больнице с помощью антибиотиков. У детей лечением скарлатины обычно занимается педиатр, у взрослых — терапевт или инфекционист. При появлении признаков инфекции, вызовите врача на дом.
Симптомы скарлатины у детей и взрослых![]()
Симптомы инфекции обычно появляются через 2-4 дня после заражения. Этот период называется инкубационным. Зачастую болезнь начинается с боли в горле, головной боли и повышенной температуры, а через 12–48 часов появляется сыпь на теле.
Сыпь при скарлатине имеет свои отличительные признаки. Сначала на коже появляются красные пятна — эритема. На их фоне образуются мелкие (до 2 мм) точечные элементы сыпи ярко-розового цвета. На ощупь кожная сыпь при скарлатине похожа на наждачную бумагу. Сыпь одновременно появляется на всем теле, иногда сначала на лице. Особенно обильны высыпания у детей в области сгибательных поверхностей рук и ног (в локтевой и подколенной ямке), на боковых поверхностях тела, в складках кожи, в паху. Иногда сыпь может сопровождаться зудом. Сыпь бледнеет, если придавить ее стеклом.
Сыпь на лице скудная на лбу и висках, однако характерен болезненный румянец на щеках, тогда как область вокруг рта (носогубный треугольник) всегда остается бледной. Это важный отличительный признак скарлатины от других детских инфекций.
Как правило, примерно через неделю сыпь на коже обесцвечивается, но еще в течение нескольких недель после этого может сохраняться шелушение кожи: на лице нежное и мелкое, на руках и ногах кожа может сходить большими лоскутами, как после солнечного ожога.
При стертой или форме скарлатины сыпь может быть единственным симптомом. Однако в типичных случаях помимо сыпи появляются другие симптомы:
Если у вашего ребенка ветрянка, и у него появляется скарлатиноподобная сыпь, это может быть признаком вторичной бактериальной инфекции.
В этих случаях необходимо немедленно обратиться к врачу, чтобы снизить риск потенциально опасных осложнений.
Лечение скарлатины
Как правило, в течение 7-10 дней скарлатина проходит самостоятельно, однако все равно рекомендуется пройти лечение. В этом случае удается ускорить выздоровление и снизить риск осложнений, а также уменьшить вероятность заражения инфекцией окружающих детей.
При легком течении скарлатину можно лечить дома. Однако если заболел ребенок до 3 лет или пожилой человек, врач может настоять на госпитализации в инфекционную больницу, чтобы избежать опасных осложнений. При скарлатине назначается 5-7 курс антибиотиков, как правило, из группы пенициллина. Лекарства принимают внутрь, иногда вводят в виде инъекций. При аллергии на пенициллин назначается другой антибиотик, например, эритромицин.
Высокая температура обычно проходит в течение 24 часов после начала приема антибиотиков, а остальные симптомы — через несколько дней. Тем не менее необходимо закончить курс лечения, чтобы инфекция точно ушла из организма.
Облегчить симптомы скарлатины можно самостоятельно с помощью простых мер, например:
- обильное прохладное питье и мягкая пища — при боли в горле;
- принимать парацетамол, чтобы снизить температуру;
- применять каламин лосьон или антигистаминные таблетки, чтобы облегчить зуд.
Осложнения при скарлатине
В большинстве случаев, скарлатина не вызывает осложнений, особенно при правильном лечении. Однако тяжелые формы болезни могут иметь неблагоприятный исход. Так, скарлатина у детей может осложняться:
- гнойным отитом (воспалением уха);
- гнойной ангиной;
- синуситом (воспалением носовых пазух);
- пневмонией (воспалением легких);
- менингитом (воспалением оболочек головного и спинного мозга).
На поздних стадиях болезни, а также при скарлатине у взрослых, есть вероятность следующих осложнений:
- ревматический полиартрит (ревматическая лихорадка) — вызывает боль в суставах и груди, а также одышку;
- гломерулонефрит — поражение почек;
- поражение печени;
- некротический фасциит (разложение мягких тканей);
- инфекционно-токсический шок (редкая бактериальная инфекция, опасная для жизни).
На наличие одного из данных осложнений может указывать резкое ухудшение самочувствия, сильная боль в теле или головная боль, рвота и понос. При появлении какого-либо из вышеперечисленных симптомов в течение нескольких недель после выздоровления необходимо немедленно обратиться к врачу.
Иммунитет к токсинам стрептококка после перенесенной скарлатины обычно стойкий, однако в крайне редких случаях возможно повторное заболевание.
Профилактика скарлатины
Вакцины для профилактики скарлатины не разработано, что связано с большим количеством подтипов стрептококка, который может вызывать инфекцию. Поэтому для защиты от инфекции рекомендуются общеукрепляющие меры, для повышения защитных сил организма:
Существуют также специальные лекарственные препараты, способные повысить местный антибактериальный иммунитет при использовании в виде аэрозолей в носоглотку или таблеток и леденцов для рассасывания. Такие средства можно применять при высоком риске заражения: после контакта с больным, в период вспышки сезонной заболеваемости простудой и др. О возможности применения этих средств у детей нужно проконсультироваться с врачом.
Большое значение для профилактики скарлатины имеет соблюдение правил ухода за больным:
- необходима изоляция больного скарлатиной ребенка или взрослого в отдельной комнате на время болезни;
- у заболевшего должна быть личная посуда, средства гигиены;
- после ухода за больным нужно мыть руки с мылом и тщательно стирать носовые платки, полотенца и другие средства гигиены, которыми пользовался зараженный.
Если в детском саду или школе скарлатиной заболевает ребенок, объявляется карантин на 7 дней с момента выявления последнего случая заражения.
К какому врачу обратиться при скарлатине
При выявлении симптомов скарлатины у ребенка, вызовите на дом педиатра. Если заболел взрослый — терапевта или инфекциониста (из государственных учреждений этот специалист обычно не приезжает на дом). С помощью сервиса НаПоправку вы можете легко найти клиники, где можно вызвать на дом:
Если врач предложит госпитализацию в больницу, вы можете самостоятельно выбрать клинику инфекционного профиля.
Возможно, Вам также будет интересно прочитать



Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.

Причины скарлатины у детей
Скарлатину вызывает гемолитический стрептококк. Эта бактерия является условно-патогенной. Она присутствует на слизистых оболочках и коже 20% здоровых людей, но при хорошем иммунитете не проявляет активности.
Заражение стрептококками происходит воздушно-капельным, фекально-оральным и бытовым путями. Скарлатина возникает у людей, не имеющих специфического иммунитета, и только при условии заражения токсигенными стрептококками.
Стрептококк является причиной развития различных заболеваний: ангины, рожистого воспаления, скарлатины. Это зависит от его разновидности — штамма. Скарлатину вызывают только те штаммы, которые содержат токсин Дика. В зависимости от типа бактерии различаются симптомы и течение заболевания.
Кто заболевает
Скарлатина встречается во всех регионах, но чаще ее регистрируют в зоне холодного климата. 96% заболевших — дети. Чаще болеют городские жители. Большинство случаев скарлатины — у детей, посещающих дошкольные и школьные учреждения.
Дети до года болеют очень редко. Это объясняется наличием в их крови защитных антител, полученных от матери. Кроме этого, контакт с заразными больными у грудных детей минимален.
Болеют также подростки и взрослые, находящиеся в закрытых коллективах (домах-интернатах, воинских казармах). Скарлатиной чаще заболевают в осенне-зимний период. Летом заболеваемость минимальна. Больной человек заразен для окружающих с самого начала клинических проявлений.
Механизм развития
Стрептококк проникает в организм через зев и носоглотку. На этом участке развивается воспаление — начальная стадия болезни. Бактерия выделяет большое количество токсина, который поступает в кровь и вызывает образование сыпи. Осложнения развиваются вследствие аллергических реакций и распространения бактерий по лимфатическим сосудам.
Характерные признаки скарлатины
Инкубационный период составляет в среднем от 2 до 4 дней, но может достигать 10 суток. В этот период отсутствует симптоматика заболевания. Типичная скарлатина протекает с лихорадкой, воспалением горла и кожной сыпью. Начало заболевания всегда острое.
Первые признаки скарлатины неспецифичны:
- температура до 39*С;
- ломота в теле;
- слабость.
Такое состояние легко можно спутать с ОРЗ. Из-за неспецифичности симптомов и лечение на первых порах назначают, как при ОРЗ.
Противовирусные препараты на стрептококк не действуют, поэтому состояние ребенка не улучшается.
С самого начала заболевания ребенок жалуется на боль в горле. Как выглядит воспаленное горло при скарлатине:
- яркое покраснение миндалин, мягкого неба, глотки;
- четкая граница покраснения между мягким и твердым небом;
- миндалины увеличены, покрыты белым налетом.
Признаком скарлатины является увеличение шейных лимфоузлов. При ощупывании они болезненные, плотные. Язык покрыт серым налетом. Через 4-5 дней налет исчезает, и язык становится малиновым, с увеличенными сосочками. Вид языка при скарлатине является одним из специфических ее симптомов. При тяжелом течении болезни малиновый цвет приобретают и губы. Они сухие и трескаются. Налеты на миндалинах держатся значительно дольше.
Для заболевания типична повторяющаяся рвота. Она возникает даже при легком течении и обусловлена действием токсина.
В характерные признаки скарлатины входит кожная сыпь. Она возникает на второй день болезни. Сначала сыпь в виде мелких точек появляется на лице, шее и груди. Через сутки она распространяется на живот и конечности. Типичным признаком скарлатины является сгущение сыпи в складках кожи. Пятна часто сливаются и образуют большие красные участки.
На лице пятен больше всего на щеках. Важные признаки скарлатины — бледная кожа в области носогубного треугольника и отсутствие на этом участке сыпи.
У некоторых детей высыпания отсутствуют или появляются позже. Самочувствие улучшается к пятому дню болезни. Температура опускается до нормы, высыпания бледнеют. Окончательно исчезают они к десятому дню. После этого кожа шелушится мелкими пластинками.
При тяжелом течении появляются геморрагические элементы сыпи — точечные кровоизлияния на локтевых сгибах, под коленками, на слизистой глаз.
Если диагностика и начало лечения скарлатины были несвоевременными, то болезнь приобретает тяжелую форму. Она характеризуется длительной высокой температурой, многократной рвотой. Ребенок вялый, отсутствует аппетит. Характерна выраженная ангина с обильными налетами на миндалинах.
Если малыш сразу после выздоровления контактировал с больным ангиной или здоровым носителем стрептококка, возможен рецидив скарлатины. Организм еще не приобрел достаточного иммунитета, поэтому симптомы заболевания возвращаются.
Возможные осложнения
Скарлатина осложняется редко. Механизм развития осложнений — аллергическая реакция, заражение другими вирусами и бактериями. У детей обычно встречаются отит, гайморит и артрит. Эти состояния вызваны распространившимися по организму стрептококками. Профилактика таких осложнений — постельный режим и раннее применение антибиотиков.
Реже у детей встречаются аллергические осложнения. В ответ на стрептококковый токсин организм вырабатывает антитела. Они поражают почки и сердце. Развиваются гломерулонефрит и миокардит.
Отличия от других инфекций
Важно различать, как выглядит скарлатина, а как - другие инфекции, сопровождающиеся высыпаниями.
- Корь начинается с сухого кашля и насморка. Сыпь проявляется крупными пятнами, которые возникают поэтапно. Коревая сыпь сначала поражает лицо, на второй день обсыпает грудь и руки, на третий — живот и ноги. Исчезают высыпания тоже поэтапно. После них не остается шелушения. На начальной стадии болезни во рту появляются характерные белые пятнышки.
- Краснуха характеризуется отсутствием недомогания и нормальной температурой. Сразу увеличиваются шейные лимфоузлы. Сыпь похожа на скарлатинозную, но распределена равномерно по всему телу. Нет белого участка кожи в области носогубного треугольника.
- Учитывая, как могут выглядеть налеты на миндалинах, скарлатину нужно отличать от дифтерии. При дифтерии налет плотный, распространяется на язычок, небные дужки. При попытке снять налет возникает кровоточивость.
Дифтерия - крайне опасное заболевание, у детей быстро приводит к отеку гортани.
Ветряная оспа характеризуется не пятнистой, а пузырьковой сыпью. Она возникает хаотично, свежие подсыпания наблюдаются в течение пяти дней. Высыпания образуются даже на волосистой части головы. Отсутствует воспаление горла.
Иерсиниоз — достаточно редкое среди детей заболевание. Начало похоже на скарлатину. Сыпь тоже мелкоточечная, но покрывает она только открытые участки тела: лицо, руки, ноги. Характерны боли в животе, жидкий стул.
Методы обследования
Диагноз ставят, учитывая типичные признаки скарлатины и результаты обследований. Диагностика включает в себя:
- общий анализ крови: увеличение лейкоцитов, СОЭ;
- выявление стрептококка в мазке из зева;
- обнаружение специфических антител в сыворотке крови.
Мазок из зева обычно не используют для подтверждения диагноза, потому что стрептококк может обнаруживаться и у здоровых детей.
Ярко выраженные клинические признаки и факт контакта ребенка с больным человеком позволяют поставить диагноз без дополнительных обследований. При запоздалом обращении, когда сыпи уже нет, или при атипичном течении болезни подтвердить диагноз помогает исследование парных сывороток. Кровь берут с интервалом в 3-4 дня, если количество антител увеличивается — это скарлатина.
Как лечить скарлатину
Как лечить инфекцию - зависит от ее тяжести. Госпитализации в инфекционный стационар подлежат дети:
- с тяжелым течением болезни;
- из детских домов;
- из семей с малышами, не болевшими скарлатиной;
- из неблагополучных семей.
Если симптомы выражены слабо, а лечение проводят на дому, то ребенку назначают строгий постельный режим. Он продолжается до двух дней после нормализации температуры.
Назначается щадящая диета. Ее цель — уменьшить раздражение воспаленного горла, обеспечить организм витаминами. Пища дается в полужидком виде, комнатной температуры. Предпочтителен молочно-растительный рацион, каши. Исключаются жирное мясо, рыба, консервы, копченые и соленые продукты.
Малышу нужно давать пить больше жидкости. Это может быть вода с лимоном, брусничный или клюквенный морс.
Этиотропное лечение заключается в применении антибиотиков:
Дозировку рассчитывают по массе тела, курс лечения 5-7 дней. Антибиотики нарушают микрофлору кишечника, возникает диарея. Чтобы этого не случалось, нужно давать пробиотики, лактобактерии.
Как еще лечат малыша, зависит от преобладающих признаков. При температуре больше 38 градусов дают жаропонижающие в сиропе или свечах. Для полоскания горла назначают отвар шалфея или ромашки, раствор фурацилина. Дополнительно применяют средства от аллергии, витамины.
Меры профилактики
Для профилактики случаев заражения при выявлении больного скарлатиной необходимо обследовать всех контактировавших с ним лиц. В группе или классе вводят карантин. Он продолжается в течение 7 дней после изоляции больного, имено столько длится инкубационный период. Всех детей ежедневно осматривает медработник и проводит:
- измерение температуры;
- осмотр горла;
- осмотр кожи.
При обнаружении признаков скарлатины у малыша его изолируют. Если ранее не болевший ребенок контактировал с больным дома, его не допускают в дошкольное учреждение в течение 7 дней.
Специфическая профилактика скарлатины, то есть вакцинация, отсутствует. Вакцины были разработаны, но обладали большой токсичностью, вызывали много аллергических реакций. Поэтому от их применения отказались.
Неспецифическая профилактика скарлатины заключается в ограничении контактов с больными людьми, поддержании крепкого иммунитета. Важно обучить малыша соблюдать личную гигиену, поскольку стрептококк распространяется и контактным путем.
Скарлатина — острое инфекционное заболевание, встречающееся в основном у детей младшего возраста. Начальная стадия его похожа на начало ОРЗ, поэтому важно сразу обратиться к врачу и провести дифференциальную диагностику, чтобы начать правильное лечение. При своевременно проводимой антибактериальной терапии заболевание протекает без осложнений.
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
Читайте также: