Может ли быть крапивница от стрептококка
В обзоре представлено краткое описание известных или предполагаемых на данный момент этиологических факторов хронической крапивницы с целью оптимизировать диагностику и лечение пациентов. Описаны патогенез, этиология, клинические симптомы, подходы к лечен
The review represents a short description of well-known or modern supposed aetiologic factors of chronic nettle-rash aimed to optimize the diagnostics and treatment. Pathogenesis, aetiology, clinical symptoms and approaches to treatment were described.
Крапивница — это кожное заболевание, часто сопровождающееся зудом и проявляющееся эритематозными (красными, розовыми), безболезненными, волдырными высыпаниями, которые исчезают в течение 24 часов и оставляют после себя чистую кожу [1]. Она относится к 20 самым распространенным болезням кожи, и с ней сталкиваются не только аллергологи и дерматологи, но и терапевты, педиатры и врачи других специальностей.
Таким образом, цель данного обзора — краткое описание известных или предполагаемых на данный момент этиологических факторов ХК, что позволит врачам различных специальностей оптимизировать диагностику и лечение у таких пациентов.
В последние годы появились работы, в которых подчеркивается возможная роль коагуляции крови в патофизиологии заболевания [7]. Известно, что при активации каскада свертывания формируются вазоактивные вещества, такие как тромбин, приводящие к увеличению сосудистой проницаемости за счет стимуляции эндотелия. У пациентов с ХК обнаружена активация каскада коагуляции из-за действия тканевого фактора, который экспрессируется эозинофилами, инфильтрирующими кожные высыпания.
В настоящее время уже опубликовано много исследований, подтверждающих роль аутореактивности и аутоантител (анти-IgE и анти-FcεRIα) при аутоиммунной крапивнице. Считается, что связывание этих функциональных аутоантител с IgE или высокоаффинными рецепторами IgE на ТК может приводить к дегрануляции последних и выделению медиаторов. Аутоиммунная крапивница подробнее описывается далее.
В конце 2011 г. Bossi и соавт. опубликовали интересные результаты исследования сыворотки у пациентов с ХК [8]. Ученые оценили роль медиаторов тучных и эндотелиальных клеток в увеличении проницаемости сосудистой стенки. Было выявлено, что у многих пациентов дегрануляция ТК не связана со стимуляцией высокоаффинных IgE-рецепторов и возникает по IgE- и IgG-несвязанным механизмам. Эта находка открывает дополнительные возможности для понимания патогенеза ХК и обнаружения новых гистамин-высвобождающих факторов, особенно у больных без аутореактивности и циркулирующих аутоантител.
Основные этиологические факторы крапивницы и частота их встречаемости указаны в таблице. Далее подробнее рассматривается каждая из причин.
1. Инфекционные заболевания
Роль инфекции при различных формах крапивницы обсуждается уже более 100 лет и упоминается в большинстве научных обзоров. Предполагается, что возникновение крапивницы при инфекциях связано с участием ТК в защите от инфекционных агентов. Тем не менее точный механизм пока неясен. Кроме того, трудно установить причинную связь крапивницы с инфекцией, т. к. пока нет возможности провести провокационный тест с подозреваемым патогеном.
Несмотря на то, что к настоящему времени связь ХК со многими инфекционными заболеваниями полностью не доказана, существует достаточно большое число научных исследований, наблюдений и сообщений, в которых продемонстрировано улучшение течения или наступление ремиссии ХК после эрадикации инфекционного процесса [9, 10].
Бактериальная инфекция и очаги хронической инфекции. С 1940 по 2011 г. существовало всего несколько упоминаний о случаях инфекционных заболеваний, предположительно связанных с возникновением крапивницы у взрослых пациентов: абсцесс зуба (9 случаев), синусит (3 случая), холецистит (3 случая), простатит, ректальный абсцесс (по 1 случаю) и инфекции мочеполового тракта (2 случая) [1]. В других исследованиях такая связь была менее достоверной. Например, в исследовании 1964 г. при рентгенографическом исследовании у 32 из 59 пациентов с ХК был выявлен синусит, а у 29 из 45 — инфекция зубов [11]. У многих больных инфекционный процесс был асимптоматическим.
По результатам опубликованного в октябре 2011 г. ретроспективного наблюдения 14 взрослых пациентов с ХК и стрептококковым тонзиллитом было высказано предположение о причинно-следственной связи между этими двумя заболеваниями. У большинства больных отмечался высокий титр антистрептолизина-О и циркулирующих иммунных комплексов, а также наблюдалось разрешение симптомов крапивницы после проведения антибиотикотерапии или тонзилэктомии, из чего авторы исследования сделали вывод, что тонзиллит мог быть первичной причиной крапивницы [12]. В исследовании, опубликованном в 1967 г., у 15 из 16 детей с ХК выявлены рецидивирующие инфекции верхних дыхательных путей, фарингит, тонзиллит, синусит и отит, часто обусловленные стрептококковой или стафилококковой инфекцией [13].
Некоторые врачи полагают, что причинно-следственная связь между местными бактериальными инфекциями и ХК скорее случайна, чем постоянна, более того, в международных рекомендациях по лечению крапивницы EAACI/GA2LEN/EDF/WAO [14] не дается точных указаний на роль бактериальной инфекции в развитии крапивницы. Тем не менее многие специалисты [9, 10] считают необходимым после исключения других причин ХК проводить исследования на инфекции и назначать антибиотики в случае их выявления.
Helicobacter pylori. Участие в развитии ХК нового инфекционного агента — H. pylori — рассматривалось учеными еще в 1980?е годы. Это было связано с его повсеместным распространением и частым обнаружением у пациентов с ХК. Считается, что инфицирование H. pylori выявляется примерно у 50% людей в общей популяции в большинстве стран мира и как минимум у 30% пациентов с ХИК [15].
H. pylori — спиралевидная грамотрицательная бактерия, которая инфицирует различные области желудка и двенадцатиперстной кишки. Предполагается, что многие случаи язв желудка и двенадцатиперстной кишки, гастритов, дуоденитов и, возможно, некоторые случаи лимфом и рака желудка этиологически связаны с инфицированием H. pylori. Однако у большинства инфицированных носителей H. pylori не обнаруживается никаких симптомов заболеваний.
В одних работах было показано, что у ряда пациентов с ХК и язвенной болезнью, обусловленной H. pylori, лечение инфекции антибиотиками приводило не только к заживлению язв, но и к исчезновению крапивницы, в других — положительная связь между эрадикацией микроорганизма и ХК отсутствовала. Тем не менее стоит отметить, что после эрадикации H. pylori у некоторых пациентов без язвенной болезни также наблюдались ремиссия крапивницы или улучшение ее течения [1, 16].
Непрямое доказательство участия антител класса G к FcεRI-рецепторам ТК в патогенезе ХК, наблюдаемое при положительном пассивном переносе и проведении теста с аутологичной сывороткой [25], поддержало мнение, что эти антитела служат причиной образования волдырей и зуда у тех пациентов, у кого в крови они определяются.
Особенности аутоиммунной крапивницы:
ХК, связанная с аутоиммунными реакциями, часто склонна к длительному хроническому течению по сравнению с остальными формами ХК. Кроме того, у пациентов с аутоиммунной крапивницей иногда обнаруживают другие аутоиммунные заболевания, например аутоиммунный тиреоидит, системную красную волчанку, ревматоидный артрит, витилиго, пернициозную анемию, целиакию, инсулинзависимый сахарный диабет и т. д. Частота данных болезней и выявления характерных для них аутоиммунных маркеров выше у пациентов с подтвержденным наличием гистамин-высвобождающих аутоантител, чем без него [1]. Аутоиммунный тиреоидит и ХК часто сопутствуют друг другу, но пока нет доказательств, что тиреоидные аутоантитела имеют первостепенное значение в механизме развития ХК. Важность связи этих двух заболеваний заключается в отдельном аутоиммунном механизме, который присутствует при обоих состояниях и который еще предстоит изучить. Также в настоящее время нет убедительных доказательств, что лечение нарушения функции щитовидной железы может изменять течение сопутствующей крапивницы.
3. Крапивница, связанная с непереносимостью пищи и лекарств
Что касается лекарственных средств, то, как и в случае с пищей, некоторые из них обычно расцениваются не как причинные, а как провоцирующие агенты ХК (например, аспирин и другие нестероидные противовоспалительные препараты), приводящие к обострению заболевания по неиммунным механизмам.
4. Физические крапивницы
Существует достаточно большое количество физических форм крапивницы, которые одни специалисты относят к ХК, другие — выделяют в отдельную группу. Это такие заболевания, как симптоматический дермографизм (дермографическая крапивница), холодовая, холинергическая, отсроченная от давления, тепловая, вибрационная, адренергическая и др. (подробно рассматриваются в других публикациях [1, 3]). Причинным фактором является воздействие физического стимула на кожу пациента. Многие виды физической крапивницы могут протекать вместе с ХСК у одного и того же пациента.
5. Другие причины
Гормональные нарушения. Считается, что ХК примерно в 2 раза чаще возникает у женщин, чем у мужчин, к чему могут предрасполагать различные нарушения, связанные с половыми гормонами. Таким образом, крапивница может быть связана с некоторыми заболеваниями и состояниями, сопровождающимися гормональными нарушениями, включая эндокринопатию, менструальный цикл, беременность, менопаузу и применение пероральных контрацептивов или заместительной гормональной терапии. Описаны реакции гиперчувствительности на эндогенные или экзогенные женские половые гормоны в виде крапивницы, ассоциированной с эстрогенами (эстрогеновый дерматит), и аутоиммунного прогестеронового дерматита.
Онкологические заболевания. В научной литературе существуют отдельные сообщения о различных злокачественных заболеваниях, например хроническом лимфолейкозе, возникающих у пациентов с крапивницей. Тем не менее в большом шведском ретроспективном эпидемиологическом исследовании не было обнаружено четкой связи между крапивницей и раком [28], а в недавнем тайванском исследовании, наоборот, подтвердилась склонность к более частому возникновению рака, особенно злокачественных гематологических опухолей, у пациентов с ХК [29].
Заболевания ЖКТ и гепатобилиарной системы. Роль заболеваний ЖКТ и гепатобилиарной системы в развитии ХК обсуждается. Согласно опубликованному в World Allergy Organization Journal резюме (январь 2012 г.) [29], хронические воспалительные процессы, такие как гастрит, язвенная и гастроэзофагеальная рефлюксная болезни, воспаление желчных протоков и желчного пузыря, должны расцениваться как возможные причинные факторы крапивницы, по поводу чего необходимо назначение соответствующего лечения.
Аутовоспалительные синдромы. Подозрение на аутовоспалительный синдром должно возникать при появлении у ребенка в неонатальный период персистирующей крапивницы и лихорадки. При этих синдромах отмечается увеличение уровня интерлейкина IL-1, поэтому для лечения заболеваний часто применяется антагонист IL-1 — анакинра [1].
Общий вариабельный иммунодефицит. В исследовании, опубликованном в 2002 г., у 6 взрослых пациентов с комбинированным вариабельным иммунодефицитом первым проявлением заболевания была ХК с/без АО. У 4 из них в анамнезе были рецидивирующие инфекции и отмечалось снижение общего уровня IgM, у остальных — снижение общего уровня IgG и IgA [30]. 4 пациентам проводилась терапия внутривенно иммуноглобулином, после чего симптомы крапивницы у них существенно уменьшились.
Синдром Шнитцлера. Этот синдром впервые описан Schnitzler в 1972 г., и с тех пор в научной литературе упоминается много случаев этого заболевания. Кроме ХК для него характерны лихорадка, боль в костях, увеличение СОЭ и макроглобулинемия. У большинства пациентов с синдромом Шнитцлера прогноз благоприятный, хотя у отдельных больных он может трансформироваться в дальнейшем в лимфопролиферативное заболевание [1].
6. Хроническая идиопатическая крапивница
Крапивница определяется как идиопатическая, если причина не обнаруживается после тщательного анализа данных анамнеза, физикального осмотра и результатов лабораторных и других видов исследований. Считается, что около 90% случаев ХК идиопатические. В некоторых исследованиях у 40–60% пациентов с ХИК предполагалась аутоиммунная природа заболевания, подтвержденная введением аутологичной сыворотки и с помощью тестов in vitro. В других случаях идиопатической крапивницы причина остается неясной, хотя у ряда таких больных на самом деле также может быть аутоиммунная крапивница, диагноз которой не подтверждается из-за ложноотрицательных результатов или недостаточной чувствительности тестов. Тем не менее у большинства пациентов с ХИК заболевание все-таки протекает по другим, пока неизвестным механизмам [1].
К настоящему времени этиология и патогенез ХИК остаются неясными. В связи с этим сохраняется большое количество вопросов, на которые только предстоит получить ответы. Например, каким образом дегрануляция ТК кожи может происходить без видимой причины, по непонятному механизму и без очевидного провоцирующего фактора? Предпринималось много попыток связать механизм дегрануляции и появление симптомов ХК с употреблением определенных пищевых продуктов и добавок, хроническими инфекциями. Тем не менее ни одно из этих предположений пока не получило четкого подтверждения в клинических исследованиях и расширение понимания этиологии заболевания является задачей дальнейшего изучения.
Формат научной статьи не позволил привести все предполагаемые причины ХК. Поэтому при написании обзора стояла цель выделить главные причинные факторы заболевания, наиболее часто встречающиеся в клинической практике. Для более глубокого изучения проблемы желательно обратиться к другим публикациям [1].
Литература
- Колхир П. В. Крапивница и ангиоотек. Практическая медицина. М, 2012.
- Powell R. J., Du Toit G. L. et al. BSACI guidelines for the management of chronic urticaria and angio-oedema // Clin. Exp. Allergy. 2007; 37: 631–645.
- Magerl M., Borzova E., Gimenez-Arnau A. et al. The definition and diagnostic testing of physical and cholinergic urticarias–EAACI/GA2 LEN/EDF/UNEV consensus panel recommendations // Allergy. 2009; 64: 1715–1721.
- Maurer M. Allergie vom Soforttyp (Type I) — Mastzellen und Frгhphasenreaktion. In: Allergologie-Handbuch Grundlagen und klinische Praxis. Ed. by J. Saloga, L. Klimek et al. Stuttgart: Schattauer; 2006: 70–81.
- Ishizaka K., Ishizaka T., Hornbrook M. M. Physicochemical properties of reaginic antibody: correlation of reaginic antibody with IgE antibody // J. Immunol. 1966; 97: 840–853.
- Gell P. G. H., Coombs R. R. Clinical aspects of immunology. Oxford: Blackwell, 1963: 317–320.
- Cugno M., Marzano A. V., Asero R., Tedeschi A. Activation of blood coagulation in chronic urticaria: pathophysiological and clinical implications // Intern. Emerg. Med. 2009; 5 (2): 97–101.
- Bossi F., Frossi B., Radillo O. et al. Mast cells are critically involved in serum-mediated vascular leakage in chronic urticaria beyond high-affinity IgE receptor stimulation // Allergy. 2011, Sep 12. Epub ahead of print.
- Wedi B., Raap U., Wieczorek D., Kapp A. Urticaria and infections // Allergy Asthma Clin. Immunol. 2009; 5: 10.
- Wedi B., Raap U., Kapp A. Chronic urticaria and infections // Curr. Opin. Allergy Clin. Immunol. 2004; 4: 387–396.
- Wedi B., Kapp A. Urticaria and angioedema. In: Allergy: Practical Diagnosis and Management. Ed. by M. Mahmoudi. New York: McGraw Hill, 2008: 84–94.
- Calado G., Loureiro G., Machado D. et al. Streptococcal tonsillitis as a cause of urticaria tonsillitis and urticaria // Allergol. Immunopathol. 2011, Oct 5. Epub ahead of print.
- Buckley R. H., Dees S. C. Serum immunoglobulins. Abnormalities associated with chronic urticaria in children // J. Allergy. 1967; 40: 294–303.
- Zuberbier T., Asero R., Bindslev-Jensen C. et al. EAACI/GA2 LEN/EDF/WAO guideline: management of urticaria // Allergy. 2009; 64: 1427–1431.
- Burova G. P., Mallet A. I., Greaves M. W. Is Helicobacter pylori a cause of chronic urticaria // Br. J. Dermatol. 1998; 139 (Suppl. 51): 42.
- Magen E., Mishal J., Schlesinger M., Scharf S. Eradication of Helicobacter pylori infection equally improves chronic urticaria with positive and negative autologous serum skin test // Helicobacter. 2007; 12: 567–571.
- Cribier B. Urticaria and hepatitis // Clin. Rev. Allergy Immunol. 2006; 30: 25–29.
- Dover J. S., Johnson R. A. Cutaneous manifestations of human immunodeficiency virus infection (part 2) // Arch. Dermatol. 1991; 127: 1549–1558.
- Ronellenfitsch U., Bircher A., Hatz C., Blum J. Parasites as a cause of urticaria. Helminths and protozoa as triggers of hives? // Hautarzt. 2007; 58: 133–141.
- Karaman U., Sener S., Calik S., Sasmaz S. Investigation of microsporidia in patients with acute and chronic urticaria // Mikrobiyol. Bul. 2011; 45 (1): 168–173.
- Leznoff A., Josse R. G., Denburg J. et al. Association of chronic urticaria and angioedema with thyroid autoimmunity // Arch. Dermatol. 1983; 119: 637–640.
- Leznoff A., Sussman G. L. Syndrome of idiopathic urticaria and angioedema with thyroid autoimmunity: a study of 90 patients // J. Allergy Clin. Immunol. 1989; 84: 69–71.
- Rorsman H. Basophilic leucopenia in different forms of urticaria // Acta Allergologica. 1962; 17: 168–184.
- Grattan C. E. H., Wallington T. B., Warin A. P. et al. A serological mediator in chronic idiopathic urticaria: a clinical immunological and histological evaluation // Br. J. Dermatol. 1986; 114: 583–590.
- Grattan C. E. H., Francis D. M. Autoimmune urticaria//Adv. Dermatol. 1999; 15: 311–340.
- Di Lorenzo G., Pacor M. L., Mansueto P. et al. Food-additive-induced urticaria: a survey of 838 patients with recurrent chronic idiopathic urticaria // Int. Arch. Allergy Immunol. 2005; 138: 235–242.
- Kasperska-Zajac A., Brzoza Z., Rogala B. Sex hormones and urticaria // J. Dermatol. Sci. 2008; 52 (2): 79–86.
- Lindelof B., Sigurgeirsson B., Wahlgren C. F. et al. Chronic urticaria and cancer: an epidemiological study of 1155 patients // Br. J. Dermatol. 1990; 123: 453–456.
- Zuberbier T. A Summary of the New International EAACI/GA2LEN/EDF/WAO Guidelines in Urticaria // W. AllergyOrg. J. 2012; 5: S1–S5.
- Altschul A., Cunningham-Rundles C. Chronic urticaria and angioedema as the first presentations of common variable immunodeficiency // J. Allergy Clin. Immunol. 2002; 110: 1383–1391.
П. В. Колхир, кандидат медицинских наук
НИЦ ГБОУ ВПО Первого МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва

Описание возбудителя
Это условно-патогенные микроорганизмы шаровидной формы. Они содержатся в организме здорового человека в носоглотке, ротовой полости, ЖКТ. И когда их количество становится чрезмерным, развивается заболевание.
Стрептококк - возбудитель стрептококковой инфекции у детей
Микроорганизм бывает трех видов:
- альфа – вызывает частичное разрушение эритроцитов;
- бета - вызывает полное разрушение эритроцитов;
- негемолитический стрептококк.
У каждого организма на клеточной стенке есть особый антиген. В зависимости от разновидности этого антигена разные группы бактерий имеют свой определенный знак – от A до U.
Для людей являются опасными Streptococcus pyogenes и Streptococcus pneumoniae. Первый может вызвать скарлатину, рожу, тонзиллит. А второй микроорганизм приводит к возникновению пневмонии.
Причины стрептококковой инфекции у детей
Источником инфекции является больной человек. Основной путь передачи – через воздух. Поэтому чаще всего инфекция передается от людей с заболеваниями верхних дыхательных путей и горла – скарлатиной, ангиной. Заражение происходит при близком контакте, а на расстояние более 3 метров инфекция не передается.
Также возможны и другие пути инфицирования. Стрептококк группы A может передаваться с пищей – при попадании в яйца, молоко, мясо и прочие продукты животного происхождения микроорганизм начинает размножаться. Но при температуре выше 60 градусов он погибает, поэтому такие продукты нужно употреблять только в готовом виде.
Иногда инфекция передается контактно-бытовым путем. Она может попасть в организм, если пользоваться одним полотенцем, посудой, зубной щеткой с больным человеком.
Стрептококк группы B вызывает заболевания мочеполовой сферы. У взрослых он передается при половых контактах, а ребенок может быть инфицирован во время внутриутробного развития по причине попадания микроорганизма в околоплодные воды. Если до момента родов мать не пролечится, при прохождении через родовые пути малыш может заразиться. Также причины присоединения стрептококковых инфекций группы B могут быть следующими: послеродовые эндометриты, циститы, проведение кесарева сечения.
В группу риска входят не только дети, но и все люди с ослабленным иммунитетом. Заболевания могут появиться у людей с хроническими патологиями, синдромом иммунодефицита, онкологией.
Симптомы развития стрептококковой инфекции
Симптомы зависят от того, где локализуется инфекция. Стрептококк может вызывать появление таких заболеваний:
- рожистое воспаление. Начинается остро, резко повышается температура тела, наблюдаются признаки интоксикации. Через несколько часов после возникновения первых признаков на коже появляется покраснение. В этом месте она становится отечной, горячей и болезненной при касании. Иногда в области покраснения появляются пузырьки с жидкостью. Они могут лопаться, приводя к образованию болезненных ранок. Это называется буллезной формой рожи. Она характерна для взрослых, а у детей появляется на фоне сниженного иммунитета. Покраснение на поверхности кожи может не проходить до 5-15 дней;
- стрептококковая ангина. Наблюдается повышение температуры тела, озноб, слабость, увеличение шейных лимфоузлов. Имеет место выраженный дискомфорт в горле, который усиливается при глотании. Миндалины отекают, краснеют, на их поверхности появляется гнойный налет. Стрептококковое поражение горла требует проведения немедленной терапии, иначе оно может привести к опасным осложнениям – эндокардиту, ревматизму и прочим;
- скарлатина. Начинается резко с повышения температуры до высоких значений – 38-39 градусов. Через 1-3 сутки появляется мелкая сыпь, которая в основном локализуется на лице, в области паха и живота. Высыпания никогда не появляются в пределах носогубного треугольника. При возникновении таких симптомов ребенка нужно срочно показать педиатру;
- пневмония и бронхит. Заболевание может быть первичным, когда микроорганизм попадает непосредственно в легкие и бронхи. Но иногда он распространяется сюда из горла, если его вовремя не пролечить. Стрептококковая пневмония и бронхит сопровождаются повышением температуры тела, сильным кашлем, снижением работоспособности, вялостью.
Особенно опасны эти заболевания у новорожденных по причине того, что их иммунная система еще очень слаба и не способна бороться с инфекцией. Поэтому стрептококк у них может привести к сепсису и даже летальному исходу.
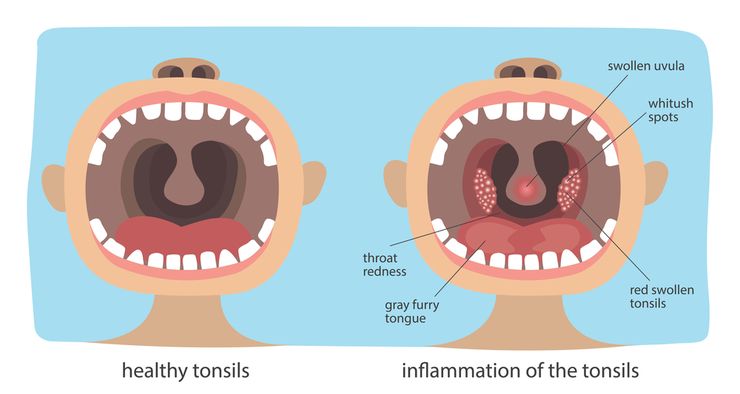
Стрептококковая инфекция в горле
Лечение стрептококковых инфекций
Перед назначением лечения доктор проводит диагностику. Сначала он выслушивает жалобы матери, затем измеряет температуру, осматривает кожу, глотку ребенка. Лабораторная диагностика заключается в исследовании крови, мочи, мазка из носоглотки с целью обнаружения возбудителя инфекции.
После получения результатов анализов будет назначено лечение антибиотиками. Используются препараты группы пенициллинов и цефалоспоринов. Если микроорганизм будет устойчивым к таким антибиотикам или появится аллергия на них, могут быть назначены макролиды и линкозамиды. При инфекции в области носоглотки могут использовать местные антибиотики в форме леденцов для рассасывания, спреев и капель.
Во время лечения нужно соблюдать дозировку. Нельзя прекращать принимать антибиотики сразу после улучшения самочувствия. Курс терапии нужно довести до конца, он должен составлять 5-10 дней.
При температуре выше 38 градусов назначаются жаропонижающие средства. Если она ниже, использовать такие лекарства не нужно, организм справится с ней самостоятельно.
Начинать терапию нужно незамедлительно, сразу после возникновения неприятных симптомов. Иначе могут развиться серьезные осложнения – вторичные поражения органов и систем. Также из-за снижения иммунитета повысится вероятность появления хронических заболеваний.
Профилактические мероприятия
Для профилактики возникновения стрептококковых инфекций необходимо придерживаться таких рекомендаций:
- соблюдать личную гигиену, мыть руки после посещения людных мест, туалета, после контакта с животными и больными людьми;
- при заболевании взрослых членов семьи детям нужно надевать маску на лицо;
- необходимо хорошо мыть посуду, из которой ел больной;
- проходить все плановые осмотры у педиатра;
- следить за питанием ребенка. В рацион необходимо включить свежие фрукты и овощи, нежирные каши и супы. Продукты животного происхождения обязательно подвергать термической обработке;
- в зимнее время рекомендуется давать ребенку витаминные комплексы из аптеки для повышения иммунитета. Перед их покупкой нужно проконсультироваться с педиатром. Также полезно гулять с ребенком;
- одевать малыша по погоде, чтобы избежать переохлаждений или перегревов организма. Они могут привести к снижению иммунитета.
Также необходимо проводить профилактику осложнений, которые могут возникнуть при стрептококковом заражении. Чтобы не развилась хроническая патология и осложнения, курс терапии антибиотиками нужно доводить до конца. Нельзя делать перерывы, а принимать все препараты нужно строго в назначенной дозировке.
Стрептококковые инфекции очень опасны в любом возрасте, но особенно в детском. Они могут привести к серьезным осложнениям. Поэтому нужно своевременно принимать антибактериальные препараты. А для предупреждения заболеваний проводить ряд профилактических мер.
Согласно статистическим данным, острая крапивница развивается в течение жизни у 15-20% населения мира. Заболевание появляется внезапно, ведет себя непредсказуемо и далеко не всегда имеет аллергическую природу. В этом случае, вопреки распространенному мнению, основной причиной является инфекция, а не употребление продуктов питания. Какие именно микробы ответственны за появление столь неприятного недуга, рассмотрим подробнее с MedAboutMe.
Симптомы острой крапивницы
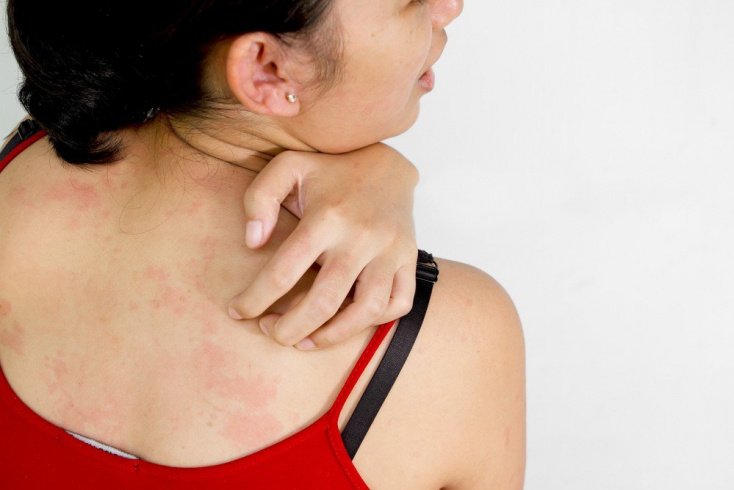
Острая крапивница и отек Квинке имеют один и тот же механизм развития. В его основе лежит выброс вещества под названием гистамин из тучных клеток в результате воздействия провоцирующего фактора. Таким образом, ангионевротический отек зачастую сопутствует зудящим высыпаниям на теле.
Острая крапивница и инфекции — статистика
По данным разных авторов, распространенность острой крапивницы, обусловленной инфекцией, составляет от 28 до 60% и более. Причем у детей микробы вызывают неприятный недуг чаще, чем у взрослых.
Примерно у 18% заболевших крапивница имеет легкое течение и проявляется небольшим количеством высыпаний на теле. У 42% — течение заболевания средней степени тяжести с поражением половины площади кожного покрова. Около 40% — тяжело переносят заболевание, при этом испытывая чувство головокружения, затруднение дыхания, тошноту и диарею.
Крапивница, которая появилась в период инфекционного заболевания, сопровождается определенными изменениями в анализах крови. Например, в клиническом анализе крови обнаруживается лейкоцитоз (63% у детей) и повышение уровня С-реактивного белка (44% у детей).
Тем не менее, несмотря на данные статистики, не всегда возможно четко сказать: вызваны ли симптомы крапивницы самой инфекцией или связаны с ее лечением — применением различных лекарственных препаратов.
Бактериальные инфекции

Роль бактериальной инфекции при различных формах крапивницы обсуждается уже более 100 лет и упоминается в большом количестве научных обзоров. На сегодняшний день известно, что инфекционные заболевания дыхательных путей, ЛОР органов, полости рта, пищеварительного тракта и мочевыводящих путей могут выступать в роли факторов, провоцирующих появление зудящих высыпаний на теле. Среди бактерий особенно выделяют: стрептококки, стафилококки, микоплазмы, йерсинии.
Бактериальная инфекция Helicobacter pylori все чаще фигурирует в научных работах как причина развития крапивницы. Несмотря на то, что наличие этого микроба в желудке и двенадцатиперстной кишке не всегда вызывает язвы и эрозии слизистой оболочки, высыпания во многих случаях обусловлены его присутствием в организме.
В результате проведенных исследований было выявлено, что антибактериальная терапия язвенной болезни желудка и двенадцатиперстной кишки, обусловленной бактериальной инфекцией Helicobacter pylori, приводит к исчезновению симптомов крапивницы. Равно как и проведение эрадикации (противомикробной терапии) без симптомов патологии желудочно-кишечного тракта достоверно улучшает течение крапивницы.
Вирусные инфекции

Считается, что вирусная инфекция, в частности респираторные вирусы, служит причиной появления острой крапивницы в 40% случаев. Отмечены даже сезонные отличия в частоте развития заболевания, которые объясняются пиком инфицирования вирусами гриппа, парагриппа, риновирусами зимой и аденовирусами в летние месяцы.
Вирус простого герпеса 1 и 2 типа (лабиальный и половой герпес, соответственно) называют причиной не только острой, но и хронической рецидивирующей крапивницы. Например, половой герпес у женщин, который обостряется за несколько дней до менструации на фоне некоторого снижения иммунной защиты, способен провоцировать обострение крапивницы.
Вирусная инфекция, обусловленная другими типами герпеса, в частности, вирусами, вызывающими инфекционный мононуклеоз и цитомегаловирусную болезнь, также способна стать причиной крапивницы.
Вирусные гепатиты А и В могут протекать вместе с крапивницей. Причем в некоторых случаях высыпания появляются раньше, чем симптомы самой вирусной инфекции. Это обусловлено формированием иммунных комплексов. Кожные проявления гепатита С включают в себя уртикарный васкулит — заболевание внешне похожее на крапивницу, но имеющее свои особенности.
Интересный факт, что вирусная инфекция в организме человека приводит к увеличению синтеза специфических иммуноглобулинов Е. Поэтому выявление повышенного уровня иммуноглобулина Е при обследовании не обязательно указывает на наличие аллергической патологии, а в равной степени может указывать на присутствии инфекции.
Крапивница — заболевание непростое и всегда требует внимательного подхода к обследованию и лечению. Во-первых, потому что появляется внезапно, а во-вторых, имеет непредсказуемое течение. К тому же крапивница, симптомы которой заставляют врача насторожиться, может быть проявлением другого сложного заболевания.
Читайте также:


