Кишечный иерсиниоз ситуационная задача
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
1163. Кишечный иерсиниоз, средне-тяжелое течение. Обоснование: эпиданамнез, острое начало с интоксикации, дисфункции со стороны кишечника, кожные проявления (сыпь на симметричных участках туловища и конечностей), желтуха, гепатомегалия.
1164. Серологическое исследование сыворотки крови(ИФА, РА, РНГА, РСК) с иерсиниозным, псевдотуберкулезным диагностикумами.
1165. Основным источником инфекции являются грызуны - мыши, крысы.
1166. Антибактериальная терапия препаратами тетрациклинового ряда, фторхинолонами, левомицетином.
1167. Меры профилактики направлены на уничтожение грызунов, предупреждение проникновения их на пищеблок и овощехранилище; термическая обработка овощей.
Задача № 2
Больной Л., 32 лет, почувствовал себя плохо утром, когда появилось познабливание, повысилась температура тела 39,2°С, беспокоили умеренная головная боль, миалгии, артралгии, боли в горле при глотании, 2 раза была рвота, нарастала слабость. К вечеру появились боли в правой половине живота, метеоризм. Стул был 3 раза, кашицеобразный. На второй день болезни сохранялась лихорадка до 39°С, боли в животе усилились и локализовались в правой подвздошной области. Больной госпитализирован в хирургический стационар с подозрением на острый аппендицит.
При осмотре: напряжение мышц передней брюшной стенки и нечетко выраженные симптомы раздражения брюшины.
В периферической крови: Ь-12*10 9 /л, нейтрофилез с палочкоядерным сдвигом, э - 8 %, СОЭ - 22 мм/час.
Оперирован - обнаружен неизмененный аппендикс и пакеты увеличенных мезентериальных лимфатических узлов, что заставило хирурга-оператора заподозрить брюшной тиф.
Осмотрен инфекционистом: определяется легкая желтушность склер, увеличение печени на 1,0 см и ее болезненность. Больной проживает в собственном доме сельского типа, в течение недели до заболевания часто употреблял салаты из овощей, хранившихся в погребе, где обитают мыши.
352. О каком заболевании следует думать? Обоснуйте.
353. Назовите клиническую форму заболевания, при которой могут быть проявления в виде острого аппендицита.
354. Какие методы лабораторной диагностики необходимы для подтверждения диагноза?
355. Укажите оптимальные сроки проведения серологических исследований для подтверждения диагноза.
356. Назначьте дальнейшее лечение.
Эталон ответа к задаче № 2
Кишечный иерсиниоз, генерализованная форма, тяжелое течение, осложненное мезаденитом справа. Диагноз выставлен на основании сведений эпиданамнеза, острого начала с интоксикации, миалгий, артралгий, дисфункции со стороны ЖКТ, локализации болей в правой подвздошной области, симптомов раздражения брюшины, желтухи, гепатомегалии, результатов оперативного вмешательства (неизмененный аппендикс, пакеты увеличенных мезентериальных лимфатических узлов).
1168. Абдоминальная форма.
1169. Серологическое исследование крови (РКА, ИФА, РА, РИГА, РСК) с иерсиниозным и псевдотуберкулезным диагностикумами.
1170. В конце 1 -й или начале 2-й недели болезни.
1171. Антибактериальная терапия парентерально (препараты тетрациклинового ряда, левомицетина сукцинат натрия, фторхинолоны); патогенетическая, симптоматическая терапия.
Задача № 3
Больная Б., 46 лет, рабочая свинофермы, заболела остро с познабливания, повышения температуры тела до 38,6°С, головной боли, болей в крупных суставах и мышцах, урчания в животе; к концу дня отмечала тошноту и двукратную рвота, нарастала слабость.
При осмотре на 2-ой день болезни врачом поликлиники выявлена гиперемия кожи лица и шеи, полнокровие сосудов конъюнктивы и склер, гиперемия слизистой зева. Диагностировано острое респираторное заболевание. Ночью плохо спала, состояние к 3-му дню болезни ухудшилось. Температура повысилась до 39,6°С. Потемнела моча, появилась яркая сыпь на коже в области локтевых сгибов и живота. При повторном осмотре врачом поликлиники выявлена желтушность склер. Больная направлена в инфекционный стационар с диагнозом: Вирусный гепатит-? аллергическая сыпь-?
При поступлении: состояние средней тяжести, температура тела 39,2°С; на коже сгибательных поверхностей конечностей, в подмышечных впадинах, груди и живота обильная мелкая точечная сыпь, в складках кожи - группы петехиальных элементов. Легкая желтушность склер. Лицо, кисти и стопы ярко гиперемированы. Дыхание везикулярное. Пульс - 98/мин., АД - 100/70 мм рт.ст. Живот мягкий, печень болезненная, выступает из-под реберной дуги на 2,0 см. Селезенка не увеличена. Моча темная. Менингеальных симптомов не выявлено.
В периферической крови: L - 10,8*10 9 /л, э - 6 %, п - 26 %, с - 52 %, лф - 12 %, мн - 4 %, СОЭ - 22 мм/час.
В биохимическом анализе крови: билирубин-120 ммоль/л, прямой-80 ммоль/л, сулемовая проба-1,7 мл, тимоловая проба-20 ЕД, Ал Ат-3,6 ммоль/л. Маркеры к вирусам гепатита А, В, С при ИФА-исследовании отрицательные.
В моче: белок - 0,33 г/л, L - 2-3 в поле зрения; эритроциты - 2-4 в поле зрения, желчные пигменты - резко положительные.
1172. Поставьте и обоснуйте диагноз.
1173. Какие методы лабораторной диагностики необходимы для подтверждения диагноза?
1174. С каким заболеванием необходимо провести дифференциальную диагностику?
Актуальность темы. Среди мало изученных и относительно недавно открытых инфекционных заболеваний значительный удельный вес занимает иерсиниоз. К 1966 году в мире зарегистрировано всего 23 случая иерсиниоза, причем первые описания при наличии симптомокомплекса острого кишечного заболевания и аппендицита сделаны во Франции, Бельгии и Швеции. Иерсиниоз широко распространен во многих странах мира, в Донецкой области регистрируется с 1988 г. в виде спорадических и групповых случаев. Заболевание характеризуется выраженным полиморфизмом клинических проявлений с вовлечением в патологический процесс различных органов и систем, рецидивирующим течением, формированием вторично-очаговых форм. В связи с этим ранняя клиническая диагностика иерсиниоза является актуальной и позволит снизить частоту осложненных форм заболевания.
Задача № 1
Больной Х., 17 лет, поступил на 5-й день болезни с жалобами на головную боль, боль в горле, сухой кашель. Заболел остро: повысилась температура до 38 о С, появилась головная боль, боль в горле, сухой кашель. На 2-й день заметил сыпь по всему телу. При поступлении состояние средней тяжести. Температура 37,8о С. По всему телу обильная пятнисто-папулезная сыпь. Склерит, конъюнктивит. Зев ярко гиперемирован. Миндалины увеличены. Слева в лакунах гнойные пробки. Лимфоаденопатия. Печень увеличена на 2 см, селезенка - на 1 см. На 9-й день болезни температура нормализовалась. На месте сыпи появилась пигментация, шелушение кожи. Анализ крови при госпитализации: Л - 14,6.109 \л, ю-1, п-12, с-30, л-38, м-16, пл.кл.-3, СОЭ - 30 мм\час.
1. Поставьте предварительный диагноз.
2. Обоснуйте диагноз.
3. План специфического лабораторного обследования больного.
4. Специфическое лечение.
Задача № 2
Больная И., 17 лет, поступила в стационар на 7-й день болезни. Заболела остро: общая слабость, тошнота, жидкий стул до 5 раз в сутки. На 3-й день повысилась температура до 38о С, появилась сыпь, вначале на нижних конечностях, а затем по всему телу. При поступлении состояние средней тяжести. Температура 37,8о С. Лицо гиперемировано. На коже туловища, конечностей угасающая пятнисто-папулезная сыпь. В зеве - разлитая гиперемия слизистой, миндалины увеличены, рыхлые. Все периферические лимфоузлы увеличены до размеров фасоли. Живот мягкий, умеренная разлитая болезненность при пальпации, слепая кишка урчит. Печень увеличена на 1,5 см. Стул жидкий со слизью, 3-4 раза в сутки. Анализ крови: Л-8.3.109 \л, б-1, э -4, п-4, с-51, л-35, м-5, СОЭ - 7 мм\час.
1. Поставьте предварительный диагноз.
2. Обоснуйте диагноз.
3. Составьте план дополнительного обследования.
4. Принципы лечения больного.
Задача № 3
Больной Т., 16 лет, поступил в стационар на 2-й день болезни. Заболел остро: появился озноб, температура 39о С, головная боль, тошнота, сыпь на туловище. При поступлении: состояние средней тяжести. Температура 39,6о С. Лицо гиперемировано, сосуды склер инъецированы, склеры иктеричны. На коже туловища и конечностей имеется смешанная мелкоточечная сыпь. Зев гиперемирован. На мягком небе - энантема в виде мелких красных пятен и точечных геморрагий. Увеличены все группы лимфоузлов. Язык обложен серым налетом. Живот мягкий, безболезненный. Печень увеличена на 2,5 см. Селезенка пальпируется у края реберной дуги. Моча темного цвета.
1. Предварительный диагноз.
2. Обосновать диагноз.
3. План обследования больного.
4. Лечение больного.
Задача № 4
Больная А., 18 лет, поступил в клинику на 4-й день болезни. Заболела остро: поднялась температура до 39,1о С, появились боли в горле, резкая головная боль. На 2-й день болезни присоединились боли в коленных и плечевых суставах, тошнота, пятнисто-папулезная сыпь на лице и туловище. При поступлении: состояние тяжелое. В зеве разлитая гиперемия, зернистость слизистой. Язык умеренно обложен. Пальпируются все группы увеличенных периферических лимфоузлов. Живот болезнен в эпигастрии и правой подвздошной области. Печень увеличена на 1,5 см. Ослаблена конвергенция глазных яблок, легкая асимметрия носогубных скдалок за счет пареза лицевого нерва. Симптом Кернига положительный, выражена ригидность мышц затылка. Исследование ликвора при поступлении: цитоз - 528 в 1мкл, н-54, л-46, белок - 660 мг\л, сахар - 2,3 ммоль\л. В крови: Л-5,8.109\л, б-1, э-6, п-2, с-48, л-39, м-4, СОЭ-15 мм\час. Моча без патологических изменений.
1. Предварительный диагноз.
2. Обоснование диагноза.
3. Пути подтверждения диагноза.
Задача № 5
Больная П., 26 лет, поступила в клинику на 5-й день болезни. Заболела остро: температура с ознобом повысилась до 39о С, головная боль, головокружение, слабость, боли в животе, тошнота, однократно был жидкий стул. При поступлении: состояние средней тяжести. Температура 38,4о С. Кожные покровы бледные, сыпи нет. Язык сухой, обложен белым налетом. Живот вздут, умеренно болезненный в правом подреберье и эпигастрии. Печень выступает из-под реберной дуги на 3 см, пальпируется селезенка. На 7-й день состояние ухудшилось. После еды была рвота. Наросла общая слабость. Температура 39,8о С, потрясающий озноб. Появились боли в коленных и голеностопных суставах. На коже обеих ног в области голеностопных суставов петехиальная сыпь. Склеры стали субиктеричными.
1. Предварительный диагноз.
2. Обоснование диагноза, клинической формы.
3. Пути подтверждения диагноза.
Задача № 6
Больной П., 19 лет, военнослужащий. Заболел 2.03., когда появился кашель, насморк, повысилась температура до 38,4о С. 4.03. присоединились боли в крупных суставах и животе., сыпь на лице, туловище и конечностях. В воинской части на протяжении последних 3-х месяцев наблюдались аналогичные заболевания. Состояние средней тяжести. Температура 37,6о С. Лицо резко гиперемировано, одутловато. Склерит. На лице, туловище, конечностях мелкоточечная сливающаяся в естественных складках сыпь. Шейные и подмышечные лимфоузлы увеличены до 1-1,5 см в диаметре, болезненные. Слизистая зева гиперемирована, зернистая. В легких жесткое дыхание, пульс 64 в минуту. Язык малиновый, сосочки увеличены. Живот безболезненный. Печень и селезенка не увеличены. Стул оформлен. Анализ крови: Э-4,0.1012 \л, Нв-140г\л, ЦП-1,0 г\л, Л-5,1.109\л, э-2, п-6, с-47, л-34, м-11, СОЭ-15 мм\час.
1. Перечислите клинические синдромы заболевания.
2. Наиболее вероятный диагноз, его обоснование.
3. Какая клиническая форма заболевания у больного.
4. Охарактеризуйте особенности эпидемиологии заболевания (источник инфекции, механизм заражения, наиболее вероятный путь и факторы инфицирования).
5. Наметьте план лечения.
Задача № 7
Больная М., 21 года, поступила в стационар на 2-й день болезни. Заболела остро: озноб, высокая температура, головная боль, тошнота, слабость. При поступлении: температура 38,7о С. На коже туловища, шеи, конечностей - пятнисто-папулезная, местами сливная сыпь. Лицо одутловато. Склеры субиктеричны. Полиаденит периферических лимфоузлов. Зев резко гиперемирован, зернист. Миндалины увеличены, рыхлые. На 4-й день появились боли в суставах верхних конечностей, боли в горле.
1. Диагноз и его обоснование.
2. Лабораторные методы подтверждения диагноза.
Задача № 8
Больная М., 59 лет, заболела остро: озноб, повышенная до 39,2о С температура сочеталась с ломотой в теле, суставах, головной болью, рвотой. На 3-й день болезни развился полиартрит, на разгибательной поверхности голеней, в меньшей степени бедер, предплечий появились элементы сыпи различной величины (1-1,5 см в диаметре), плотные, болезненные, ярко багрового цвета. Отметила насыщенную окраску мочи. Осмотрена инфекционистом на 4-й день болезни: выявлены желтушность склер, конъюнктив, склерит, системное увеличение поверхностных лимфоузлов до 1-1,5 см в диаметре, увеличение печени, болезненность в обеих подвздошных областях, инфильтрация слепой и сигмовидной кишки. Из анамнеза выяснено, что около месяца до настоящего заболевания перенесла пищевую токсикоинфекцию с повышением температуры тела до 38о С в течение недели. Лечилась самостоятельно ношпой, смектой, фесталом, фталазолом.
1. Определите морфологический характер сыпи.
2. Какие ведущие симптомы в течении болезни.
3. Обоснуйте диагноз, клиническую форму.
4. Принципы диагностики и лечения.
Задача № 9
Больной В., 16 лет, жалуется на боли в левом коленном, лучезапястных, голеностопных суставах, отечность и тугоподвижность их, повышение температуры до 38,5 о С, головную боль, слабость. Болен в течение недели. Лечился в терапевтическом отделении. При осмотре инфекционистом температура нормальная, конъюнктивит, системная лимфоаденопатия. Полиартрит. Язык малиновый с гипертрофированными сосочками. Увеличена печень. Сигмовидная кишка уплотнена, безболезненная. Стул оформлен. За 1,5 месяца до настоящего заболевания в течение 3-х дней наблюдалась диарея. Данные обследования: в анализе крови: Л-10,8.109\л, СОЭ-48 мм\час, анализ мочи: уд.вес. - 1018, белок-0,11 мг\л, Л-15-20 в п\зр., гиалиновые цилиндры 2-4 в п\зр., эритроциты - 15-20 в п\зр., СРБ+++. В секрете уретры хламидии не обнаружены.
1. Выделите ведущие синдромы заболевания.
2. Обоснуйте диагноз.
3. Какую клиническую форму заболевания переносит больной.
4. Каков патогенез полиартрита.
5. Особенности терапии, дальнейшего диспансерного наблюдения.
Задача № 10
Больная И., 19 лет, поступила в стационар на 4-й день болезни с жалобами на боли в горле, ознобы, лихорадку. При поступлении: температура 39,3о С. Состояние средней тяжести. Вялая, бледная. Зев ярко гиперемирован, миндалины III степени, рыхлые с гнойно-некротическим налетом. Язык обложен белым налетом. Голос сиплый. Подчелюстные, шейные и подмышечные лимфоузлы увеличены до размера боба, болезненные при пальпации. На 5-й день болезни температура нормализовалась, начали угасать все симптомы заболевания На 13-й день болезни в удовлетворительном состоянии выписана домой. Через 2 месяца у больной вновь появились признаки ангины, боли в крупных суставах, температура - 39,4о С.
1. Предварительный диагноз.
2. Обоснование диагноза.
3. Пути подтверждения диагноза.
У нескольких школьников, обучающихся в школе-интернате, поднялась температура и появились симптомы энтероколита. Врач заподозрил пищевое отравление. При опросе выяснилось, что в меню входил салат, приготовленный накануне из капусты, длительно хранившейся в холодной кладовой. Предполагаемый диагноз: кишечный иерсиниоз.
Задание:
Укажите таксономическое положение возбудителя (сем., род, вид). Опишите морфологию, тинкториальные, культуральные и другие биологические свойства.
Yersinia enterocolitica относится к отделу Gracilicutes, семейству
Enterobacteriaceae, роду Yersinia
Морфология и тинкториальные свойства. Возбудитель иерсиниоза полиморфен: может иметь
либо форму палочки с закругленными концами (длиной 0,8.1,2 мкм, шириной 0,5.0,8 мкм),
либо овоидную форму с биполярным окрашиванием (см. рис. 10.1). Спор не образует, иногда
имеет капсулу. Перитрих, но подвижен лишь при температуре 18.20 .С, при 37 .С
подвижность утрачивает. Некоторые штаммы имеют пили. Грамотрицателен.
Культивирование. Y. enterocolitica . факультативный анаэроб. Оптимальным рН среды для
его роста является 7,2.7,4. Наиболее благоприятная температура 22.25 .С, что является
особенностью этого микроорганизма. Он неприхотлив и растет на простых питательных средах.
Назовите факторы патогенности возбудителя.
имеет эндотоксин, оказывающий энтеротоксическое действие; некоторые штаммы . вещество, соответствующее экзотоксину, обладающее энтеротоксическим и цитотоксическим действием. У иерсиний обнаружен также инвазивный белок.
Адгезивная активность иерсиний связана с пилями и белками наружной мембраны. Капсула препятствует фагоцитозу.
Опишите патогенез кишечного иерсиниоза.
Возбудитель попадает в организм через рот, в нижних отделах тонкой кишки
прикрепляется к эпителию слизистой оболочки, внедряется в клетки эпителия, вызывая
воспаление. Иногда в процесс вовлекается аппендикс. У людей ослабленных могут развиться
сепсис, септикопиемия с образованием вторичных гнойных очагов в мозге, печени, селезенке.
Клиническая картина. Заболевание разнообразно по тяжести и ] клиническим проявлениям.
аппендикулярную, септическую формы. Инкубационный период 1.4 дня. Заболевание начинается
остро, повышается температура тела до 38.39 .С, появляются признаки общей интоксикации,
развиваются симптомы в зависимости от формы болезни.
Охарактеризуйте особенности иммунитета.
Иммунитет после перенесенного иерсиниоза нестойкий и типоспецифический
Источники и пути заражения кишечным иерсиниозом. Объясните, почему салат мог послужить причиной заболевания. С чем связано широкое распространение и сохранение иерсиний в окружающей среде.Укажите исследуемый материал и перечислите методы лабораторной диагностики кишечного иерсиниоза. Какой метод диагностики следует применить в данном случае?
Источники болезни для человека - крысы, мыши, животные и птицы. Механизм заражения иерсиниозом фекально-оральный, основным путем передачи является алиментарный: болезнь может возникнуть при употреблении фруктов, овощей, молока, мяса. Но возможны также контактный (при контакте людей с больными животными) и водный пути передачи
Используют бактериологический и серологический методы исследования. Целью бактериологического метода являются идентификация возбудителя, определение антибиотикограммы, внутривидовая идентификация (установление серовара, биохимического варианта, фаговара). Материалом для бактериологического метода исследования служат испражнения, ликвор, кровь, моча, иногда червеобразный отросток. Материал для исследования помешают в фосфатный буфер и подвергают холодовому обогащению. Серологическая диагностика проводится постановкой РНГА, с диагностическим титром 1:160. Важное диагностическое значение имеет наблюдение за нарастанием титра антител в динамике.
Какие методы можно использовать для подбора рациональной антибиотикотерапии?
Задача № 40 КАНДИДОЗ
1.Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
грибы рода Candida семьи Cryptococcaceae класса дейтеромицеты. Основным возбудителем является Candida albicans реже - С. tropicales, С. krusei, С. guillermondii, С. lusitaniae. От других грибов они отличаются отсутствием настоящего мицелия.
Грибы рода Candida состоят из овальных почкующихся дрожжевых клеток (4-8 мкм) псевдогиф и септированных гиф. Для Candida albicans характерно образование ростовой трубки из бластоспоры (почки) при помещении их в сыворотку. Кроме этого Candida albicans образует хламидоспоры - толстостенные двухконтурные крупные овальные споры. На простых питательных средах при 25-27 °С они образуют дрожжевые и псевдогифальные клетки.
2. Экологическая ниша Candida и возможные причины развития кандидоза у новорожденных.
передается детям при рождении, при кормлении грудью.
Факторами патогенности грибов рода Candida являются его способность к адгезии и инвазии с последующим цитолизом ткани, а затем - и к лимфогематогенной диссиминации. Candida spp. способны к инвазивному процессу в слизистых оболочках, в первую очередь представленных многослойным плоским эпителием, и реже - однослойным цилиндрическим. Чаще всего инвазивный микотический процесс наблюдается в полости рта, пищеводе, в желудке и кишечнике.
Резорбция в кишечнике продуктов метаболизма грибов рода Candida его плазмокоагулаза, протеазы, липофосфорилазы гемолизин и эндотоксины могут вызвать специфическую интоксикацию и вторичный иммунодефицит.
4. Опишите особенности иммунитета при микозах.
Преобладает клеточный иммунитет. В защите организма от кандид участвуют фагоциты-мононуклеары, нейтрофилы, захватывающие элементы грибов.
5. Какими методами лабораторной диагностики можно воспользоваться?
Можно также проводить серологическую диагностику (реакция агглютинации, РСК, РП, ИФА), антитела к Candida albicans в крови и постановку кожно-аллергической пробы с кандида-алергеном. Применяют также обнаружение антигена Candida albicans
6. Охарактеризуйте препараты для специфической профилактики и лечения.
Выбор препаратов для лечения кандидоза зависит от клинической формы и тяжести заболевания. Для лечения кожно-слизистых форм используют нистатин, леиорин, амфоглюкамин, миконазол. При тяжёлых поражениях с высоким риском диссеминированин назначают курс амфотерицина В или флуконазола
Задача № 39 КЛЕБСИЕЛЛЕЗ
1.Определите таксономическое положение возбудителя пневмонии и охарактеризуйте его биологические свойства.
Представители вида Klebsiella pneumoniae - короткие, толстые, неподвижные грамотрицательные палочки, образующие в отличие от других энтеробактерий выраженные полисахаридные капсулы. Клебсиеллы, так же как другие энтеробактерий, нетребовательны к питательным средам. Они ферментируют глюкозу с кислотой и газом и используют ее и цитрат в качестве единственного источника углерода, а аммиак - источника азота. Подвиды клебсиелл различают по биохимическим признакам. В отличие от вида Enterobacter, К. pneumoniae лишены жгутиков, не синтезируют орнитиндекарбоксилазу, ферментируют сорбит
2. Перечислите факторы патогенности и их роль в патогенезе инфекции.
Факторами патогенности клебсиелл являются:
Белок наружной мембраны,
Они обеспечивают адгезию (прилипание) бактерий на слизистой оболочке, их размножение и колонизацию. Капсула защищает микроб от фагоцитов. Эндотоксин — липополисахарид, который освобождается после разрушения микробной клетки и вызывает появление у больного симптомов интоксикации.
4. Охарактеризуйте постинфекционный иммунитет.
Клебсиеллы вызывают гуморальный и клеточный иммунный ответ.
5. Охарактеризуйте препараты для специфической профилактики и лечения.
Специфическая вакцинопрофилактика клебсиеллезов не разработана. Для лечения применяют антибиотики, из которых цефалоспорины третьего поколения являются наиболее эффективными.
6. Какими методами лабораторной диагностики можно воспользоваться? Охарактеризуйте этапы основного метода.
Основной метод — бактериологический. Чаще используют дифференциально — диагностическую среду К-2 (с мочевиной, рафинозой, бромтимоловым синим), на которой через сутки вырастают крупные блестящие слизистые колонии. Колонии окрашенные (желтые или зеленые). Идентификация культур — по биохимическим свойствам и в РА с К- сыворотками (определение серогруппы).
7. Какие микробиологические методы используют для обнаружения источника инфекции?
Серологические исследования проводят путем постановки развернутой реакции агглютинации с сывороткой крови больных и капсульный и безкапсульним антигенами, а также связывания комплемента (титр 1:40 и выше) и более чувствительной и специфической реакции непрямой гемагглютинации с эритроцитарным клебсиельозним диагностикумом. Для постановки последней сыворотку больных разводят в лунках полистироловых планшет от 1:20 до 1:320 в объеме 0,25 мл и добавляют такой же объем 1% взвеси сенсибилизированных эритроцитов. Учет результатов проводят через 2 ч экспозиции планшет при 37 ° С. Диагностический титр 1:160 и выше. Надежнее результаты получают при постановке реакции в динамике, когда обнаруживают 4-кратное нарастание титра антител.
Задача № 17 КОКЛЮШ
Пациент М., 20 лет, обратился с жалобами на приступообразный кашель в течении 2-х месяцев. При осмотре врач обратил внимание на одутловатость и пастозность лица, отечность век, бледность кожных покровов, периоральный цианоз, признаки эмфиземы легких. Предварительный диагноз : коклюш.
Результаты серологического исследования: антитела к возбудителю коклюша1:160 и паракоклюша 1:640.
1.Определите таксономическое положение возбудителя коклюша и паракоклюша и охарактеризуйте их биологические свойства.
Род BORDETELLA Вид BORDETELLA PERTUSSIS
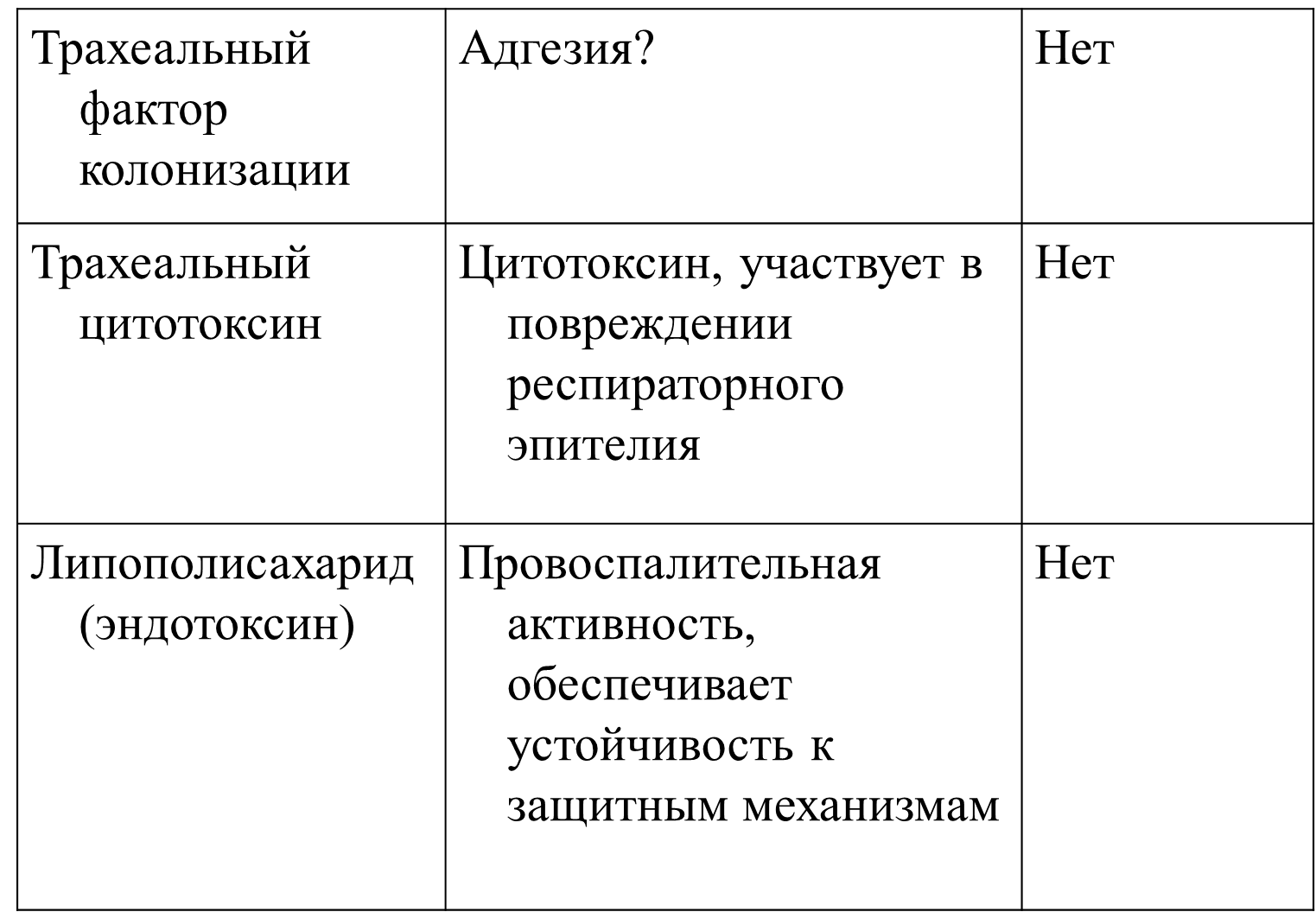
2. Объясните патогенез коклюша на основании знания роли различных факторов патогенности


3. Каковы механизм передачи возбудителя, клинические формы инфекции, стадии заболевания?
Различают три основные формы коклюша: легкую, среднетяжелую и тяжелую. При легкой форме частота приступов от 5 до 15 в сутки; приступы типичные, но короткие; рвота наблюдается относительно редко, общее самочувствие больного не нарушается. При сред нетяжелой форме количество приступов колеблется от 15 до 24; каждый приступ длителен и имеет несколько репризов; часто в конце приступов появляется рвота.
При тяжелой форме коклюша число приступов велико — 25 — 30 в сутки и более; приступы тяжелые и продолжаются иногда до 15 мин, имеют по 10 репризов и более и почти всегда заканчиваются рвотой; отмечается расстройство сна, отсутствие аппетита, вялость, похудание и нередко длительная лихорадка.
4. Объясните механизм действия коклюшного токсина
Опосредует как стадию колонизации, так и токсемическую стадию
- белок с АВ5 структурой:
Участок В – 5 субъединиц S2- S5, отвечает за связывание с рецепторами клеток-мишеней
участок А соответствует субъединице S1, обладает ферментативной активностью – осуществляет АДФ-рибозилирование G-белка, ингибирующего в норме аденилатциклазу
5. Охарактеризуйте постинфекционный иммунитет. Антитела какого класса образуются после вакцинации?
Естественный иммунитет стойкий, повторные заболевания крайне редки. Иммунитет после вакцинации менее стойкий и требует повторной вакцинации
6. Охарактеризуйте препараты для специфической профилактики и лечения.
Единственным надежным средством специфической профилактики является вакцинация. Вакцины против коклюша: Вакцина коклюшно-дифтерийно-столбнячная адсорбированная жидкая; Тетракок; Тританрикс (вакцина для профилактики коклюша, дифтерии, столбняка и гепатита В); Инфанрикс (АаКДС) (бесклеточная вакцина для профилактики коклюша, дифтерии и столбняка)
7. Исходя из исследуемого материала и предложенных иллюстраций, объясните, какие методы лабораторной диагностики коклюша были использованы. Какой метод является наиболее надёжным?
Цель бактериологического исследования:
Выделение чистой культуры и идентификация возбудителя коклюша
1. Тромбоз вен левой голени. Тромбоэмболия лѐгочной артерии.
2. Диагноз поставлен на основании жалоб на одышку, боли в левой половине грудной клетки при кашле и дыхании, кровохарканье, повышение температуры до 38°С, слабость; данных анамнеза: заболела остро 2 дня назад, когда внезапно возник приступ удушья, сопровождающийся болями в левой половине грудной клетки, сердцебиением, была кратковременная потеря сознания; данных объективного осмотра: состояние больной тяжелое, кожные покровы бледно-цианотичные, отѐки нижних конечностей, больше левой, варикозное расширение вен, гиперемия кожи левой голени с цианотичным оттенком, частота дыханий - 26 в минуту, пульс - 110 ударов в минуту, ритмичный малого наполнения, АД - 90/60 мм рт. ст., I тон на верхушке сердца ослаблен, акцент II тона над лѐгочной артерией; инструментального обследования: на ЭКГ зарегистрировано увеличение зубцов Q в III отведении и S в I отведении, подъѐм сегмента ST и отрицательный зубец Т в III отведении, блокада правой ножки пучка Гиса.
- рентгенография органов грудной клетки;
- исследование газов артериальной крови;
- вентиляционно-перфузионная сцинтиграфия лѐгких;
- спиральная компьютерная томография с контрастированием;
- определения уровня Д-димера;
- катетеризация правых отделов сердца;
- УЗДГ сосудов нижних конечностей.
4. - При потере сознания, остановке кровообращения и/или дыхания проводят сердечно- лѐгочную реанимацию.
- Коррекция гипоксии - оксигенотерапия.
- Купирование болевого синдрома.
- Тромболитическая и антикоагулянтная терапия.
- развитие острой массивной ТЭЛА;
- наличие противопоказаний к тромболитической терапии;
- неэффективность уже проведенной тромболитической терапии. Методы хирургического лечения ТЭЛА:
- клипирование нижней полой вены;
- эндоваскулярная катетерная тромбэктомия.
СИТУАЦИОННАЯ ЗАДАЧА 149 [K002052]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 21 года вызвал на дом врача экстренно в связи с жалобами на выделение большого количества алой крови из прямой кишки при дефекации, учащенный стул до 5 раз в сутки, повышение температуры тела до 38°С, общую слабость.
Появление крови в стуле отмечает в течение последних 2-х месяцев, постепенно стал учащаться стул, изменилась консистенция до кашицеобразной, появилась общая слабость, субфебрильная температура, ухудшение в течение 3-х дней.
При осмотре кожные покровы бледные.
АД - 110/70 мм рт. ст. Пульс - 96 в минуту, ритмичный. Язык обложен белым налѐтом.
Живот мягкий, болезненный в левой подвздошной области. Симптомы раздражения брюшины отрицательные.
Пациент направлен в стационар для подбора терапии и дальнейшего обследования с целью уточнения диагноза.
Вопросы:
1. Сформулируйте предварительный диагноз.
2. С какими заболеваниями необходимо проводить дифференциальный диагноз?
3. Какие исследования необходимо выполнить данному больному?
4. Какие группы препаратов могут быть использованы для лечения данного больного?
5. Каковы возможные осложнения у данного заболевания?
СИТУАЦИОННАЯ ЗАДАЧА K002052
1. Язвенный колит, проктосигмоидит, среднетяжѐлая атака.
2. Иерсиниоз, псевдотуберкулѐз, болезнь Крона, дисбактериоз, псевдомембранозный колит.
3. Общий анализ крови, б/х анализ крови (глюкоза, ХС, липиды, К, Nа, Са, белок и фракции, СРБ, ЩФ, ГГТП, билирубин, амилаза, креатинин), копрограмма, общий анализ мочи, фекальный кальпротектин, АНЦА, ASCA, токсин А/В, посев кала на дисбиоз, РНГА с псевдотуберкулѐзным антигеном, иерсиниозным антигеном, УЗИ брюшной полости, ЭФГДС, фиброколоноскопия + биопсия кишечника.
4. В зависимости от степени активности воспаления: препараты 5-Аск системные и местные - ректально, гормоны (Преднизолон, Будесонид) системные и местные - ректально, цитостатики (Метатрексат, Азатиоприн). Генно-инженерная биологическая терапия.
Симптоматическое: спазмолитики, кишечные антисептики, пробиотики.
5. Перфорация кишки, сепсис, анемия, в дальнейшем рак толстого кишечника.
СИТУАЦИОННАЯ ЗАДАЧА 150 [K002053]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Студентка 21 года обратилась в поликлинику с жалобами на периодическую диарею, боль и вздутие живота в течение последних 6 месяцев, необъяснимую потерю веса (около 5 кг). Заметила, что диарея становится не такой выраженной, если она перестаѐт с едой употреблять хлеб.
Также обеспокоена зудящей сыпью на разгибательных поверхностях обоих локтей, спонтанно образующимися небольшими кровоизлияниями в кожу.
Отмечает, что начала чувствовать общую слабость и недомогание последний месяц. При осмотре температура тела - 36,8°С, ЧСС – 80 ударов в минуту, АД - 115/75 мм рт. ст., ЧДД
- 16 в минуту, сатурация О2 - 99%.
Из анамнеза: болеет сахарным диабетом I типа.
По данным общего анализа крови, сывороточного железа, ферритина, свободного трансферина, установлена железодефицитная анемия.
Вопросы:
1. Каковы этиология и патогенез данного заболевания?
2. Какие изменения стула характерны для данного заболевания?
3. Назовите и опишите осложнение (синдром), развивающееся при длительном неконтролируемом течении данного заболевания?
4. Какие исследования необходимо выполнить для подтверждения диагноза заболевания?
5. Каковы основные принципы лечения данного заболевания?
Читайте также:


