Как отличить скарлатину от коксаки

Скарлатина – смертельно опасная болезнь, но благодаря новым медицинским достижениям научились побеждать ее. Сегодня антибиотики помогают избавиться от этой болезни. Но главная опасность – недолеченное заболевание, которое заканчивается осложнениями на сердце в виде ревматизма или на почках нефритом.
Скарлатина – смертельно опасная болезнь, но благодаря новым медицинским достижениям научились побеждать ее. Сегодня антибиотики помогают избавиться от этой болезни. Но главная опасность – недолеченное заболевание, которое заканчивается осложнениями на сердце в виде ревматизма или на почках нефритом.

Вирус от больного человека переходит воздушно – капельным путем, бытовым способом. Клиническая картина болезни похожа на многие вирусы:
- повышение температуры тела;
- увеличение миндалин;
- боли в горле;
- сыпь.
Чтобы правильно диагностировать скарлатину, сдается мазок из зева. Обязательное условие лечения скарлатины у детей - это постельный режим в 21 день и ограничение контактов. Назначаются антибиотики, антигистаминные препараты, витамины, полоскания травами, обильное питье.
Вирус Коксаки – энтеровирусная инфекционное заболевание, которая опасна осложнениями и поражает нервную систему. Передается по воздуху, через грязные руки и посуду.
Наиболее подвержены к заболеванию малолетние дети. И весьма важно определить симптомы вируса Коксаки, иногда они развиваются стремительно:
- с высоким подъемом температуры;
- с тошнотой;
- с рвотой;
- с головными болями;
- язык покрывается белым налетом;
- увеличиваются лимфоузлы, селезенка и печень;
- между пальцами появляются высыпания с зудом.
Эта сыпь обычно проходит за 5 дней и без последствий. При этом заболевании назначается лечение как при обычном ОРВИ - с приемом жаропонижающих медикаментов, иммуномодуляторов, при интоксикации – сорбентов, путем обработки ранок орасептиками. Важное условие - изолирование больного на 1-2 недели до полного прохождения симптомов вируса Коксаки. Пока вакцина не получена и главной профилактической мерой остается соблюдение правил личной гигиены.
Иерсиниоз – кишечная инфекция, передающаяся от животного к человеку и вызывающее токсические и аллергические реакции на многих органах.
Как любую инфекцию, важно вовремя определиться с симптомами и лечением иерсиниоза у детей, во избежание осложнений.
Наблюдаются следующие симптомы:
- повышенная температура;
- озноб и упадок сил;
- головная боль;
- ломота в мышцах.
Вторичными признаками, проявляющимися через 2-3 недели, могут стать сыпь на ногах, руках, лице. При первых симптомах обеспечить постельный режим, дать обильное питье и не давать самостоятельно никаких лекарств до прихода врача для правильной диагностики болезни. Лечение включает в себя левомицетин до 7 дней, антибиотики, при лихорадке назначают цефотаксим.
Все материалы с сайта можно скачивать абсолютно бесплатно. Все материалы проверены антивирусом и не содержат скрытых скриптов.
Материалы в архиве не помечены водяными знаками!
Если материал нарушает чьи-то авторские права, просьба написать нам по обратной связи, указав авторство материала. Мы обязуемся либо убрать материал, либо указать прямую ссылку на автора.
Сайт пополняется материалами на основе бесплатной работы авторов. Eсли вы хотите отблагодарить их за работу и поддержать наш проект, вы можете перевести любую, не обременительную для вас сумму на счет сайта.
Заранее Вам спасибо.
Основное различие между Скарлатиной и болезнью Кавасаки заключается в том, что Скарлатина является инфекционным заболеванием, а болезнь Кавасаки — воспалительным заболеванием.
Скарлатина возникает, когда инфекционный агент вырабатывает эритрогенные токсины у человека, который не обладает нейтрализующими антитоксиновыми антителами. С другой стороны, болезнь Кавасаки является редкой формой васкулита среднего сосуда, который может привести к аневризме коронарной артерии, если не лечить должным образом.
- Обзор и основные отличия
- Что такое Скарлатина?
- Что такое болезнь Кавасаки
- В чем разница между Скарлатиной и Болезнью Кавасаки
- Заключение
Скарлатина возникает, когда инфекционный агент вырабатывает эритрогенные токсины у человека, который не обладает нейтрализующими антитоксиновыми антителами. Стрептококки группы А являются наиболее распространенными патогенами, вызывающими скарлатину. Обычно Скарлатина проходит как эпизодические инфекции, но иногда могут быть эпидемии в местах скопления людей, например, таких как школы.
Клинические особенности
Эта инфекция поражает детей, обычно через 2-3 дня после стрептококковой инфекции глотки. Клинические особенности Скарлатины включают:
Диагностика в основном основана на клинических особенностях и поддерживается культивированием мазков из горла.
Лечение
Назначается антибиотик для противодействия текущей инфекции — феноксиметилпенициллин или парентеральный бензилпенициллин.

Феноксиметилпенициллин
Болезнь Кавасаки (Синдром Кавасаки) является воспалительным заболеванием. Это необычная форма васкулита среднего сосуда, которая может привести к аневризму коронарной артерии, если не его лечить должным образом. Причина заболевания на данный момент неизвестна но, как полагают, это заболевание происходит из-за аутоиммунных реакций. Обычно, эта болезнь поражает детей от 4 месяцев до 6 лет, и пик заболеваемости приходится на первый год жизни.
Клинические особенности
Клинические особенности болезни Кавасаки:
- Дети с болезнью Кавасаки раздражительны и имеют неконтролируемую полноту
- Конъюнктивит
- Цервикальная лимфаденопатия
- Изменения слизистой оболочки — инфицирование слизистой глотки и рта, трещины губ
- Эритема и отек ладоней и ступней
- Спустя несколько недель после эпидермиса ладони и ступней, они начинают шелушиться.
- Иногда воспаление может возникнуть на рубце прививки БЦЖ (прививка против туберкулёза).
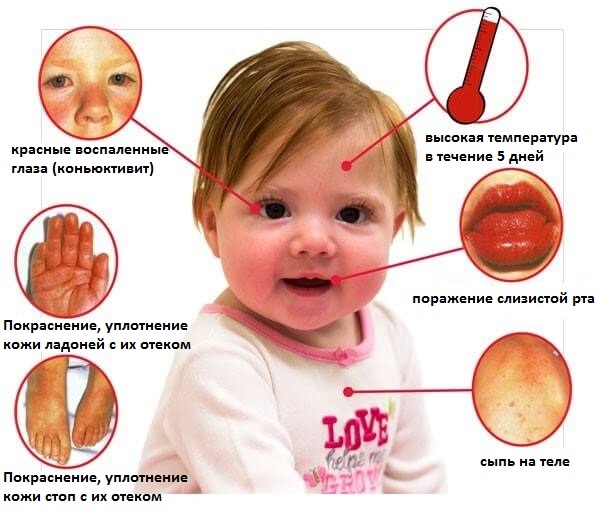
Болезнь Кавасаки
Диагностика
Диагноз болезни Кавасаки возможен в течение первых двух недель. В течение первых двух недель количество лейкоцитов и тромбоцитов продолжает расти вместе с СРБ (С-реактивный белок).
Лечение
- Введение иммуноглобулинов контролирует продолжающиеся воспалительные процессы в течение первых 10 дней.
- Аспирин предотвращает тромбоз. Первоначально, высокая воспалительная доза аспирина дается до тех пор, пока маркеры воспаления не вернутся к исходному уровню. Затем низкую антитромбоцитарную дозу назначают на 6 недель.
- При подтверждении наличия аневризм коронарной артерии необходимо принимать варфарин.
- Если симптомы сохраняются, необходимо принимать вторую дозу внутривенных иммуноглобулинов.
Скарлатина является инфекционным заболеванием, а болезнь Кавасаки — воспалительным заболеванием. В этом основное отличие Скарлатины от болезни Кавасаки. Кроме того, Скарлатина возникает, когда инфекционный агент продуцирует эритрогенные токсины у человека, который не обладает нейтрализующими антитоксиновыми антителами. С другой стороны, болезнь Кавасаки является редкой формой васкулита среднего сосуда, который может привести к аневризме коронарной артерии, если не лечить его должным образом. Существуют и другие различия между Скарлатиной и болезнью Кавасаки в отношении их клинических особенностей, диагностики и ведения.
Скарлатина возникает, когда инфекционный агент вырабатывает эритрогенные токсины у человека, который не обладает нейтрализующими антитоксиновыми антителами, а болезнь Кавасаки является редкой формой васкулита средних сосудов, которая может привести к аневризме коронарной артерии, если ее не лечить должным образом. Скарлатина вызывается инфекционным агентом, а болезнь Кавасаки — воспалительными реакциями. В этом разница между Скарлатиной и болезнью Кавасаки.
Инфекция, вызванная вирусом Коксаки, имеет сезонность и не имеет возрастных ограничений. Чаще всего болеют дети дошкольного возраста. Это обусловлено тем, что гигиена в данном возрасте не всегда достаточна, а пребывание в детском коллективе является фактором, провоцирующим болезнь. В статье расскажем об основных признаках болезни, а также их развитии и угасании в течение первой недели после заражения.
Признаки
Все начинается как обычное острое респираторное заболевание. Недомогание у малыша прогрессирует с каждым днем все сильнее.

Как протекает вирус
Латентный период в среднем не превышает десяти суток. В это время ребенок уже считается заразным, хотя никаких признаков может не быть. Вирус проявляется в течение суток в острой форме. Еще с утра малыш бодр и активен, а к вечеру столбик термометра поднимется до отметки в 38-39 градусов. Особенно внимательно нужно следить за детьми первого года жизни.


Малыш становится капризным, вялым, сонливым, появляется заложенность носа. При проблемах с желудочно-кишечным трактом классическая симптоматика может дополняться сильной рвотой, диареей, вздутием живота.
Все это общие признаки, характерные для любой инфекции, спровоцированной энтеровирусами.
К специфическим признакам Коксаки принято относить:
- сыпь в виде мелких везикул, распространяющаяся на слизистые, участки вокруг рта, ладонях и стопах;
- болевые ощущения в горле, сопровождающиеся дискомфортом во время глотания, свистящим дыханием и сухим давящим кашлем;
- увеличение лимфатических узлов.
При одновременном сочетании этих двух признаков педиатры диагностируют заболевание, связанное с вирусом Коксаки.

На сегодняшний день изучено 2 подвида вируса Коксаки: тип А и В. Последний несет реальную опасность, он поражает головной мозг, провоцирует изменения в сердечных мышечных тканях.
Довольно редкое явление, когда Коксаки ведет себя как полиомиелит:
- нарушается двигательная активность ребенка, вплоть до минимального паралича ног,
- малыш может начать неожиданно хромать.
Как проявляется

Основные места локации:
- ладони,
- стопы,
- пространство между пальцами,
- область около губ.
Сыпь беспокоит больного ребенка, доставляя дискомфорт сильным навязчивым зудом. Язвочки появляются постепенно.
| Период | Характер сыпи |
|---|---|
| 2 день течения болезни | Розовые мелкие пятна, бесконтурные. Они быстро становятся яркими, превращаясь в пузырьки. Кожные покровы вокруг везикул изменениям не подвергаются. Подобная сыпь характерна для аллергических высыпаний, кори, краснухи, скарлатины. Зудящие ощущения появляются в первые часы с момента появления папул. |
| 3 день | Высыпания превращаются в пузырьки с жидкостью внутри. Напоминают высыпания при ветрянке. Малыш страдает невыносимым зудом, чешется, кричит, мечется по кровати. Приступы обостряются ночью. |
| 4 день | Язвочки начинают прорываться, частично бледнеют. Кожные покровы с обильными высыпаниями становятся сухими, кожа лопается, шелушится и начинает сходить. Очень активно процесс идет на стопах и ладонях. Зуд утихает. |
| 5-7 день | Сыпь менее заметна, бледнеет, постепенно сходит на нет. Небольшие локации могут оставаться еще непродолжительное, кожа продолжает отслаиваться. Процесс обновления кожных покровов может занять до 10 дней. |
Фото горла ребенка:

Формы
Существует несколько форм протекания болезни: влияет интенсивность синдромов, длительности заболевания и степень поражения систем организма.
Выделяют следующие формы:
Недуг может протекать волнообразно, с рецидивами и осложнениями. Самой легкой считается первая форма: выздоровление наступает на 10 сутки с полным исчезновением симптомов.

Далее классификация предполагает разделение по преобладающему синдрому:
Полезное видео
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
Существует группа заболеваний, которыми человек болеет преимущественно в раннем возрасте. Одни из них вызывают энтеровирусы, их много. Самым заразным считается вирус Коксаки. Он передается контактным и воздушно-капельным путем. При близком общении с вирусоносителем заражение возникает в 95% случаев. Энтеровирусы медики называют многоликими, их попадание в организм человека может спровоцировать появление разных симптомов. Так, например, довольно часто диагностируется покраснение горла при Коксаки, появление на верхнем небе единичных или групповых высыпаний. Внешне они похожи на стоматит, но это совсем иное заболевание.

Как часто поражается горло, каким штаммом

Форма заболевания, при которой поражается горло
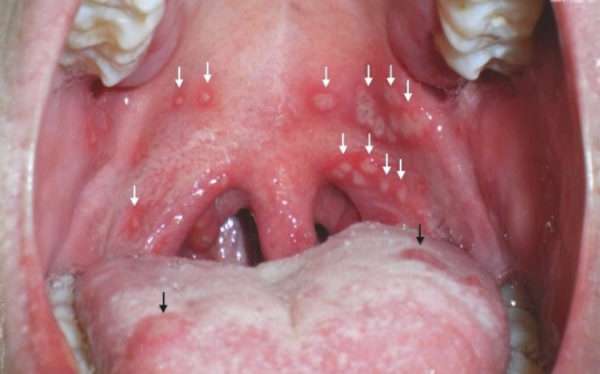
Чаще всего поражение горла возникает при течении герпетической ангины. Ее вызывают серотипы 2, 4, 5, 6, 8, 10. Герпангина может протекать как самостоятельное заболевание или являться частью клинической картины бостонской экзантемы, эпидемической миалгии, асептического менингита.
Характерные симптомы
Описываемое заболевание всегда имеет острое начало. На вторые сутки после попадания в организм человека вируса наблюдается повышение температуры тела до высоких показателей (39-40 градусов), оно сохраняется двое суток. Затем развивается интоксикация. У многих больных она вызывает слабость, сильные головные боли, боли в животе, рвоту. В горле одновременно с этим появляются следующие характерные изменения:
- На слизистой оболочке, которая покрывает миндалины, на мягком небе, небных дужках, на язычке формируются единичные или очаговые высыпания. Сначала это мелкие папулы, которые потом превращаются в пузырьки. Через два дня они лопаются, из них выливается содержимое и образуется эрозия, покрытая серо-белым налетом. Течение процесса сопровождается зудом и умеренной болезненностью в горле. Она возникает при глотании. Однако в тяжелых случаях возникает выраженная мучительная боль, сопровождающаяся обильным отделением слюны.
- Миндалины не увеличиваются в размерах.
- Увеличиваются в размерах только региональные лимфоузлы.

На седьмые сутки все изменения исчезают.
По длительности процесс проявления описанных выше симптомов может занимать до полутора недель. Высокая температура держится пару суток, симптомы лихорадки беспокоят больного примерно пять дней. Уже в первый день острого течения болезни можно увидеть у ребенка покраснение миндалин и дужек, на вторые сутки на месте покраснений появляются белесоватые узелки размером до 4 мм. На третий день папулы набухают и превращаются в пузырьки. На четвертый они лопаются, во время течения пятых суток начинается заживление язвочек.
Существует несколько болезней горла, при которых становится возможной схожая симптоматика. Только опытный врач умеет различать герпангину от стоматита и гингивита. При стоматите изъязвления появляются на всей площади слизистой ротовой полости (на внутренних стенках щек, губ, деснах, на твердом небе). Внешне они схожи с папулами герпангины, но имеют ярко выраженную местную болезненность. При стоматите болит сама язвочка, при герпангине все горло. Во время глотания боль усиливается. В остальное время горло сильно зудит. Именно этот симптом является определяющим при постановке правильного диагноза.
Гингивит приводит к покраснению десен. Во время его течения изъязвления не появляются. Обычная ангина провоцирует увеличение в размерах миндалин, при герпангине такие изменения не наблюдаются. Важно научиться различать клиническую картину ОРВИ и герпангины. Во время течения инфекций вирусного характера (не Коксаки) у больного ребенка появляется насморк, сухой кашель, чувство першения в горле. Но высыпаний в глотке нет.
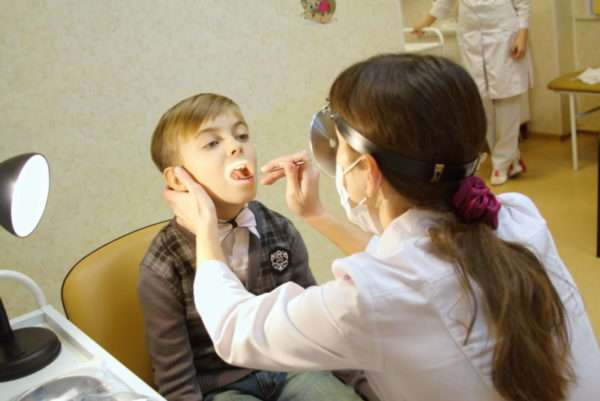
Если в горле появилась сыпь, посещение ЛОР врача становится обязательным. Он сможет после тщательного осмотра без труда поставить правильный диагноз. В случае появления сомнений, специалист назначит проведение некоторых лабораторных анализов. Больного попросят сдать мочу, кровь, слюнные выделения. Данный материал позволит выявить возбудителя болезни и назначить адекватное лечение.
Как облегчить симптомы
Если заболевание не лечить, оно само пройдет через неделю. Но для предотвращения появления возможных осложнений, стоит получить консультацию у ЛОР врача. Дети достаточно трудно переносят любое недомогание, поэтому сегодня разработаны эффективные терапевтические схемы, позволяющие облегчить симптоматику заболевания. Для этого используют:
- жаропонижающие средства при гипертермии,
- анальгетики при мышечных болях,
- антигистаминные препараты для уменьшения отека и устранения зуда,
- антисептические растворы для полоскания горла, небные участки поражения лучше смазывать жидкостью Кастелла или раствором 2% Лидокаина,
- для укрепления иммунитета в повышенных дозах назначается витамин С, витамины группы В,
- когда заболевание сопровождается выраженной интоксикацией, больному проводится детоксикация (внутривенно вводятся водно-солевые растворы и глюкоза).
Строго запрещено во время течения герпангины проводить ингаляции, делать ребенку мокрые и сухие компрессы. Подобные действия усилят размножение вируса и поспособствуют его распространению по всему организму.

Госпитализации подлежат только те, у кого герпангина протекает на фоне миокардита или менингита. Остальных детей лечат дома. Из-за высокой контагиозности вируса Коксаки больного ребенка важно изолировать в отдельной комнате. Родители должны обеспечить ему обильное питье и соблюдение диеты.
Особенность питания
На начальных этапах болезни ребенок часто отказывается от пищи: горло болит, зудит, любой глоток усиливает интенсивность подобных проявлений. В этот период насильно кормить малыша не нужно. Больному показано обильное питье, которое помогает своевременно выводить из организма токсины. Полезным считается отвар из шиповника, зеленый чай с лимоном. Соки и газировки давать нельзя в их составе могут содержаться компоненты, способные раздражать пораженные сыпью участки горла.
Болезненное состояние быстро проходит, уже на вторые сутки после спада высокой температуры тела малыш сам может попросить его покормить. В период до полного выздоровления ему необходимо давать теплую жидкую пищу, все твердые продукты важно предварительно перетирать до кашеобразного состояния. Врачи рекомендуют родителям готовить легкоусвояемую еду, богатую витаминами, умеренно ограничивать белки и жиры, организовывать режим питания таким образом, чтобы ребенок ел пять-шесть раз в сутки небольшими порциями.
Заключение
Подводя итоги, нужно еще раз выделить характерные проявления герпангины: она начинается остро, инфекция протекает стремительно, бурно, но недомогание сравнительно быстро заканчивается. Прогнозы на выздоровление всегда благоприятные. Опасение вызывают формы болезни, при которых клиническая картина развивается с появлением симптомов миокардита, менингита, энцефалита.
Читайте также:


