Интертригинозная стрептодермия стрептококковая опрелость
Определение.Интертригинозная стрептодермия (стрептококковая опрелость, стрептококковое интертриго) - диффузное серозно-гнойное воспаление кожи с образованием пузырей, развивающееся в пахово-бед-ренных и межъягодичных складках, в подмышечных впадинах, в складках живота и шеи у тучных субъектов, реже - в межпальцевых складках стоп, иногда — кистей.
Этиология и патогенез.Возбудитель заболевания — β-гемолити-ческий стрептококк группы А. Процесс представляет собой стрептококковое поражение кожи, предрасполагающими причинами которого являются усиленные пото- и салоотделение, бели, недержание мочи, выделения из свищей, геморрой, согревающие компрессы, недостаточное высушивание складок кожи после купания и т. д. Иногда играет роль выделение сахара с потом у больных диабетом.
Клиническая картина.Клинически стрептококковое интертриго представляет собой влажную эрозивную поверхность, образовавшуюся в результате вскрытия фликтен, окаймленную воротничком рогового слоя. Границы ее четкие, крупнофестончатые. В глубине складки продольно располагаются поверхностные, некровоточащие трещины. Очаги поражения обладают периферическим ростом, происходящим путем отслойки рогового слоя. За пределами соприкасающихся участков кожи клиническая картина приобретает вид импетиго. Субъективные ощущения выражаются в виде зуда (реже отмечаются боли, жжение).
Диагностиказаболевания проводится на основе характерной клинической картины (большие фестончатые влажные эрозии, расположенные в крупных складках кожи). В сложных случаях используется лабораторная диагностика (микроскопический или культуральный методы).
Дифференциальный диагноз.Стрептококковую опрелость следует дифференцировать с интертригинозным кандидозом (дрожжевой опрелостью).
Лечение.Общая терапия проводится при наличии осложнений (лимфангит, лимфаденит) или хронически-рецидивирующем течении заболевания и включает в себя назначение антибиотиков и стимулирующих средств.
Физиотерапия назначается после снятия островоспалительных явлений и прекращения мокнутия в виде УФО эритемными дозами на пораженные участки кожи.
Наружная терапия. При мокнутии - примочки и влажно-высыхающие повязки с дезинфицирующими и противовоспалительными средствами (2% раствор борной кислоты, 2% раствор резорцина, жидкость Алибура и др.). После прекращения мокнутия и снятия островоспалительных явлений используют пасты с дезинфицирующими и противовоспалительными средствами (2% генцианвиолетовая, этакридин-борно-нафталановая, 2% метиленовая), возможно применение кремов, содержащих глюкокортикостероиды и дезинфицирующие средства. В упорно протекающих случаях, характеризующихся развитием хронического воспаления, применяют мази с разрешающими и дезинфицирующими средствами — 5-10% серно-дегтярную, мазь Вилькинсона, 10% ихтиоловую. Поскольку интертригинозную стрептодермию не всегда удается отдифференцировать от интертригинозного кандидоза, следует применять препараты, действующие как на стрептококки, так и на дрожжеподобные грибы.
ХРОНИЧЕСКАЯ ДИФФУЗНАЯ СТРЕПТОДЕРМИЯ Определение.Хроническая диффузная стрептодермия представляет собой обширный хронический очаг серозного или серозно-гнойного воспаления, диффузно поражающий кожу голени, реже — волосистой части головы.
Этиология и патогенез.Заболевание представляет собой стрептококковое или стрепто-стафилококковое заболевание кожи, своеобразие клинической картины и хроническое течение которого обусловлены стойкими местными нарушениями кровообращения, которые вызывают гипоксию тканей кожи. Чаще всего они бывают связаны с постоянным переохлаждением голеней или головы, варикозным расширением вен, ежедневным длительным пребыванием на ногах и т.п.
Клиническая картинахарактеризуется гиперемией, нередко застойной, незначительной инфильтрацией, четкими крупнофестончатыми
Диагностикахронической диффузной стрептодермии основывается на особенностях клинической картины (крупная влажная эрозия, местами покрытая гнойно-геморрагическими корками и крупнопластинчатыми чешуйками, которая расположена чаще всего в области голеней и нередко у пациентов с нарушением трофики нижних конечностей).
Дифференциальный диагнозпроводят с микробной экземой.
Лечение.Общая терапия. Из средств общего лечения применяются внутримышечные инъекции 10% раствора глюконата кальция по 10 мл ежедневно или через день, антигистаминные препараты, витамины (В,, В6, С, Р, РР), иммуностимулирующая терапия (аутоге-мотерапия, пирогенал, метилурацил, тактивин, реаферон), а также антибиотики широкого спектра действия (ампициллин, азлоциллин, амоксиклав).
Физиотерапия осуществляется также как при интертригинозной стрептодермии.
Наружная терапия. При мокнутии, рекомендуется применение примочек и влажно-высыхающих повязок с растворами с дезинфицирующих и вяжущих средств (0,25% раствор нитрата серебра, 2% растворы резорцина, борной кислоты, жидкость Алибура). На корки — мази с дезинфицирующими средствами. После снятия островоспалительных явлений и прекращения мокнутия используют пасты с дезинфицирующими и противовоспалительными препаратами (этакридин-борно-нафталановая, 2% метиленовая, 3-5% ихтиоловая), возможно использование кремов, содержащих глюкокортикостероиды и дезинфицирующие средства. В стадии хронического воспаления, торпидного течения, показаны мази с разрешающими и дезинфицирующими средствами — серно-дегтярно-нафталано-вая, деготь и нафталан в равных частях.
ЭКТИМА
Определение.Эктима — острое серозно-гнойно-некротическое воспаление кожи, развивающееся в результате попадания микроорганизмов в глубину кожи (под эпидермис) и вызывающее некроз дермы с образованием изъязвления.
Этиология и патогенез.Эктима может быть не только стрептококковой, но и стрепто-стафилококковой, стафилококковой, а в исключительных случаях — гонококковой. Проникновение инфекции в глубину кожи обусловленно микротравмами и главным образом расчесами в связи с вшивостью, чесоткой и другими зудящими дерматозами. Заболевание нередко развивается на фоне снижения иммунной реактивности, обусловленного гиповитаминозами, стрессами, хроническими ин-теркуррентными заболеваниями.
Клиническая картина.В связи с особенностями этиопатогенеза заболевание начинается с формирования не фликтены, а глубокого, на фоне воспалительного инфильтрата, пузыря или эпидермо-дермальной пустулы величиной с крупную горошину и более. Пузырь или пустула быстро ссыхается в серозно-геморрагическую или гнойно-геморрагическую корку, погруженную в толщу кожи и окаймленную зоной неяркой гиперемии. По удалении корки обнаруживается язва с отвесными краями, заполняющаяся со временем грануляциями. Эктимы обычно бывают множественными, нередко линейными (по ходу расчесов); излюбленная локализация — нижние конечности и ягодицы. У нечистоплотных людей, при наличии застойных явлений в голенях, у ослабленных больных заболевание без лечения может приобрести хроническое течение.
Диагностикаэктимы проводится на основе характерной клинической картины (инкрустированные в кожу гнойно-геморрагические корки, а также поверхностные округлые язвы, расположенные в области нижних конечностей).
Дифференциальный диагноз.Вульгарную эктиму следует дифференцировать с хронической пиококковой язвой, остро некротизирую-щимся типом кожного лейшманиоза, индуративной эритемой и сифилитической гуммой.
Лечение.Общая терапия. Из общего лечения назначают витамины (А, В,, В(,, С, Р) и стимулирующую терапию (аутогемотерапия, ме-тилурацил, пирогенал, тималин). При распространенном процессе, осложненном течении применяют антибиотики широкого спектра действия.
Физиотерапия осуществляется аналогично лечению стрептококковой опрелости и хронической диффузной стрептодермии.
Наружная терапия. Кожа вокруг пораженных участков протирается дезинфицирующими спиртами или обрабатывается анилиновыми красителями. Покрышки фликтен удаляются, а на корки накладываются мази с дезинфицирующими средствами. После снятия покрышек пузырей или отхождения корок применяют примочки или влажно-высыхающие повязки с дезинфицирующими и противовоспалительными средствами (1 % р-р нитрата серебра, 2% р-р борной кислоты, 1 % р-р резорцина). На высушенную язву накладывают те же мази с дезинфицирующими средствами. При слабой наклонности к заживлению применяют мазь Микулича, ируксол, левосин, 10% мазь метилурацила.
Стрептодермия у детей – группа стрептококковых инфекций кожи, характеризующихся высокой контагиозностью и наличием первичных элементов – фликтен. Стрептодермия у детей начинается с появления на коже пузырьков, заполненных секретом, которые затем превращаются в гнойнички и подсыхают в корочки. Элементы склонны к периферическому росту; на месте отделившейся корочки остается пятно. Стрептодермия у детей диагностируется детским дерматологом на основании клинической картины и бактериологического посева. В лечении стрептодермии у детей используются местная обработка кожи противомикробными мазями и анилиновыми красителями; системная антибактериальная и иммуномодулирующая терапия; УФО, вскрытие фликтен.
Общие сведения
Стрептодермия у детей – общее понятие, объединяющее различные формы стрептококковых пиодермитов с преимущественным поражением гладкой кожи. К группе стрептодермий относятся стрептококковое импетиго, буллезное импетиго, щелевидное импетиго (заеда, ангулярный стоматит), простой лишай (сухая стрептодермия у детей), турниоль (импетиго ногтевых валиков), стрептококковая опрелость (интертригинозная стрептодермия у детей), эктима обыкновенная, поверхностная паронихия, сифилоподобное папулезное импетиго, хроническая диффузная стрептодермия.
В детском возрасте встречаются не все из перечисленных форм стрептококковой инфекции, однако распространенность стрептодермии достигает 50-60% от всех пиодермий. Высокая степень заразности и нередко рецидивирующий характер течения делают проблему профилактики и лечения стрептодермий у детей актуальной для педиатрии и детской дерматологии.

Причины стрептодермии у детей
Возбудителем стрептодермии у детей является гемолитический стрептококк, который часто выступает в содружестве со стафилококком. В целом эти возбудители представляют собой типичных представителей условно-патогенной микробной флоры кожного покрова. Хорошо развитый местный иммунитет, ненарушенные кожные покровы, нормальное функционирование иммунной системы сдерживает распространение и размножение стрептококка.
Развитию стрептодермии у детей всегда предшествует нарушение целостности кожного покрова (ранки, ссадины, царапины, расчесы, укусы насекомых, потертости и пр.), изменение местного и общего иммунитета. Более упорное течение стрептодермии наблюдается у детей, страдающих хроническими кожными заболеваниями (дерматитами, дерматомикозами, экземой, чесоткой, педикулезом, почесухой), аллергией, сахарным диабетом, ринитами и отитами с выделениями из носовых ходов и ушных раковин, раздражающими кожу. Нарушение иммунологической реактивности наблюдается у недоношенных и часто болеющих детей, при общих инфекциях, диспепсии, гипотрофии, анемии, авитаминозе, гельминтозах и пр. Возникновению и распространению стрептодермии у детей может способствовать плохой уход, несоблюдение правил личной гигиены, локальное воздействие низких или высоких температур (обморожения или ожоги), отсутствие лечения, постоянные контакты пораженных участков кожи с водой.
Стрептодермия у детей нередко протекает в виде эпидемической вспышки в детском коллективе (детском саду, школе, лагере, детских секциях). Источником инфекции выступает больной стрептодермией ребенок; заражение окружающих происходит при тесном контакте – совместном использовании игрушек, посуды, полотенец, постельного белья, поцелуях и т. д. Инкубационный период при стрептодермии у детей может составлять от 2-х до 10 дней.
Симптомы стрептодермии у детей
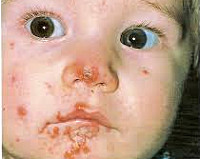
Излюбленной локализацией воспаления у детей является кожа лица, кистей и других открытых участков кожи. Заболевание начинается с появления на гиперемированном фоне или внешне не измененной коже первичного морфологического элемента стрептодермии – фликтены диаметром от 1 до 2-3 мм, окруженной воспалительным ободком. Вначале фликтена представляет собой напряженный пузырек, который вскоре становится дряблым, а его содержимое из светлого серозного превращается в мутное или гнойное. В дальнейшем фликтены подсыхают в корочки медово-желтого цвета, после слущивания которых остается розовое пятно.
Отдельные фликтены могут быть изолированы друг от друга участками здоровой кожи или увеличиваться в размерах за счет роста по периферии и сливаться. Развитие элементов сопровождается сильным зудом, из-за чего дети расчесывают кожу, распространяя инфекцию на здоровые участки, где образуются новые фликтены. Длительность течения стрептодермии у детей составляет 3-4 недели.
Данная форма стрептодермии у детей также носит название заеды или ангулярного стоматита. Фликтены обычно локализуются в уголках рта, реже - у крыльев носа или в уголках глаз. На месте вскрывшихся пузырей образуются неглубокие трещины, покрытые корочками желтоватого цвета.
Данный вид стрептодермии у детей протекает с зудом в области рта, слюнотечением, жжением, болью при приеме пищи. Затяжному течению щелевидного импетиго способствует кариес, ринит, конъюнктивит, привычка облизывать губы. Инфекция легко передается через поцелуи, общую посуду, поэтому часты семейные случаи заболевания.
Эта форма стрептодермии у детей относится к сухой разновидности стрептококкового импетиго, т. е. протекает без образования фликтен. Инфекция поражает лицо (периоральную область, щеки, подбородок), реже – кожу туловища и конечностей.
При этом в очагах поражения образуются отграниченные очаги круглой или овальной формы бело-розового цвета, покрытые мелкими сухими чешуйками. После пребывания на солнце элементы уменьшаются или исчезают полностью, однако пораженные участки кожи пигментированы слабее, из-за чего кожа приобретает пестрый вид.
Сухая стрептодермия у детей обычно возникает осенью или весной, часто в виде эпидемических вспышек в детских коллективах.
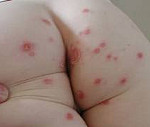
При интертригинозной стрептодермии у детей воспалительные элементы располагаются в складках живота, пахово-бедренной, межъягодичной, подмышечной области, за ушными раковинами. Первичные элементы – фликтены сливаются в мокнущие эрозированные поверхности. Очаги поражения имеют ярко-розовый цвет, фестончатые границы и ободок по периферии. Вокруг основного очага располагаются отсевы в виде отдельных элементов, находящихся на разных стадиях эволюции (везикул, пустул, корок).
В кожных складках нередко образуются болезненные трещины и эрозии, резко нарушающие самочувствие ребенка. Этот клинический вариант стрептодермии у детей склонен к хронизации, часто отягощается присоединением вторичной грибковой инфекции.
Вульгарная эктима у детей относится к глубоким стрептодермиям кожи. В большинстве случаев развивается у ослабленных и часто болеющих детей, при плохом гигиеническом уходе за кожей, зудящих дерматозах. Элементы стрептодермии локализуются на голенях, бедрах, ягодицах, пояснице, реже - верхних конечностях и туловище.
Вначале в месте внедрения инфекции образуется фликтена или пустула с серозно-кровянистым или серозно-гнойным содержимым, которая быстро подсыхает в мягкую желтовато-бурую корку. При снятии корки обнажается глубокая, болезненная язва, дно которой покрыто грязно-серым налетом. Через 2– 4 недели на месте язвы образуется пигментированный рубец.
К тяжелой форме язвенной стрептодермии у детей относятся прободающая и некротическая (гангренозная) эктима: в этих случаях язвы могут проникать глубоко в дерму и подкожно-жировую основу.
Рассмотренные выше формы стрептодермии у детей нередко сопровождаются нарушением общего состояния, повышением температуры, регионарным лимфаденитом.
Диагностика стрептодермии у детей
Диагностика стрептодермии у детей относится к компетенции детского дерматолога. Опытный специалист может определить клинический вариант стрептодермии у ребенка, основываясь на клинических проявлениях инфекции кожи (наличии типичных морфологических элементов - фликтен, корок, трещин, эрозий, язв).
Для подтверждения диагноза стрептодермии у детей и исключения заболеваний со сходными кожными проявлениями выполняется микроскопическое исследование соскобов с кожи на грибы, бактериологический посев отделяемого, производится осмотр кожи под лампой Вуда.
Дифференциальная диагностика стрептодермии у детей проводится с простым герпесом, ветрянкой, стафилококковой пиодермией, пузырчаткой новорожденных, кандидозом кожи, экземой. Вульгарную эктиму следует отличать от сифилитических язв, колликвативного туберкулеза кожи, для чего проводится RPR-тест и туберкулиновые пробы.
При рецидивирующем течении стрептодермии у детей необходимо обследование ЖКТ (консультация детского гастроэнтеролога, копрограмма, ФГДС, УЗИ органов брюшной полости, анализ кала на яйца гельминтов и т. д.).
Лечение стрептодермии у детей
В зависимости от тяжести течения стрептодермии у детей лечение может включать системную терапию или ограничиваться только местными процедурами. При назначении системной терапии используются антибиотики пенициллинового ряда (амоксиклав, флемоксин-солютаб) и макролиды (сумамед), пробиотики, поливитамины, иммуномодулирующая терапия, УФОК.
Местное наружное лечение стрептодермии у детей предполагает вскрытие фликтен, обработку пораженных участков кожи спиртовыми растворами анилиновых красителей и антисептиками, наложение мазевых повязок (с левомеколем, эритромициновой, линкомициновой мазью).
При вульгарной эктиме местно на язвенные элементы проводятся аппликации ферментов до полного очищения от гноя; затем накладываются повязки с противомикробными мазями. Окружающий инфильтрат смазывают ихтиоловой или ихтиоло-камфорной мазью, винилином и др. В стадии эпителизации язвы проводится физиолечение - УФО, УВЧ, лазеротерапия.
Дети, больные стрептодермией, должны быть изолированы от коллектива; на контактных лиц накладывается 10-дневный карантин. В течение всего времени заболевания исключаются контакты пораженных участков кожи с водой.
Прогноз и профилактика стрептодермии у детей
В большинстве случаев стрептодермия у детей поддается полному излечению. Рецидивирующее, хроническое или тяжелое течение стрептодермии наблюдается у ослабленных и социально неблагополучных детей.
Профилактические меры предполагают содержание кожных покровов ребенка в чистоте, исключение микротравм кожи, лечение дерматозов и сопутствующих соматических заболеваний. Ввиду высокой контагиозности стрептодермии необходимо своевременное выявление и изоляция заболевших детей педиатром, работающим в детском учреждении.
Описание
Стрептодермия интертригинозная относится к числу инфекционных заболеваний, развитие которых провоцируется стрептококковой микрофлорой. В результате начала интенсивной жизнедеятельности микроорганизмов, на поверхности кожного покрова начинают образовываться шелушащиеся участки, а также небольшие гнойные элементы округлой формы. Есть вероятность изменения размеров очагов – изменения могут происходить как на один миллиметр, так вплоть и до десяти сантиметров.

Данное заболевание обладает способностью развиваться и после внедрения патогенного возбудителя (бета-гемолитический стрептококк группы А). Ученым удалось определить, что именно данный микроорганизм и выступает в виде патогенного для почек и сердца, в результате чего есть риск начала развития аутоиммунных заболеваний, может образоваться и аллергический дерматит.
Спровоцировать начало развитие данного заболевания могут и следующие причины – наличие хронических заболеваний, сильная интоксикация организма, резкое снижение естественной защитной системы организма (иммунитета), гиповитаминоз, сильное переутомление, длительное голодание либо частое пребывание в стрессовых ситуациях.
В результате длительного воздействия на кожу человека определенных факторов внешней среды, происходит значительное снижение защитной функции кожного покрова. К числу таких воздействий может относиться серьезное нарушение процесса кровообращения (к примеру, образование варикозного расширения вен), загрязнение кожи, резкие перепады очень высоких и низких температур.

Также, спровоцировать развитие стрептодермии могут и микротравмы кожного покрова, в результате чего внутрь организма способны проникнуть патогенные микроорганизмы. К числу таких травм относятся сильные потертости, уксусы насекомых или животных, расчесы, ссадины и многое другое.
Так как данное заболевание носит инфекционный характер, оно является заразным. Следовательно, заражение может произойти бытовым путем либо во время непосредственного контакта с больным, в результате использования общих бытовых предметов.
При развитии данного заболевания, практически во всех случаях полностью отсутствуют какие-либо субъективные ощущения. Однако, в некоторых случаях пациенты могут жаловаться на появление сильного чувства зуда либо ощущения сухости кожи.
Симптомы
При начале развития данного заболевания, на поврежденных участках кожного покрова, начинают появляться покраснения с резкими границами, которые постепенно переходят в мокнутие. Дальше начинают образовываться гнойные пузырьки либо кровоточащие трещинки, имеющие линейное расположение.

В случае начала угасания воспалительных явлений, непосредственно на месте очагов воспаления, начинают появляться отрубевидные шелушения. Довольно часто, в результате начала обратного периода, пузырьки и трещинки будут покрываться тоненькой корочкой, в результате повреждения которой происходит рецидив обострения стрептодермии. В некоторых случаях проявление внешних симптомов заболевания может сопровождаться повышением температуры тела, а также значительным увеличением и лимфатических узлов.
В результате развития хронической формы интертригинознойстрептодермии, есть риск начала образования нейродермита либо экземы. Довольно частым осложнением является появление лимфаденита либо лимфангита.
Диагностика
Наличие такого неприятного кожного заболевания, как интертригинознаястрептодермия, опытный специалист диагностирует довольно легко, с учетом ярко проявляющейся клинической картины.
При развитии данного заболевания, на поверхности кожного покрова больного начинают проявляться характерные пятна либо шелушащиеся гнойные элементы.
Благодаря проведению микроскопического анализа взятых с участков поражения соскобов либо образцов тканей, врач может провести дифференциальную диагностику с такими кожными заболеваниями, как чесотка, псориаз, грибковое поражение кожного покрова (к примеру, кандидоз либо другое заболевание), а также токсидермии. Не следует проводить рассмотрение, как мокнущую экзему кожных складок,интертригинознуюстрептодермию.
Профилактика
Для профилактики вероятности развития такого неприятного кожного заболевания, как интертригиознаястрептодермия, в обязательном порядке, необходимо строго придерживаться довольно простых правил личной гигиены, а также после приема душа, надо проводить тщательное обсушивание всех естественных складок кожи (это нужно делать после каждой водной процедуры).

В том случае, если были получены разнообразные микротравмы кожного покрова (к примеру, укусе насекомого, порез либо ссадина), необходимо проводить их незамедлительную обработку с применением разнообразных современных антисептических средств.
Одной из самых важных профилактических методик такого заболевания как интертригиознаястрептодермия, является проведение своевременного лечения всех внутренних заболеваний, которые могут параллельно развиваться. Также важное значение имеет и ведение здорового образа жизни, у больного должно быть правильное и сбалансированное питание. Необходимо регулярно заниматься укреплением иммунитета, проводить разнообразные закаливающие процедуры.
Лечение
Во время лечения не только интертригинознойстрептодермии, но и других разновидностей стептодермии, в обязательном порядке должно вестись строгое наблюдение больного опытным врачом, который в случае необходимости может проводить корректировку лечения. Это правило необходимо соблюдать обязательно и при лечении маленьких детей. Только опытный врач-дерматолог сможет подобрать правильное, эффективное, а главное, безопасное лечение, при котором будут выбираться препараты с учетом индивидуальных особенностей течения заболевания и состояния организма больного.

Во время курса лечения интертригинозной стрептодермии может назначаться и наружная терапия. При условии начала локального распространения очагов поражения, практически во всех случаях, бывает достаточно проведения только наружного местного лечения.
Врач проводит вскрытие фликтенов, дезинфицируется поверхность поврежденного кожного покрова. Не только очаги поражения, но и кожу, прилегающую к ним, в обязательном порядке, необходимо обрабатывать специальным раствором фукорцина либо анилиновых красителей. Дальше, на подсушенные участки поврежденных кожных покровов, будут накладываться специальные дезинфицирующие повязки, также могут применяться и лечебные пасты, присыпки, мази, содержащие антибиотики (салициловая, эритромициновая либо линкомициновая мазь).
Также врач может назначить и использование специальных сульфаниламидных препаратов, производные нитрофурана. В том случае, если у пациента будут обнаружены заболевания, которые способствуют дальнейшему развитию интертригинознойстрептодермии, назначается их незамедлительное лечение (к примеру, к числу таких заболеваний могут относиться ожирение, геморрой, а также сахарный диабет).
Если заболевание протекает в острой форме, для его лечения будет достаточно проведения специальных лечебных водных процедур. Также, в обязательном порядке, чтобы предотвратить дальнейшее распространение инфекции, у больного должны быть строго индивидуальные предметы быта, важное значение имеет и частая смена белья. В качестве дополнительных дезинфицирующих мероприятий для очагов поражения при интертригинознойстрептодермии, может быть назначено и местное УФО. В случае наличия тенденции к экзематизации, больному будет назначен прием специальных антигистаминных препаратов, а также использование мазей Лоринден-С, Локакортен-виоформ, Дермозолон, Оксикорт.

В то время, когда произошло образование начальной стадии обратного процесса, необходимо регулярно обрабатывать поврежденные участки кожного покрова специальными дезинфицирующими растворами, к числу которых относится перманганат калия, салициловая кислота, фукорицин, борная кислота, и многие другие. Также надо подсушивать кожу с использованием присыпки, содержащей уникальные противомикробные компоненты, для того, чтобы в будущем предупредить вероятность развития рецидива данного заболевания.
В том случае, если у врача возникают сомнения в истинной природе возбудителя образования такого поражения кожи, либо есть подозрение на наличие смешанной пиодермии, может быть назначено и использование такого комплексного препарата, как Тридерм, который обладает не только антибактериальным, но и противогрибковым, а также противовоспалительным действием.
В случае необходимости больному будет назначаться и проведение системной терапии интертригиознойстрептодермии. Итак, если у пациента наблюдаются обширные участки поражения кожного покрова, а также нарушено общее состояние больного, будет назначаться применение системной антибиотикотерапии.
В результате этого происходит значительное усиление ранее назначенного местного лечения благодаря приему таблеток сульфаниламидных препаратов либо антибиотиков, может проводиться подкожное введение назначенных антибактериальных препаратов.
Помимо вышеперечисленных методик лечения будут предприниматься и целые комплексы мер, предназначенных для повышения естественных защитных сил организма пациента. К числу таких мер относится прием витаминных комплексов, назначаются иммуномодуляторы, а также аутогемотерапия, и конечно, физиопроцедуры.

Стрептодермия – это дерматологическое бактериальное заболевание, которое вызывается стрептококками. Характеризуется тем, что на коже образуются розоватые шелушащиеся округлые пятна.
Правильней называть это заболевание стрептодермии, поскольку вместе со стафилодермиями, они образуют обширную группу гнойничковых заболеваний кожи (пиодермии). В основе развития данных заболеваний лежит гнойный воспалительный процесс, поражающий кожу и подкожно-жировую клетчатку. Все пиодермии разделяются на клинические формы в зависимости от возбудителя, распространенности и глубины воспалительного процесса.
Код пиодермий (стафилодермия и стрептодермия) МКБ 10 – L08.0. Стрептококковое импетиго классифицируется как L01. Рожистое воспаление (вызывается бета-гемолитическими стрептококками группы А) классифицируется как А46.
Что такое стрептодермия
Симптомы заболевания достаточно многообразны и в значительной степени зависят от:
- глубины воспалительного процесса (поверхностная или глубокая стрептодермия);
- локализации воспалительного процесса;
- возраста пациента, состояния его иммунитета, наличия сопутствующих заболеваний и т.д.
Стрептодермия – классификация
В зависимости от глубины воспалительного процесса, стрептодермии принято разделять на поверхностные и глубокие.
Поверхностные формы стрептодермии представлены:
- стрептококковым импетиго;
- щелевым импетиго;
- паронихиями;
- папуло-эрозивными стрептодермиями;
- интертригинозными стрептодермиями;
- рожистыми воспалениями;
- синдромом стрептококкового токсического шока;
- острыми диффузными стрептодермиями.
К глубоким формам стрептодермий относят целлюлит (флегмону подкожно- жировой клетчатки) и вульгарную эктиму.
Причины возникновения стрептодермий
В норме, человеческая кожа колонизирована большим количеством условно-патогенных микроорганизмов. Они составляют ее естественную микрофлору и не вызывают воспалительного процесса.
Также, они способствуют поддержанию естественных защитных механизмов кожи.
При достаточном уровне иммунитета неповрежденная кожа обладает неспецифической резистентностью (относительной врожденной устойчивостью к некоторым патогенным микроорганизмам). Неспецифическая устойчивость является первым защитным барьером, препятствующим проникновению в организм инфекционных агентов.
Жирные кислоты, выделяемые кожей, обладают выраженным бактерицидным воздействием (разрушающим) на бета-гемолитические стрептококки группы А.
Факторами риска, способствующими развитию воспалительных процессов кожи и подкожно-жировой клетчатки, являются:
- иммунодефицитные состояния;
- стрессы, хронический дефицит сна, переутомления;
- постоянное переохлаждение;
- работа в жарких, душных помещениях;
- проживание в регионах с влажным климатом;
- работа в условиях высокой влажности (теплицы и т.д.);
- нарушения целостности кожных покровов;
- дефицит витаминов А, В, С, Е, а также цинка, магния или серы;
- несбалансированное питание;
- изменения гормонального фона (юношеские акне и т.д.);
- эндокринные заболевания (сахарный диабет, синдром поликистозных яичников, заболевания щитовидной железы и т.д.);
- сопутствующие заболевания кожных покровов (дерматиты, псориаз и т.д.);
- несоблюдение правил личной гигиены;
- неправильно подобранный уход за кожей (пересушивание кожи, использование слишком агрессивных очищающих средств и т.д.);
- применение некачественной косметики;
- ожирение;
- наличие очагов хронической инфекции (стрептококковые тонзиллиты).
Наиболее патогенными для человека стрептококками, часто вызывающими стрептодермию, являются гемолитические, зеленящие и негемолитические стрептококки.
Основной причиной всех стрептодермий являются бета-гемолитические стрептококки группы А. Зеленящие и негемолитические стрептококки поражают кожные покровы реже и, как правило, вызывают стрептодермию у детей или ослабленных пациентов.
Передаются стрептококки воздушно-капельно, при кашле, разговоре или чихании.
При наличии стрептококковых воспалительных процессов на коже (рожистое воспаление, импетиго и т.д.) инфекция может передаваться контактным путем (личные вещи, простыни).
При стрептодермиях поражается кожа вокруг рта, кожа голеней, подмышечных впадин, над молочными железами, в паховых и ягодичных складках и т.д. Также наблюдается периферическое распространение очага воспалительного процесса (от центра к периферии).
Читайте также:


