Инфаркт селезенки при сепсисе
Инфаркт селезенки – это некроз (омертвение) участка селезеночной ткани, развивающийся в результате острого нарушения кровоснабжения данного органа, вызванного длительным спазмом кровеносного сосуда, его тромбозом или эмболией.
Заболевание преимущественно поражает людей пожилого возраста (старше 60 лет), в равной степени женщин и мужчин. Согласно статистике, показатель заболеваемости составляет 30 случаев на каждую тысячу взрослого населения. Однако в большинстве случаев очаги некроза имеют небольшие размеры, и болезнь протекает без выраженных клинических симптомов, оставаясь не диагностированной.
При небольших очагах некроза прогноз в целом благоприятный. Он значительно ухудшается при множественных или массивных очагах.
Причины инфаркта селезенки
Основной причиной возникновения очага некроза в селезенке является частичная или полная окклюзия (закупорка) селезеночной артерии или ее ветви. К формированию данного поражения может привести одно из следующих состояний:
- злокачественные заболевания крови (лимфогранулематоз, лейкоз, лимфома);
- изменение физико-химических свойств крови, обусловленное разными факторами (приобретенные и врожденные патологии свертывающей системы, гемолитическая и серповидноклеточная анемия, терапия эритропоэтином, длительный прием оральных контрацептивов, нарушение метаболизма белков);
- заболевания сердца (аритмии, инфаркт миокарда, врожденные и приобретенные пороки клапанного аппарата, септический эндокардит);
- воспалительные и системные заболевания сосудов (эндоартериит, атеросклероз, васкулит);
- травматические повреждения ребер или органов брюшной полости, которые могут стать причиной воздушной или жировой эмболии лиенальных сосудов;
- паразитарные и инфекционные заболевания (малярия, тиф, сепсис);
- патологии селезенки (киста, повышенная подвижность органа).
Классификация
Итак, что это такое – инфаркт селезенки? Это образующийся в органе участок некроза, развитие которого обусловлено нарушением кровотока в системе лиенальных (селезеночных) сосудов. В зависимости от вида этих нарушений выделяют два типа инфаркта:
- Ишемический. Возникает в результате закупорки селезеночной артерии или одной из ее ветвей (тромбом, эмболом) или нарушения тока крови, вызванного выраженным спазмом сосуда. В результате кровь перестает поступать к тканям селезенки, что сопровождается их гипоксией и ишемией, а в дальнейшем и формированием очага некроза. При данной форме заболевания селезенка или ее участки (макропрепарат) приобретают бледно-желтый цвет. Если провести исследование ткани органа под микроскопом (микропрепарат), то можно выявить очаги воспалительной инфильтрации.
- Геморрагический. При закупорке ветви лиенальной артерии кровь сбрасывается в коллатеральные сосуды, что приводит к повышению в них давления. В результате сосуд разрывается, и кровь истекает в паренхиму органа. В гистологическом описании указывается, что орган имеет ярко-красный цвет за счет излившейся крови, в нем выявляют четко очерченные очаги некроза и инфильтраты.
Заболевание преимущественно поражает людей пожилого возраста (старше 60 лет), в равной степени женщин и мужчин.
В зависимости от степени распространения патологического процесса, наличия или отсутствия осложнений инфаркт принимает следующие формы:
- обширный;
- мелкоочаговый;
- множественный;
- единичный;
- неосложненный;
- септический.
Симптомы инфаркта селезенки
Выраженность клинической картины определяется объемом участка некроза. Если он имеет незначительные размеры, больной обычно никаких жалоб не предъявляет, либо отмечает небольшую слабость и недомогание.
При значительном поражении паренхимы селезенки у пациентов возникают чувство тяжести и тупая боль в левом верхнем квадранте живота. Первыми признаками селезеночного инфаркта обычно являются тошнота и рвота, вздутие живота, диарея. В отсутствие лечения состояние больных ухудшается – повышается температура тела, развиваются тахикардия и одышка.
Симптомы массивного некроза селезенки:
- сильная боль в области левого подреберья режущего или колющего характера, иррадиирующая в область эпигастрия, грудную клетку, поясницу, левую лопатку;
- уменьшенная подвижность диафрагмы;
- быстро нарастающие симптомы интоксикации (повышение температуры тела, головная боль, слабость, отсутствие аппетита);
- задержка отхождения газов и стула.
Осложнения
Некротизированные участки паренхимы селезенки при присоединении вторичной инфекции могут подвергаться гнойному расплавлению с образованием единичного или множественных абсцессов. При их прорыве в брюшную полость у пациента развиваются перитонит и сепсис. Также на месте очагов некроза в дальнейшим могут образовываться достаточно большие псевдокисты.
Диагностика
В виду неспецифической клинической картины диагностика некроза селезенки нередко представляет значительные сложности.
Согласно статистике, показатель заболеваемости составляет 30 случаев на каждую тысячу взрослого населения.
Постановка диагноза начинается с осмотра хирурга. Врач изучает анамнез жизни и болезни, проводит физикальное обследование и направляет пациента на дальнейшие лабораторно-инструментальные исследования:
- УЗИ селезенки – доступный и весьма ценный метод диагностики, дает возможность специалисту оценить структуру и размеры органа, состояние его капсулы, особенности паренхимы. При проведении дуплексного сканирования изучают особенности кровотока в бассейне лиенальной артерии;
- МРТ селезенки – позволяет с высокой точностью выявить очаги некроза, оценить их размер и точную локализацию;
- КТ – метод носит вспомогательный характер и в основном используется для уточнения характера лиенальных образований (гематома, киста, абсцесс);
- пункционная биопсия с последующим гистологическим исследованием полученной ткани – применяется в клинической практике редко ввиду высокой травматичности;
- лабораторная диагностика – на ранних стадиях заболевания малоинформативна, но на поздних выявляет признаки воспалительного процесса.
Лечение
Пациенты с инфарктом подлежат срочной госпитализации в хирургическое отделение. Тактика их лечения зависит от размера очага некроза.
При небольшом участке поражения пациенту обеспечивают строгий постельный режим. К области левого подреберья прикладывают холод. При необходимости назначают обезболивающие препараты, антикоагулянты. С целью профилактики гнойного воспаления применяют антибиотики широкого спектра действия.
Массивный некроз селезенки является показанием для хирургического (эндоскопического или традиционного) вмешательства. В ходе операции врач оценивает состояние органа и производит либо удаление всей селезенки (спленэктомия), либо ее пораженного участка.
Первыми признаками селезеночного инфаркта обычно являются тошнота и рвота, вздутие живота, диарея.
В настоящее время предпочтение отдается лапараскопическим операциям, так как они малотравматичны, реже сопровождаются развитием осложнений и позволяют значительно сократить длительность реабилитационного периода.
В послеоперационном периоде проводят дезинтоксикационную, противовоспалительную, антибактериальную и обезболивающую терапию.
Прогноз
Прогноз зависит от распространенности патологических изменений, своевременности и полноценности проводимого лечения. При небольших очагах некроза прогноз в целом благоприятный. Он значительно ухудшается при множественных или массивных очагах, особенно осложнившихся образованием псевдокист или абсцессов. Летальный исход наблюдается примерно в 2% случаев.
Профилактика
Специфическая профилактика заболевания не разработана. Для снижения риска селезеночного инфаркта необходимо своевременно выявлять и активно лечить заболевания, способные привести к нарушениям кровоток в лиенальных сосудах.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Инфаркт селезенки — циркуляторный или ангиогенный некроз, обусловленный тромбозом, эмболией или длительным спазмом кровеносных сосудов. В результате закупорки артерий развивается острая ишемия селезенки, отмирает весь орган или ее часть. Причинами патологии являются: септическое воспаление внутренней оболочки сердца, пороки сердца, травматические повреждения органа, брюшной тиф и прочие инфекции, острая коронарная недостаточность, гипертония.
Селезенка располагается в левом поддиафрагмальном пространстве и играет огромную роль в организме человека. Она участвует в обмене веществ, фильтрации крови, выработке некоторых фракций иммуноглобулинов, обеспечивая защиту от чужеродных патологических агентов. Воспаленная селезенка очень нежна и уязвима. Ее можно повредить даже во время падения или в переполненном транспорте. Лицам с больной селезенкой рекомендуют отказаться от физических нагрузок и избегать негативных внешних воздействий.
Инфаркт бывает обширным и мелкоочаговым, одиночным и множественным, ишемическим и геморрагическим.

селезенка и её кровоснабжение
- Ишемический или белый инфаркт связан с закупоркой основной селезеночной артерии или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостаточном развитии коллатералей и анастамозов запустевает и спадается все сосудистое русло. Микроскопическими признаками патологии являются: ткань пораженного органа становится бледно-желтого цвета, периферическая зона ограничена воспалительным инфильтратом. Анемические инфаркты чаще всего наблюдаются в почках и селезенке.
- Геморрагический инфаркт — ишемия ткани, пропитанная кровью и имеющая четкие границы и красную окраску. Эта форма инфаркта обусловлена закупоркой магистральной артерии и переполнением кровью капилляров, которая поступает в зону поражения по коллатералям. Еще одной причиной патологии является венозный застой, связанный с внезапным прекращением оттока крови по венам. Микроскопические признаки патологии: гемолиз эритроцитов, инфильтраты и очаги некроза в пораженной ткани.

примеры инфаркта селезенки
Небольшие инфаркты селезенки заканчиваются рассасыванием очага с последующим замещением его рубцовой тканью. Зона ишемии часто размягчается, и формируется ложная киста.
Если очаг ишемии имеет незначительный размер, заболевание протекает бессимптомно. Большие зоны инфаркта проявляются характерной симптоматикой: тупой или острой болью в левом подреберье, лихорадкой, ознобом, диспепсией, атонией кишечника. У больных напрягается передняя брюшная стенка, учащается сердцебиение, понижается давление. Во время ультразвукового и томографического исследования специалисты обнаруживают круглые или клиновидные очаги пониженной плотности, расположенные на периферии органа. Лечение заболевание консервативное, заключающееся в применении антибиотиков, противовоспалительных средств и динамическом наблюдении за больным. В тяжелых случаях прибегают к хирургическому лечению — проведению спленэктомии, вскрытию и дренированию абсцесса.
Часто больные люди живут долго и не подозревают об имеющихся проблемах. При отсутствии своевременного лечения дисфункция органа становится выраженной, селезенка перестает справляться со своими обязанностями, и ее удаляют. Это приводит к снижению иммунитета и частым болезням.
Этиология

Недостаточное кровоснабжение органа приводит к появлению некротических очагов поражения. Основные причины инфаркта селезенки:
- Не онкологические и злокачественные гематологические болезни — анемия, лимфома, лейкоз, лимфогранулематоз,
- Патология сердца — эндокардит, пороки сердца, ИБС,
- Воспаление сосудов (васкулит), аортит, атеросклероз, эндартериит,
- Системные заболевания,
- Открытая или закрытая абдоминальная травма, переломы ребер,
- Последствия операций и прочих медицинских манипуляций – катетеризации сердца, склеротерапии,
- Инфекционные и паразитарные заболевания — сепсис, тиф, малярия,
- Длительный прием контрацептивов,
- Перекрут подвижной селезенки,
- Кисты селезенки, мешающие ее нормальному функционированию.
Установить истинную причину патологии довольно сложно. Это связано с одновременным влиянием различных негативных факторов, которые затрудняют точную диагностику.
Симптоматика
Малые инфаркты селезенки обычно протекают бессимптомно или проявляются легким недомоганием. Это очень опасно, поскольку воспаленный орган увеличен и уязвим.
- Острая боль в левом подреберье, иррадиирующая в поясничную область и под лопатку и ограничивающая подвижность диафрагмы,
- Диспепсия,
- Лихорадочное состояние — подъем температуры до 40 °C,
- Интоксикация,
- Вздутие живота, диарея, расстройство работы ЖКТ,
- Учащенное сердцебиение,
- Кишечная непроходимость,
- Селезенка увеличена и болезненна.
К осложнениям обширного инфаркта селезенки относятся: множественные абсцессы, кровотечение, большая псевдокиста.
Диагностика
Диагностика инфаркта селезенки заключается в составлении анамнеза болезни, общем осмотре, инструментальном обследовании больного. Специалисты выслушивают жалобы, выясняют, какие инфекции перенес в прошлом пациент, какие он имеет хронические заболевания.

зоны инфаркта на диагностическом снимке
Во время осмотра врачи выявляют напряжение брюшной стенки, болезненность в левом подреберье, учащенное сердцебиение. Увеличенная селезенка выступает из-под края реберной дуги. На глубоком вдохе врач пальпирует нижний край органа, определяет его консистенцию и болезненность.
Аппаратные методы диагностики:
- УЗИ,
- КТ и МРТ,
- Радиоизотопное сканирование,
- Пункция органа,
- Рентгенологическое обследование со специальным контрастированием сосудистого русла.
Лечение
При подозрении на инфаркт селезенки требуется экстренная госпитализация. Неотложная помощь заключается в устранении интенсивной боли в проекции пораженного органа, проведении лечебно-диагностических мероприятий и выполнении ряда терапевтических процедур. Препараты с рассасывающим и противосвертывающим действием показаны при появлении первых признаков патологии.
Лечение легких и бессимптомных форм инфаркта селезенки щадящее, включающее соблюдение постельного режима, полный покой, холодный компресс на левое подреберье и применение болеутоляющих средств. Необходимо установить причину заболевания, чтобы предупредить дальнейшее распространение патологического процесса и не допустить рецидива.
Обширный инфаркт селезенки требует проведения хирургического лечения. Хирурги удаляют часть пораженного органа или иссекают его полностью. В настоящее время большой популярностью пользуются лапароскопические операции, они являются менее травматичными и относительно хорошо переносятся больными. Специальный ультразвуковой скальпель иссекает поврежденные ткани с предельной точностью. После удаления пораженной селезенки ее функции начинают выполнять костный мозг и печень. Пациенты после операции должны придерживаться диетического питания, заниматься ЛФК, носить эластичный бандаж.
После операции больным назначают:
Инфаркт селезенки представляет большую опасность для детей, что связано с резким снижением и без того неокрепшего иммунитета. Чтобы избежать инфицирования, больным рекомендуют избегать мест массового скопления людей.
Лечение заболеваний селезенки можно дополнять средствами народной медицины. Рекомендуют принимать чаи или настои из лекарственных трав: календулы, ромашки или шалфея, которые восстанавливают работоспособность селезенки.
Профилактика
Профилактические мероприятия, позволяющие избежать развития инфаркта селезенки:
- Ведение ЗОЖ,
- Борьба с вредными привычками,
- Правильное питание,
- Достаточная физическая нагрузка.
Своевременное медикаментозное или хирургическое лечение позволит избежать развития тяжелых последствий заболевания. При наличии хотя бы одного из перечисленных выше симптомов необходимо как можно скорее нанести визит доктору. Своевременное обращение к врачам и правильная терапия обеспечат хорошее самочувствие, здоровье и долголетие.

Заболевание вызвано прекращением кровотока по селезеночной артерии, что вызывает недостаток кислорода в тканях органа и их некроз (отмирание). Причиной такого состояния становятся разнообразные болезни сосудов, крови и другие причины. Лечение обычно консервативное, но при развитии осложнений требуется операция. Преимущество должно отдаваться лапароскопической технике.
Причины
Заболевание могут вызвать разнообразные патологические состояния. У 90% пациентов инфаркт селезенки связан либо с болезнями крови, либо с закупоркой артерий органа.
Этиологические факторы инфаркта селезенки:
- злокачественные болезни кроветворной системы (лейкозы, лимфомы);
- повышенная свертываемость крови (использование гормональных контрацептивов, эритропоэтина, венозный тромбоз, полицитемия, серповидноклеточная анемия);
- болезни, вызывающие образование тромбов и их миграцию по артериям (инфекционный эндокардит, фибрилляция предсердий, механический протез митрального клапана, тромбоз аневризмы левого желудочка, микобактериальные заболевания на фоне ВИЧ-инфекции);
- аутоиммунные ревматологические болезни, васкулиты;
- травма селезеночной артерии при повреждении брюшных органов, перекрут сосудистой ножки при нестабильном положении органа, осложнение катетеризации левых сердечных камер через бедренную артерию, эмболизация (искусственная закупорка) селезеночной артерии;
- осложнение во время операций на поджелудочной железе или печени;
- тромбоз селезеночной вены, воспаление поджелудочной железы, амилоидоз, саркоидоз, шоковые состояния.
А здесь подробнее об абдоминальной форме инфаркта.
Первые признаки, которые должны насторожить
При осложненном течении инфаркта селезенки появляются такие признаки:
- лихорадка;
- снижение артериального давления, слабый пульс, головокружение, обморок;
- вздутие кишечника;
- спутанность сознания
Симптомы развития
Заболевание селезенки нередко осложняется кровоизлиянием и формированием гнойника – абсцесса.
Диагностика такого повреждения затруднена, так как симптомы нередко напоминают воспаление поджелудочной железы или инфаркт миокарда. Наиболее частая жалоба – боль в левой части брюшной полости сверху, иррадиирующая в левый плечевой сустав. Артериальное давление снижается, пульс учащается.
Селезенка – орган иммунной системы, имеющий связь с лимфоузлами и лимфатическими сосудами. Поэтому в ее ткань могут попасть болезнетворные микроорганизмы. В случае инфаркта и некроза части органа микробы начинают интенсивно размножаться с образованием гнойника – абсцесса. Помимо интенсивной боли в верхней части брюшной полости слева, больной жалуется на рвоту, у него повышается температура тела.
Абсцесс селезенки может стать причиной сепсиса – попадания микробов в кровь и обсеменения ими различных внутренних органов. В результате развивается септический шок – угрожающее жизни осложнение, сопровождающееся резким падением давления, ухудшением кровоснабжения органов, потерей сознания.
Смотрите на видео о функционировании селезенки и заболеваниях, связанных с ней:
Диагностика
В крови может увеличиваться содержание лейкоцитов, но это неспецифический признак.
Главный метод диагностики – мультиспиральная компьютерная томография или магнитно-резонансная томография с внутривенным контрастированием. Эти исследования позволяют воссоздать трехмерную модель селезенки и определить клиновидный участок инфаркта.
- радиоизотопное сканирование – введение радиоактивного препарата, накапливающегося в здоровых тканях селезенки;
- ультразвуковое исследование, которое дает возможность поставить диагноз только в 18% случаев;
- ангиография для выявления возможных сосудистых причин заболевания, а также при кровотечении из артерий селезенки.
Лечение патологии
Большинство инфарктов селезенки, особенно бессимптомные формы, не требуют хирургического вмешательства. Операция необходима лишь при абсцессе, сепсисе, образовании псевдокист или кровотечении.
Из-за редкости этого заболевания специальные клинические рекомендации по его медикаментозной терапии не разработаны. Основа лечения – обезболивающие средства. Сначала могут применяться наркотические анальгетики, а затем нестероидные противовоспалительные средства.
Дополнительно могут назначаться антибиотики или антиагреганты. Проводится лечение основного заболевания, вызвавшего инфаркт селезенки.
При любой возможности хирурги стремятся сохранить селезенку. Но при развитии осложнений инфаркта их помощь становится необходимой.
Чтобы уменьшить кровопотерю, проводится эмболизация селезеночной артерии перед операцией или ее перевязка в ходе самого вмешательства.
Перед хирургическим вмешательством больному назначаются антибиотики, внутривенное введение растворов, Гепарин.
При необходимости селезенка удаляется либо открытым способом, либо лапароскопически. Операция со вскрытием брюшной полости чаще выполняется в неотложных случаях, при тяжелом состоянии больного. Всегда по возможности врачи должны постараться сохранить часть органа.
После удаления селезенки вводится вакцина против пневмококка и гемофильной палочки. При повышении количества тромбоцитов более миллиона в 1 микролитре назначают антитромбоцитарные препараты. Показано раннее вставание, введение Гепарина и обезболивающих препаратов.
Хирургическое лечение инфаркта селезенки может сопровождаться такими осложнениями:
- пневмония;
- послеоперационная инфекция раны;
- внутреннее кровотечение;
- травма поджелудочной железы или желудка;
- постспленэктомический сепсис – редкое (0,5%), но смертельное осложнение, вызванное тяжелым нарушением иммунной функции; из-за этого и стараются избежать полного удаления органа.
Прогноз определяется тяжестью основного заболевания.
А здесь подробнее о синдроме Дресслера.
Профилактика развития заболевания
Для профилактики инфаркта селезенки необходимо своевременно и в полном объеме проводить лечение главной причины патологии – болезней кроветворения, а также другой патологии. При угрозе тромбообразования, например, при фибрилляции предсердий, требуется регулярный прием лекарств, затрудняющих образование сгустка крови.
Инфаркт селезенки – редкое заболевание, проявляющееся клинически только в единичных случаях. Его основной симптом – боль в левой части живота. Лечение обычно консервативное. При развитии осложнений хирурги вынуждены удалять часть органа или всю селезенку.
Под действием внешних факторов может возникнуть предынфарктное состояние. Признаки схожи у женщин и мужчин, распознать их бывает непросто из-за локализации боли. Как снять приступ, сколько он длится? Врач на приеме изучит показания на ЭКГ, назначит лечение, а также расскажет о последствиях.
Не на 100%, но достаточно результативными будут ферменты при инфаркте. Кардиоспецифические ферменты помогают установить объем некроза миокарда, отличить от стенокардии и прочих проблем.
Если боль в желудке отдает в сердце, скорее всего, у пациента гастрит, панкреатит или язва. Но и другие причины также провоцируют неприятные ощущения.
Случиться инфаркт кишечника может и у людей до 30, и в пожилом возрасте. Признаки и симптомы неспецифичны, причины до конца не изучены. Бывает ли инфаркт тонкого кишечника?
Правожелудочковая сердечная недостаточность требует своевременной постановки диагноза. А для этого важно знать характерные признаки заболевания.
Нередко из-за заражения кокками и другими бактериями возникает инфекционный эндокардит, антибиотики при этому - препараты выбора. Лечение зачастую проводится комбинированной антибактериальной терапией. Профилактика важна для людей из группы риска.
Проявляется антифосфолипидный синдром чаще всего у беременных. Он может быть первичный и вторичный, острый и хронический. Аутоиммунное заболевание требует детального обследования, диагностики, в том числе анализов крови, маркеров. Лечение пожизненное.
Выявить септический эндокардит или инфекционный бывает непросто. У него несколько форм и видов: острый, подострый, первичный, затяжной. Главное - вовремя заметить симптомы, провести диагностику и начать лечение, иначе возможен летальный исход.
Назначается КТ ангиография для выявления заболеваний в сосудах нижних конечностей, головного мозга, шеи, брюшной полости, брахиоцефальных артерий. Она может быть с контрастом и без него. Также есть обычная и селективная КТ.

Инфаркт селезенки — это некроз органа вследствие тромбоза, эмболии или длительного спазма селезеночных сосудов. При небольших инфарктах симптомы болезни могут отсутствовать. При обширных повреждениях появляются боли и тяжесть в левом подреберье, тошнота, рвота, лихорадка, диарея или запор. Диагностика основывается на данных анамнеза заболевания, хирургического осмотра, УЗИ и МРТ селезенки. Дополнительно применяют пункцию и КТ органа. При малых повреждениях показан покой, холод на область подреберья слева. При множественных и генерализованных инфарктах выполняют удаление части или всего органа, назначают антибиотики, обезболивающие, противовоспалительные препараты.
МКБ-10
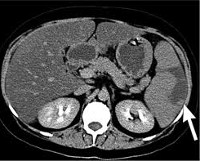
Общие сведения
Инфаркт селезенки — патологическое состояние, при котором развивается ишемия паренхимы и гибель участка или всей селезеночной ткани. Селезенка принимает участие в кроветворении, а ее поражение оказывает влияние на иммунные и обменные процессы в организме. Ишемические изменения и некроз паренхимы органа представляют интерес для врачей различных специальностей: абдоминальных хирургов, иммунологов, гематологов. Распространённость заболевания в мире составляет 3%. Инфаркт селезенки в равной степени поражает мужчин и женщин. Патология встречается преимущественно у лиц пожилого возраста (60-70 лет).

Причины
Болезнь развивается при полной или частичной окклюзии селезеночной артерии в результате спазма или закупорки ее основного ствола либо ветвей. К формированию данной патологии могут привести следующие состояния:
- Злокачественные гематологические заболевания. Лимфома, лейкоз, лимфогранулематоз могут провоцировать образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта.
- Изменение свойств крови. Нарушение белкового обмена, продолжительный прием пероральных контрацептивов, лечение эритропоэтином, серповидно-клеточная и гемолитическая анемии, врожденные и приобретенные дефекты свертывающей системы крови изменяют состав и реологические свойства крови, способствуя тромбообразованию.
- Патология сердца. Болезни сердца (инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма) влияют на скорость кровотока, приводя к его замедлению и образованию тромбов, которые с током крови попадают в артериальные сосуды селезенки.
- Системные и воспалительные заболевания сосудов. Васкулит, атеросклероз, эндартериит вызывают сужение просвета сосуда и его закупорку, могут способствовать образованию тромбов на поврежденном участке сосуда, их отрыву и эмболизации селезеночных сосудов.
- Травматические поражения. Открытое или закрытое повреждение органов брюшной полости, переломы ребер могут привести к эмболизации лиенальных сосудов различной этиологии (воздушная, жировая эмболии).
- Инфекции и паразитарные заболевания. Тяжелые состояния (сепсис, тиф, малярия) могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
- Патология селезенки. Перекрут подвижной селезенки, кисты органа вызывают сдавление сосудов, нарушение питания и ишемию.
Патогенез
Селезенка локализуется в области левого подреберья кзади от желудка. В результате различных факторов (эмболия, тромбоз, спазм) возникает закупорка лиенальной артерии или ее ветвей, нарушается транспорт кислорода с кровью в клетки органа. Длительная ишемия приводит к гибели участка (при закупорке артериальных ветвей) или всей селезенки (при окклюзии основной артерии). Орган выглядит бледно-желтым с воспалительной инфильтрацией.
Инфаркт может возникать в результате разрыва одного из сосудов селезенки. При закупорке артерии кровь по коллатералям продолжает поступать в орган, возникает избыточное давление на стенки сосуда, нарушение целостности оболочек и кровотечение. Паренхиматозная селезеночная ткань красного цвета, пропитана кровью, имеет выраженные границы, инфильтраты и участки некроза. В результате инфаркта нарушается нормальное функционирование селезенки, угнетаются защитные, эндокринные функции, процессы лимфо-, эритро- и лейкопоэза.
Классификация
Инфаркт селезенки может быть мелкоочаговым и обширным (захватывает весь орган), одиночным и множественным, неинфицированным и септическим. В зависимости от причин возникновения патологии в хирургии выделяют:
- Ишемический (белый) инфаркт. Образуется в результате закупорки основной артерии селезенки или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостатке анастомозов и коллатералей лиенальное сосудистое русло запустевает. Происходит постепенная гибель паренхимы.
- Геморрагический инфаркт. Развивается вследствие венозного застоя, связанного с нарушением оттока крови по венам, а также переполнением мелких сосудов селезенки кровью, поступающей по коллатералям. Стенка сосуда не справляется с возникшим напряжением и разрывается, в паренхиме органа образуется гематома.
Симптомы инфаркта селезенки
Клиническая картина болезни обусловлена масштабом поражения органа. При одиночном инфаркте небольшого размера симптомы заболевания могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров или количества некротизированных участков возникает тупая боль и чувство тяжести в подреберье слева. Появляются диспепсические расстройства: диарея, метеоризм, тошнота, рвота. Ухудшается общее состояние пациента, развивается одышка, тахикардия, повышается температура тела.
Массивный инфаркт сопровождается острой колющей или режущей болью в зоне левого подреберья, иррадиирущей в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Уменьшается подвижность диафрагмы слева, возникают запоры, нарастают симптомы интоксикации. При осмотре селезенка увеличена в размерах и болезненна при пальпации.
Осложнения
При инфицировании некротизированной части органа образуется один или несколько абсцессов селезенки. Гнойники могут увеличиваться в размерах, прорываться в брюшную полость с возникновением жизнеугрожающих состояний: перитонита и сепсиса. Летальность при инфаркте селезенки составляет 1,8%. К осложнениям обширного геморрагического инфаркта относят кровотечения. Исходом заболевания может стать образование псевдокист больших размеров.
Диагностика
Диагностика инфаркта селезенки вызывает значительные трудности в связи с длительным отсутствием специфической симптоматики и стертой клинической картиной в начале болезни. Для подтверждения диагноза необходимо провести следующие диагностические мероприятия:
- Осмотр хирурга. После изучения анамнеза жизни и заболевания, физикального осмотра пациента специалист ставит предварительный диагноз и назначает дополнительные методы исследования.
- УЗИ селезенки. Распространённый и доступный метод выявления инфаркта. Позволяет оценить размеры, структуру селезенки, определить состояние капсулы и выявить дополнительные включения и образования. Дуплексное сканирование определяет кровоток в лиенальных сосудах и помогает выявить его нарушение.
- МРТ селезенки. Наиболее современный и эффективный метод диагностики. Оценивает состояние паренхимы и выявляет очаги некроза.
- КТ селезенки. Является дополнительным способом исследования, используется для уточнения природы лиенальных образований (абсцесс селезенки, киста, гематома).
- Пункция селезенки. Данный метод ввиду травматичности и инвазивности применяется редко. Специалист в стерильных условиях проводит забор материала для лабораторного исследования.
Лабораторная диагностика малоинформативна на начальной стадии болезни. При присоединении инфекции или массивных очагах некроза в ОАК наблюдается лейкоцитоз, повышение СОЭ, анемия, угнетение ростков кроветворения. Дифференциальная диагностика инфаркта проводится с другими острыми заболеваниями селезенки: абсцессом, кистой. Инструментальные исследования инфаркта позволяют оценить состояние органа и поставить правильный диагноз. Если возникновению симптомов болезни предшествовала травма, инфаркт дифференцируют с подкапсульным разрывом органа.
Лечение инфаркта селезенки
При подтверждении диагноза требуется срочная госпитализация в отделение абдоминальной хирургии. Тактика лечения зависит от размеров некротизированных очагов и общего состояния пациента. Вначале необходимо устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению патологии. При небольших некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих (при необходимости) препаратов.
При генерализованной форме инфаркта осуществляют хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом. Производится удаление части пораженного органа (резекция селезенки) или его целиком (спленэктомия). Лапароскопическая операция является наиболее современным и малотравматичным способом, при котором значительно сокращается реабилитационный период.
После вмешательства пациентам проводят антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию. В некоторых случаях применяют иммуностимулирующие препараты. В период реабилитации рекомендовано придерживаться специальной щадящей диеты, проводить физиотерапию. После открытой операции несколько недель показано ношение бандажа.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
Читайте также:


