Иерсиниоз и псевдотуберкулез меры профилактики
Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Сахалинской области информирует, что в январе-феврале текущего года осложнилась эпидемиологическая ситуация по заболеваемости населения области природно-очаговыми зооантропонозами (псевдотуберкулез и кишечный иерсиниоз).
Заболеваемость псевдотуберкулезом и кишечным иерсиниозом регистрируется повсеместно. Наиболее часто эти заболевания встречается в странах Западной и Северной Европы, Великобритании, США, Канаде, Японии и России. В России ежегодно регистрируется 4-5 тысяч случаев заболевания иерсиниозами, при этом отмечается, что заболеваемость среди детей в 3-4 раза выше, чем среди взрослых.
Передача возбудителя человеку происходит либо непосредственно через сырые овощи, либо возбудитель попадает в готовую пищу через оборудование, инвентарь или посуду. От человека к человеку возбудитель псевдотуберкулеза, в отличие от иерсиниоза, не передается.

От момента попадания возбудителя в организм человека до появления клинических признаков заболевания в среднем проходит от 1-2 до 18-20 дней. Клиническая картина характеризуется высокой (38-40 градусов) температурой, головной болью, мышечными и суставными болями, изредка возникает боль в горле, небольшой кашель, симптом "капюшона" проявляется гиперемией лица и шеи. На 2-4-й день болезни появляется сыпь, главным образом вокруг крупных суставов, на ладонях и стопах – симптом "перчаток" и "носков". В период выздоровления шелушатся кожные покровы, пальцы рук и ног. Характерны боли в животе, тошнота, рвота, жидкий стул. Происходит увеличение печени, край печени иногда болезненный при пальпации.
Иерсиниоз может протекать с симптомами поражения желудочно-кишечного тракта (тошнота, боли в животе, жидкий стул, реже рвота), тогда заболевание может пройти под диагнозом — острая кишечная инфекция неустановленной этиологии; с клиникой, которая напоминает острый аппендицит (чаще всего у детей); в виде артралгии, в этом случае поражаются крупные суставы (коленные, плечевые, голеностопные) и мелкие суставы (лучезапястные, фаланговые).

Возбудители иерсиниоза и псевдотуберкулеза относятся к неприхотливым бактериям. Установлено, что возбудители этих инфекций не только сохраняются, но и накапливаются во внешней среде при низкой температуре. Это объясняет причину возникновения заболеваний после употребления в пищу долго хранившихся в холодильнике продуктов. При температуре холодильника (+4 до —8°С) возбудители иерсиниоза и псевдотуберкулеза, попадая в различные пищевые продукты (овощи, молоко, мясо) быстро размножаются и выделяют токсические вещества.

Основными мерами профилактики псевдотуберкулеза и иерсиниоза, как и многих других инфекционных болезней, является борьба с грызунами и соблюдение условий хранения и реализации продуктов. Содержание помещений складов и овощехранилищ в чистоте, проведение текущей дезинфекции перед закладкой овощей нового урожая, мытье, просушка тары и инвентаря позволит избежать появления инфекции.

Особое внимание следует обратить на обработку сырых овощей, предназначенных для приготовления салатов, соблюдать сроки их реализации. Для приготовления салатов из сырых овощей допускается использовать овощи урожая предыдущего года только до марта. Не следует покупать фрукты и ягоды с признаками порчи. При употреблении в пищу свежих овощей и фруктов и приготовлении соков из них, нужно тщательно промывать плоды, удалять верхние листья, очищать кожицу.
Готовые к употреблению продукты и блюда надо хранить отдельно от сырых продуктов. Не использовать для приготовления блюд термически необработанные мясные и молочные продукты.
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Сахалинской области, 2006-2020 г.
Адрес: 693020, г. Южно-Сахалинск, ул. Чехова, 30-А

Общие сведения
Присутствует склонность к хроническому течению. Из известных науке 11 видов иерсиний, три являются возбудителями заболеваний человека: кишечные патогены (Yersinia enterocolitica и Yersinia pseudotuberculosis) и Yersinia pestis (возбудитель чумы). Несмотря на то, что возбудители иерсиниоза и псевдотуберкулеза относятся к разным видам, у них много общего, в частности в плане диагностики и клинической картины. Важность и значимость иерсиниозов обусловлены их принадлежностью к так называемым эмерджентным (возвращающимся) инфекциям, одновременно с чумной инфекцией.
Опасность возникновения и непредсказуемость иерсиниозов требуют усиленного контроля, особенно в свете того, что эти возбудители признаны потенциальными агентами биотерроризма. Большую опасность представляет и потенциальная способность популяций патогенных иерсиний к реверсии вирулентных свойств, что обусловлено возможностью изменений в их геноме при попадании в определенные условия внешней среды. Установлено, что возбудитель чумы (Y. Pestis) может эволюционировать из возбудителя псевдотуберкулеза и оба патогена почти генетически идентичны.
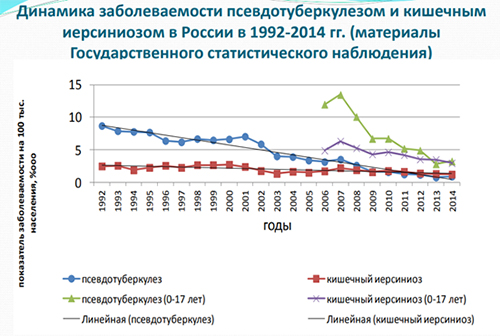
Уровень ежегодной официально регистрируемой заболеваемости иерсиниозами не высок (рис. выше) и фиксируется преимущественно в виде спорадической (2-15 случаев/100 тыс. населения), реже — вспышечной заболеваемости, однако, истинную ситуацию эти показатели не отражают, причиной чего является гиподиагностика инфекции, обусловленная полиморфизмом клинических проявлений, приводящая к постановке ошибочных диагнозов. В некоторых регионах РФ (Сибирский регион, Дальний Восток, Северо-Запад) показатели заболеваемости значительно выше и превосходят средние показатели по стране в 2-3 раза (9,75-24,45/100 тыс. населения).
Поражаются все возрастные группы, при этом, заболеваемость среди детей в 3-4 раза выше, чем у взрослых. Характерна зимне-весенняя сезонность.
Патогенез
Входными воротами иерсиниозной инфекции является ЖК тракт. Микроорганизмы в большинстве случаев через полость рта проходят транзитом и значительно реже смогут повреждать слизистую желудка и внедряться в ткани, а затем проникать в регионарные лимфоузлы, вызывая клинику шейного лимфаденита/фарингита (катаральный синдром). Основная масса возбудителя иерсиниозов попадает в желудок и в тонкий кишечник, где проникает в слизисто-подслизистый слой, вызывая воспаление с развитием илеита или острого аппендицита. Некоторая часть микроорганизмов в толщу тканей не проникает, а фиксируется на поверхности слизистой кишечника, выделяя экзотоксин с развитием клинической симптоматики диарейного синдрома, а при попадании в толстую кишку иерсинии вызывают воспаление с развитием колитического синдрома.
Далее микроорганизмы проникают из стенки кишки в солитарные фолликулы и мезентериальные лимфоузлы. В случаях преодоления лимфатического барьера развивается фаза гематогенной диссеминации. В процессе разрушении микроорганизмов выделяется эндотоксин, который попадая в кровь поражает ЦНС и вегетативную нервную систему. Иерсинии с током крови разносятся по организму и попадают в паренхиматозные органы, что приводит к развитию в печени селезенке, легких вторичных патологических изменений в этих органах. У больных с иммунодефицитом заболевание может протекать в виде сепсиса.

Иерсинии обладают выраженным сенсибилизирующим действием, что проявляется в виде гиперартралгий. Характерен выраженный иммунный ответ. За бактериальным периодом часто развиваются реактивные состояния (синдром Рейтера, узловатая эритема, моно/олигоартриты и др.).
Yersinia pseudotuberculosis служит пусковым механизмом развития коллагенозов. Иммунитет обеспечивается гуморальными/клеточными факторами защиты, ведущим из которых является фагоцитоз. Специфические антитела обнаруживаются 6-8 день болезни, титр которых постепенно нарастает. Иммунитет нестойкий, формируется медленно, сохраняется на протяжении года. Схематически стадии патогенеза представлены на рисунке выше.
Классификация
В основу клинической классификации иерсиниоза положено несколько признаков, в соответствии с чем выделяют:
- Гастроинтестинальную форму с различными вариантами течения (гастроэнтерит, гастроэнтероколит, энтероколит).
- Абдоминальную форму (острый аппендицит, мезентериальной лимфаденит, терминальный илеит).
- Генерализованную форму (смешанный и септический вариант).
- Вторично-очаговую (узловатая эритема, артрит, синдром Рейтера).
По тяжести течения: легкую, среднетяжелую и тяжелую.
По течению: острое (до 1 месяца), затяжное (3-6 месяцев) и хроническое (после 6 месяцев).
Причины
Yersinia enterocolitica/Yersinia pseudotuberculosis представляют собой грамотрицательные короткие (0,8-2 х 0,5-0,8 мкм) палочки (рис. ниже), имеющие капсулоподобную субстанцию, факультативные аэробы, не образуют спор, образуют эндотоксин. Имеют жгутиковый (Н-) и соматический (0) антиген. Вирулентность бактерий Yersinia ассоциируется с наличием плазмиды pYV и pVM 82, которые кодирует комплекс белков, предназначенных для нейтрализации иммунокомпетентных клеток человека/животного.
Хорошо сохраняются во внешней среде при температуре от +4 до 400 С, чувствительны к дезинфицирующим растворам, воздействию солнечного света, высушиванию, но могут длительно сохраняться в холодильнике при температуре до -20°С. Иерсинии погибают практически мгновенно при кипячении, способны длительно существовать и размножаться в пищевых продуктах. Иерсиниозы характеризуются сезонным подъем заболеваемости: пик заражения Y. enterocolitica приходится на февраль – май, а Y. pseudotuberculosis — на март/май.
Обе нозоформы инфекций (псевдотуберкулез и кишечный иерсиниоз) имеют фекально-оральный механизмом передачи. Факторами передачи чаще всего при иерсиниозе являются зараженные мясные продукты, овощи, молоко; при псевдотуберкулезе – овощные. Факторами передачи возбудителя являются в основном овощи/корнеплоды и корнеплоды (капуста, репчатый/ зеленый лук, морковь, свекла) и молочные продукты, которые не прошли термическую обработку. Водный фактор (употребление инфицированной воды из открытых водоемов) может явиться причиной заражения обоими видами инфекций.
Основной резервуар возбудителя иерсиниоза – мелкие дикие грызуны (полевки, суслики, песчанки землеройки, сурки, крысы), в том числе и синантропные (крысы, мыши), свиньи и другие дикие/домашние животные, которые обсеменяют почву, продукты и воду на фермах, овощехранилищах, предприятиях общественного питания, помойках, местах проживания людей. В популяции грызунов возбудитель передается алиментарным путем, через инфицированный корм и воду. Зараженные грызуны инфицируют продукты, воду, растительность путем выделения иерсиний с калом и мочой.
Восприимчивость к иерсиниозу/псевдотуберкулезу всеобщая, однако наиболее чувствительными к иерсиниозам лица младшего детского возраста и пожилые люди. Передача иерсиний от больных животных (кошек, хомяков, собак, мышей, морских свинок) контактно-бытовым путем теоретически возможна, но на практике встречается редко. Больной человек/бактериовыделитель могут стать источником инфекции лишь при кишечном иерсиниозе. При псевдотуберкулезе инфекция может передаваться и аэрогенным путем (через воздух, пыль). Инкубационный период при иерсиниозе составляет 2–6 дней (при пищевом заражении), а при контактно-бытовом может удлинятся до 15 дней. При псевдотуберкулезе — варьирует в пределах 3-18 суток, чаще 7-10 дней.
Симптомы
Симптоматика иерсиниоза многообразна и определяется клинической формой заболевания. Наиболее часто иерсиниоз манифестирует в форме энтероколита, для которого характерно острое начало, проявляющееся болевым синдромом в эпигастрии/правой подвздошной области живота, реже — в виде разлитых болей, повышения температуры в пределах 37,5-39°C, тошноты, озноба. Расстройства стула и рвота как правило отсутствуют. Пациенты жалуются на боли в мышцах, суставах, пояснице. Отмечается интоксикации I и II степени. Иногда эти заболевания протекают по типу пищевой токсикоинфекции с расстройством стула. При присоединении явления колита отмечаются спазм сигмы тенезмы, в кале кровь и слизь. При тяжелом течении — повышение температуры до 39-40°C, выраженная интоксикация, длительная диарея, рвота, обезвоживание.
В некоторых случаях после явлений гастроэнтерита через несколько дней/одновременно с ним усиливаются боли в правой подвздошной области и появляются симптомы раздражения брюшины. В крови — увеличение СОЭ до 20-40 и более мм/час и лейкоцитоз (8-10 тыс.). Процессы в аппендиксе могут быть выражены в различной степени (катаральный, флегмонозный, гангренозный). В зависимости от степени изменений заболевание может протекать легко и без оперативного вмешательства, но может быть длительным и тяжелым с периодическими обострениями, приступами болей в животе и с подъемом температуры. Отмечается увеличение воспаленных регионарных мезентериальных лимфоузлов.
В ряде случаев иерсиниоз у взрослых не ограничивается проявлениями регионарно-очаговых реакций и после явлений энтероколита, гастроэнтерита, мезентериального лимфаденита инфекция попадает в кровь, вызывая вторично очаговые поражения органов или генерализованный процесс.
Заболевание манифестирует головной болью, ознобом, болями в мышцах/суставах, повышением температуры иногда 40°C и выраженными явлениями интоксикации. Общее состояние тяжелое, у части больных может появляться коре/краснухоподобная без четкой локализации, иногда по всему телу, характер которой может изменяться. Характерны припухание и гиперемия ладоней и стоп с последующим пластинчатым шелушением. В более тяжелых случаях развивается паренхиматозный гепатит с нарушениями функции печени и желтухой, увеличивается селезенка. Печень увеличена, болезненная. Могут отмечаться симптомы панкреатита. Заболевание длится до 3-4 месяцев и больше, сопровождается появлением новых поражений, которые по времени совпадают с рецидивами.
Довольно часто отмечается поражение суставов, лихорадка, боли в животе, диарея. В процесс вовлекаются большие и малые 2-4 сустава (коленные, межфаланговые, голеностопные). В области пораженных суставов наблюдается отечность, покраснение, повышение температуры, РОЭ, лейкоцитоз. Протекает с обострением и имеет сходства с артритом/полиартритом. Продолжительность от 7-15 дней до 5-12 месяцев. Одновременно с артритом может регистрироваться синдром Рейтера и поражение глаз.
В последнее время участилась септическая форма иерсиниоза, особенно среди лиц пожилого возраста, у страдающих диабетом, заболеваниями печени. У таких больных отмечается длительная температура септического характера, которая сопровождается потливостью, приступами болей в животе. Реже развиваются явления и симптомы менингита. При внутрибольничных вспышках иерсиниоз может протекать с фарингитом, выраженной гиперемией зева, увеличением миндалин, реже — подчелюстных лимфоузлов.
Симптомы псевдотуберкулеза у взрослых
Псевдотуберкулез (дальневосточная лихорадка) протекает с определенной цикличностью, а клиническая картина отличаются полиморфизмом. Типичными проявлениями начала болезни являются признаки развития токсико-аллергического синдрома и изменения в желудочно-кишечном тракте. Для периода разгара характерна выраженная лихорадка и другие симптомы интоксикации, признаки органных поражений, появление экзантемы. Продолжительность периода разгара определяется тяжестью и варьирует в пределах 2-15 дней. Подавляющее большинство пациентов (около 80%) переносят острую форму заболевания, для которой характерно острое начало с выраженностью симптомов на первой неделе заболевания.
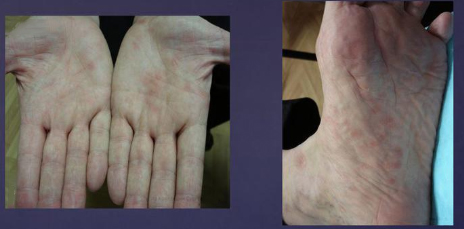
Почти у 84% случаев псевдотуберкулез у взрослых манифестирует экзантемой. Сыпь носит скарлатиноподобный/кореподобный мелкоточечный характер с локализацией в локтевых сгибах, на груди, животе. Элементы сыпи в большинстве случаев обильные, реже — скудная едва заметная сыпь в естественных складках. Геморрагический характер сыпи локтевых и коленных сгибов и шейной складки встречается 10-15% больных. При рецидивах заболевания могут выявляться на тыльной поверхности стоп/передней поверхности голени элементы узловатой эритемы. После угасания сыпи зачастую появляется мелкопластинчатое отрубевидное шелушения кожы пальцев рук и ног (рис. ниже).
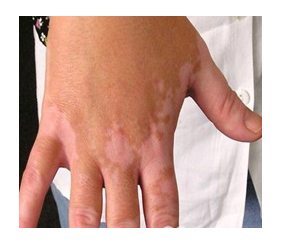
Вовлечение в патологический процесс желудочно-кишечного тракта проявляется болями в правой половине живота и бывают чрезвычайно интенсивными. Для большинства случаев характерна симптоматика гастроэнтерита или гастроэнтероколита (реже).
Диарейный синдром обильный до 7-9 раз в сутки, стул жидкий с примесью слизи. Печень увеличена и может сопровождаться симптомами паренхиматозного гепатита: темной окраской мочи, желтушностью склер/кожи, гипербилирубинемией.
Клиническим проявлением вовлечения в процесс суставов являются артралгии, которые встречаются почти у четверти пациентов. Как правило, поражаются различные суставы чаще всего крупные суставы конечностей. При развившемся артрите развиваются местные воспалительные изменения кожного покрова над суставом, отечность и сглаженность конфигурации сустава.
Артралгии могут держаться в течение 2-3 недель или проходить самостоятельно за несколько дней. В большинстве случаев проявления мочевого синдрома умеренно выражены. У больных с тяжелыми формами болезни отмечаются изменения со стороны почек вплоть до развития олигурии, нарушения концентрационной функции почек, азотемии.
Анализы и диагностика
В основе диагностики иерсиниозов, кроме клинической симптоматики следующие лабораторные тесты:
- ПЦР (Полимеразная цепная реакция) – определение ДНК микроорганизма в биоматериале (кале). Преимуществами ПЦР являются высокая чувствительность и специфичность, а также, быстрота получения результата.
- Серологические тесты (ИФА, РПГА). Определение специфических антител к энтеропатогенным иерсиниям в парных пробах сыворотки пациентов с интервалом 14 дней.
- Бактериологический метод — бак. посев крови, кала, мокроты, ликвора, мочи, мазка из зева (при всех формах).
Иерсиниозные инфекции необходимо дифференцировать с острыми кишечными инфекциями, аппендицитом, гепатитом другого генеза, тифопаратифозной инфекцией, артритами, инфекционным мононуклеозом, экзантемными инфекциями, острым респираторным заболеванием, ревматизмом, лептоспирозом, сепсисом, системными заболеваниями соединительной ткани.
Лечение иерсиниозов
Лечение иерсиниозной инфекции комплексное и во многом зависит от формы заболевания, ведущих синдромов, тяжести течения и периода болезни. В целом, принципы лечения иерсиниоза и псевдотуберкулеза существенно не различаются. Проводится госпитализация больных в боксы инфекционных стационаров/специализированные отделения, ей подлежат пациенты со среднетяжелыми/тяжелыми формами.
Основой этиотропной терапии являются антибиотики, позволяющие обеспечить уничтожение в организме возбудителя иерсиниоза и псевдотуберкулеза, что позволяет купировать острую симптоматику инфекции, снижает риск развития ее генерализации и переход заболевания в затяжное или хроническое течение. При выборе антибиотика следует руководствоваться чувствительностью патогенных иерсиний к нему. Основным препаратом выбора в лечении иерсиниозов является по-прежнему Левомицетин. Широко назначаются цефалоспорины III поколения (Цефтриаксон, Цефотаксим, Цефоперазон, Цефтазидим).
Штаммы Y. Enterocolitica/Y. pseudotuberculosis высоко чувствительны и фторсодержащим хинолонам (Ципрофлоксацин, Норфлоксацин, Пефлоксацин). При иерсиниозной инфекции высокую эффективность сохраняют аминогликозиды II поколения (Гентамицин, Амикацин). Также хороший эффект достигается при использовании защищенных пенициллинов (Аугментина, Амоксиклава).
При гастроинтестинальной форме оправданно назначение Эрсефурила, Бисептола, Интетрикса. Лечение иерсиниоза антибиотиками у взрослых и у детей проводят по указанной для каждого препарате схеме с учетом дозировки. Лечение септических форм иерсиниозной инфекции проводится назначением 2-3 антибактериальных препаратов различных групп.
Патогенетическая терапия направлена на ликвидацию изменений в органах и системах, вызванных заболеванием. Учитывая высокую вероятность поражения сердечной мышцы показано назначение в острый период кардиотрофиков (Рибоксин, Кокарбоксилаза), мембраностабилизирующих средств (Эссенциале, Аевит). При появлении аллергической сыпи, кожного зуда, выраженных артралгий/миалгий назначаются десенсибилизирующие средства (Супрастин, Кларитин, Тавегил, Зиртек). В случаях развития гепатита показано назначение гепатопротекторов (Гептрал, Гепабене, Хофитол, Карсил).
При длительном артралгическом синдроме и фебрилитете назначают противовоспалительные средства (Ибупрофен, Диклофенак, Индометацин). При выраженном синдроме интоксикации — инфузионная терапия с использованием солевых растворов, раствора Глюкозы, Реополиглюкина, Альбумина, мочегонных средств (Фуросемид). При тяжелом течении заболевания назначают глюкокортикоиды коротким курсом. Псевдотуберкулез зачастую сопровождается снижением фагоцитарной активности моноцитов, нарушениями иммунного ответа, поэтому показано назначение иммуномодулирующих средств (Иммунофан, Полиоксидоний, Ликопид, Диуцифон).
В периоде реконвалесценции может широко использоваться фитотерапия – сборы из кукурузных рылец, подорожника, березы, черной смородины, мелиссы, мяты, бузины черной, крапивы. Больной подлежит выписке из стационара не ранее 21-го дня болезни после исчезновении острых клинических проявлений и нормализации лабораторных показателей.
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
Иерсиниоз и псевдотуберкулез - зоонозные природно-антропоургические бактериальные инфекционные болезни с фекально-оральным механизмом передачи. Эпидемиология этих инфекционных болезней во многом определяется биологическими особенностями возбудителя.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источники возбудителя инфекции.
3. Проявления эпидемического процесса.
4. Профилактические и противоэпидемические мероприятия, их направленность.
Возбудители- бактерии семейства Enterobacteriaceae рода Yersinia. Y. enterocolitica имеет антигенное родство с некоторыми представителями семейства энтеробактерий (сальмонеллы, шигеллы, эшерихии), а также с возбудителем туляремии и холерным вибрионом. Иерсинии серовара О9 сходны по антигенной структуре с бруцеллами - это обстоятельство надо учитывать при трактовке серологических реакций. Y. pseudotuberculosis более вирулентна, чем Y. enterocolitica.
Иерсинии широко распространены в природе, часто обнаруживаются у грызунов (рис. 8).
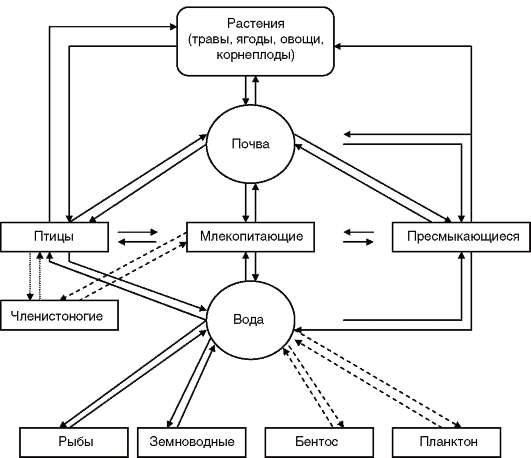
Рис. 8.Циркуляция иерсиний в природе (по Г.П. Сомову)
Возбудителей иерсиниоза и псевдотуберкулеза отличает нетребовательность к условиям роста и питательным средам, они выживают и размножаются при низких температурах, в широком диапазоне рН среды.
Оптимальная температура для роста 22-28 °С, однако иерсинии могут размножаться и при температуре 0-4 °С, т.е. в условиях бытового холодильника. В силу их способности расти при более низком температурном режиме, эти возбудители отнесены к психрофилам. При нагревании до 70-80 °С (температура пастеризации молока) в течение 30 мин они могут оставаться жизнеспособными, при кипячении быстро погибают. Иерсинии хорошо переносят низкие температуры, неоднократное замораживание и оттаивание субстратов, в которых они содержатся. Бактерии нестойки к высушиванию, солнечному свету и дезинфектантам.
Резервуар и источники возбудителя инфекции.Различают природные и антропоургические очаги иерсиниозов. Источники возбудителя иерсиниоза и псевдотуберкулеза многообразны (в основном синантропные и дико живущие грызуны, различные виды животных, птицы). Оба возбудителя обнаруживают в природе у грызунов, в частности у полевок, больных и носителей; бактерии находятся в кишечнике, откуда они выделяются в окружающую среду, заражая почву и воду, где могут длительно сохраняться. В контролируемых экспериментах установлено, что в почве иерсинии могут существовать до 128 дней и более, в воде открытых водоемов - до 1 мес, в кипяченой воде - до 1 года.
В популяции мышевидных грызунов в определенных биотопах формируются природные очаги. В цепь естественной циркуляции иерсиний включаются сельскохозяйственные и домашние животные (крупный рогатый скот, свиньи, овцы, кошки, собаки). Инфицирование сельскохозяйственных животных происходит за счет кормов - сенажа, травяной муки; распространению инфекции способствуют антисанитарные условия содержания животных. У животных может быть носительство, малосимптомные и типичные формы: у коров - диареи и маститы, у свиней - артриты и носительство иерсинии в носоглоточном кольце; такие же клинические проявления инфекции наблюдают у овец и коз. Контаминированный иерсиниями инвентарь, посуда, молоко способствуют распространению инфекции. Рост численности синантропных грызунов (крысы и мыши) также создает мощный резервуар возбудителя иерсиниоза. Заселяя овощехранилища, склады и базы, грызуны загрязняют своими выделениями хранящиеся овощи, фрукты, корнеплоды и другие пищевые продукты, что приводит к заражению их иерсиниями.
При эпидемиологических обследованиях очагов иерсиниоза со спорадическими случаями болезни и вспышек выявляют последовательно возникающие заболевания в семьях, что дает основание считать иерсиниоз зооантропонозной инфекцией. Клинические проявления у людей могут быть многообразными - от бессимптомных до клинически выраженных, которые классифицируют как гастроинтестинальная, абдоминальная, генерализованная и вторично-очаговая форма заболевания. В начале болезни при симптомах фарингита иерсинии обнаруживают в носоглотке. Выделение иерсиний от людей происходит с калом и мочой. В некоторых случаях носительство возбудителя может продолжаться длительный срок после перенесенной болезни. Характеристика источников инфекции приведена на схеме 13.
Схема 13. Характеристика источников инфекции при иерсиниозе и псевдотуберкулезе

Механизм передачивозбудителя - фекально-оральный, его реализация происходит главным образом пищевым путем. Основное значение в качестве факторов передачи при псевдотуберкулезе имеют продукты растительного происхождения (овощи, корнеплоды, зелень, фрукты), реже - вода открытых водоемов. Растительная продукция подвергается инфицированию при закладке на хранение, кроме того, растения могут быть инфицированы иерсиниями во время выращивания (на полях, в теплицах) и при поливе водой, контаминированной возбудителем. В овощехранилищах и складских помещениях при нарушении температурно-влажностного режима и заселении их инфицированными грызунами может происходить накопление возбудителя на овощах, корнеплодах, контаминация тары, стен и пола.
Потенциальная опасность всех перечисленных факторов передачи иерсиний может быть устранена при соблюдении технологических условий уборки овощей на полях, сортировке их при закладывании на хранение, удалении испорченных и гниющих. Перед употреблением овощи необходимо тщательно мыть.
При кишечном иерсиниозе ведущие факторы передачи - продукты животного происхождения, употребляемые в пищу в сыром виде или при недостаточной термической обработке. Имеют значение мясные продукты, изготовленные из инфицированного мяса: вареные и ливерные колбасы, сосиски, а также инфицированное молоко. Молоко, получаемое во флягах, на предприятиях общественного питания, в детских и воинских коллективах, перед употреблением необходимо кипятить.
Значение овощей и фруктов как факторов передачи возбудителя иерсиниоза меньше, чем при псевдотуберкулезе.
Восприимчивостьк иерсиниозу и псевдотуберкулезу высокая. В возрастной структуре заболевших преобладают дети. В сыворотке крови взрослых в 40-50% случаев обнаруживают антитела к иерсиниям. Это дает основание считать, что инфекционный процесс может протекать в различных клинических формах, в том числе малосимптомной и в виде носительства.
Эпидемический процессиерсиниоза и псевдотуберкулеза характеризуется главным образом вспышками заболеваний, легко выявляемых в коллективах, объединенных общим пищеблоком, а также спорадическими случаями среди детей и взрослых. Отмечается территориальная неравномерность распределения заболеваемости иерсиниозом и псевдотуберкулезом. Сезонный подъем заболеваемости при кишечном иерсиниозе отмечается в октябре-ноябре, а при псевдотуберкулезе - в феврале-марте. Многолетняя динамика заболеваемости иерсиниозом и псевдотуберкулезом на территории РФ приведена на рис. 9, 10.
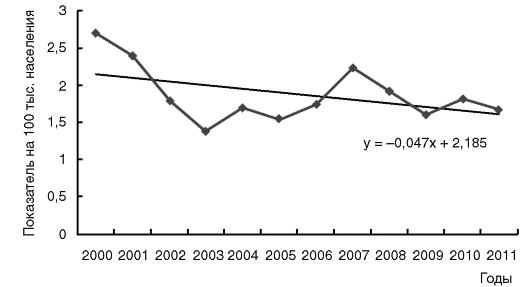
Рис. 9.Многолетняя динамика заболеваемости иерсиниозом на территории Российской Федерации в 2000-2011 гг.
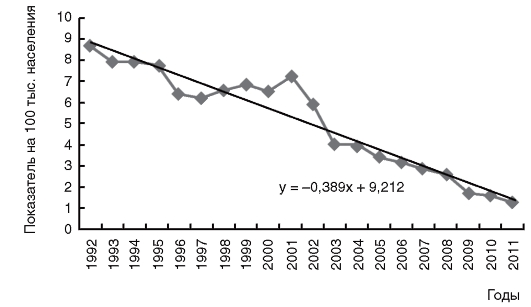
Рис. 10.Многолетняя динамика заболеваемости псевдотуберкулезом на территории Российской Федерации в 2000-2011 гг.
Противоэпидемическая работапри выявлении больных иерсиниозом и псевдотуберкулезом предусматривает их изоляцию (по клиническим и эпидемическим показаниям). В очаге иерсиниозной инфекции проводят активное выявление больных методом опроса и осмотра, устанавливают медицинское наблюдение за людьми, находящимися в одинаковых с больным условиях по риску заражения, в течение 18 дней. От больных и подозрительных на заболевание берут пробы для проведения лабораторной диагностики. Также проводят забор проб из объектов окружающей среды для бактериологических, иммунологических и молекулярно-генетических (полимеразная цепная реакция - ПЦР) исследований. Работа в очаге должна строиться с учетом того, что при кишечном иерсиниозе возможно заражение от больных людей (бытовым путем).
Больных выписывают после полного клинического выздоровления без проведения контрольных лабораторных исследований, но не ранее 18-го дня болезни. Диспансерное наблюдение при неосложненных формах проводят в течение 1 мес, а при затяжном течении - не менее 3 мес.
Основная роль в профилактике иерсиниозов принадлежит санитарно-гигиеническим и санитарно-ветеринарным мероприятиям. Важнейшее значение имеет предупреждение инфицирования иерсиниями овощей, фруктов, для чего необходима защита пищевых продуктов от грызунов, птиц и домашних животных; санитарный надзор за пред-
приятиями системы общественного питания, контроль качества водоснабжения, контроль соблюдения технологий производства продуктов питания, их хранения и реализации. Санитарно-эпидемиологическая служба проводит бактериологический контроль за обсемененностью иерсиниями овощей, фруктов, инвентаря, тары, оборудования в овощехранилищах и теплицах, а также за контаминированностью возбудителями готовой продукции.
Ветеринарная служба контролирует соблюдение санитарно-ветеринарных и зоогигиенических правил ухода, содержания и кормления животных.
На предприятиях пищевой промышленности, объектах водоснабжения и животноводства необходимы дератизационные мероприятия.
Кампилобактериоз
Кампилобактериоз - зоонозная антропоургическая бактериальная инфекционная болезнь с фекально-оральным механизмом передачи, вызываемая бактериями семейства Campylobacteriaceae и характеризующаяся преимущественным поражением пищеварительного тракта, тенденцией к генерализации инфекционного процесса с развитием септицемии и поражением различных органов и систем.
Основные вопросы темы
1. Характеристика возбудителя.
2. Источник возбудителя инфекции и пути передачи.
3. Проявления эпидемического процесса.
4. Профилактические мероприятия.
Возбудитель- грамотрицательные бактерии семейства Campylobacteriaceae рода Campilobacter; насчитывают 27 видов, 9 подвидов и 60 биоваров кампилобактеров, различающихся по биохимическим свойствам и антигенной структуре. Ведущая этиологическая роль в инфекционной патологии человека среди известных кампилобактеров принадлежит Campilobacter jejuni и Campilobacter coli.
Морфологически кампилобактеры - спиралевидные S-образные, изогнутые в виде запятой, подвижные (имеют жгутики) бактерии. Преобладающее большинство видов кампилобактеров (С. jejuni spp., C. coli, C. lari, C. fetus spp., C. hyointestinalis, C. upsaliensis и др.) относят к микроаэрофильным бактериям: они требуют для своего роста специальных атмосферных условий с пониженным содержанием кислорода и повышенным содержанием углекислого газа.
Кампилобактеры высокочувствительны к солнечному свету и высыханию. В фекалиях сохраняются до 7 дней, в моче и почве - до 4 нед, в молоке коров при комнатной температуре - до 3 дней, а при температуре 4 °С - до 3 нед. В воде открытых водоемов кампилобактер может существовать длительно, особенно при низкой температуре. Во внешней среде бактерии не размножаются. Кампилобактеры чувствительны к дезинфектантам.
Возбудители кампилобактериоза широко распространены в природе: как комменсалы желудочно-кишечного тракта они присутствуют в кишечнике практически всех теплокровных животных и птиц, которые формируют природный резервуар кампилобактеров.
Кампилобактеры, особенно С. jejuni, становятся частой причиной острых диарейных заболеваний людей. При этом диагностика кампилобактериозных энтеритов зависит от возможностей бактериологической лаборатории, так как выращивание бактерий в лаборатории сложно. Для выделения возбудителя пробы кала засевают на элективные питательные среды, которые помещают в термостат в условия со сниженным содержанием кислорода. Предварительный ответ о выделении возбудителя получают на 3-й, окончательный - на 5-й день.
Источник возбудителя инфекции- птицы и различные виды животных, у которых может развиться болезнь или носительство. Естественными носителями кампилобактеров часто оказываются куры, свиньи и крупный рогатый скот.
Источником возбудителя кампилобактериоза может служить больной человек, реконвалесцент и бактерионоситель. Человек, больной кампилобактериозом, выделяет возбудителя в течение всего периода болезни (5-14 дней), при отсутствии этиотропной терапии формируется носительство в течение 4-6, а иногда свыше 10 нед.
Описаны заражения в семьях и единичные случаи внутрибольничного инфицирования, в частности новорожденного ребенка от матери, что свидетельствует о роли больных людей как источника инфекции.
Механизм передачи возбудителя- фекально-оральный, пути его реализации могут быть различными. Пищевой путь - через молочные, мясные продукты, овощи и фрукты. Вакуумная упаковка пищевых продуктов, полуфабрикатов и готовых блюд способствует выживаемости кампилобактеров. Может реализоваться водный путь. Возможен бытовой путь передачи детям при уходе за ними больных или носителей взрослых. Бытовой путь передачи возможен при общении с больными собаками и кошками, причем общение с больным животным чаще, чем общение с больным человеком, приводит к инфицированию кампилобактерами.
Возбудитель кампилобактериоза может передаваться человеку от сельскохозяйственных животных при уходе за ними. Описаны перинатальные формы передачи кампилобактеров: пренатальные (аборты, преждевременные роды) и неонатальные (септицемия, менингиты, энтериты новорожденных).
Восприимчивостьлюдей к кампилобактериозу высокая. В возрастной структуре заболеваемости преобладают дети до 10 лет, включая новорожденных. Заболеваемость взрослых находится в прямой зависимости от возможностей их заражения: часто регистрируют кампилобактериоз у работников животноводческих ферм, имеющих контакт с животными, а также у всех потребителей зараженного кампилобактериями молока или воды.
Многолетняя динамика заболеваемости кампилобактериозом на территории РФ приведена на рис. 11.
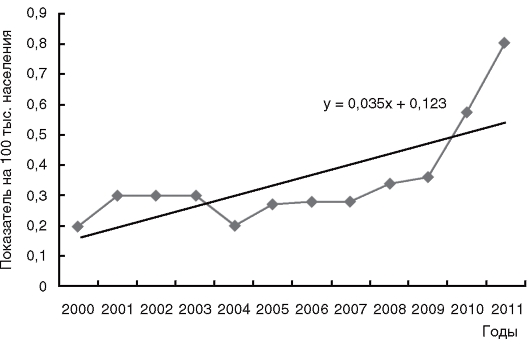
Рис. 11.Многолетняя динамика заболеваемости кампилобактериозом на территории Российской Федерации в 2000-2011 гг.
Показатели заболеваемости кампилобактериозом неодинаковы в различных странах, городских и сельских районах, в разных профессиональных группах, зависят от качества питьевой воды и пищевых продуктов. Среди людей, ухаживающих за больными животными и птицами, носительство кампилобактеров встречается в 2-3%.
Заболевания регистрируют на протяжении всего года, сезонный подъем в средней климатической полосе - летние месяцы, в южных регионах - в мае-июне, в северных регионах - в сентябре-октябре. Описаны случаи кампилобактериоза среди новорожденных; фактором риска инфицирования грудных детей становится переход на искусственное вскармливание.
Профилактические и противоэпидемические мероприятия.Широкий круг потенциальных хозяев возбудителя кампилобактериоза, высокий уровень контаминации сельскохозяйственной продукции и объектов окружающей среды увеличивают риск заражения людей, вследствие этого невозможно добиться эффективности профилактических мероприятий только за счет ужесточения контроля качества потребляемых продуктов питания. Необходим комплексный подход при разработке программ профилактики и борьбы с кампилобактериозом на конкретной территории, который включает меры профилактики кампилобактериоза в животноводстве и птицеводстве, комплекс профилактических мероприятий в пищевой и перерабатывающей промышленности (мясокомбинаты, молокозаводы и др.), а также профилактику кампилобактериоза в быту и в ЛПО.
Особое внимание при организации и проведении профилактических и противоэпидемических мероприятий при кампилобактериозе должно быть уделено ветеринарно-санитарному надзору. Предупреждение распространения болезни начинается с контроля за качеством комбикормов, соблюдения правил содержания животных и птицы в хозяйствах и фермах. Следующий этап - ветеринарно-санитарная экспертиза на бойнях и соблюдение санитарно-гигиенических требований к технологии приготовления и хранению молочных продуктов, мяса животных и птицы.
Противоэпидемические мероприятия в эпидемическом очаге такие же, как и при других кишечных инфекциях.
В очаге в течение 7 дней проводят медицинское наблюдение за людьми, находившимися в условиях, одинаковых с больным по риску заражения кампилобактериозом. От больных и подозрительных на заболевание, а также из объектов окружающей среды берут материал для лабораторных исследований. Организуют дезинфекционные и дератизационные мероприятия.
Переболевших острыми формами кампилобактериоза работников декретированных профессий, детей, посещающих детские образовательные учреждения, а также взрослых и детей, находящихся в закрытых учреждениях с круглосуточным пребыванием, допускают на работу и к посещению этих учреждений при отрицательном результате лабораторного обследования.
Диспансерное наблюдение за переболевшими кампилобактериозом ведут в течение 1 мес.
Читайте также:


