Какая норма стрептококка в мазке из зева
Мазок из зева и носа берется в том случае, если имеется очаг воспаления в носоглотке. Цель этого анализа – обнаружение возбудителя инфекции. Кроме этого производят забор биоматериала, чтобы исключить некоторые более серьезные заболевания, например, дифтерию.
Микрофлора носоглотки
На поверхности слизистой оболочки носо- и ротоглотки имеется большое количество различных микроорганизмов. Среди них есть не только полезные, но и условно-патогенные микробы. У здорового человека все они составляют общую микрофлору, при этом не вызывая различные заболевания. Но очень многое зависит от их количественного состава.
Если же будут созданы некоторые благоприятные для бактерий условия, например, снижение иммунитета на фоне переохлаждения организма, ГРИППа и т. д, то происходит молниеносная активация микробов с их интенсивным размножением. Кроме этого, заболевания могут развиваться при первичном инфицировании организма, при котором микробы оседают на слизистых оболочках дыхательных путей.
В нормальном мазке, при условии отсутствия выраженной симптоматики, встречаются кишечная палочка, стрепто- и стафилококк, нейссерии, клебсиеллы, грибы и многие другие. Интересно, что почти у 25% населения земного шара в мазке высеивается золотистый стафилококк, однако заражения им и дальнейшее развитие заболевания никогда не наблюдается.
Золотистый стафилококк, выращенный на питательной среде
Среди всех бактерий стоит отметить те, что способны вызвать серьезные заболевания: пневмококк, стрептококк, менингококк, палочка Леффлера, грибы, гемофильная бацилла, бранхамелла и многие другие.
Правильный забор биологического материала
Некоторыми условиями является отказ от приема лекарственных антибактериальных средств за 2 недели до дня сдачи мазка, отказ от курения и приема спиртных напитков, не рекомендуется чистить зубы перед проведением процедуры. За 5 минут до взятия мазка необходимо хорошо высморкать оба носовых хода, удалив оттуда все корочки.
Как же стоит брать биоматериал для проведения лабораторного исследования? Для этого сначала специалист берет ватный диск и обрабатывает кожу носовых ходов 70% спиртом. Затем специальную стерильную палочку с намотанным ватным тампоном на одном конце вводят сначала в один носовой ход на 1–1,5 см, затем в другой.
При этом постоянно необходимо крутить инструмент. После того как соскоб был взят, специальное устройство опускают в чистую обеззараженную пробирку, закупоривают и отправляют в лабораторию. Процедура не причиняет боли, но ее проведение приносит достаточно дискомфорта.

Какие виды диагностики можно выполнить
После того как биологическая жидкость была получена, она направляется на исследование. Существует три способа выявления возбудителя:
- Антигенный тест проводится при подозрении на стрептококк. Чувствителен даже к частичкам патогенных микроорганизмов. Его принято считать одним из точных и чувствительных тестов. Результаты анализа можно получить уже спустя полчаса.
- Бакпосев подразумевает размещение полученного материала в специальной питательной среде, благоприятной для развития инфекции. С помощью этого теста можно распознать вид бактерии и определить, к какому антибиотику она чувствительна. Наибольшая достоверность будет получена в том случае, если предварительно не было произведено приема никаких противомикробных средств.
- ПЦР анализ (полимеразная цепная реакция) метод, который позволяет определить инфекционную или генетическую болезнь, еще задолго до появления первых симптомов недуга. Суть метода заключается в том, что с помощью многократного копирования ДНК и добавления специальных реактивов, воссоздают определенный вирус или бактерию.
Какие исследования проводятся при взятии мазка из носа и зева
Концентрация эозинофилов в мазке должна быть минимальной, иначе врачи воспринимают их повышение как сигнал о развитии аллергии или ринита. Опытные оториноларингологи способны по количеству клеток отличить аллергический ринит от инфекционного.
Посев из носа на стафилококк производится, чтобы точно установить возбудителя заболевания. Во время бакпосева можно определить количество чужеродных микроорганизмов, а также их чувствительность к антибиотикам.
В нормальном мазке допускается присутствие стафилококка не более 104 КОЕ\мл. Однако стоит понимать, что если удалось обнаружить его в большем количестве, при этом у пациента отсутствуют какие-либо симптомы или жалобы, то проводить никакого лечения нет необходимости.

Посев из носа на патогенную микрофлору - обязательный этап диагностики ряда ЛОР-заболеваний
Посев на дифтерию проводится с целью выявления серьезного заболевания. По симптомам заболевание очень напоминает гнойную ангину. Возбудителем дифтерии является бацилла Леффлера (отсюда и второе название мазок на bl), которая проникает в организм и начинает активно размножаться. В мазке на дифтерию здорового человека возбудитель должен полностью отсутствовать.
Микроскопическое исследование позволяет также определить того или иного возбудителя заболевания. Исследуемый биоматериал наноситься на предметное стеклышко и фиксируется с помощью огня горелки, окрашивается по Граму и тщательно рассматривается под микроскопом. В мазке могут быть обнаружены грамположительные и грамотрицательные кокки, эшерихии, синегнойная палочка и другие.
Результаты проведения исследования
После того, как лаборанты провели исследование, врачи начинают проводить расшифровку полученных результатов. Если количество эозинофилов увеличено в несколько раз, то такой процесс говорит овозникновении аллергического эозинофильногоринита в запущенной форме.
Кроме того, наличие значительного количества эозинофильных клеток может свидетельствовать о наличие гельминтозов, в частности, аскаридоза. Повышение количества стафилококка в мазке с выраженной клинической картиной свидетельствует о стафилококковом рините.
| На что проводится исследование | Норма | Отклонения от нормы |
| Эозинофилы | Дети до 12 лет от 0,5–7% От 12 и старше от 0,5–5% | Значение выше референтных говорят о наличие аллергического ринита |
| Стафилококк | Не более 10*4 КОЕ\мл | Увеличение числа стафилококков говорит о стафилококковой инфекции и наличие в организме очага воспаления |
| Стрептококк | Не более 10*5 КОЕ\мл | Увеличение числа стрептококков говорит о стрептококковой инфекции и наличие в организме очага воспаления. Может стать причиной развития отита, ангины, воспаления оболочек мозга |
| Бацилла Леффлера | Отсутствует | При выявлении BL врачи ставят диагноз дифтерия. |
| Бацилла Коха | Отсутствует | При выявлении BKврачи ставят диагноз туберкулез носа или носоглотки |
Помните! После получения результатов на руки необходимо сразу обратиться к врачу. Только специалист сможет грамотно расшифровать анализы и при необходимости грамотно назначить лечение.
Посев из зева на микрофлору - это тест на наличие бактериальной или грибковой инфекции в горле. Из горла берут мазок и помещают в специальную емкость, условия в которой позволяют инфекции расти. Если это происходит, реакция является положительной. Тип инфекции определяют с помощью микроскопа и химических тестов. В случае отсутствия роста посев на микрофлору считается отрицательным.
Примеры инфекций, которые могут быть обнаружены во время посева из зева на микрофлору:
- Кандида белая. Этот гриб вызывает молочницу, инфекции полости рта и языка, а иногда и горла.
- Группа А стрептококков. Эта бактерия может вызвать острый фарингит, скарлатину и ревматизм.
- Менингококк, вызывающий менингит.
Если рост бактерий в емкости зафиксирован, проводят ещё ряд тестов, чтобы определить, какой антибиотик будет лечить инфекцию лучше (тест на восприимчивость).
Большинство случаев боли в горле вызваны вирусной инфекцией, например, простудой или гриппом. В этих случаях посев на микрофлору не проводят, потому что вирусы выращивать очень трудно, и это дорогое исследование. Кроме того, вирусные инфекции не лечатся антибиотиками. А значит, и эффект от посева на микрофлору в этом случае будет не столь велик.
В нашей клинике есть профильные специалисты по данному вопросу.
2. Зачем проводят посев?
Посев из зева на микрофлору проводится, чтобы:
- Найти причину боли в горле. Тест покажет разницу между бактериальной и вирусной инфекцией.
- Выявить носителя инфекции, даже если нет никаких симптомов заболевания.
3. Как проводят посев?
Для сбора образцов чистым тампоном берут мазок в задней части горла, вокруг миндалин. Образец также может быть собран с помощью вымывания. Для этого теста, вам предложат прополоскать рот небольшим количеством соленой воды, а затем выплюнуть жидкость в чистую чашку. Этот метод является более надежным.
4. Результаты посева из зева на микрофлору
Результаты посева будут готовы в течение 1-2 дней, в некоторых случаях тестирование проводят в течение недели.
Существует также экспресс-тест на стрептококки. Результаты такого теста на стрептококк будут готовы уже через 10-15 минут. Этот анализ предназначен только для бактериальных инфекций, вызванных стрептококковой бактерией.
Экспресс-тест на стрептококк может показать два результата:
- Отрицательные результаты теста на стрептококк. Стрептококковые бактерии не обнаружены. Может быть рекомендован посев на микрофлору.
- Положительные результаты теста на стрептококк. Стрептококковые бактерии обнаружены. Это означает, что у вас стрептококковое воспаление горла (острый фарингит). Необходимо незамедлительно начать принимать антибиотики.
Посев из зева на микрофлору также может быть отрицательным или положительным:
- Отрицательные результаты посева на микрофлору. Бактериальные или грибковые инфекции отсутствуют, их рост не наблюдается. Отрицательные результаты могут означать, что причиной вашей инфекции является вирус, а не бактерии или грибок. Инфекции горла могут вызвать разные вирусы - энтеровирусы, вирус Эпштейна - Барра, вирус простого герпеса, респираторно-синцитиальный вирус (РСВ).
- Положительные результаты посева из зева на микрофлору. Наблюдается рост бактерий. Примеры бактериальных инфекций горла - острый фарингит, дифтерия (дифтерийная коринебактерия) и коклюш (палочка коклюша). Наблюдается рост грибков. Наиболее распространенной грибковой инфекцией в горле является кандидоз полости рта, который вызывается дрожжеподобными грибами рода Candida.
Мазок из носа или горла - это анализ, который помогает врачам выявить инфекцию.
Данный анализ проводится в следующих случаях:
Чтобы установить первопричину тонзиллита или фарингита. Мазок из зева зачастую назначается специалистами для выявления стрептококка, который и провоцирует ангину;
Чтобы узнать, есть ли в горле или носу различные колонии бактерий, которые могут вызвать серьезные заболевания горла. К примеру, мазок из зева может быть назначен людям, часто подвергшимся фурункулам, которые вызываются золотистым стафилококком.
Подготовка к мазку из зева
За пару дней до того, как вам проведут анализ, нельзя ни в коем случае применять различные отвары для полоскания рта, а также антибиотики. Применение данных лекарств могут стать причиной получения отрицательного результата. В данном случае он считается ложным, потребуется еще один анализ. Также учитывайте тот факт, что не желательно с утра чистить зубы.
Мазок из горла могут брать следующим образом: медсестра просит открыть рот и немного отклонить голову назад. Далее необходимо легко нажать на язык человека специальной пластиной, выполненной из металла и стерильным тампоном проводит по миндалинам и горлу.
Не стоит бояться данной процедуры, так как она совершенно безболезненна. Единственным отрицательным фактором здесь является то, что прикосновение к миндалинам может вызывать рвотный рефлекс. Поэтому перед процедурой не следует обильно есть.
Исследование материала
Далее врач помещает собранный анализ в питательную для микробов среду, которая не позволит микробам быстро погибнуть. В дальнейшем анализы направляются на разнообразные анализы, которые включают в себя несколько направлений.
Антигенное тестирование - специальная система, реагирующая на микробы. Подобный анализ проводится для того, чтобы выявить стрептококк, который легко может вызвать некоторые осложнения у подростков.
Пробирки с биоматериалами следует хранить в холодильнике. Если нет возможности доставить их сразу в лабораторию, то анализ необходимо поместить в консервант. После того, как их доставят в лабораторию, необходимо сделать посев. Важно соблюдать все правила по сдаче бактериологического посева. Если вы не смогли тщательно подготовиться к процедуре, то результат получится неверным. Тогда потребуется еще один повторный анализ. После того, как результат будет готов, вам следует обратить к вашему лечащему врачу в районной поликлинике или записаться на прием в частную клинику.
Мазок из зева и носа – представляет собой исследование, позволяющее определить патогенные бактерии, которые вызвали заболевание. В норме на слизистой оболочке носа и горла проживает определённый перечень микроорганизмов. Изменение количественного соотношения различных групп бактерий или заселение патогенных агентов приводит к развитию заболевания.
Мазок из носа и зева можно сдать даже здоровому человеку с целью проверки факта носительства патогенных микроорганизмов. Опасным является носительство менингококка, который при контакте с маленькими детьми может вызывать тяжёлое заболевание с высоким риском гибели.
Как делают мазок из носа и горла
Мазок из горла проводится в условиях медицинского учреждения, оснащённого лабораторией для посева микробов на питательные среды. Перед проведением процедуры (за 48 часов) стоит прекратить использование мазей, кремов, спреев для горла и др. Мазок назначается до начала антибактериального лечения. При использовании пациентов лекарственных препаратов результаты исследования будут сомнительными.
Мазок из носа берут стерильной ватной палочкой, проводя по слизистой оболочке носа. Для забора материала из горла используют стерильный ватный тампон. Пациенту необходимо широко открыть рот. Проведя по слизистой поверхности миндалин и горла, врач получит необходимую для посева слизь.
Сразу после забора патологический материал помещают в термостат на питательные среды, где в течение 2 – 3 суток дадут рост имеющиеся бактерии.
Интерпретация результатов исследования мазка из носа и зева
Оценкой результатов исследования может заниматься только ЛОР врач, осуществляющий лечение пациента или врач лабораторной диагностики. Получив высев патогенной микрофлоры , подозрительные колонии испытывают на чувствительность к различным антибактериальным препаратам. Это необходима для подбора пациенту оптимального лекарственного средства, которое поможет излечить болезнь полностью.
При нормальном состоянии здоровья пациента в мазках будет наблюдаться рост бактероидов и других условно патогенных микроорганизмов в небольшом количестве. Увеличение количества одного из таких микробов ведёт к развитию заболевания.
Оценка результата посева слизи может оцениваться только вместе с клинической картиной заболевания, а также причиной, по которой пациент был обследован.
Лечение пациентов при высеве патогенных микрорганизмов
В тех случаях, когда пациент переносит острое заболевание, результат мазка является лишь подтверждением диагноза и никаких дополнительных мер принимать не нужно. Достаточно лечения основного заболевания, а гибель возбудителя наступит в процессе лечения и восстановления иммунитета человека.
Устранение патогенной флоры и санацию слизистых носа и горла стоит проводить при систематическом обострении хронических процессов. Прицельное исследование на стафилококк при частых фурункулах доказывает природу их формирования. Правильный подбор лекарства поможет надолго забыть подобной проблеме.
Лечение лучше проводить под наблюдением квалифицированных специалистов, которые подскажут, как правильно это сделать, чтобы не навредить своему организму. К тому же врачи частной клиники дадут дельный совет по проведению контрольных мазков для оценки и контроля эффективности проводимой терапии.

Описание возбудителя
Это условно-патогенные микроорганизмы шаровидной формы. Они содержатся в организме здорового человека в носоглотке, ротовой полости, ЖКТ. И когда их количество становится чрезмерным, развивается заболевание.
Стрептококк - возбудитель стрептококковой инфекции у детей
Микроорганизм бывает трех видов:
- альфа – вызывает частичное разрушение эритроцитов;
- бета - вызывает полное разрушение эритроцитов;
- негемолитический стрептококк.
У каждого организма на клеточной стенке есть особый антиген. В зависимости от разновидности этого антигена разные группы бактерий имеют свой определенный знак – от A до U.
Для людей являются опасными Streptococcus pyogenes и Streptococcus pneumoniae. Первый может вызвать скарлатину, рожу, тонзиллит. А второй микроорганизм приводит к возникновению пневмонии.
Причины стрептококковой инфекции у детей
Источником инфекции является больной человек. Основной путь передачи – через воздух. Поэтому чаще всего инфекция передается от людей с заболеваниями верхних дыхательных путей и горла – скарлатиной, ангиной. Заражение происходит при близком контакте, а на расстояние более 3 метров инфекция не передается.
Также возможны и другие пути инфицирования. Стрептококк группы A может передаваться с пищей – при попадании в яйца, молоко, мясо и прочие продукты животного происхождения микроорганизм начинает размножаться. Но при температуре выше 60 градусов он погибает, поэтому такие продукты нужно употреблять только в готовом виде.
Иногда инфекция передается контактно-бытовым путем. Она может попасть в организм, если пользоваться одним полотенцем, посудой, зубной щеткой с больным человеком.
Стрептококк группы B вызывает заболевания мочеполовой сферы. У взрослых он передается при половых контактах, а ребенок может быть инфицирован во время внутриутробного развития по причине попадания микроорганизма в околоплодные воды. Если до момента родов мать не пролечится, при прохождении через родовые пути малыш может заразиться. Также причины присоединения стрептококковых инфекций группы B могут быть следующими: послеродовые эндометриты, циститы, проведение кесарева сечения.
В группу риска входят не только дети, но и все люди с ослабленным иммунитетом. Заболевания могут появиться у людей с хроническими патологиями, синдромом иммунодефицита, онкологией.
Симптомы развития стрептококковой инфекции
Симптомы зависят от того, где локализуется инфекция. Стрептококк может вызывать появление таких заболеваний:
- рожистое воспаление. Начинается остро, резко повышается температура тела, наблюдаются признаки интоксикации. Через несколько часов после возникновения первых признаков на коже появляется покраснение. В этом месте она становится отечной, горячей и болезненной при касании. Иногда в области покраснения появляются пузырьки с жидкостью. Они могут лопаться, приводя к образованию болезненных ранок. Это называется буллезной формой рожи. Она характерна для взрослых, а у детей появляется на фоне сниженного иммунитета. Покраснение на поверхности кожи может не проходить до 5-15 дней;
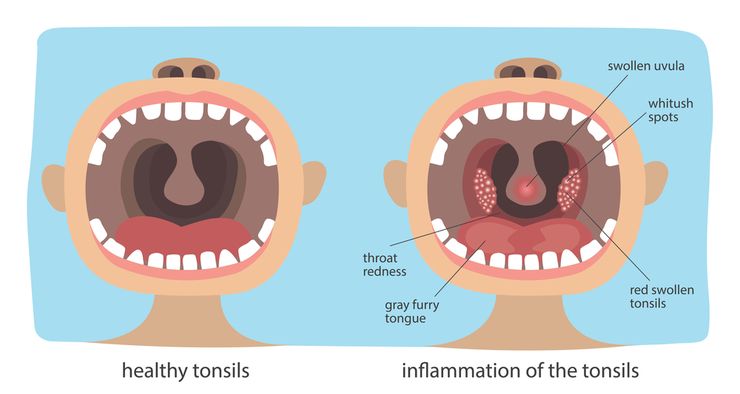
- стрептококковая ангина. Наблюдается повышение температуры тела, озноб, слабость, увеличение шейных лимфоузлов. Имеет место выраженный дискомфорт в горле, который усиливается при глотании. Миндалины отекают, краснеют, на их поверхности появляется гнойный налет. Стрептококковое поражение горла требует проведения немедленной терапии, иначе оно может привести к опасным осложнениям – эндокардиту, ревматизму и прочим;
- скарлатина. Начинается резко с повышения температуры до высоких значений – 38-39 градусов. Через 1-3 сутки появляется мелкая сыпь, которая в основном локализуется на лице, в области паха и живота. Высыпания никогда не появляются в пределах носогубного треугольника. При возникновении таких симптомов ребенка нужно срочно показать педиатру;
- пневмония и бронхит. Заболевание может быть первичным, когда микроорганизм попадает непосредственно в легкие и бронхи. Но иногда он распространяется сюда из горла, если его вовремя не пролечить. Стрептококковая пневмония и бронхит сопровождаются повышением температуры тела, сильным кашлем, снижением работоспособности, вялостью.
Особенно опасны эти заболевания у новорожденных по причине того, что их иммунная система еще очень слаба и не способна бороться с инфекцией. Поэтому стрептококк у них может привести к сепсису и даже летальному исходу.
Стрептококковая инфекция в горле
Лечение стрептококковых инфекций
Перед назначением лечения доктор проводит диагностику. Сначала он выслушивает жалобы матери, затем измеряет температуру, осматривает кожу, глотку ребенка. Лабораторная диагностика заключается в исследовании крови, мочи, мазка из носоглотки с целью обнаружения возбудителя инфекции.
После получения результатов анализов будет назначено лечение антибиотиками. Используются препараты группы пенициллинов и цефалоспоринов. Если микроорганизм будет устойчивым к таким антибиотикам или появится аллергия на них, могут быть назначены макролиды и линкозамиды. При инфекции в области носоглотки могут использовать местные антибиотики в форме леденцов для рассасывания, спреев и капель.
Во время лечения нужно соблюдать дозировку. Нельзя прекращать принимать антибиотики сразу после улучшения самочувствия. Курс терапии нужно довести до конца, он должен составлять 5-10 дней.
При температуре выше 38 градусов назначаются жаропонижающие средства. Если она ниже, использовать такие лекарства не нужно, организм справится с ней самостоятельно.
Начинать терапию нужно незамедлительно, сразу после возникновения неприятных симптомов. Иначе могут развиться серьезные осложнения – вторичные поражения органов и систем. Также из-за снижения иммунитета повысится вероятность появления хронических заболеваний.
Профилактические мероприятия
Для профилактики возникновения стрептококковых инфекций необходимо придерживаться таких рекомендаций:
- соблюдать личную гигиену, мыть руки после посещения людных мест, туалета, после контакта с животными и больными людьми;
- при заболевании взрослых членов семьи детям нужно надевать маску на лицо;
- необходимо хорошо мыть посуду, из которой ел больной;
- проходить все плановые осмотры у педиатра;
- следить за питанием ребенка. В рацион необходимо включить свежие фрукты и овощи, нежирные каши и супы. Продукты животного происхождения обязательно подвергать термической обработке;
- в зимнее время рекомендуется давать ребенку витаминные комплексы из аптеки для повышения иммунитета. Перед их покупкой нужно проконсультироваться с педиатром. Также полезно гулять с ребенком;
- одевать малыша по погоде, чтобы избежать переохлаждений или перегревов организма. Они могут привести к снижению иммунитета.
Также необходимо проводить профилактику осложнений, которые могут возникнуть при стрептококковом заражении. Чтобы не развилась хроническая патология и осложнения, курс терапии антибиотиками нужно доводить до конца. Нельзя делать перерывы, а принимать все препараты нужно строго в назначенной дозировке.
Стрептококковые инфекции очень опасны в любом возрасте, но особенно в детском. Они могут привести к серьезным осложнениям. Поэтому нужно своевременно принимать антибактериальные препараты. А для предупреждения заболеваний проводить ряд профилактических мер.

Streptococcus viridans входит в состав естественной микрофлоры человека. Микроб обитает на слизистой оболочке респираторного, пищеварительного и урогенитального трактов. В норме его количество не должно превышать 30% от числа всех микроорганизмов, населяющих данные локусы.
Streptococcus viridans в переводе с латинского означает зеленый. Такое название связано со способностью бактерий давать при гемолизе зеленую окраску. Обнаружить микроб в биологическом материале можно с помощью бактериологического исследования или ПЦР. Лечение инфекции этиотропное, патогенетическое, симптоматическое. Больным назначают пенициллины, иммуномодуляторы и препараты, устраняющие клинические проявления и улучшающие общее состояние пациентов.
Этиология

Streptococcus viridans под микроскопом
Streptococcus viridans — аспорогенные шаровидные или овоидные кокки, лишенные жгутиков. Они образуют капсулу, которая защищает их от фагоцитов, а при определенных условиях трансформируются в L-форму, которая позволяет им скрыться от компонентов иммунной системы.
Бактерии окрашиваются по Граму в синий цвет, в мазке располагаются цепочками. Они очень прихотливы к условиям роста. Для посева используют среды с кровью или сывороткой — кровяной или сывороточный агар. На твердых питательных средах вырастают очень мелкие, сероватые колонии с зоной зеленящего гемолиза по периферии. В жидких средах они образуют диффузную муть с осадком на дне.
Стрептококки способны осуществлять процессы своей жизнедеятельности как в присутствии кислорода, так и без него. Бактерии устойчивы к оптохину и нерастворимы в желчи. Streptococcus viridans обладает резистентностью к некоторым факторам внешней среды — высушиванию, нагреванию, охлаждению, замораживаю. Погибают микробы при кипячении и дезинфекции, но не сразу, а спустя 15-30 минут. Находясь долгое время во внешней среде, они теряют свою патогенность.
Стрептококк вириданс считается слабовирулентным микробом. Это связано с ограниченным набором факторов патогенности, к которым относится капсула, белки-адгезины, эндотоксин, гемолизины и ферменты, обеспечивающие развитие патологического процесса.
Эпидемиология
Streptococcus viridans в определенной концентрации не опасен для человека. Скорее наоборот, бактерии предотвращают нашествие других патогенов и защищают организм человека от таких опасных микробов, как Pseudomonas.
Когда количество стрептококка начинает стремительно расти, возникает патология. Пополнение стрептококка также возможно извне – от больных людей, особенно с респираторными формами недуга, а также от бессимптомных бактерионосителей. Пациенты с поражением органов дыхания постоянно выделяют микробы в окружающую среду.

Источниками инфекции могут стать собственные очаги — воспаленные пазухи носа или кариозные зубы. Слизь из носа, стекая по задней стенке глотки, вызывает периодически воспаление горла и миндалин.
Пути распространения инфекции:
- Аэрационный – при заглатывании воздуха, содержащего микробы,
- Контактный, в том числе половой — при поцелуе, объятии, коитусе,
- Алиментарный — при употреблении инфицированных продуктов питания: яиц, молока, ветчины,
- Трансплацентарный — внутриутробное заражение плода.
Восприимчивость людей к стрептококковой инфекции довольно высокая. Для недуга характерна осенне-зимняя сезонность. Микроб поражает преимущественно маленьких детей и пожилых людей.
Факторы, способствующие развитию патологии:
- Иммунодефицит,
- Перенесенная ОРВИ,
- Переохлаждение,
- Контактирование с больным человеком,
- Онкопатологии,
- Длительная иммуносупрессия,
- Сопутствующие хронические заболевания в стадии декомпенсации.
После внедрения Streptococcus viridans в организм человека происходит развитие местных воспалительных процессов и формирование первичного очага поражения. Данный микроб обладает тропностью к эпителию респираторного тракта, поэтому чаще всего местом его локализации становятся верхние дыхательные пути. В более редких случаях воспаляются органы мочевыделительной и пищеварительной систем. Бактерии активно размножаются в эпителиоцитах. Когда их количество становится запредельным, стрептококки прорываются в кровеносное русло и разносятся к внутренним органам.
Streptococcus viridans способен вызвать тяжелую интоксикацию с диспепсией и спутанностью сознания. Клеточная стенка бактерий воспринимается организмом как аллерген, к которому вырабатываются аутоантитела и гиперчувствительность. Происходит аллергизация организма, развиваются аутоиммунные процессы, протекающие в форме гломерулонефрита, миокардита, ревматизма. Не смотря на свою низкую вирулентность, стрептококк вириданс способен проникать с током крови даже в стерильные среды – ликвор, мочу.
Заболевания, которые вызывает Streptococcus viridans:
- Деминерализация и разрушение твердых тканей зуба с образованием полостного дефекта,
- Воспаление тканей пародонта,
- Тонзиллит, фарингит,
- Отит,
- Воспаление почечных клубочков,
- Уретрит,
- Цервицит,
- Воспаление лимфоузлов, мышц, кожи,
- Эндокардит.
Симптомы
Streptococcus viridans обычно вызывает заболевания верхних отделов дыхательного тракта. У ребенка этот микроб обнаруживается в горле и становится возбудителем фарингита или ангины. На фоне выраженного интоксикационного синдрома с лихорадкой, недомоганием и апатией появляется боль в горле, тошнота, охриплость. Больные дети часто капризничают, плачут, отказываются от еды, не берут грудь. У них появляются желто-зеленые выделения из носа, кашель, головная боль.

При осмотре специалисты обнаруживают гиперемированную слизистую оболочку зева, отек и гипертрофию миндалин. У больных лицо становится одутловатым, возникает регионарный лимфаденит, появляется гнойничковая сыпь на коже, миалгия, артралгия, гипергидроз.
Осложнения заболеваний, вызванных Streptococcus viridans:
- Острый средний отит,
- Ревматизм,
- Воспаление миокарда,
- Гломерулонефрит,
- Бактериальное воспаление мозговых оболочек,
- Абсцессы паренхиматозных органов,
- Сепсис,
- Шок.
Патогенез подобных осложнений до конца не известен. Их причиной считается аутоиммунное воспаление: антитела, вырабатываемые для борьбы с инфекцией, реагируют на собственные клетки, пораженные стрептококком.
Лабораторные методы исследования
Диагностика заболеваний, вызванных Streptococcus viridans, заключается в проведении микробиологического исследования клинического материала и постановке полимеразной цепной реакции. Начинается лабораторная диагностика с отбора материала. Микробиологи исследуют мазок из зева и миндалин, отделяемое носа, влагалищный секрет, соскоб с пораженного участка кожи, кровь, мочу, мокроту, ликвор.

ПЦР-диагностика – современный метод, позволяющий обнаружить инфекцию путем выделения генетического материала возбудителя. Этот экспресс-тест дает точный результат за считанные минуты. Но по современным стандартам больным необходимо пройти всестороннее обследование, которое длится несколько дольше, но дает более достоверный результат. Поскольку стрептококк вириданс является нормальным обитателем организма человека, с помощью ПЦР он может обнаруживаться и у здоровых людей. Именно поэтому данный метод не является универсальным.
К дополнительным исследованиям относятся параклинические анализы крови и мочи, ЭКГ, УЗИ внутренних органов. Эти исследования необходимы для определения состояния сердца и почек. Очень часто стрептококк распространяется гематогенным путем из очагов, расположенных в клубочковых образованиях или клапанном аппарате.
Общетерапевтические мероприятия
Стрептококковая инфекция опасна своими осложнениями, поэтому ее лечение следует начинать незамедлительно. Лечение инфекции, вызванной Streptococcus viridans, заключается в воздействии на первопричину — микроб и в устранении клинических проявлений, ухудшающих самочувствие больных. Для этого применяют традиционные лекарственные и физиотерапевтические методики, а также средства народной медицины. Комплексный подход дает максимально положительный результат. В среднем курсовой прием препаратов длится 7-10 дней. Проводится лечение под контролем специалистов — ЛОР-врачей, инфекционистов или пульмонологов.
Особое внимание следует уделять уходу за больными, их питанию и соблюдению питьевого режима.
Профилактические процедуры
Специфическая профилактика стрептококковой инфекции в настоящее время не разработана. Чтобы предупредить развитие патологии, специалисты дают следующие рекомендации:
- Соблюдать правила личной гигиены: проводить регулярно влажную уборку помещения, мыть руки перед едой, содержать в чистоте предметы обихода, посуду, детские игрушки.
- Закаляться, вести активный образ жизни, заниматься посильными видами спорта.
- Полноценно и правильно питаться, включать в рацион обогащенный витаминами и микроэлементами продукты питания, готовить каждый день свежие блюда, следит за сроком годности сырья и продуктов.
- Бороться с вредными привычками, отказаться от чрезмерного и частого употребления спиртных напитков, не курить, не допускать пассивного курения.
- Своевременно выявлять и изолировать больных в стационар для адекватного и комплексного лечения под наблюдением специалистов.
Стрептококк вириданс может спокойно сосуществовать с людьми. Развитие патологии происходит при снижении иммунитета или проникновении микробов с патогенными свойствами извне. При отсутствии леченых мероприятий стрептококк из своих традиционных очагов — зева и горла опускается в нижние отделы респираторного тракта — бронхи и легкие, а также проникает с током крови в другие органы. Своевременная и адекватная терапия делает прогноз патологии благоприятным, не позволяя развиться опасным для жизни осложнениям.
Видео: стрептококк – доктор Комаровский
Читайте также:


