Хеликобактер пилори как выглядит под микроскопом
2. Существует от 500 до 1000 различных видов бактерий в каждом человеческом теле. Они размножаются, достигая количества в 100 триллионов клеток – примерно в десять раз больше, чем человеческие клетки, которые составляют один организм. Компьютерное изображение бактерий Helicobacter Pylori в желудке, связанных с возникновением язвы желудка и рака.
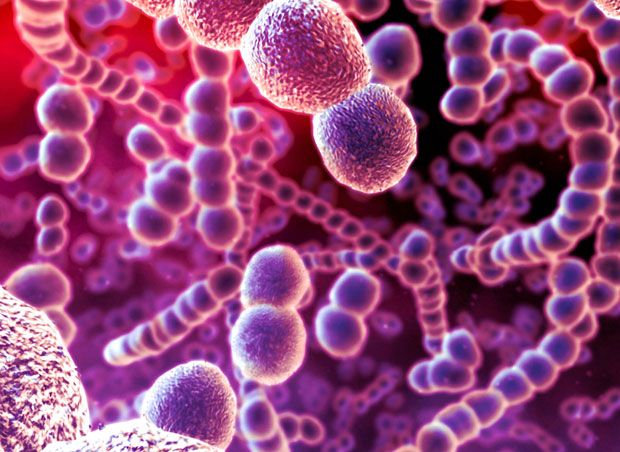
3. Преподаватель технологического института Корка, д-р Рой Слитор, рассказывает: “Только кишечник человека содержит почти четыре с половиной фунтов бактерий Мы, в сущности, только на десять процентов люди – остальное составляют разные микробы.” Компьютерное изображение цепей бактерий пневмонии Streptococcus pneumoniae. Это грамположительные бактерии овальной формы, которые являются одной из причин пневмонии. Также они могут вызвать опасные инфекционные заболевания легких.
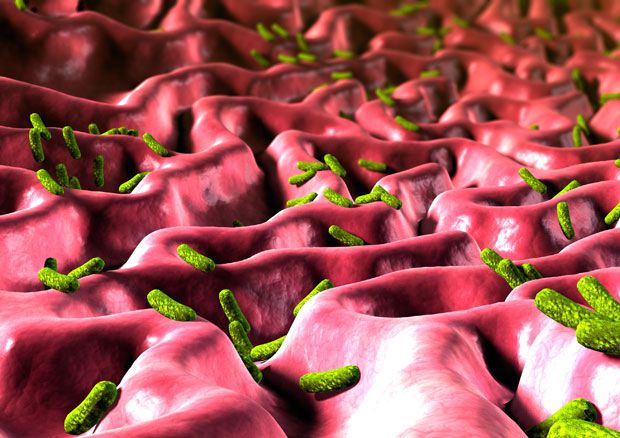
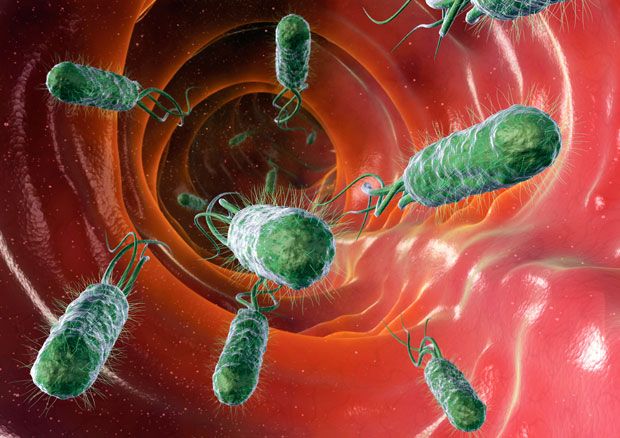
4. Тот факт, что мы состоим преимущественно из разных бактерий, может вызвать тревогу, но д-р Слитордал понять, что бактерии действуют нам на благо – и без них мы бы не выжили. “Это бактериально-человеческое взаимодействие по большей части является симбиотическим. В обмен на продовольствие и питание, бактерии помогают нам с пищеварением, образованием витаминов и способствуют укреплению нашей иммунной системы Кроме того, они защищают нас от патогенных инфекций – так называемых «плохих бактерий”, рассказывает он. Компьютерное изображение бактерий кишечной палочки внутри кишечника. Они могут вызывать бактериальную диарею.
5. Концептуальное изображение нескольких бактерии кокки на поверхности клетки.
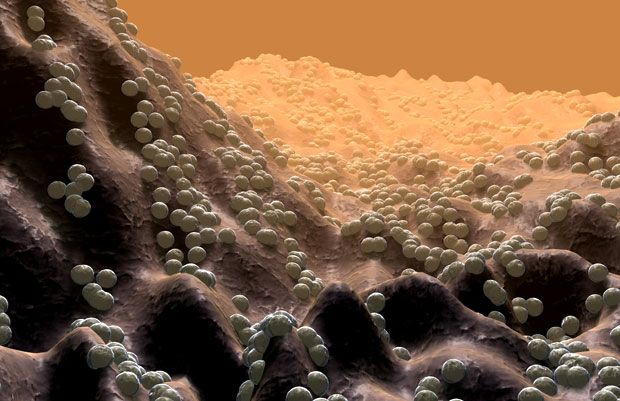
6. Ресничная палочковидная бактерия. Типичные палочковидные бактерии включают кишечную палочку и сальмонеллы.
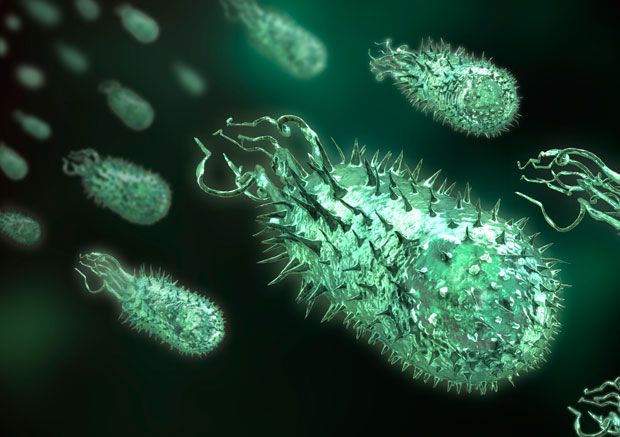
7. Плавающие бактерии.
8. Полученное с помощью электронного микроскопа изображение Helicobacter Pylori.
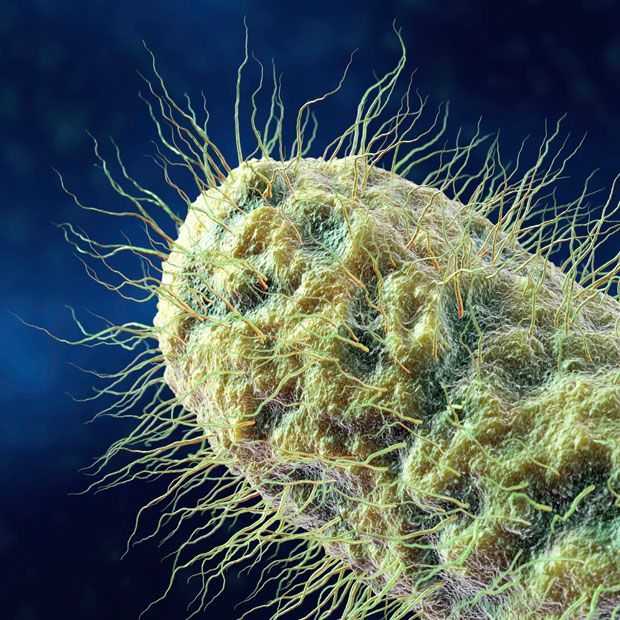
9. Ресничные (с волосками) палочковидные бактерии.
10. Бактерии Helicobacter Pylori.
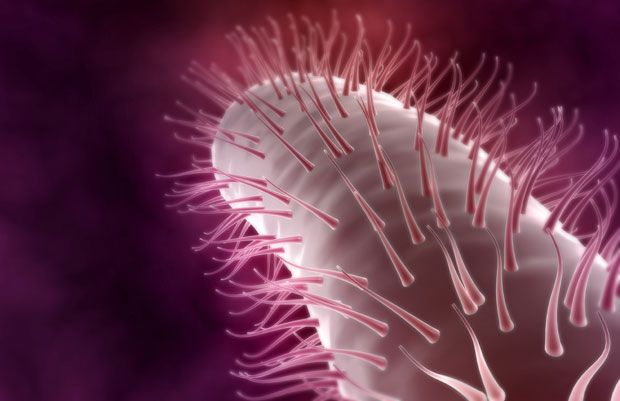
11. Типичные палочковидные бактерии кишечной палочки и бактерии сальмонеллы, Эти бактерии имеют жгутики (волосоподобные структуры) на одном конце, которые позволяют им двигаться.
12. Компьютерное изображение бактерий Enterococcus faecalis. Бактерия является одним из так называемых супервирусов, которые устойчивы к антибиотикам.
13. Компьютерное изображение бактерий Helicobacter pylori в человеческом желудке. Они вызывают гастриты и являются самой частой причиной язвы желудка. Также могут становиться причиной рака желудка и вызывать желудочные кровотечения.
90% живых клеток организма человека составляют бактерии. Триллионы живых организмов содержит и питает человеческое тело – начиная от кишечной палочки, использующей свои хвосты, чтобы плавать вверх-вниз по нашим внутренностям, до сальмонеллы, которая может отравить еду, но спокойной жить на нашей коже без вреда для нас.

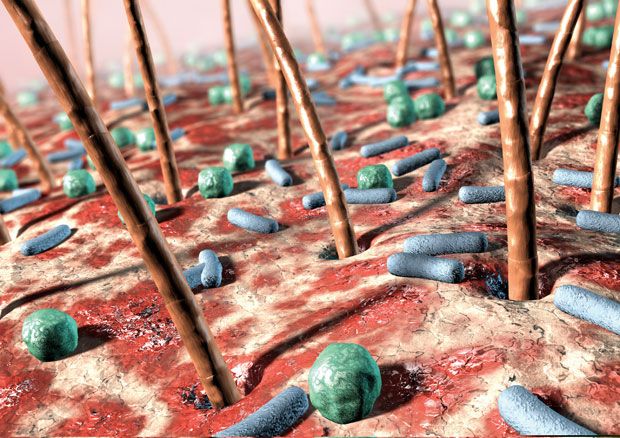
Компьютерное изображение бактерии (голубые и зеленые) на человеческой коже.
Компьютерное изображение бактерии (голубые и зеленые) на человеческой коже. На человеческой коже существует множество видов бактерий, особенно в потовых железах и волосяных луковицах. Обычно они не вызывают проблем, хотя некоторые могут вызывать боль. Обычно бактерии становятся проблемой, если проникают под кожу, например, при порезах или ссадинах. (SPL / BARCROFT MEDIA)

В одном человеческом теле от 500 до 1000 разных видов бактерий.

«Только в кишках человека содержится почти 1,81 кг бактерий

Эти отношения бактерий и человека чисто символические.

Концептуальная визуализация многочисленных кокков на поверхности клеток. (SPL / BARCROFT MEDIA)
Концептуальная визуализация многочисленных кокков на поверхности клеток. (SPL / BARCROFT MEDIA)

Компьютерное изображение типичной палочкообразной бактерии. (SPL / BARCROFT MEDIA)
Компьютерное изображение типичной палочкообразной бактерии. (SPL / BARCROFT MEDIA)

Плавающие бактерии. (SPL / BARCROFT MEDIA)
Плавающие бактерии. (SPL / BARCROFT MEDIA)

Компьютерное изображение хеликобактер пилори. (SPL / BARCROFT MEDIA)
Компьютерное изображение хеликобактер пилори. (SPL / BARCROFT MEDIA)

Типичная реснитчатая палочкообразная бактерия. (SPL / BARCROFT MEDIA)
Типичная реснитчатая палочкообразная бактерия. (SPL / BARCROFT MEDIA)

Хеликобактер пилори. (SPL / BARCROFT MEDIA)

Типичные палочкообразные бактерии включают в себя кишечную палочку и сальмонеллу, но есть и другие.
Типичные палочкообразные бактерии включают в себя кишечную палочку и сальмонеллу, но есть и другие. Эти бактерии имеют жгутики на одном конце, с помощью которых они передвигаются. (SPL / BARCROFT MEDIA)

Фекальный стрептококк. Эта бактерия – одна из так называемых супербактерий, устойчивых к антибиотикам на некоторых этапах своего развития в системе пациента. (SPL / BARCROFT MEDIA)

Хеликобактер пилори в человеческом желудке.
Хеликобактер пилори в человеческом желудке. Эти бактерии вызывают гастрит и являются причиной рака желудка. Пилори также могут стать причиной или кофактором рака, так как присутствие этих бактерий повышает риск развития опухоли желудка. (SPL / BARCROFT MEDIA)
Изучение Хеликобактер пилори позволит понять как лечить гастрит, что поможет в борьбе с раком желудка.
Причины развития язвы желудка и двенадцатиперстной кишки долгое время оставались для ученых загадкой. Но в 1979 году был обнаружен основной подозреваемый — бактерия хеликобактер пилори, живущая в желудочно-кишечном тракте. Она может существовать там на протяжении долгого времени, не причиняя вреда здоровью, но при благоприятных — для бактерии — обстоятельствах она начинает активно размножаться и повреждать слизистые оболочки.
Бактерия хеликобактер пилори — опасный враг ЖКТ
Широко распространенный и опасный микроорганизм — бактерия хеликобактер пилори (Helicobacter pylori), которая в большинстве случаев становится причиной язвы желудка и двенадцатиперстной кишки. Ей не страшна соляная кислота, содержащаяся в желудочном соке. Бактерия может годами жить в этой среде и разрушать слизистые оболочки, провоцируя развитие гастрита, гастродуоденита, язвенной болезни желудка и двенадцатиперстной кишки. При запущенной язве не исключено и развитие онкологии.
По некоторым данным, число инфицированных достигает 60%, однако далеко не в каждом случае антибактериальная терапия действительно необходима. Чаще всего концентрация бактерии мала и не может нанести вреда здоровью. Наша иммунная система держит количество бактерий под контролем, однако иногда защита ослабевает — к этому могут привести физическое и нервное перенапряжение, инфекционные болезни, вредные привычки и неправильный образ жизни. Тогда хеликобактер пилори активизируется и начинает интенсивно размножаться. Это случается примерно в 15% всех случаев заражения хеликобактер пилори. Ослабить защиту может и нездоровое питание — кислая или острая еда, маринады и копчености, которые раздражают желудочную оболочку, открывая доступ бактериям. К такому же исходу может привести и нарушение режима питания — вопреки рекомендациям врачей, советующих есть часто и понемногу, большинство горожан питается, в лучшем случае, дважды в день или перебивается фаст-фудом: выпечкой, снеками и разной другой сухомяткой.
Как правило, на начальной стадии развивается гастрит, затем — язва, а без должного лечения нужно быть готовым к крайне тяжелым последствиям — прободению язвы, кровотечениям и возникновению онкологической патологии. Кроме того, в таком случае определенные структурные изменения возможны не только в ЖКТ, но и в печени и поджелудочной железе.
При гастрите, гастродуодените и язвенной болезни врач обязательно направит вас на анализы. Цель исследований — найти виновника, то есть бактерию хеликобактер пилори, а также оценить ущерб, причиненный инфекцией. Для этого делают общий и биохимический анализ крови, анализ желудочного сока, биопсию, а также высокоточный ПЦР-анализ, который позволяет найти ДНК хеликобактер пилори даже в том случае, если ее концентрация невелика.
За последние 30 лет было разработано несколько эффективных методик уничтожения хеликобактер пилори. В 2005 году в Нидерландах состоялся всемирный консенсус гастроэнтерологов, на котором были разработаны и утверждены протоколы лечения болезней, спровоцированных Helicobacter pylori. Эти схемы дают положительный эффект в 80% случаев, а частота возникновения побочных эффектов не превышает 15%.
Обычно лечение занимает 14 дней и основывается на лекарственных средствах. Однако чтобы терапия была эффективной, необходимо также изменить образ жизни и придерживаться определенной диеты.
Как уничтожить бактерию хеликобактер пилори? Лечение состоит из трех этапов. Первая линия препаратов для борьбы с этой бактерией зачастую приносит ожидаемый эффект, но если она оказывается недостаточно эффективной, врачи назначают вторую линию препаратов. Если же и вторая линия не справилась с бактерией, то используются средства третьей линии.
Эту схему лечения называют трехкомпонентной, поскольку в ней используется сочетание трех лекарств. Она состоит из антибиотиков кларитромицина и амоксициллина, убивающих бактерии, и ингибиторов протонной помпы (действующее вещество омепразол и т.д.) — препаратов, регулирующих кислотность. Благодаря применению ингибиторов протонной помпы пациент избавляется от многих проявлений гастрита и язвенной болезни, кроме того, он может придерживаться менее строгой диеты во время лечения — хотя, конечно, питание все равно должно быть здоровым и сбалансированным. В некоторых случаях препараты на основе амоксициллина меняют на другое антибактериальное средство — метронидазол или нифурател.
Иногда врач может добавить и четвертый компонент — препараты висмута, оказывающие гастропротекторное, противовоспалительное и вяжущее воздействие, однако обычно такие средства назначают на втором этапе. Тем не менее данные препараты оказывают положительное влияние на течение болезни: они образуют на внутренних стенках желудка своеобразную пленку, благодаря чему притупляется болевой синдром и снимается воспалительный процесс.
Для пациентов пожилого возраста используется более мягкая схема, которая включает в себя только один антибиотик (амоксициллин), препараты висмута и ингибиторы протонной помпы.
Стандартная продолжительность первого этапа — одна неделя. При недостаточной эффективности курс может быть продлен до 2 недель, но не более. Примерно для 90–95% пациентов такая терапия оказывается действенной и второй этап не требуется вообще. Однако если к окончанию первого этапа не все бактерии погибли, схема лечения требует преобразования.
Схему лечения второго этапа называют четырехкомпонентной. Она включает в себя один ингибитор протонной помпы, препарат висмута и два антибиотика, взаимно усиливающие действие друг друга. Как правило, используются средства с действующими веществами тетрациклин и метронидазол, если они не применялись на первом этапе. Обычно выбирают такие антибиотики, которые еще не использовались в лечении, поскольку если бактерия хеликобактер пилори пережила первое воздействие определенных антибактериальных средств, то очевидно, что данный штамм к ним нечувствителен.
Второй вариант этой терапии состоит из препаратов на основе амоксициллина, антибиотика из группы нитрофуранов, ингибитора протонной помпы и препарата висмута. На этом этапе их очень часто включают в схему лечения.
Средства с трикалия дицитратом висмута оказывают бактерицидное действие, стимулируют цитопротекторные механизмы, повышают устойчивость слизистой оболочки к вредным воздействиям. Препараты восстанавливают защитные функции желудка и могут предотвратить рецидивы болезни.
Чтобы не снижать эффективность действующего вещества, рекомендуется во время приема средств на основе висмута отказаться от употребления в пищу фруктов, соков и молока.
Продолжительность терапии составляет от 10 до 14 дней.
В очень редких случаях положительного эффекта не удается добиться и после применения препаратов второй линии. Тогда проводятся тесты, которые определяют чувствительность бактерий к различным типам антибиотиков, и в схему включаются самые эффективные антибактериальные препараты. В целом же этот этап мало отличается от второго — назначаются ингибиторы протонной помпы, препараты висмута и два антибиотика, показавшие во время лабораторных исследований наибольшую эффективность.
Лекарства на основе висмута на этом этапе также играют важную роль, поскольку они обеспечивают комплексное лечение. Препараты с действующим веществом трикалия дицитрат висмута не только эффективно снимают неприятные симптомы болезни (изжогу, боль, вздутие), но и оказывают местное бактерицидное действие в отношении Helicobacter pylori, помогают активизировать регенерацию поврежденных клеток стенок желудка. Поэтому роль таких средств в эффективном лечении и уничтожении бактерии Helicobacter pylori трудно переоценить.
Не стоит давать вредоносной бактерии шанс. Если вы не уверены, инфицированы ли вы, пройдите лабораторное исследование, например, ПЦР-тест на хеликобактер пилори. Даже если бактерия обнаружится, это еще не значит, что вам необходимо лечение. Хеликобактер не всегда является причиной гастрита, но присутствует в организме у каждого. Как было сказано выше, здоровая иммунная система может контролировать концентрацию этой бактерии. Для профилактики развития заболеваний, связанных с хеликобактер, нужно придерживаться здоровой диеты, исключающей все, что может раздражать слизистую желудка — маринады, специи и острые приправы, жареное, алкоголь, кофе и газированные напитки, кислые овощи и фрукты. Но если все-таки диагностирован гастрит, вне зависимости от причины его возникновения обязательно следует защищать желудок, и лучше всех с этим справляются препараты висмута, оказывающие гастропротекторное, противовоспалительное и вяжущее воздействие.
Поясни за хронический гастрит.
Как же наиболее точно выявить хронический гастрит? Ответ вполне логичен – нужно отщипнуть кусочек слизистой оболочки желудка и рассмотреть его под микроскопом – увидели скопления лейкоцитов – диагноз готов, не увидели – нет и хронического гастрита. Таким образом мы получили первый и самый важный вывод: хронический гастрит – это совершенно конкретное явление, которое видно под микроскопом. Давайте посмотрим, как он выглядит:
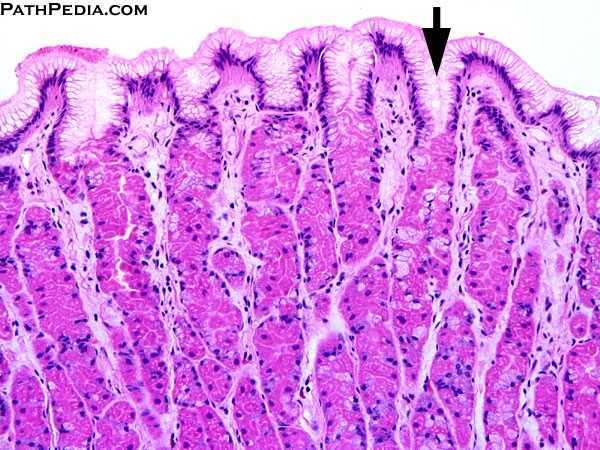
Такая слизистая нам нужна!
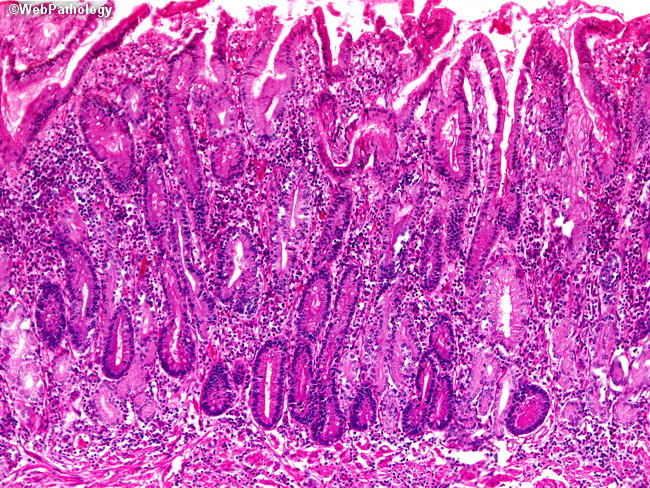
А вот эта слизистая желудка напичкана лейкоцитами - видите кучу мелких клеток с темно-синими ядрами? Такая слизистая нам не нужна! (фотографии честно стырены с какого-то англоязычного патологоанатомического ресурса).
Загвоздка, однако, заключается в том, что слизистая желудка краснеет не из-за воспаления как такового, а из-за расширения ее сосудов. Сосуды же слизистой желудка (как и многих других органов) могут расширяться из-за чисто механического раздражения. Попробуйте ущипнуть себя или просто хорошенько потрите одну ладонь о другую, и кожа обязательно покраснеет. Не будем же мы говорить, что она при этом воспалилась! С желудком то же самое – его механическое раздражение во время гастроскопии может приводить к гиперемии, то есть к покраснению. Кроме того краснота слизистой желудка – признак достаточно субъективный – одному эндоскписту слизистая кажется красной, а другому розовой. Поэтому, хотя покраснение слизистой желудка и может говорить о гастрите, признак этот не очень надежный, и однозначно судить о том есть хронический гастрит или его нет можно только после исследования биоптатов слизистой желудка, которые как раз при гастроскопии и получают.
Надо сказать, что существует исследование определенных веществ в крови, содержание которых при хроническом гастрите меняется. Однако надо понимать, что это исследование показывает изменения в желудке лишь косвенно, поэтому информативность его гораздо ниже, чем у биопсии.
Следующий интересный факт касается симптомов хронического гастрита. Спроси любого школьника, как проявляется хронический гастрит, и он обязательно ответит: болями в желудке, тошнотой и даже рвотой, тяжестью в животе и так далее. И будет абсолютно не прав. Хронический гастрит за редкими исключениями, о которых я расскажу ниже, не имеет внешних симптомов. Никаких. Вообще.
Звучит как ересь, не правда ли? Но давайте попробуем разобраться, как гастроэнтерологи дошли до такой дикой идеи. Если предположить, что хронический гастрит проявляется какими-то внешними симптомами, к примеру болями, то мы получим вполне логичный вывод: чем тяжелее гастрит, тем сильнее боли. Однако на практике эта закономерность абсолютно не работает. Многочисленными исследованиями твердо установлено, что никакой значимой взаимосвязи (опять же за редкими исключениями) между наличием и тяжестью гастрита (которую оценивают помощью изучения биоптатов желудка) и наличием и тяжестью болей нет. Говоря проще, есть толпа людей с болями в желудке но без гастрита и такая же толпа без болей, но с тяжелым гастритом. Это справедливо и для всех остальных симптомов. Поэтому, как бы парадоксально это ни звучало, по болям, чувству тяжести, тошноте, прости, господи, поносам и по каким-то другим симптомам судить о гастрите совершенно не возможно. Откуда берутся боли в желудке, если они не связаны с хроническим гастритом – это отдельный очень сложный вопрос, которому следовало бы посвятить отдельную заметку (отчасти я уже писал про это в заметке про функциональные болезни).
Итак, давайте твердо запомним следующее: хронический гастрит чаще всего не имеет абсолютно никаких симптомов и устанавливается исключительно на основании биопсии слизистой желудка. Иногда хронический гастрит можно диагностировать с помощью гастросокопии, если работает опытный эндоскопист, и он использует высококлассную оптику, но это идеальная ситуация, и встречается она очень не часто, что в России, что в остальном мире.
Теперь мы знаем причины хронического гастрита и, соответственно, знаем как его лечить.
Все достаточно просто, если гастрит связан с бактерией Хеликобактер, то надо эту бактерию уничтожить, что и делается с помощью антибиотиков. Весьма показательно, что если человека с гастритом, которого беспокоят боли в желудке вылечить от этой бактерии (а это основная причина гастрита!), боли почти никогда не проходят надолго. Это еще раз подтверждает тот факт, что боли с гастритом все же не связаны. И лишь в небольшом проценте случаев после излечения от хеликобактерной инфекции пациенты испытывают стойкое и длительное облегчение - в этом случае можно предполагать, что боли все-таки возникали из-за бактериального гастрита. Хотя и тут не все однозначно, да и шут с ним.
Если же гастрит связан с приемом лекарств, то эти лекарства по возможности отменяют. Такая возможность есть не всегда: например, у человека, страдающего ишемической болезнью сердца, мы не будем отбирать ацетилсалициловую кислоту, которую он принимает для профилактики инфаркта, ведь инфаркт гораздо опаснее гастрита.
Однако встает резонный вопрос: если хронический гастрит никак человека не беспокоит, зачем же его вообще лечить? Все дело в том, что гастрит опасен своими осложнениями и, в первую очередь, развитием рака желудка. Хронический гастрит с течением времени может (далеко не у всех) как бы эволюционировать: сначала имеется простое воспаление слизистой оболочки, затем оно может приводить к уменьшению количества желудочных желез (в этом случае говорят, что гастрит атрофический) и/или к замещению эпителия слизистой желудка на эпителий кишечного типа (это называется метаплазией), а дальше к более грубым нарушениям структуры эпителия слизистой оболочки – к так называемой дисплазии. Дисплазия – это наиболее неблагоприятное явление, поскольку при ней риск развития рака желудка довольно высокий. Поэтому при ее выявлении требуется или тщательное наблюдение или эндоскопическое удаление измененных участков слизистой оболочки (в зависимости от того, насколько эта дисплазия выражена). При атрофии и метаплазии риск развития рака желудка несколько выше, чем среднестатистический, поэтому, хотя эти состояния также считаются предраковыми, они ни в коем случае не являются поводом для паники. Атрофия и метаплазия опять же требуют периодического эндоскопического наблюдения. Периодичность этого наблюдения четко не определена и устанавливается лечащим врачом индивидуально. Еще раз подчеркну, что хронический гастрит заканчивается раком желудка лишь в очень небольшой части случаев. Все-таки хронический гастрит есть у 60-90% населения (помните про распространенность хеликобактерной инфекции?), а рак желудка развивается меньше, чем у 1 процента людей.
Как вы уже догадались, выявить атрофию, метаплазию и дисплазию можно в первую очередь с помощью исследования биоптатов слизистой оболочки. Справедливости ради надо сказать, что гастроскопия с применением специальных режимов также способна выявить измененные участки слизистой желудка, однако исследование биоптатов обладает гораздо большей точностью.
Итак, какие мы можем сделать выводы:
1.Хронический гастрит – это диагноз который ставится почти исключительно по биопсии слизистой желудка, просто потому что других точных методов диганостики не существует. Только имея на руках данные биопсии, можно точно утверждать, есть ли гастрит и какой он: простой, атрофический, с метаплазией или дисплазией.
2.Хронический гастрит не дает болей в желудке и вообще не имеет никаких внешних проявлений, за редкими исключениями.
4.Основной смысл лечения хронического гастрита заключается в профилактике развития рака желудка (и язвы тоже, поскольку причины ее возникновения практически те же, что и у гастрита).
Заражение Helicobacter pylori является наиболее частой причиной гастрита, а также способствовать развитию язвы желудка и двенадцатиперстной кишки.
Что такое Helicobacter pylori?
Helicobacter pylori (также известная как H. pylori, хеликобактерная инфекция или Хеликобактер пилори) — мельчайшая бактерия в форме спирали, которая способна колонизировать слизистую оболочку желудка и двенадцатиперстной кишки, вызывая хронический гастрит и язву желудка.
Бактерии вида Helicobacter pylori имеют продолговатую форму, которая может быть изогнутой или спиралевидной. На одном конце они несут нитевидные клеточные отростки (так называемые жгутики), которые они используют как своего рода пропеллеры для перемещения по слизистой желудка.
В слизистой Хеликобактер пилори находит оптимальные условия для жизни, потому что слизистая оболочка желудка защищает бактерии от агрессивной желудочной кислоты.
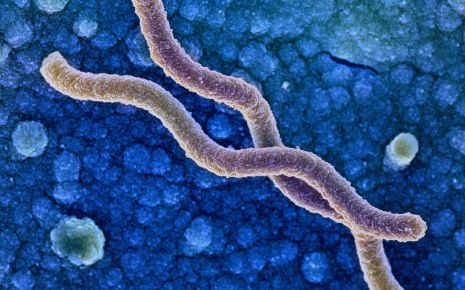
Спиралевидная форма помогает Helicobacter pylori проникать в слизистую оболочку желудка.
После заселения, бактерии Хеликобактер влияют на количество кислоты, выделяемой желудком. Вначале острой хеликобактерной инфекции продуцирование желудочной кислоты снижается и может оставаться низкой в течение недель или месяцев. Затем кислотность в желудке, как правило, снова нормализуется.
Однако при хронической инфекции Хеликобактер продукция кислоты в желудке у большинства больных наоборот увеличивается — только в редких случаях она ниже нормы.
Инфицирование данным микроорганизмом становится настоящей проблемой для современной медицины, ведь практически каждый второй взрослый человек является носителем бактерии, а, значит, имеет все риски для возникновения хронического воспаления в желудочно-кишечном тракте.
Хеликобактер пилори встречается во всем мире. Вероятно, колонизация желудка этими бактериями начинается ещё в детстве.
В целом, чем старше человек, тем выше вероятность того, что он является переносчиком бактерии Хеликобактер.
В развивающихся странах около 80% людей в возрасте от 20 до 30 лет уже инфицированы бактерией Helicobacter pylori. В промышленно развитых странах, таких как Россия, заражение происходит реже из-за повышения уровня жизни. Тем не менее, каждый второй взрослый человек, в районе 50 лет, несет в себе этот тип бактерии.
Бактерии впоследствии могут быть причиной различных заболеваний желудочно-кишечного тракта:
- Гастрит: 80% всех хронических гастритов являются бактериальными и в основном развиваются в результате Хеликобактер.
- Язва желудка: колонизация бактериями Хеликобактер пилори обнаруживается в 75% всех случаев язв желудка.
- Язва двенадцатиперстной кишки: у 99% пациентов с язвой двенадцатиперстной кишки слизистая оболочка желудка колонизирована Helicobacter pylori.
- Рак желудка: Изменения в слизистой оболочке желудка могут способствовать развитию рака желудка. Риск развития рака желудка или некоторых желудочно-кишечных лимфом (в частности экстранодальной лимфомы маргинальной зоны) увеличивается при наличии инфекции Хеликобактер пилори.
Как передается Хеликобактер пилори?

Заразиться Helicobacter pylori может как взрослый, так и ребенок. Основным путем передачи является фекально-оральный, таким образом болезнь причисляется к кишечным инфекциям, наряду с брюшным тифом или дизентерией. Продукты питания и вода, зараженные каловыми массами больного, могут стать источниками заражения.
Попадая в организм через ротовую полость, бактерия надежно прикрепляется к слизистой оболочке антрального отдела кишечника. Защитные силы кислого желудочного сока и местные макрофагальные факторы не могут противостоять Хеликобактер пилори, бактерия вырабатывает специфические нейтрализующие ферменты.
Выброс большого количества гастрина и ионов водорода повышают кислотность среды желудка, которая является сильным агрессором для нежной слизистой. Помимо этого, специфические цитотоксины обладают прямым повреждающим действием на клетки слизистой, вызывая эрозии и язвы. К тому, же бактерию Хеликобактер можно охарактеризовать как инородного агента, на который организм реагирует в виде хронической воспалительной реакции.
Несмотря на высокую вирулентность (то есть способность к заражению) Хеликобактер пилори имеется ряд факторов риска, которые значительно повышают риск развития дальнейших хронических заболеваний:
- хронический стресс;
- нерациональное питание и недостаток сна;
- курение;
- чрезмерное употребление алкоголя, кофе;
- наличие хронических заболеваний сахарный диабет, анемия, подагра);
- длительное лечение противоопухолевыми препаратами в анамнезе;
- склонность к желудочной гиперсекреции частые приступы изжоги);
- необходимость в частом приеме нестероидных противовоспалительных средств (Аспирин, Диклофенак, Индометацин).
Также можно выделить другие хронические заболевания желудка, которые усугубят клиническое течение хеликобактерной инфекции:
- аутоиммунный гастрит;
- неинфекционный гранулематозный гастрит;
- аллергический эозинофильный гастрит;
- инфекционный грибковый или вирусный гастрит.
Как развивается бактерия
Хеликобактер пилори развивается по двум стадиям:
- Начальная стадия. Первые симптомы заболевания могут длительное время не давать о себе знать. Легкая изжога и боль в эпигастрии не вызывают у большинства людей чувства опасения за свое здоровье.
- Развернутая стадия. Время наступления этой стадии индивидуально для каждого пациента и зависит от реактивности организма. Похудание без видимых причин, патологическое изменение аппетита (повышение или снижение) и нарастание явлений диспепсии могут свидетельствовать о бурном развитии заболевания.
Признаки заражения бактерией

- изжога – неприятное чувство жжения за грудиной, усиливающееся при наклоне туловища или в положении лежа на спине;
- отрыжка кислым;
- боль в эпигастральной области (в верхней части живота), возникающая через 2 часа после приема пищи;
- вздутие живота, склонность к метеоризму и запорам;
- тяжесть в животе;
- тошнота;
- рвота кислым содержимым желудка;
- снижение массы тела;
- уменьшение аппетита в связи со страхом приема пищи из-за болевого синдрома.
Если Хеликобактер у ребенка, или взрослого вызывает поражение двенадцатиперстной кишки, то можно заметить следующие симптомы заболевания:
- отрыжка горьким;
- появление тупой боли в области правого подреберья;
- спастический запор может смениться поносом.
У детей симптомы заболевания можно заметить только исходя из нарушения стула, ведь они могут не предъявлять других жалоб.
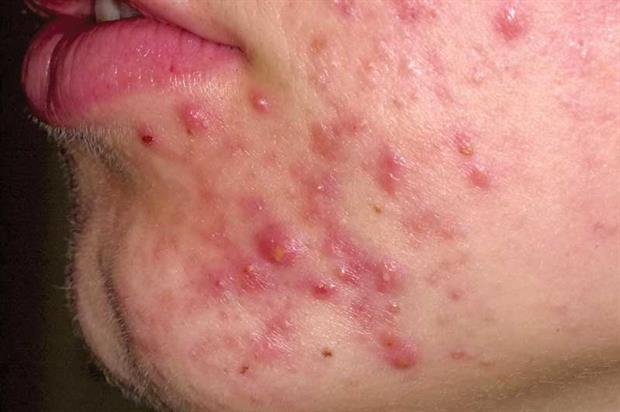
В некоторых случаях, особенно у детей, симптомы Хеликобактер пилори могут отобразиться на коже лица и всего тела в целом. Признаки на лице (см. фото выше) возникают в связи с развитием атопического дерматита – хронической аллергической реакции на присутствие инфекционного агента в организме:
- мелкие пузырьки, напоминающие ожог от листьев крапивы;
- красные или розовые пятна, возвышающиеся над поверхностью кожи;
- зуд кожи, приводящий к развитию ссадин и порезов, которые являются воротами присоединения вторичной инфекции.
Склонность к атопии (повышенной выработке иммуноглобулинов, которые отвечают за развитие аллергической реакции организма) зачастую является наследственным фактором. В связи с этим, следует обратить внимание на семейный характер проявления симптомов. Симптомы заболевания могут проявить себя именно кожными проявлениями, которые могут предшествовать развитию хронического гастродуоденита.
У людей старше 40 лет инфицирование Helicobacter pylori может сопровождаться появлением розацеа на лице (или розовых угрей). Прыщи локализуются преимущественно на носу, щеках, подбородке и лбу.
Некоторые ученые пытаются оспорить связь угревой сыпи и инфицирования Хеликобактером, однако, современная статистика указывают на то, что при лечение хеликобактерной инфекции антибиотиками проходит и угревая сыпь.
Хроническая инфекция Helicobacter pylori часто протекает без симптомов. Если признаки и появляются, они обычно немного типичные, более общие жалобы на проблемы в верхней части живота (такие как изжога, вздутие живота после еды, частая отрыжка без специфических привкусов).
Возможные осложнения
Колонизация желудка бактериями Helicobacter pylori может привести к воспалениям слизистой оболочки желудка, а также перерасти в язву желудка и двенадцатиперстной кишки.
Также, в ряде запущенных случаев, длительный хронический атрофический гастрит одновременно с Хеликобактер пилори может привести к развитию рака желудка.
Диагноз: Как обнаружить Хеликобактер?
Выявить наличие Хеликобактер пилори – несложная задача. Анализы крови и исследование желудочной секреции помогут поставить диагноз на начальных этапах диагностики:
- лабораторные методы исследования;
- дыхательный тест на Хеликобактер – современный быстрый и высокоинформативный метод исследования. Основан на однократном приеме суспензии с мечеными молекулами углерода, которые расщепляются специфическими ферментами Helicobacter pylori. Через некоторое время меченый углерод в составе углекислого газа определяется в выдыхаемом воздухе посредством специального прибора.
Преимущество уреазного теста заключается в его неинвазивности, то есть пациенту не приходится сталкиваться с забором крови или проведением ФГДС.
- серологическое исследование (поиск антител против Хеликобактер в крови пациента). Норма в крови – полное отсутствие антител к бактерии. Метод примечателен тем, что помогает поставить диагноз на самых ранних стадиях;
- анализ кала. При помощи полимеразно-цепной реакции специалисты лаборатории могут найти следы антигенов бактерий в кале;
- общий анализ крови. На хроническую инфекцию могут косвенно указывать такие признаки, как анемия, повышение СОЭ и лейкоцитов;
- инструментальные методы исследования;
- ФГДС – эндоскопический метод исследования желудка и двенадцатиперстной кишки. Поможет увидеть признаки хронического гастродуоденита. При проведении ФГДС врач проводит биопсию слизистой оболочки желудка, мельчайший кусочек ткани отправляется в лабораторию, где изучается специалистами.
Биопсийный материал окрашивается специальными веществами и рассматривается в микроскопе на предмет существования в нем бактерий.
- исследование желудочной секреции путем зондирования желудка, поможет установить факт повышенной кислотности желудочного сока;
- рентгенография желудка. Контрастный метод исследования, который редко используется в диагностике. Поможет провести дифференциальную диагностику с раком и полипами желудка, а также установить локализацию мельчайших язв и эрозий.
Лечение Helicobacter pylori
Лечение Helicobacter pylori проводиться с помощью лекарств. Основой лечения является антибиотикотерапия, которая ведет к эрадикации (полному удалению) бактерии из организма.
Чаще всего бактерию лечат по следующей схеме (так называемая тройная терапия):
- Кларитромицин+Амоксициллин;
- Метронидазол+Тетрациклин;
- Левофлоксацин+Амоксициллин;
- ингибиторы протонной помпы (Омепразол, Омез или Пантопразол).
Вот вся и схема, тройной терапией она называется потому, что применяются 2 разных антибиотика и 1 препарат ингибитора протонного насоса.
Лечение антибиотиками обычно занимает около недели. Ингибиторы протонной помпы являются более важной частью терапии при заражении Helicobacter pylori, так как они снижают секрецию желудочной кислоты и, таким образом, повышают рН желудка (делают его менее кислотным), что помогает уничтожать бактерии.
Поэтому ингибитор протонной помпы обычно принимается дольше, чем антибиотики, в общей сложности около четырех недель — дозировку после каждой недели понижают.
Дополнительно могут назначаться:
- Де-Нол. Препарат, создающий защитную пленку на слизистой оболочке желудка;
- Пробиотики. Длительный прием антибиотиков может привести к дисбактериозу. Поэтому пациент принимает Аципол, Линекс и другие препараты, нормализующие микрофлору желудочно-кишечного тракта.
Избавиться от хеликобактер пилори навсегда – возможно, благодаря четкой схеме лечения.
Снижение кислотности желудочного сока поможет значительно снизить симптомы изжоги, тошноты, рвоты и отрыжки.
- В качестве традиционных методов лечения рекомендуется применять по одной чайной ложке отвара льняного масла перед едой, который еще и защитит слизистую оболочку желудка. Для приготовления отвара следует нагреть льняное масло, а затем профильтровать. Полученная густая масса готова к употреблению.
- Другой метод – отвар из зверобоя и ромашки, который также следует применять за 30 минут до еды. Для приготовления отвара достаточно взять по 2 столовые ложки трав и залить их горячей водой. После того, как раствор остудился, следует хранить его в темной таре в холодильнике не более 7 дней. Иначе он потеряет свои полезные свойства.
- Настой из земляники или листьев брусники позволит справиться с выраженным болевым синдромом и окажет мягкое спазмолитическое действие. Бруснику удобнее всего использовать в форме индивидуальных фильтр-пакетиков. Для лучшего сохранения полезных веществ не рекомендуется использовать кипящую воду.
Однако, полное удаление бактерии из организма возможно только благодаря рациональной антибиотикотерапии.
Рациональное питание при инфицировании бактерией имеет свои особенности:
- следует соблюдать температурный режим употребляемой пищи – она должна быть теплой;
- тщательно пережевывать пищу;
- избегать грубоволокнистую пищу, отдавая предпочтение супам и пюре;
- пить не менее двух литров чистой негазированной воды;
- есть небольшими порциями 5-6 раз в день.
Продукты, которых следует избегать:
- жирное мясо, рыбу;
- копчености;
- острое;
- продукты, жареные на большом количестве масла и во фритюре;
- цитрусы, шоколад и кофе, раздражающие стенку желудка;
- алкоголь;
- фастфуд;
- выпечку;
- грибы;
- газированные напитки;
- маринованные и соленые продукты.
Строгой диете рекомендуется придерживаться на протяжении 1-2 месяцев от начала лечения.
Профилактика и рекомендации
Избежать инфицирования бактерией достаточно сложно. По последним данным, риск заражения Helicobacter pylori членов семьи инфицированного человека составляет 95%.
Следует воздействовать на факторы риска (отказаться от курения и алкоголя, избегать стресса, не допускать повышения массы тела) и соблюдать правила личной гигиены (не пользоваться общими зубными щетками, помадами).
Если инфицирования не удалось избежать, то вовремя проведенная эрадикационная терапия поможет навсегда забыть о бактерии.
Прогноз
Прогноз хеликобактерной инфекции считается благоприятным. Бессимптомное носительство и легкие формы заболевания могут лишь наименьшим образом навредить здоровью пациента.
Неприятные симптомы желудочной диспепсии, боль после приема пищи и связанный с этим страх еды могут значительно снизить качество жизни и трудоспособность пациента.
Редко возникающие запущенные стадии заболевания могут привести к тяжелым последствиям – развитию глубоких язв желудка и их перфорации. В таком случае высок риск развития перитонита (воспаления брюшины) и жизнеугрожающего состояния шока.
Аденокарцинома (рак желудка), возникающий на фоне атрофического гастрита, может привести к инвалидизации пациента.
Читайте также:


