Чем обусловлены первые геморрагические проявления лептоспироза
Рубрика МКБ-10: A27.0
Содержание
Лептоспироз (болезнь Вейля, инфекционная желтуха, японская 7-дневная лихорадка, нанукаями, водная лихорадка, иктерогеморрагическая лихорадка, спирохетоз Лансеро-Матье-Вейля и др.) - острая зоонозная природно-очаговая инфекционная болезнь с преимущественно водным путём передачи возбудителя, характеризующаяся общей интоксикацией, лихорадкой, поражением почек, печени, ЦНС, геморрагическим диатезом и высокой летальностью.
Лептоспироз - одна из самых распространённых природно-очаговых инфекционных болезней. Источник возбудителя инфекции - дикие, сельскохозяйственные и домашние животные. Роль отдельных видов животных как источника лептоспирозной инфекции далеко не одинакова в связи с различной степенью чувствительности их к этим микроорганизмам и с характером ответной реакции на заражение. Животные, у которых в результате инфицирования возникает хронический, а в ряде случаев и бессимптомный процесс, сопровождаемый длительным выделением лептоспир с мочой, имеют наибольшее эпидемиологическое и эпизоотологическое значение. Именно эти животные обеспечивают сохранение лептоспир как биологического вида. Наибольшее значение в природных очагах лептоспироза отводят представителям отряда грызунов, а также насекомоядным (ежи, землеройки). Носительство лептоспир доказано почти у 60 видов грызунов, из которых 53 относят к семейству мышеобразных и хомякообразных.
Биологическая пластичность лептоспир обусловливает возможность адаптации их к сельскохозяйственным и домашним животным (крупный рогатый скот, свиньи, лошади, собаки), а также к синантропным грызунам (серые крысы, мыши), которые формируют антропургические очаги инфекции, представляющие основную опасность для человека
В РФ лептоспироз относят к числу наиболее распространённых зоонозов, заболеваемость составляет 0,9-1,5 на 100 тыс. населения. Наиболее высока заболеваемость в Северо-Западном, Центральном и, особенно, Северо-Кавказском регионах. В последние годы отмечают чёткую тенденцию к урбанизации заболеваемости - распространение в мегаполисах (Москва, Санкт-Петербург).
Естественная восприимчивость людей к лептоспирозной инфекции значительна. Постинфекционный иммунитет прочный, но типоспецифический, поэтому возможны повторные заболевания, вызванные другими сероварами возбудителя.
Род Leptospira семейства Leptospiraceae представлен двумя видами: паразитическим - L. interrogans и сапрофитным - L. biflexa. Оба вида подразделяют на многочисленные серотипы. Последние - основная таксономическая единица, формирующая серологические группы. В основу классификации лептоспир положено постоянство их антигенной структуры. На сегодняшний день известно 25 серогрупп, объединяющих около 200 патогенных серотипов лептоспир. Возбудитель лептоспироза человека и животных относят к виду L. interrogans. Наибольшую роль в структуре заболеваемости имеют серогруппы L. interrogans icterohaemorragiae, поражающая серых крыс, L. interrogans pomona, поражающая свиней, L. interrogans canicola - собак, а также L. interrogans grippotyphosa, L. interrogans hebdomadis.
Лептоспиры - тонкие, подвижные микроорганизмы спиралевидной формы длиной от нескольких до 40 нм и более и диаметром от 0,3 до 0,5 нм. Оба конца лептоспир, как правило, загнуты в виде крючьев, но встречаются и бескрючковые формы. Лептоспиры имеют три основных структурных элемента: наружную оболочку, осевую нить и цитоплазматический цилиндр, который винтообразно закручен вокруг продольной оси. Размножаются они путём поперечного деления.
Лептоспиры грамотрицательны. Это строгие аэробы; их выращивают на питательных средах, содержащих сыворотку крови. Оптимум роста 27-30 °С, однако и в таких условиях они растут чрезвычайно медленно. Факторы патогенности лептоспир - экзотоксиноподобные вещества, эндотоксин, ферменты (фибринолизин, коагулаза, липаза и др.), а также инвазивная и адгезивная способность. Лептоспиры чувствительны к воздействию высоких температур: кипячение их убивает мгновенно, нагревание до 56-60 °С - в течение 20 мин. К действию низких температур лептоспиры более устойчивы. Так, при -30-70 °С и в замороженных органах они сохраняют жизнеспособность и вирулентность в течение многих месяцев. Жёлчь, желудочный сок и кислая моча человека губительно действуют на лептоспиры, а в слабощелочной моче травоядных они остаются жизнеспособными в течение нескольких суток. В воде открытых водоёмов при слабощелочной или нейтральной её реакции лептоспиры сохраняются в течение 1 мес, а в сырой и переувлажнённой почве они не теряют патогенность до 9 мес. На пищевых продуктах лептоспиры сохраняются до 1-2 сут, а под воздействием ультрафиолета и при высушивании погибают в течение 2 ч. Лептоспиры чувствительны к препаратам пенициллина, хлорамфениколу, тетрациклину и чрезвычайно чувствительны к действию обычных дезинфицирующих средств, кипячению, солению и маринованию. При этом низкие температуры не оказывают губительного воздействия на лептоспиры. Этим объясняют их способность зимовать в открытых водоёмах и влажной почве, полностью сохраняя вирулентность.
Человек не имеет значения в качестве источника инфекции.
Основной фактор передачи возбудителя лептоспироза - вода, загрязнённая выделениями (мочой) инфицированных животных. Непосредственными причинами заражения людей оказывается употребление сырой воды для питья, умывание из открытых водоёмов, купание в небольших слабопроточных прудах или переход их вброд.
Патогномоничный симптом лептоспироза - развитие миозита с поражением скелетных, особенно икроножных мышц. Часто поражаются лёгкие (лептоспирозная пневмония), глаза (ириты, иридоциклиты), реже другие органы.
Инкубационный период продолжается от 3 до 30 (чаще 7-10) дней.
Общепринятой классификации лептоспироза нет.
По клиническому течению выделяют лёгкую, среднетяжёлую и тяжёлую форму лептоспироза. Лёгкая форма может протекать с лихорадкой, но без выраженного поражения внутренних органов. Среднетяжёлую форму характеризуют выраженная лихорадка и развёрнутая клиническая картина лептоспироза, а для тяжёлой формы характерны развитие желтухи, появление признаков тромбогеморрагического синдрома, менингита и острой почечной недостаточности. По клиническим проявлениям выделяют желтушные, геморрагические, ренальные, менингеальные и смешанные формы. Лептоспироз может быть осложнённым и неосложнённым.
Основные симптомы и динамика их развития
Болезнь начинается остро, без продромального периода, с сильного озноба, повышения температуры тела в течение 1-2 дней до высоких цифр (39-40 °С). Температура остаётся высокой в течение 6-10 дней, затем происходит её снижение или критически, или укороченным лизисом. У больных, не получавших антибиотики, можно наблюдать вторую лихорадочную волну. Возникают и другие симптомы интоксикации, такие, как сильная головная боль, боль в пояснице, слабость, отсутствие аппетита, жажда, тошнота, иногда рвота. В этот период также может развиться конъюнктивит.
Характерный признак лептоспироза - боль в мышцах, преимущественно икроножных, но может возникать боль в мышцах бедра и поясничной области. При тяжёлых формах боль настолько сильна, что затрудняет движения больного. При пальпации отмечают резкую болезненность мышц. Интенсивность миалгий часто соответствует тяжести течения болезни. Миолиз приводит к развитию миоглобинемии, являющейся одной из причин развития ОПН. У части больных миалгию сопровождает гиперестезия кожи. Обращают на себя внимание гиперемия кожи лица и шеи, инъекция сосудов склер. При осмотре выявляют "симптом капюшона" - одутловатость лица и гиперемию кожи лица, шеи и верхней половины грудной клетки, инъекцию сосудов склер.
При тяжёлом течении лептоспироза с 4-5-го дня болезни возникают иктеричность склер и желтушность кожных покровов. Клиническое течение можно схематично разделить на три периода:
В различных регионах течение может иметь различия по частоте желтушных форм, поражению ЦНС, развитию ОПН. Наиболее тяжело протекает лептоспироз, вызванный L. interrogans icterohaemorragiae. Повсеместны абортивные и стёртые формы болезни, протекающие с кратковременной (2-3 дня) лихорадкой без типичной органной патологии.
Важную роль в диагностике лептоспироза играет эпиданамнез. Следует учитывать профессию больного (сельскохозяйственный рабочий, охотник, ветеринар, дератизатор), а также контакт с дикими и домашними животными. Следует обратить внимание на то, купался ли пациент в открытых водоёмах, поскольку обсеменение воды лептоспирами в отдельных регионах чрезвычайно велико.
Диагноз лептоспироза устанавливают на основании характерных клинических симптомов: острое начало, гипертермия, миалгия, гиперемия лица, сочетанное поражение печени и почек, геморрагический синдром, островоспалительные изменения в крови.
Специфическая и неспецифическая лабораторная диагностика
Лабораторное подтверждение диагноза получают при бактериоскопическом, бактериологическом, биологическом и серологическом исследованиях. В первые дни болезни лептоспиры обнаруживают в крови с помощью темнопольной микроскопии, позднее в осадке мочи или СМЖ.
При посеве крови, мочи или СМЖ на питательные среды, содержащие сыворотку крови, удаётся получить более достоверные результаты, хотя этот метод требует времени, поскольку, как уже было сказано, лептоспиры растут довольно медленно. Первичные посевы крови, мочи, тканей органов, подозрительных на содержание лептоспир, рекомендуют выдерживать первые 5-6 дней при температуре 37 °С, а затем при 28-30 °С.
Биологический метод заключается в заражении животных: мышей, хомяков и морских свинок, однако в последнее время у этого метода появилось много противников, считающих его негуманным.
Наиболее информативны серологические методы, в частности реакция микроагглютинации, рекомендованная ВОЗ. Положительным считают нарастание титра антител 1:100 и выше. Используют также РАЛ лептоспир в голландской модификации. Антитела появляются поздно, не ранее 8-10-го дня болезни, поэтому целесообразно исследовать парные сыворотки, взятые с интервалом в 7-10 сут.
Дифференциальную диагностику лептоспироза проводят с вирусными гепатитами и другими инфекционными болезнями, при которых наблюдают желтуху (малярия, иерсиниоз). В отличие от вирусного гепатита, лептоспироз начинается остро, с высокой температуры, на фоне которой возникает желтуха. Больной может назвать не только день, но и час болезни. При желтушных формах лептоспироза характерна нарастающая анемия. На фоне желтухи развиваются геморрагический синдром и явления почечной недостаточности. При наличии менингеального синдрома необходимо дифференцировать лептоспирозный менингит от серозного и гнойного менингита другой этиологии, при наличии геморрагического синдрома - от ГЛ, при почечной недостаточности - от ГЛПС.
Безжелтушные формы лептоспироза требуют дифференциальной диагностики с гриппом, риккетсиозами
Лечение осуществляют в условиях стационара. Госпитализацию проводят по эпидемиологическим показаниям. Режим в остром периоде постельный.
Диету определяют клинические особенности болезни. При доминировании почечного синдрома - стол № 7, печёночного - стол № 5, при сочетанных поражениях - стол № 5 с ограничением соли или стол № 7 с ограничением жиров.
Основной метод лечения - антибактериальная терапия, которую чаще проводят препаратами пенициллина в дозе 4-6 млн ЕД/сут или ампициллином в дозе 4 г/сут. При непереносимости пенициллина назначают доксициклин по 0,1 г два раза в сутки, хлорамфеникол в дозе 50 мг/кг в сутки. При поражении ЦНС дозу пенициллина повышают до 12-18 млн ЕД/сут, дозу ампициллина - до 12 г/сут, хлорамфеникола - до 80-100 мг/кг в сутки.
Продолжительность антибиотикотерапии 5-10 сут.
При ОПН в начальной стадии при снижении суточного количества мочи внутривенно вводят осмотические диуретики (300 мл 15% раствора маннитола, 500 мл 20% раствора глюкозы), 200 мл 4% раствора гидрокарбоната натрия в сутки в два приёма. В анурической стадии вводят большие дозы салуретиков (до 800-1000 мг/сут фуросемида), анаболические стероиды (метандиенон по 0,005 г 2-3 раза в сутки), 0,1 г/сут тестостерона.
При ИТШ больному вводят внутривенно преднизолон в дозе до 10 мг/кг в сутки, допамин по индивидуальной схеме, затем последовательно внутривенно 2-2,5 л раствора типа трисоль или квинтасоль, 1-1,5 л поляризующей смеси (5% раствор глюкозы, 12-15 г хлорида калия, 10-12 ЕД инсулина). Солевые растворы вначале вводят струйно, переходя затем на капельное введение (при появлении пульса и АД). При развитии ДВС-синдрома применяют свежезамороженную плазму, пентоксифиллин, гепарин натрия, ингибиторы протеаз.
Показания к гемодиализу
• Двух-, трёхдневная анурия.
• Азотемия (мочевина крови 2,5-3 г/л и выше) в сочетании с:
ацидозом (рН крови менее 7,4);
алкалозом (рН крови более 7,4);
гиперкалиемией (выше 7-8 ммоль/л);
угрозой отёка лёгких и мозга.
Используют гипербарическую оксигенацию. При выраженном геморрагическом синдроме назначают 40-60 мг/сут преднизолона внутрь или внутривенно 180-240 мг/сут.
Назначают также симптоматическое лечение, комплекс витаминов.
Профилактику осуществляют совместно органы Роспотребнадзора и ветеринарной службы. Проводят выявление и лечение ценных животных, регулярную дератизацию населённых мест, охраняют водоёмы от загрязнения выделениями животных, запрещают купание в непроточных водоёмах, обеззараживают воду из открытых источников воды, борются с бездомными собаками.
Проводят вакцинацию сельскохозяйственных животных и собак, плановую вакцинацию лиц, работа которых связана с риском заражения лептоспирозом: работников животноводческих хозяйств, зоопарков, зоомагазинов, собачьих питомников, звероводческих хозяйств, предприятий по переработке животноводческого сырья, сотрудников лабораторий, работающих с культурами лептоспир. Вводят вакцину для профилактики лептоспироза с 7 лет в дозе 0,5 мл подкожно однократно, ревакцинация через год.
ИТШ, ОПН, острая печёночно-почечная недостаточность, ОДН (РДС), массивные кровотечения, кровоизлияния, миокардит, пневмония, в поздние сроки - увеит, ирит, иридоциклит.
Летальность и причины смерти
Летальность варьирует от 1 до 3%. Причины смерти - указанные выше осложнения, чаще всего ОПН.
Примерные сроки нетрудоспособности
Трудоспособность после заболевания восстанавливается медленно, но полностью. Неконтагиозность пациентов позволяет выписывать их через 10 дней после нормализации температуры при полном клиническом выздоровлении, при наличии менингита - после санации СМЖ.
Примерные сроки восстановления трудоспособности 1-3 мес.
Диспансеризацию проводят в течение 6 мес с ежемесячным осмотром инфекциониста, по показаниям - нефролога, офтальмолога, невролога, кардиолога. Если патология сохраняется в течение 6 мес, дальнейшее наблюдение проводят врачи соответствующего профиля (нефролог, офтальмолог, кардиолог) не менее 2 лет.
Задание <<331>> ТЗ 331 Тема 1-23-0
Неправильным утверждением при лептоспирозе является
- источником инфекции являются многие виды диких и домашних животных
- заражение при купании в водоемах, зараженных инфицированной мочой животных
- регистрируется летне-осенняя сезонность
+ возможен трансмиссивный путь передачи
Задание <<332>> ТЗ 332 Тема 1-23-0
Наиболее частым путем передачи лептоспир является
Задание <<333>> ТЗ 333 Тема 1-23-0
Заражение лептоспирозом не происходит.
употреблении инфицированных продуктов
через предметы быта
+ при укусе кровососущих насекомых
Задание <<334>> ТЗ 334 Тема 1-23-0
Неправильное утверждение: при лептоспирозе.
+ ведущую роль в патогенезе играет поражение желудочно-кишечного тракта
рактерно поражение печени
ибольшую опасность представляет поражение почек
Задание <<335>> ТЗ 335 Тема 1-23-0
Неправильное утверждение: при лептоспирозе
возможны проявления геморрагического диатеза
наиболее значительные морфологические изменения обнаруживаются в почках
+ наиболее существенным звеном патогенеза является поражение лимфатического аппарата
блюдается полиорганность поражений
Задание <<336>> ТЗ 336 Тема 1-23-0
часто развивается менингоэнцефалит
обращает на себя внимание бледность кожных покровов
несмотря на высокую лихорадку, интоксикация выражена слабо
диарея может приводить к развитию обезвоживания
+ наиболее частая причина летальных исходов- острая почечная недостаточность
Задание <<337>> ТЗ 337 Тема 1-23-0
болезнь протекает в хронической форме
интоксикация наиболее выражена на 8-9 день болезни
+ характерно острое начало болезни с ознобом и повышением температуры до 39-40 С
первых дней болезни появляется полиурия, свидетельствующая о поражении почек
рактерно развитие холецисто-панкреатита
Задание <<338>> ТЗ 338 Тема 1-23-0
Характерный симптомокомплекс лептоспироза
лихорадка, артралгии, рвота, диарея
+ лихорадка, миалгии, печеночно-почечная недостаточность, менингеальные симптомы
ли в животе, рвота, диарея
хорадка, миалгия, артралгия, судороги
хорадка, геморрагическая сыпь, носовые и кишечные кровотечения, анемия
хорадка, экзантема, диарея
Задание <<339>> ТЗ 339 Тема 1-23-0
Не информативный симптомами для лептоспироза являются
Задание <<340>> ТЗ 340 Тема 1-23-0
При лептоспирозе редкими проявлениями болезни являются:
Задание <<341>> ТЗ 341 Тема 1-23-0
Для лептоспироза не характерны:
лихорадка постоянного типа продолжительностью до 2 недель
миалгии и болезненность мышц при пальпации
одутловатость и гиперемия лица
боли в пояснице и олигурия
Задание <<342>> ТЗ 342 Тема 1-23-0
Не характерными осложнениями лептоспироза являются.
Задание <<343>> ТЗ 343 Тема 1-23-0
Соответствие симптома осложнению при лептоспирозе
R1: острая почечная недостаточность
R3: геморрагический синдром
L4: менингиальный синдром
R4: серозный менингит
Задание <<344>> ТЗ 344 Тема 1-23-0
Последовательность развития симптомов болезни Вейля-Васильева:
1: лихорадка с симптомами интоксикации через 3 дня после купания в открытом водоеме
2: появление полиморфной сыпи
3: появление олигоурии, менингиального синдрома
4: появление анурии, желтухи, геморрагического синдрома
5: появление полиурии, регрессирование желтухи
Задание <<345>> ТЗ 345 Тема 1-23-0
Для гемограммы при лептоспирозе не характерен
йтрофилез со сдвигом влево
Задание <<346>> ТЗ 346 Тема 1-23-0
Желтушная форма лептоспироза называется болезнью ###
Задание <<347>> ТЗ 347 Тема 1-23-0
Диагноз лептоспироза не может быть подтвержден
обнаружением возбудителя в моче методом микроскопии в темном поле
выделением возбудителя из мочи
реакцией агглютинации-лизиса лептоспир
+ внутрикожной аллергической пробой
делением возбудителя из крови
Задание <<348>> ТЗ 348 Тема 1-23-0
При лабораторных исследованиях у больного лептоспирозом не обнаруживается
нейтрофильный лейкоцитов со сдвигом влево
нарастание уровня креатинина крови
Задание <<349>> ТЗ 349 Тема 1-23-0
Для бактериологической диагностики лептоспироза используют
Задание <<350>> ТЗ 350 Тема 1-23-0
Диагноз лептоспироза не подтверждается
обнаружением возбудителя методом микроскопии цитратной крови в темном поле
выделением гемокультуры возбудителя
делением уринокультуры возбудителя
акцией микроагглютинации и лизиса лептоспир
Задание <<351>> ТЗ 351 Тема 1-23-0
Серозный менингит с гепаторенальным и геморрагическим синдромом свойственен
Задание <<352>> ТЗ 352 Тема 1-23-0
Препаратом выбора для лечения лептоспироза является
Задание <<353>> ТЗ 353 Тема 1-23-0
Препаратом выбора для лечения лептоспироза является
Задание <<354>> ТЗ 354 Тема 1-23-0
Для специфической терапии лептоспироза применяется
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
Брюшной тиф (25 тестов)
!.Мужчина, 23 года, обратился на 8-й день болезни с жалобами на повышение температуры тела, сильную головную боль, слабость, пояление сыпи. Участковый врач заподозрил: Брюшной тиф.
Определите вероятную локализацию сыпи при брюшном тифе:
* + на коже живота и груди
* на коже груди и руках
* на коже живота и ногах
* по всему туловищу
!. Основной источник инфекции при спорадической заболеваемости брюшным тифом:
* больные с лёгкими и атипичными формами заболевания
* больные в инкубационном периоде болезни
* больные в разгаре заболевания
*реконвалесценты брюшного тифа
!. Характеристика сыпи при брюшном тифе:
!. Характерный симптом поражения ЖКТ при брюшном тифе:
* спазм сигмовидной кишки
* болезненность в эпигастральной области
!. Симптомы, характерные для брюшного тифа:
* петехиальная сыпь на туловище
* брадикардия, гипотония, дикротия пульса+
* острая кишечная непроходимость
!. Для верификации этиологического диагноза брюшного тифа необходимо:
* общий анализ крови
!. Характерный симптом брюшного тифа:
*+ лихорадка постоянного типа
* желтушность кожных покровов
!. Характерный признак брюшного тифа:
* отсутствие головной боли
* появление сыпи в первые дни болезни
!. Мужчина, 30 лет, диагноз: Брюшной тиф, тяжелое течение. На 10-й день болезни, 4-й день гоcпитализации у больного появились вздутие и боли в животе, сухость во рту, отсутствие шумов перистальтики кишечника, неожиданное резкое падение температуры тела и тахикардия.
Определите специфическое осложнение при брюшном тифе:
* острая дыхательная недостаточность
* острая печеночная недостаточность
* острая почечная недостаточность
!. Специфическое осложнение при брюшном тифе:
* острая печеночная недостаточность
* острая почечная недостаточность
!. Мужчина, 23 года, обратился на 8-й день болезни с жалобами на повышение температуры тела, сильную головную боль, слабость, пояление сыпи. Участковый врач заподозрил: Брюшной тиф.
Какая экзантема характерна для брюшного тифа:
!. Характерные патоморфологические изменения при брюшном тифе:
* серозное воспаление в кишечнике
* язвенно-некротический процесс в толстой кишке
* +язвенно-некротический процесс в тонкой кишке
* нормальная слизистая кишечника
!. Ведущее звено патогенеза при брюшном тифе:
* нахождение возбудителя в ЖКТ
!. Характерный тип лихорадки при брюшном тифе:
!. Классическая температурная кривая при брюшном тифе:
!. Основные патоморфологические изменения при брюшном тифе локализуются в каком отделе ЖКТ:
!. Для клиники брюшного тифа характерно:
* большая плотная селезенка
* нормальная температура тела
!. Характерным симптомом брюшного тифа является:
* боль в пояснице
* +лихорадка постоянного типа
!. При брюшном тифе сыпь появляется на какой день болезни:
* 1-3 день болезни
* 4-7 день болезни
* +8-10 день болезни
* после 14 дня болезни
* в течение всего лихорадочного периода
!. Для ранней лабораторной диагностики брюшного тифа применяют:
* реакцию непрямой гемагглютинации
!.Чаще всего брюшным тифом болеют люди в возрасте:
!. Женщина, 45 лет, осмотрена участковым врачом на дому на 5-й день болезни. При осмотре: температура – 38,5 0 С, состояние средней тяжести, бледность кожных покровов, утолщение языка и отпечатки зубов по его краям. Живот вздут, болезненный в правой подвздошной области, урчание и притупление перкуторного звука, увеличены размеры печени и селезёнки, склонность к запорам.
О каком заболевании можно думать:
!. Механизм заражения брюшным тифом:
!. Какое осложнение характерно для брюшного тифа
* парез дыхательного центра
* некроз мягких тканей
Дизентерия (11 тестов)
!. Этиотропный препарат, применяемый для лечения тяжелой формы дизентерии:
!. Этиотропный препарат, применяемый для лечения легкой формы дизентерии:
!. Характерный синдром поражения кишечника при дизентерии:
!. Типичные патоморфологические изменения кишечника при острой дизентерии:
!. Мужчина 40 лет, поступил в клинику с жалобами на слабость, головную боль, боли в животе, частый жидкий стул до 10 раз. Болен 20 дней, все дни жидкий стул до 5 раз, боли в животе, температура субфебрильная. При поступлении состояние относительно удовлетворительное, определяется болезненность в правой подвздошной области, слепая кишка уплотнена. Стул жидкий, с примесью стекловидной слизи, перемешанной с кровью. Ваш предварительный диагноз?
!. Мужчина, 34 года, поступил на 2 день болезни с жалобами на схваткообразные боли в животе, слабость, повышение температуры тела, жидкий стул до 15 раз в сутки. Температура 38,8ºС. АД-100/70 мм рт. ст. Пульс 92 уд.в 1 мин. Сигмовидная кишка спазмирована, болезненная при пальпации. Стул скудный, со слизью и прожилками крови.
Ваш предварительный диагноз?
!. Женщина 25 лет, заболела остро, после возвращения с пикника. Температура 39,2 о С, озноб, головная боль, слабость, головокружение. Однократно была рвота. Затем появились схваткообразные боли в животе, жидкий стул, вначале каловый, обильный, со второго дня болезни стул стал скудным бескаловым, с примесью слизи и крови, до 20 раз в сутки. Отмечены тенезмы, ложные позывы.
Какие ведущие синдромы позволяют выставить диагноз: Острая дизентерия?
* интоксикационный и дегидратационный
*+ колитический и интоксикационный
!. Студент, 18 лет, живет в общежитии, заболел остро с повышения температуры тела до 39 0 С, озноба, головной боли, слабости. Почти одновременно появились схваткообразные боли в животе, 1 раз была рвота, стул – частый, жидкий до 7-8 раз в сутки. Живот мягкий, болезненный в левой подвздошной области. Стул со слизью и прожилками крови.
Ваш предполагаемый диагноз:
* хронический гастроэнтерит, обострение
!. Женщина 27 лет, заболела остро с тошноты, многократной рвоты, болей вокруг пупка, частого водянистого стула, на третий день болезни температура – 38,5 0 С, слабость, живот болезненный в левой подвздошной области, определяется спазмированная болезненная сигма, стул скудный, слизистый.
Определите предварительный диагноз:
* сальмонеллез, генерализованная форма, септический вариант
* острая дизентерия, гастроэнтероколитический форма
*+ острая дизентерия, колитическая форма
* эшерихиоз, дизентериеподобная формы
!. Мужчина, 24 года, диагноз: Острая дизентерия, колитическая форма, легкой степени тяжести. Выяснено, что он работает официантом.
а)+ госпитализация в инфекционную больницу по эпидемическим показаниям
* лечение на дому
* промывание желудка, при улучшении самочувствия – лечение амбулаторно
* госпитализация в инфекционную больницу по клиническим показаниям
* назначение антибиотиков и обследование в амбулаторных условиях
!. Женщина 39 лет, заболела остро, после возвращения с пикника. Температура 37,2 о С, озноб, головная боль, слабость, головокружение. Однократно была рвота. Затем появились схваткообразные боли в животе, жидкий стул, вначале каловый, обильный, со второго дня болезни стул стал скудным бескаловым, с примесью слизи и крови, до 20 раз в сутки. Отмечены тенезмы, ложные позывы. Предварительный диагноз: Острая дизентерия.
Выберите этиотропный препарат для лечения больной:
Что такое лептоспироз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Лептоспироз (болезнь Васильева — Вейля, водная лихорадка, нанукаями) — острое инфекционное заболевание, вызываемое патогенными бактериями рода Leptospira, поражающими печень, почки, мышцы, лёгкие, центральную нервную системы (ЦНС), селезёнку и другие органы.
Клинически характеризуется синдромом общей инфекционной интоксикации, увеличением печени и селезёнки, распадом мышечной ткани и почечными синдромами. Летальность составляет (даже в случае своевременно начатого лечения) до 40%.
Виды — L. interrogans (около 200 серотипов) и L. biflexa (сапрофит)
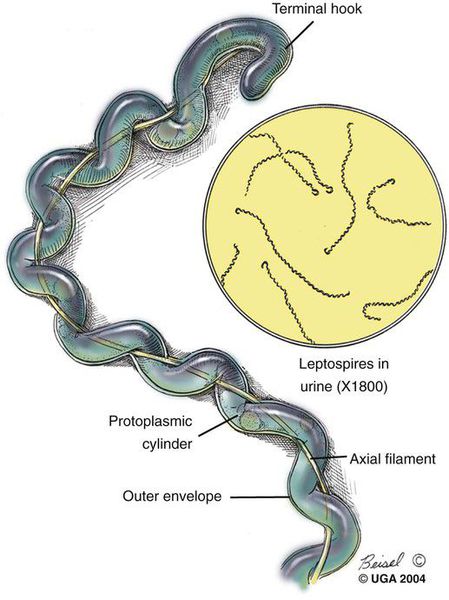
Представляют грамм-отрицательную бактерию-спирохету, имеет спиралевидную форму, концы закручены в виде крючков, количество завитков зависит от длины (в среднем 20). Обладают многообразной подвижностью (тип движения — вращательно-поступательный), с которой связана их высокая инвазионная способность (внедрение в организм через клеточные и тканевые барьеры). Способны быстро перемещаться в направлении более вязкой среды.
Углеводы не ферментируют. Имеется эндотоксин, а также некоторые факторы патогенности: гиалуронидаза, фибринолизин, гемолизин и другие.
Содержит антигены: белковый соматический (определяет видовую специфичность) и поверхностный полисахаридный (определяет группы и серовары).
Выращиваются на средах, включающих сыворотку крови. Строгие аэробы, то есть существуют только в условиях кислородной среды. Являются гидрофилами: важное условие для жизни — повышенная влажность окружающей среды. Растут медленно (5-8 дней). При серебрении приобретают коричневый или чёрный цвет, по Романовскому — Гимзе окрашиваются в розовый или красноватый цвет.
Относительно неустойчивы во внешней среде, при кипячении или подсушивании погибают мгновенно, под воздействием дезинфектантов — в течении 10 минут. При низких температурах, например, в замороженном мясе сохраняются до 10 суток, летом в пресноводных водоёмах — до одного месяца, во влажной почве — до 270 суток, в молоке — до одного дня, в почках животных при разделке и охлаждении (0-4°C) — до одного месяца. [2] [3]
Зоонозное заболевание. Очень распространён (убиквитарен).
Источник инфекции — дикие грызуны и насекомоядные животные (инфекция протекает бессимптомно), лисицы, домашние животные (коровы, овцы, козы, собаки, лошади, свиньи, являющиеся антропургическими очагами, у которых инфекция может протекать в различных клинических формах, в том числе носительства), выделяющие лептоспир при мочеиспускании в природную среду. Больной человек теоретически может быть заразен.
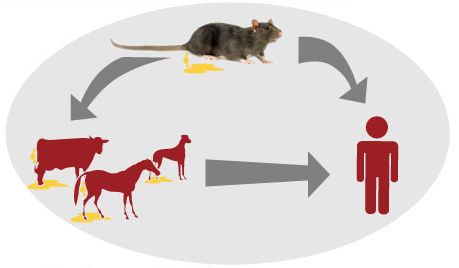
Механизм передачи: фекально-оральный (алиментарный, водный, контактно-бытовой) и контактный (разделка мяса, купание, хождение босиком по влажной почве).
Водная лихорадка имеет профессиональный характер, болеют преимущественно дератизаторы (специалисты по уничтожению грызунов), доярки, фермеры, пастухи, лесники, охотники, ветеринары, шахтёры, а также купальщики в лесных и луговых водоёмах.
Характерна летне-осенняя сезонность.
Иммунитет стойкий, типоспецифический. [1] [3]
Симптомы лептоспироза
Инкубационный период — от 4 до 14 дней. Начало острое.
- синдром общей инфекционной интоксикации (с лихорадкой постоянного типа);
- гепатолиенальный синдром (увеличение печени и селезёнки);
- синдром рабдомиолиза (разрушение и гибель клеток скелетной мышечной ткани);
- синдром поражения почек (ведущий синдром заболевания);
- менингеальный синдром (вовлечение в патологический процесс мозговых оболочек);
- синдром нарушения пигментного обмена (желтуха) — с его появлением состояние ухудшается;
- геморрагический (в том числе с лёгочным кровотечением);
- экзантемы (кожные высыпания);
- поражения дыхательной системы (пневмония);
- поражения сердечно-сосудистой системы (миокардит).
Начало заболевания характеризуется внезапным повышением температуры тела до 39-40°C (продолжительность до 10 дней), сопровождающееся потрясающим ознобом, нарастающей головной болью, бессоницей, нарушением аппетита, тошнотой и выраженной жаждой. Появляются боли в мышцах (преимущественно в икроножных), позже присоединяется желтушность кожи и слизистых оболочек, высыпания на коже различного характера.
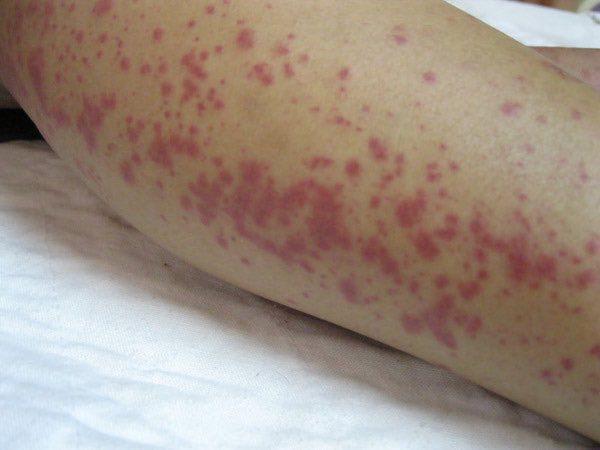
На 3-6 сутки появляются высыпания на туловище и конечностях (сыпь различного характера – пятнисто-папулёзная, мелкопятнистая, мелкоточечная, петехиальная, эритематозная с тенденцией к слиянию; после разрешения оставляет шелушение).
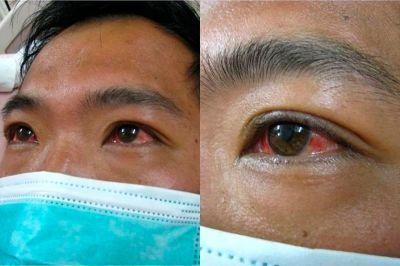
При развитии желтухи на 3-5 день появляется желтушное окрашивание кожи различной интенсивности, иктеричность (желтушность) склер, темнеет моча.
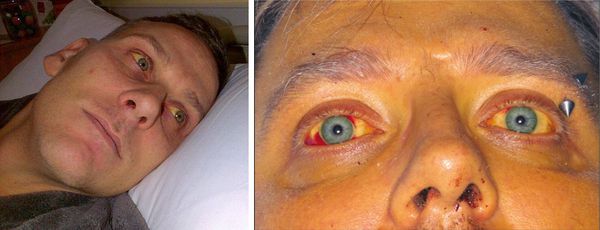
Характерным признаком является выраженная болезненность икроножных мышц, особенно при надавливании на них, а также ограничение подвижности больного из-за боли. Периферические лимфоузлы не изменяются. Со стороны сердечно-сосудистой системы наблюдается тахикардия, понижение артериального давления, глухость сердечных тонов. Возможно развитие ринофарингита и пневмонии.
К 3-4 дню увеличиваются размеры печени и селезёнки, из-за кровоизлияний появляются боли в животе. При фарингоскопии наблюдается умеренная гиперемия слизистой оболочки ротоглотки, иногда энантема (сыпь на слизистых оболочках), язык сухой, покрыт жёлто-коричневым налётом. Характерна олигоанурия (снижение количества выделяемой мочи), тёмная моча, болезненность при поколачивании по поясничной области.
Для заболевания при отсутствии адекватного лечения характеры рецидивы (через 2-7 дней нормальной температуры тела возобновление клинических проявлений) и обострения (на фоне течения заболевания усиление клинической симптоматики).
После болезни характерна длительная астения (нервно-психическая истощённость), мышечная слабость (резидуальные явления), возможно формирование хронической почечной недостаточности.
Лептоспироз у беременных протекает крайне тяжело: возникает высокий риск выкидыша, острой почечной недостаточности, ДВС-синдрома и смертельного исхода. [1] [2] [4]
Патогенез лептоспироза
Входные ворота — кожа с нарушением её целостности, слизистые оболочки ЛОР-органов, глаз, желудочно-кишечного тракта. В месте внедрения изменений не наблюдается (без первичного аффекта). Лимфогенно возбудитель пробирается в регионарные лимфатические узлы (опять же без воспалительных изменений) и далее гематогенно (через кровь) разносится во все органы и ткани, где наблюдается развитие и накопление лептоспир. Это время соответствует инкубационному периоду (то есть нет никакой симптоматики).
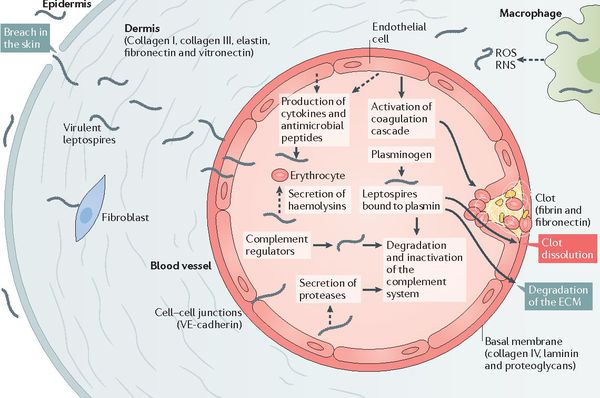
После мнимого благополучия происходит вторичный выброс лептоспир и их токсинов в кровь (при разрушении первичным звеном иммунной системы), что обуславливает начало клинических проявлений заболевания. Яды и продукты жизнедеятельности лептоспир воздействуют на стенку капилляров, что повышает их проницаемость и нарушает функционирование. Глобальный капилляротоксикоз ведёт к возникновению геморрагического синдрома (избыточной кровоточивости). Возникают кровоизлияния в надпочечники, что ведёт к острой надпочечниковой недостаточности.
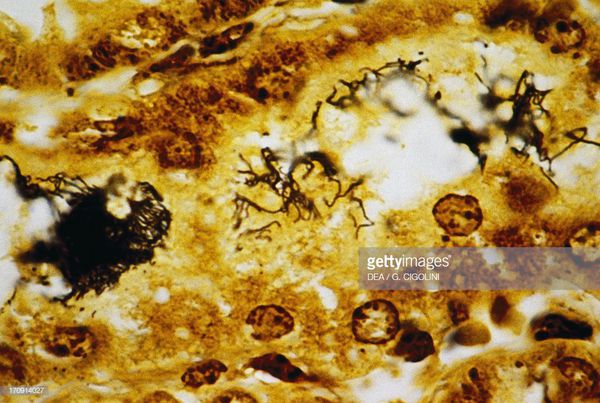
Появление желтухи обусловлено отёком, деструктивно-некротическими поражениями паренхимы (ткани печени) и распадом эритроцитов посредством гемолизинов. В почках повреждается эпителий почечных канальцев и всех структурных слоёв, что проявляется нарушением образования и экскреции мочи, доходя до стадии острой почечной недостаточности. Иногда происходит проникновение лептоспир через гематоэнцефалический барьер и развитие бактериального поражения оболочек мозга (формирование менингита). Поражаются скелетные мышцы (рабдомиолизис), особенно икроножные. Через 4-6 недель при благоприятном течении формируется иммунная защита и происходит элиминация (устранение) возбудителя. Хронизация инфекции не характерна. [2] [4]
Классификация и стадии развития лептоспироза
По степени тяжести:
- тяжелый (выраженная желтушное окрашивание кожи, тромбогеморрагический синдром, острая почечная и надпочечниковая недостаточность, менингит, часто так называемый синдром Вайля — лептоспироз с сильной лихорадкой, выраженным синдромом общей инфекционной интоксикации, снижением гемоглобина и синдромом нарушения пигментного обмена);
- средней тяжести;
- лёгкой степени тяжести.
По клинической форме:
- типичная;
- геморрагическая;
- желтушная;
- ренальная (почечная);
- менингеальная;
- смешанная.
Классификация по МКБ-10:
- А27.0 Лептоспироз желтушно-геморрагический;
- А27.8 Другие формы лептоспироза;
- А27.9 Лептоспироз неуточнённый.
По наличию осложнений:
- без осложнений;
- с осложнениями (инфекционно-токсический шок, острая почечная недостаточность, острая надпочечниковая недостаточность, ДВС-синдром и другие). [1][5]
Осложнения лептоспироза
- острая почечная недостаточность (олигоурия, анурия, рост уровня креатинина);
- менингит, менингоэнцефалит, полиневрит;
- миокардит;
- пневмония;
- ирит, увеит, иридоциклит (глазные осложнения);
- отит (воспаление уха);
- у детей может наблюдаться повышение артериального давления, холецистит и панкреатит;
- синдром Кавасаки (развитие миокардита, сопровождающегося водянкой желчного пузыря, экзантемой, покраснением и припухлостью ладоней и подошв с последующей десквамацией кожи). [1][2]
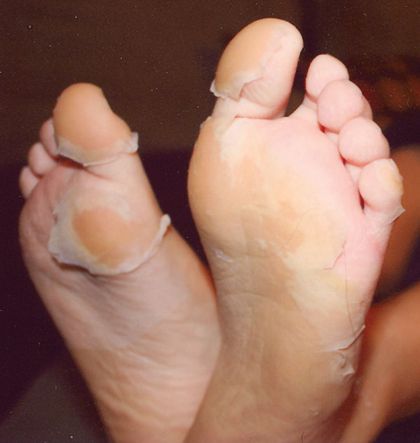
Диагностика лептоспироза
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, лимфопения, анэозинофилия, повышение СОЭ, анемия, тромбоцитопения);
- общий анализ мочи (анурия, протеинурия, цилиндрурия, лейкоцитурия, эритроцитурия);
- биохимический анализ крови (билирубинемия преимущественно за счёт непрямой фракции, снижение протромбинового индекса, повышение АЛТ, АСТ, КФК-ММ, ЛДГ общ, ЩФ, креатинина, СРБ);
- люмбальная пункция при менингите (цитоз до 500 кл в 1 мкл, нейтрофильный плеоцитоз, повышение белка);
- бактериальный посев на листерии (материал — кровь, моча, ликвор на среды с добавлением 5 мл воды и 0,5 мл сыворотки кролика — среда Терского);
- пассажи на животных;
- серологические иммунологические реакции (РСК, РНГА, РНИФ, РМА, ИФА и другие);
- ПЦР диагностика;
- микроскопия в тёмном поле (материал — кровь, ликвор, моча);
- биопсия икроножных мышц с последующим серебрением биоптата;
- ЭКГ (диффузные поражения). [2][4]
Лечение лептоспироза
Место лечения — инфекционное отделение больницы, отделение реанимации и интенсивной терапии (ОРИТ).
Режим — палатный, постельный.
Диета № 7 или № 2 по Певзнеру (с ограниченим Na+ и контролем жидкости).
В виду выраженной аллергизации, полиорганного характера патологии незамедлительно показано введение стандартных доз глюкокортикоидов и последующая незамедлительная антибиотикотерапия (наиболее эффективна в первые трое суток заболевания). Могут быть применены препараты пенициллина, тетрациклиновая группа, фторхинолоны. Этиотропное лечение вначале должно проводиться под непрерывным контролем медицинского персонала, так как возможно развитие реакции Яриша — Герксгеймера (массивный бактериолизис и, как следствие, инфекционно-токсический шок).
При отсутствии антибиотиков возможно введение специфического гамма-глобулина на фоне десенсибилизации.
Патогенетически обосновано назначение глюкокортикостероидов, переливание плазмы, гепаринотерапия (при развитии ДВС-синдрома), сердечных гликозидов, вазопрессоров, гипербарической оксигенации, мочегонных энтеросорбентов. При ухудшении состояния больной переводится в ОРИТ, проводиться перитонеальный диализ.
Выписка из стационара осуществляется после нормализации температуры тела, клинического состояния и лабораторных показателей. За реконвалесцентами осуществляется динамическое наблюдение в течении шести месяцев с периодическими (раз в два месяца) осмотрами врачом-инфекционистом и лабораторным обследованием. [1] [3]
Прогноз. Профилактика
Прогноз при своевременно начатой терапии в случаях средней и лёгкой степени тяжести относительно благоприятный, при развитии тяжёлого течения заболевания и осложнений возможен летальный исход.
Меры профилактики и противоэпидемические мероприятия:
- проведение борьбы с грызунами (дератизация);
- вакцинация восприимчивых домашних животных, спец. работников;
- соблюдение рекомендаций по купанию, использование защитной одежды;
- контроль за объектами централизованного водоснабжения;
- санитарно-гигиеническое просвещение населения. [1][4]
Читайте также:


