Туберкулезный бронхоаденит дифференциальная диагностика

Туберкулезный бронхоаденит

В.А. Кошечкин, З.А. Иванова
Бронхоадениты — заболевание лимфоузлов корня легких и средостения. При этой форме первичного туберкулеза в воспалительный процесс главным образом вовлечены внутригрудные лимфатические узлы.
По своему анатомическому строению лимфожелезистая система легкого является регионарной к лимфососудистой системе легкого, а лимфоузлы корня легкого — как бы коллектором, в котором собирается лимфа. При развитии туберкулеза в легком лимфоузлы корня реагируют на него воспалительным процессом. Вместе с тем в лимфоузлах средостения и корня легкого патологические процессы могут возникать независимо от заболевания в легких.
Клиника туберкулезного бронхоаденита
Туберкулезный бронхоаденит, как правило, начинается с интоксикации, с присущими ей клиническими симптомами: субфебрильной температурой, ухудшением общего состояния, потерей аппетита, падением массы тела, адинамией или возбуждением нервной системы. Иногда отмечаются потливость, плохой сон.
При прогрессировании, особенно у маленьких детей, появляется битональный кашель, т.е. кашель двух тонов. Он вызывается сдавлением бронхов увеличенными в объеме лимфоузлами, содержащими казеозные массы. У взрослых, в связи с потерей эластичности стенки бронха, сдавления наблюдаются очень редко и бывают только у больных с длительно текущим заболеванием, когда лимфоузлы массивны, плотны, содержат казеозные массы с элементами кальцинации.
У взрослых наблюдается сухой, приступообразный, надсадный, щекочущий кашель. Он вызывается раздражением слизистой бронха или появляется вследствие формирования бронхолегочного свища. В результате поражения нервных сплетений, находящихся в зоне туберкулезных изменений, может возникнуть спазм бронха.
У маленьких детей быстро нарастает объем бифуркационной группы лимфоузлов, и по мере накопления в них казеоза и обширной перифокальной реакции могут возникнуть явления удушья. Эти грозные симптомы асфиксии сопровождаются цианозом, прерывистым дыханием, раздуванием крыльев носа и втягиванием межреберных промежутков.
Повороты ребенка в положение на живот облегчают состояние вследствие перемещения вперед пораженного лимфоузла.
Анализы крови — без особенностей по сравнению с гемограммами у туберкулезного больного с другой локализацией поражения. Однако при распаде казеозных масс лимфоузлов и прорыве их в бронх отмечаются более высокие цифры СОЭ, лейкоцитоз нарастает до 13 000-15 000.
Выявление микобактерий туберкулеза. В промывных водах желудка можно обнаружить туберкулезные палочки, особенно часто их находят в мокроте и промывных водах бронха при прорыве казеозных масс в бронх.
Рентгенологическая картина бронхоаденитов
Клинико-рентгенологические бронхоадениты имеют два варианта: инфильтративный и туморозный (опухолевидный).
Чаще встречается инфильтративная форма. После фазы инфильтрации, при правильном лечении довольно быстро развивается рассасывание. Лимфоузлы уплотняются, вокруг них образуется фиброзная капсула, на рентгенограмме видны отложения извести. Если лечение начато своевременно, кальцинаты могут не образоваться, а на месте пораженных лимфоузлов сохраняются рубцовые уплотнения.
Туморозная форма наблюдается у маленьких детей, инфицированных массивной инфекцией. Нередко при этом туморозный бронхоаденит протекает в сопровождении туберкулеза глаз, костей, кожи. В период болезни пораженные лимфоузлы претерпевают типичные для туберкулеза изменения.
При туморозных бронхоаденитах обратное развитие идет медленнее. Рассасывание совершается внутри капсулы, казеозные массы обызвествляются. Кальцинаты формируются в большем количестве, чем при инфильтративной форме, и на рентгенограмме приобретают вид неравномерных теней округлой или овальной формы. Уплотненные участки перемежаются с менее плотными тенями. Очаг напоминает тутовую ягоду или малину.
Осложнения туберкулезных бронхоаденитов. При осложненном течении наблюдаются массивный прикорневой фиброз, обширные неравномерно петрифицированные лимфоузлы, содержащие остатки казеоза с наличием МБТ, дающие возможность обострения или рецидива туберкулезного процесса.
При гладком течении и полном рассасывании инфильтративных процессов бронхоаденит документируется мелкими кальцинатами и огрубением корня легких.
При бронхоадените возможно туберкулезное поражение бронхов с формированием железисто-бронхиальных свищей . При полном нарушении бронхиальной проходимости вследствие закупорки бронха казеозными массами или сдавления его массивными лимфоузлами, пораженными туберкулезом (опухолевидный бронхоаденит), может возникнуть ателектаз участка легких, коллапс доли или сегмента легкого, расположенных выше места закупорки бронха.
При полном нарушении бронхиальной проходимости вследствие закупорки бронха казеозными массами или сдавления его массивными лимфоузлами, пораженными туберкулезом (опухолевидный бронхоаденит), может возникнуть ателектаз.
Нередким осложнением может быть плеврит, в частности, междолевой. Даже после его рассасывания остается уплотненная плевра обеих долей — шварта. Впоследствии шварта несколько истончается, но такое свидетельство перенесенного плеврита остается на всю жизнь.
В редких случаях, когда имеется связь пораженного лимфоузла с дренирующим бронхом, может произойти опорожнение из него казеозных масс с последующим образованием на этом месте лимфогенной каверны.
При хронически текущих бронхоаденитах наблюдаются лимфогематогенные обсеменения, обнаруживаемые в обоих легких, преимущественно в верхних долях.
Лечение туберкулезных бронхоаденитов должно быть комплексным, с применением антибактериальных препаратов и витаминов на фоне санаторно-гигиенического режима. В период затихания процесса больной может вернуться к своему профессиональному труду и продолжать амбулаторное лечение.
Раннее начало лечения туберкулезного бронхоаденита у детей и взрослых и непрерывное его проведение в течение длительного срока гарантирует выздоровление больного и предупреждает осложненное течение болезни. Интенсивная специфическая и патогенетическая терапия быстро дает хорошие результаты.
Дифференциальный диагноз. При установлении диагноза туберкулезный бронхоаденит приходится дифференцировать с бронхоаденитами другой этиологии.
Необходимо хорошо изучить анамнез, наличие контакта с бациллярным больным, характер туберкулиновых проб, перенесенные заболевания, которые можно связать с туберкулезной интоксикацией или с малыми проявлениями первичного туберкулеза. Ряд заболеваний внутригрудных лимфоузлов имеет некоторое сходство с туберкулезным бронхоаденитом.
Лимфогранулематоз — опухолевое поражение лимфоузлов. Характер поражения самих узлов при лимфогранулематозе резко отличается от их изменений при туберкулезе.
При лимфогранулематозе лимфатические узлы поражаются симметрично, нередко с вовлечением в патологический процесс всей группы периферических узлов. Туберкулиновые пробы отрицательные или слабоположительные. Характерно волнообразное повышение температуры с постепенно нарастающими подъемами и спадами, боли в груди, в конечностях и суставах.
Изменения крови не похожи на таковые при туберкулезе. Чаще определяются анемия, лейкоцитоз, нейтрофилез и лимфопения.
При лечении антибиотиками терапия не дает результатов. Диагноз лимфогранулематоза подтверждается цитологически при биопсии лимфоузла.
Саркоидоз Бенье-Бека-Шаумана — болезнь, отличающаяся инфильтративными изменениями внутригрудных лимфоузлов. Встречается главным образом в возрасте 20-40 лет, чаще у женщин.
Иногда его трудно диагностировать, так как общее состояние, несмотря на длительность заболевания, остается хорошим, туберкулиновые пробы отрицательные. Антибактериальная терапия эффекта не дает.
У взрослых туберкулезные бронхоадениты следует дифференцировать с метастазами центрального рака и лимфосаркомой. При проведении дифференциального диагноза между туберкулезным бронхоаденитом и прикорневой формой центрального рака легкого следует принять во внимание следующее:
- Рак развивается, как правило, у лиц старшего возраста, преимущественно у мужчин.
- Имеют место надсадный кашель, одышка, боли в груди, признаки сдавления крупных сосудов.
- При метастазировании рака выявляется увеличение подключичных лимфатических узлов (железы Вирхова).
- Туберкулиновые пробы могут быть отрицательными.
Диагноз подтверждается бронхологическим исследованием: нахождение опухоли в просвете бронха, а в биопсийном материале слизистой оболочки бронхов — элементов опухоли.
На рентгенограмме органов грудной клетки при периферическом развитии центрального рака легкого определяется интенсивное, неправильной формы затемнение. Томография выявляет тень опухоли в просвете крупного бронха, сужение его просвета, увеличение внутригрудных лимфатических узлов.
При эндобронхиальном росте опухоль рано приводит к обструкции бронха, развитию ракового пневмонита и ателектаза. Гемограмма характеризуется анемией, сдвигом в лейкоцитарной формуле влево, ускорением СОЭ (40-60 мм/ч).
Лимфосаркома, с которой приходится дифференцировать туберкулезные бронхоадениты, проявляется различными клиническими симптомами. Больные жалуются на лихорадку, слабость, потливость, быстро наступает истощение организма.
Больные лимфосаркомой значительно чаще, чем при туберкулезном бронхоадените, страдают от мучительного кашля, одышки, сильных болей в груди.
Гемограмма характеризуется выраженной лимфопенией, резко ускоренной СОЭ. Туберкулиновые пробы отрицательные.
В злокачественный процесс быстро вовлекаются все группы лимфатических узлов. Периферические узлы увеличены и образуют большие пакеты, они плотные, безболезненные.
Цитогистологическое исследование лимфоузла обнаруживает большое количество лимфоидных элементов (90-98%), которые содержат крупные ядра, окруженные узким ободком протоплазмы.

Дифференциальная диагностика туберкулезного бронхоаденита
Значительно чаще, чем при туберкулезном бронхоадените, больные саркоидозом не предъявляют жалоб и чувствуют себя здоровыми. Для туберкулезного бронхоаденита характерны симптомы общей интоксикации: повышение температуры тела, общая слабость, похудание, потливость. Конечно, эти симптомы не патогномоничны и не позволяют провести дифференциальную диагностику, однако в определенной степени дают возможность заподозрить одно из этих заболеваний и диктуют необходимость дальнейшего целенаправленного дообследования больного. У 10 % больных саркоидозом туберкулиновые пробы слабоположительные.
Рентгенологически от туберкулезного бронхоаденита приходится дифференцировать одностороннее поражение лимфатических узлов при саркоидозе, т. е. атипичный вариант саркоидоза. При этом атипичный вариант саркоидоза следует дифференцировать от атипичного же варианта туберкулезного бронхоаденита, так как в типичных случаях (обызвествление по краю и в толще лимфатического узла, наличие легочного компонента) наличие туберкулезного бронхоаденита не вызывает сомнений. Не приходится отличать от туберкулезного бронхоаденита и двустороннее поражение лимфатических узлов при саркоидозе, встречающееся в большинстве случаев.
В отличие от туберкулезного бронхоаденита у 4/5 больных с медиастинальной формой лимфогранулематоза отмечается острое начало заболевания, умеренный лейкоцитоз и СОЭ до 50 мм/ч. Дифференцировать от туберкулезного бронхоаденита приходится лишь одностороннее поражение лимфатических узлов, без затемнения загрудинного пространства.
При лимфогранулематозе часто выявляются более крупные, чем при туберкулезе, конгломераты увеличенных лимфатических узлов. Однако, как и при туберкулезном бронхоадените, структура конгломерата однородная, контуры полициклические, волнистые, бугристые. Контуры могут быть как четкими, так и нечеткими. Если нет периферических подкожных лимфатических узлов, для постановки диагноза приходится прибегать к биопсии путем транстрахеальной пункции или медиастиноскопии. Если даже при одностороннем поражении занято не только центральное, но и переднее средостение в верхней трети и не видно ретростернальное пространство, рентгенолог может уверенно поставить диагноз злокачественного поражения лимфатических узлов (лимфогранулематоз, лимфосаркома).
В отличие от туберкулезного бронхоаденита рак встречается в основном у мужчин старше 40 лет. При опросе больные отмечают ухудшение общего состояния в последние месяцы, одышку. Поскольку при медиастинальном раке поражение обычно одностороннее и в процесс вовлекаются те же группы лимфатических узлов, что и при туберкулезном бронхоадените, рентгенологу необходимо в первую очередь дифференцировать эти заболевания, не забывая об атипичной форме лимфогранулематоза, саркоидозе и других заболеваниях.
В таких случаях, кроме возраста и пола, надо учитывать следующие факторы:
- наличие одышки, иногда кровохарканья, компрессионного синдрома;
- массивность конгломерата пораженных лимфатических узлов; его бугристые и лучистые контуры;
- определяемое на томограммах сужение просвета бронхов, прилежащих к увеличенным лимфатическим узлам;
- выявляемые при бронхоскопии резкая гиперемия, отек и кровоточивость слизистой оболочки, ригидность стенки трахеи и бронхов на месте прилегания к увеличенным лимфатическим узлам, компрессионный стеноз за счет сдавления извне.
Обязательна гистологическая верификация диагноза.
Поражение одного из бронхопульмональных лимфатических узлов, его четкие контуры, интактный легочный фон, отсутствие изменений в бронхах, как при томографии, так и при бронхографии и бронхоскопии, отсутствие жалоб, отрицательные туберкулиновые пробы, анализ крови без отклонений от нормы дают основание исключить туберкулезный бронхоаденит даже в тех случаях, когда такая картина выявлена у детей или юношей. При болезни Брилла—Симмерса увеличенный лимфатический узел, как правило, не обызвествляется. Иногда скиалогически отличительное распознавание между этими двумя заболеваниями представляет значительные трудности.
При первичном туберкулезе, как правило, поражаются различные группы лимфатических узлов и прежде всего внутригрудные. Эта форма первичного туберкулеза — наиболее частая. У взрослых она развивается преимущественно в 18—24 года и редко в старшем возрасте. В ряде случаев за несколько месяцев до заболевания отмечается туберкулиновый вираж. Иногда бронхоаденит развивается вскоре после контакта с бацилловыделителями в семье, по квартире, в школе или на производстве. В части случаев начало болезни относится к детскому или подростковому возрасту и продолжается непрерывно в течение ряда лет.
Клиника опухолевидного бронхоаденита характеризуется более острым началом и выраженными симптомами интоксикации. У больных отмечаются нерезкие боли в груди, кашель, чаще сухой или с выделением небольшого количества слизистой или слизисто-гнойной мокроты, без примеси крови. У взрослых в отличие от детей раннего возраста кашель не бывает битональным или коклюшеподобным. Крайне редко наблюдается в старшем возрасте экспираторный стридор. Эти отличия обусловлены отчасти тем, что у взрослых стенки трахеи и бронхов менее эластичны и податливы, чем у маленьких детей, и поэтому даже значительно увеличенные лимфатические узлы не вызывают сдавления верхних дыхательных путей. У взрослых реже образуются пакеты крупных казеозных лимфатических узлов, особенно в области бифуркации, и поэтому не столь часто, как у детей, в особенности раннего возраста, вовлекаются в воспалительный процесс трахея, крупные бронхи, нервные стволы и их окончания.
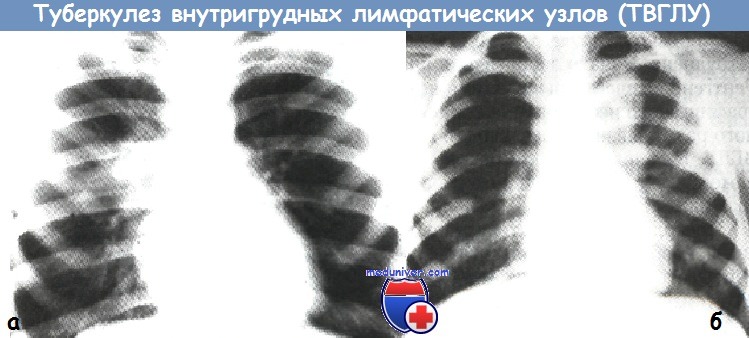
а - правосторонний туберкулез внутригрудных лимфатических узлов
(инфильтративная форма, рентгенограмма органов грудной клетки в прямой проекции)
б - левосторонний туберкулез внутригрудных лимфатических узлов
(туморозная форма, рентгенограмма органов грудной клетки в прямой проекции).
Распознать туберкулезный бронхоаденит с помощью только физических методов исследования трудно, а большей частью невозможно, несмотря на то что с этой целью уже давно предложены различные приемы и описано около 30 признаков (Кораньи и Делякампа, П. И. Философова, д'Эспина, Гейбнера, Смиса и т. д.). При туберкулезном бронхоадените у взрослых многие из перечисленных симптомов либо отсутствуют, либо встречаются непостоянно. Пожалуй, более частыми признаками являются притупление перкуторпого тона в паравертебральном пространстве и повышение тонуса мускулатуры в этой области.
Такое ограниченное значение физических симптомов даже при значительном увеличении внутригоудных лимфатических узлов у взрослых объясняется рядом причин: глубоким их залеганием в корнях легких и в средостении, массивностью мышечного слоя грудной клетки, прослойкой нормальной или воспалительно измененной легочной ткани, прилежанием сердца и крупных сосудов. В тех случаях, когда некоторые из этих признаков и отмечаются, они обусловлены не столько непосредственно аденопатией, сколько вторичными воспалительными и Рубцовыми изменениями в плевре, медиастинальной клетчатке и бронхах.
Основной способ распознавания бронхоаденита — рентгенологический, в основном рентгено- и томографический. Эти исследования проводят не только в дорсо-вентральной, но и в боковых и косых проекциях, применяют также поперечную томографию. Таким путем удается обнаружить тени увеличенных в размерах внутригоудных лимфатических узлов, нередко с сопутствующим периаденитом. Чаще всего поражаются бронхопульмональные узлы, реже другие группы внутригрудных лимфатических узлов. По нашим наблюдениям, только у 1/3 взрослых больных бронхоаденит рентгенологически представляется двусторонним. Но в действительности такие формы процесса встречаются, вероятно, чаще, так как не все группы увеличенных казеозных, но не обызвествленных лимфатических узлов доступны рентгенологическому выявлению.
При инфильтративном бронхоадените определяется картина гилита, т. е. воспаления корня легкого, который представляется увеличенным и деформированным. Наружный контур его тени нечетко очерчен (размыт). В ней теряется отображение сосудистых стволов и просветов крупных бронхов, но иногда дифференцируются очертания нерезко увеличенных лимфатических узлов.
При опухолевидном бронхоадените наружный контур значительно увеличенных корней легких четкий и образует волнистую или полициклическую линию за счет увеличенных лимфатических узлов. Перифокальное воспаление вокруг них отсутствует или слабо выражено, просветы бронхов и тени сосудистых стволов также плохо выявляются.
Лучше определяются увеличенные бронхопульмональные, паратрахеальные, правые трахеобронхиальные лимфатические узлы. Хуже дифференцируются левые трахеобронхиальные и бронхопульмональные узлы у внутренней стенки главного бронха. Почти не выявляются на обычных снимках крупные, но не обызвествленные бифуркационные узлы. Их удается обнаружить при томографии, особенно в косом и поперечном направлениях размазывания.
Несмотря на важное, часто решающее значение этих рентгенологических признаков, диагноз туберкулезного бронхоаденита должен основываться на результатах всестороннего исследования больного. Важное значение имеют различные клипико-иммунологические признаки специфической гиперсенсибилизации организма. По нашим наблюдениям, в этих случаях в 40% отмечаются гиперергические кожные реакции. Заслуживают внимания и некоторые лабораторные данные. Так, левый сдвиг нейтрофилов, относительная лимфопения, значительное ускорение РОЭ, гиперглобулинемия, повышенное содержание глобулинов чаще встречаются при инфильтративном и реже при опухолевидном бронхоадените.
При той и другой форме процесса редко находят микобактерии туберкулеза в мокроте или в промывных водах бронхов. В этих случаях бацилловыделение связано с поражением бронхов или с вовлечением в процесс легочной ткани.
Бронхоаденитом называют патологию, при которой воспаляются лимфатические узлы органов дыхания. Возбудителем являются бактериальные микроорганизмы. Поскольку в большинстве случаев бронхоаденит бывает туберкулезной этиологии, его называют туберкулезный бронхоаденит. Симптоматика заболевания не специфична, в то время как осложнения и последствия так же опасны, как и при туберкулезе. Потому важно вовремя распознать его, провести дифференциальную диагностику и подобрать необходимое лечение.
Что такое бронхоаденит

Под словом бронхоаденит подразумевают воспалительный процесс в лимфатических висцеральных (внутригрудных) узлах грудной клетки. Расположены эти узлы в области среднего и заднего средостения, очаг инфекции обычно расположен там же. Но в тяжелых случаях инфекция поражает небольшие узелки, расположенные возле трахеи и крупных бронхов.
Болезнь с одинаковой частотой развивается у мужчин и женщин, у взрослых и детей. Ей всегда есть предпосылки: чаще всего это туберкулезная инфекция в легких. Но при вторичном бронхоадените причина может быть не только в туберкулезе. Чтобы лучше понимать, что такое бронхоаденит, обязательно следует разобраться, почему и как развивается эта болезнь.
Туберкулезный бронхоаденит может развиться у маленьких детей по причине внедрения в организм кислотоустойчивых микобактерий, палочек Коха, то есть, при заражении туберкулезом. У детей старшего возраста и взрослых воспалительную инфильтративную реакцию в лимфатических узлах вызывают следующие патологии:
- инфекции верхних дыхательных путей – коклюш, корь и др.;
- пневмония;
- бронхит;
- бронхиальная астма;
- гаймориты и синуситы, сопровождающиеся острым воспалением;
- аденоиды;
- катары верхних дыхательных путей с частыми обострениями.
Бронхоаденит не туберкулезной этиологии всегда является осложнением другой болезни органов дыхания, перенесенной в тяжелой форме. Предрасполагающими факторами для его развития являются:
- ослабленный или несформировавшийся иммунитет;
- любые заболевания дыхательной системы человека хронического течения;
- системные патологии;
- пристрастие к сигаретам, алкоголю, наркотическим веществам;
- проживание или работа в климатически неблагоприятных или антисанитарных условиях.
Патологический процесс связан напрямую с состоянием иммунитета пациента, способностью организма противостоять болезни. Чем выше иммунитет – тем больше шансов избежать воспаления в лимфоузлах. Его легко можно предупредить, если контролировать состояние своего здоровья, вовремя лечить даже легкие простуды, не поддаваться вредным привычкам, полноценно питаться, часто бывать на свежем воздухе, это одинаково относится и к взрослым и к детям.
Заболевание классифицируется по форме и локализации, которую принимает болезнь.
По форме врачи выделяют:
- туморозный бронхоаденит – опухолевидная (локализованная) форма.
- инфильтративный – распространенная форма
По локализации основного очага инфекции бронхоаденит бывает:
- грудного отдела позвоночника;
- паравертебральный (околопозвоночный);
- межлопаточный.
По клиническим признакам и характеру течения определяют либо латентную форму заболевания с неспецифической, смазанной симптоматикой либо острую с выраженными симптомами интоксикации.
Симптомы туберкулезного бронхоаденита
Туберкулезный бронхоаденит характеризуется в первую очередь нарастающим ухудшением самочувствия, слабостью, лихорадкой. Он развивается вначале стремительно, инфекция вместе с кровью и лимфой быстро распространяется по организму. Затем наступает период затишья, при крепком иммунитете болезнь может вяло развиваться в скрытой форме на протяжении многих месяцев и даже лет до следующего обострения. Чем слабее иммунитет у пациента, тем ярче будут проявления болезни при первичном туберкулезном комплексе.
При бронхоадените у взрослых проявляются следующие симптомы:
- стойкое повышение температуры тела от субфебрильной до очень высокой на протяжении несколько дней, нормализовать ее при помощи обычных жаропонижающих средств не удается;
- отсутствие аппетита, что приводит к снижению веса;
- интенсивное потоотделение, особенно в ночное время;
- бледность кожных покровов, общий нездоровый вид;
- прерывистое, поверхностное затрудненное дыхание, глубокий вдох приводит к приступу кашля;
- сухой часто изнурительный кашель на начальных стадиях;
- приступы удушья при прогрессировании болезни.
Если бронхоаденит вызван микобактериями туберкулеза, то кашель перейдет в продуктивный, при этом в мокроте могут быть примеси гноя и крови. Бактериологический посев мокроты покажет наличие палочек Коха.
Основные проявления бронхоаденита у детей такие же, как и у взрослых, но выражаются ярче. Ребенок становится вялым, раздражительным, плаксивым, при постоянной усталости отмечаются нарушения ночного сна. Важной характеристикой туберкулеза внутригрудных лимфатических узлов (ВГЛУ) является увеличение и болезненность пораженных лимфатических узлов грудной клетки.
Диагностика туберкулезного бронхоаденита
Туберкулезный бронхоаденит диагностируется на основании внешнего осмотра пациента, подробного опроса для составления анамнеза и ряда диагностических мероприятий, направленных на максимально точное и достоверное определение состояния органов дыхания пациента. Для этого используются:
- Общий анализ крови.
- Развернутый биохимический анализ крови.
- Туберкулиновые пробы – Манту и Диаскинтест.
- Бронхоскопия с биопсией.
- Рентгенография грудной клетки – как альтернатива, может проводиться компьютерная томография.
Важно дифференцировать бронхоаденит от других заболеваний дыхательной системы со схожими симптомами — лимфогранулематоза, пневмонии, острой инфекции органов дыхания. Для этого могут понадобиться дополнительные обследования, врач составит схему обследования индивидуально, а затем на основании полученных результатов поставит диагноз.
При рентгенологическом обследовании врач увидит в органах дыхания патологические образование – мелкие очаги воспаления в виде гнойничков и гранулем. Бронхоаденит характеризуется на снимке при рентгенографии изменением формы корня легкого, его деформацией, расширением или искривлением. Изменения крови аналогичны определяемым при острой туберкулезной инфекции. На основании клинических и рентгенологических проявлений врач делает заключение и ставит корректный диагноз, после чего подбирает оптимальную схему лечения.
Лечение
Лечение бронхоаденита проводится в несколько этапов:
- Купирование симптомов острого воспаления в лимфоузлах.
- Устранение основного заболевания (лечение туберкулеза или других заболеваний органов дыхания).
- Укрепление иммунитета и профилактика рецидива.
Применяются как консервативные, так и оперативные методы лечения. В первом случае терапия ограничивается приемом медикаментов, лечебной диетой (обязательно включаются свежие фрукты и овощи как источник витаминов и минералов, молочные продукты, злаки и постное мясо как источник белков), отказом от вредных привычек, улучшением условий проживания и работы пациента. Е
сли поражения значительны, консервативное лечение оказалось неэффективным, и болезнь прогрессирует, проводится операция. Вид хирургического вмешательства зависит от степени тяжести заболевания, возраста больного, наличия сопутствующих осложнений. После операции потребуется продолжительная восстановительная терапия. После окончания курса рекомендуется курортно-санаторное лечение.
Схема медикаментозного лечения составляется врачом в индивидуальном порядке, подбор лекарственных средств зависит от возбудителя заболевания. Используются комбинации из препаратов таких групп:
- антибактериальные;
- противотуберкулезные;
- противовоспалительные;
- муколитики;
- отхаркивающие.
Медикаментозное лечение всегда дополняется приемом поливитаминных комплексов и иммуномодуляторов. После того, как острое воспаление будет купировано, больному показаны физиопроцедуры. Это специальная дыхательная лечебная гимнастика, массаж. Важно помнить о правильном, сбалансированном питании и отказе от вредных привычек.
У лечившихся народными средствами чаще случаются рецидивы, что объясняется очень просто: лекарственные растения и прочие натуральные компоненты, используемые для приготовления альтернативных лекарственных средств, не могут эффективно бороться с возбудителями заболевания, то есть микобактериями. Но они помогают смягчить кашель, восстановить аппетит, дополнительно укрепить иммунитет пациента. Для укрепления иммунитета и профилактики рецидива заболевания вылечившегося человека, особенно детей, рекомендуется направить в санаторий дыхательного профиля.
Осложнения и прогноз при бронхоадените
При не пролеченных должных образом, запущенных бронхоаденитах возможны перфорация (разрывы) бронхов, ателектазы, распространение инфекции с током крови к другим органам. Если бактерии затронут головной мозг, разовьется туберкулезный менингит. Подобные осложнения возникают в том случае, если лечение проводилось недобросовестно, или врач столкнулся с лекарственно устойчивыми микобактериями туберкулеза, или больной занимался самолечением и не обращался в больницу.
Туберкулезный бронхоаденит – это осложнение туберкулеза легких, развивающееся при ослабленном иммунитете у взрослых и детей. При раннем лечении прогноз благоприятный: адекватное и комплексное лечение бронхоаденита у детей в 95% заканчивается полным выздоровлением без осложнений и последствий. Если же болезнь была запущена, на полное излечение может понадобиться до двух лет, при этом осложнений (плеврит, хронический бронхит, образование каверн на месте расплавленных лимфоузлов) избежать удается в лишь редких случаях.
Кто сказал, что вылечить туберкулез невозможно?
Если лечение врачей не помогает полностью избавиться от туберкулеза. Таблеток приходится пить все больше. К туберкулезу присоединились осложнения от антибиотиков, а результата нет. Узнайте, как наши читатели победили туберкулез. Читать статью >>
Полезное
Лучший подарок для мужчин на 23 февраля это приманка(активатор клёва) для рыбалки Fish Drive. Прочтите отзыв Андрея Захарова известного эксперта в спортивной рыбалке. Читать далее
Читайте также:


