Туберкулез в клинике внутренних болезней



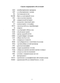










480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация - 480 руб., доставка 10 минут , круглосуточно, без выходных и праздников
Автореферат - бесплатно , доставка 10 минут , круглосуточно, без выходных и праздников
Налиткина Анна Александровна. Туберкулез легких в клинике внутренних болезней (особенности современного течения и диагностики туберкулеза легких в условиях многопрофильного нефтизиатрического стационара) : диссертация . кандидата медицинских наук : 14.00.26 / Налиткина Анна Александровна; [Место защиты: ГОУВПО "Московская медицинская академия"].- Москва, 2009.- 154 с.: ил.
Содержание к диссертации
Глава 1. Обзор литературы 10
1.1. Эпидемиология,туберкулеза 10
1.2. Диагностика и выявление туберкулеза органов дыхания в нефтизиатрических учреждениях
1.2.1. Качество диагностического процесса 13
1.2.2. Основные методы диагностики с обзором современных тенденций
1.2.3. Основные ошибки в диагностике 21
1.2.4. Роль консультантов-фтизиатров, взаимодействие, катамнез больных
1.2.5. Клинический и патологоанатомический диагноз 26
1.3.1. Маски легочного туберкулеза 28
1.3.2. Туберкулез органов дыхания в рамках сочетанной патологии . 30
1.3.3. Туберкулез у лиц пожилого и старческого возраста 33
Глава 2. Характеристика материалами методов исследования 36
2.1. Характеристика больных 36
2.2. Методы исследования 40і
Глава 3. Диагностика туберкулеза органов дыхания у больных, госпитализированных в учреждения общей лечебной сети
3.1. Туберкулез органов дыхания у больных, госпитализированных с наличием бронхолегочной симптоматики
3.1.2. Больные, госпитализированные с диагнозами других легочных заболеваний
3.2. Туберкулез органов дыхания у больных, госпитализированных с внелегочными диагнозами
3.3: Факторы риска наличия туберкулеза у больных, госпитализированных в учреждения общей лечебной сети
Глава 4. Диагностическое значение поиска возбудителя туберкулеза методом полимеразной цепной реакции в реальном времени
Практические рекомендации 140
Описок литературы. 141
Введение к работе
Отмеченный многими авторами рост количества больных туберкулезом, выявляемых при обращении в за медицинской помощью и госпитализируемых в стационары общей медицинской сети, заставляет модифицировать алгоритмы обследования и ведения больных с подозрением на туберкулез легких в клинике внутренних болезней (В.Ю. Мишин, 2004; Л.И. Дворецкий, 2001).
По теме диссертации? опубликовано 5 печатных работ в ? отечественных изданиях, в том числе одна в издании, рекомендуемом ВАК РФ:
ДворецкишЛ.И1, Налиткина А.А;, Борисов С.Е. Качество диагностики туберкулеза легких в? многопрофильных больницах // G6. трудов 16 Национального конгресса по болезням органов дыхания и 2 Конгресса Евроазиатского Респираторного Общества; — СПб;, 2006. — С. 175;
Налиткина А.А., Борисов? С.Е., Дворецкий Л;И. Выявление туберкулеза легких в многопрофильном стационаре. // Сб.материалов Туберкулез легких в клинике внутренних болезней (особенности современного течения и диагностики туберкулеза легких в условиях многопрофильного нефтизиатрического стационара)
Клиницистам и морфологам давно известно, что ТБК в большей степени, чем другим инфекциям, свойственно вызывать разнообразные неспецифические (параспецифические) реакции иммунокомпетентной системы в ответ на туберкулезную инфекцию в легких или внелегочной локализации. Морфологически при этом обнаруживаются лимфогистиоцитарные инфильтраты, фибриноидные некрозы, васкулиты. Развитие параспецифических реакций наблюдается преимущественно при первичном ТБК и при гематогенной диссеминации туберкулезной инфекции. Первичный ТБК часто протекает хронически, характеризуется наличием обызвествлений в лимфатических узлах, ошибочно расцениваемых как признак неактивного туберкулеза. Первичный аффект при патологоанатомическом исследовании выявляется не всегда.
Клинический спектр параспецифических проявлений при ТБК достаточно разнообразен и может включать следующие синдромы [24 - 26]:
- · кожные проявления (узловая эритема, геморрагический васкулит, панникулиты);
- · кератоконъюнктивит;
- · суставной синдром (артриты, синовиты);
- · поражение серозных оболочек (плевриты, перитониты, перикардиты);
- · нефропатии (гломерулонефрит с нефротическим синдромом, амилоидоз);
- · поражения миокарда в виде неспецифических миокардитов;
- · гематологический синдром (анемии, лейкемоидные реакции и др.).
Поражения кожи и слизистых оболочек наиболее часто характеризуются наличием узловой эритемы и кератоконъюнктивита (фликтены). Узловая эритема, будучи проявлением кожного васкулита, требует исключения не только ТБК, но и некоторых других заболеваний, в том числе саркоидоза, ревматической лихорадки, опухолевого процесса, медикаментозных реакций, некоторых других инфекций (например, стрептококковой). Другое параспецифическое поражение с кожными проявлениями - геморрагический васкулит, описанный еще в начале века как паратуберкулезная пурпура или как "претуберкулезные" проявления латентного внелегочного и милиарного ТБК [26]. Нам пришлось наблюдать больного гематогенно-диссеминированным ТБК, у которого проявления кожного васкулита сочетались с суставным синдромом, что было ошибочно расценено как болезнь Шенлейна - Геноха и повлекло за собой назначение глюкокортикоидов до верификации диагноза ТБК из-за высокой клинико-лабораторной активности. В качестве параспецифических кожных реакций может развиваться панникулит в виде подкожных узлов, который, однако, может носить и специфический характер (наличие туберкулезных бугорков).
Суставной синдром - одно из частых параспецифических проявлений при ТБК; он составляет наряду с поражениями кожи, серозитами и васкулитами так называемую паратуберкулезную тетраду.
В конце прошлого столетия лионский хирург А. Понсе описал 15-летнего больного с ТБК легких, шейных лимфатических узлов и тазобедренного сустава, у которого были выявлены множественные синовиты, тендовагиниты, деформирующий полиартрит кистей без бугорковых воспалений, казеоза и микобактерий [26]. Эти неспецифические проявления ТБК были известны как "туберкулезный ревматизм Понсе". В последующем Е.М. Тареев предложил для них название "ревматоид Понсе" на основании сходства клинических проявлений, рентгенологической картины и морфологических признаков с таковыми ревматоидного артрита. Суставной синдром может развиваться постепенно, после длительного периода артралгий с вовлечением лучезапястного, голеностопного, коленного суставов, суставов кистей. Встречаются также моноартриты, представляющие особые трудности дифференциальной диагностики между туберкулезным и параспецифическим синовитом. Последние характеризуются признаками иммунного воспаления, отсутствием туберкулезных бугорков и микобактерий в синовиальной жидкости и в тканях. Характерно длительное течение, иногда до 25 (!) лет; заболевание носит характер моноартрита или синовита (как правило, коленного сустава) с обострениями (чаще сезонными), и постепенным вовлечением других суставов. Рентгенологически выявляются остеопороз, узурация в местах прикрепления синовиальной оболочки, признаки деформирующего артроза (при длительном течении). С учетом возможности параспецифических синовитов и трудностей дифференциальной диагностики с туберкулезными синовитами необходимо тщательное обследование всех больных с хроническими синовитами неясного происхождения, находящихся под наблюдением интернистов, ревматологов, хирургов, травматологов. Обследование этих пациентов нельзя считать адекватным, если не используются такие методы, как исследования синовиальной жидкости на наличие микобактерий (в том числе и методом ПЦР), артроскопия, биопсия синовиальной оболочки. В противном случае истинная природа синовитов остается нераспознанной и состояние больных расценивается как "неспецифический синовит". Мы имели возможность убедиться в неблагоприятных последствиях несвоевременной диагностики как ТБК коленного сустава, протекавшего вначале в виде синовита без очевидных костных проявлений, так и нераспознанного генитального ТБК у больной с хроническим синовитом.
Гематологический синдром при ТБК чаще всего характеризуется нормохромной и нормоцитарной анемией, развивающейся в результате перераспределения железа в запасы (так называемая анемия хронических заболеваний) и сопровождающейся высоким уровнем ферритина в крови. Наряду с анемией в крови почти у половины больных обнаруживаются нейтрофильный лейкоцитоз, иногда в виде лейкемоидной реакции, тромбоцитоз, возможно, связанный с повышенной продукцией интерлейкина-6, моноцитопения.
Среди других параспецифических проявлений следует указать на развитие гломерулонефрита или амилоидоза почек с формированием нефротического синдрома, миокардитов, проявляющихся нарушениями ритма, а также плевритов, реже перикардитов, перитонитов.
Таким образом, расшифровка вышеуказанной симптоматики представляет для интернистов значительные трудности, что является одной из причин несвоевременного обнаружения ТБК, а часто и ошибочной диагностики других заболеваний. Если при моносимптомных проявлениях диагностический поиск обычно направлен на определение характера органного поражения (суставы, почки и др.), то в случаях сочетанной симптоматики врач обоснованно подозревает системные васкулиты (системную красную волчанку, узелковый артериит), хронический гепатит, сепсис. Разумеется, все эти больные находятся в нетуберкулезных стационарах, чаще всего в терапевтических, им назначают антибиотики, глюкокортикоиды, ухудшающие течение туберкулезного процесса и усиливающие его активность. Характерно, что частота расхождений клинического и посмертного патологоанатомического диагнозов в неспециализированных отделениях достигает 50%, причем за последние несколько десятилетий этот показатель увеличился вдвое [1].
Наряду с объективно существующими, подчас непреодолимыми трудностями дифференциальной диагностики одной из причин ошибок в этих ситуациях является недостаточная осведомленность врачей-интернистов о существовании и характере параспецифических реакций, маскирующих ТБК. Врач-интернист должен не только иметь "фтизиатрическую настороженность", но и уметь своевременно и обоснованно заподозрить ТБК у больных с соответствующими клиническими проявлениями как в виде изолированных (моноорганных) поражений, так и в сложных сочетаниях, наводящих прежде всего на мысль о системных или о других, но отнюдь не туберкулезных заболеваниях.
Существование параспецифических реакций при ТБК подтверждает необходимость клинической интеграции интернистов и фтизиатров, знания ими многих смежных вопросов клиники и патологии и более тесного конструктивного взаимодействия между ними.
В заключение уместно напомнить, что четверть века назад в журнале "Терапевтический архив" была опубликована статья выдающегося отечественного клинициста А.Е. Рабухина [27]. Будучи специалистом с широким клиническим кругозором, автор писал: ". необходимо постоянное пополнение сведений интернистов, и в первую очередь пневмологов, по актуальным вопросам фтизиатрии и знаний фтизиатров важнейших разделов внутренней медицины". И в наше время это остается одним из важных условий своевременного распознавания ТБК в клинике внутренних болезней.
Эпидемиологическая ситуация, которая наблюдается во всем мире, связана с заболеваниями органов дыхания при диагнозе туберкулез.
Статистика инфицирования микобактериями — это ежегодное обнаружение первичного заражения у 10,5 млн. человек. Непоправимые осложнения туберкулеза легких и наличие возбудителей с множественной лекарственной устойчивостью являются причиной смертности более 1,8 млн. взрослого населения и около 700 тыс. детей.
Причины туберкулеза легких
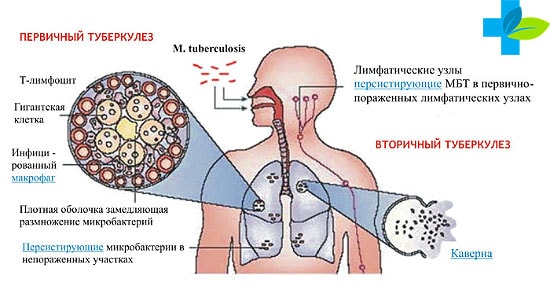
Механизм распространения такой инфекции, как туберкулез, зависит от того, насколько своевременно была определена клиника заболевания и проведено последующее лечение. Современные профилактические меры и возможности диагностики позволяют выявить возбудителя, объединенного в единый комплекс близкородственных микобактерий — Mycobacterium tuberculosis.
По сравнению с внелегочными разновидностями, которые встречаются всего лишь в 10% случаев, туберкулезом именно лёгких болеют 90% пациентов.
Среди них более половины составляют лица без определенного места жительства, с ВИЧ позитивным статусом, зависимые от наркотических веществ и алкоголя, маленькие дети. В группе особого риска находятся люди после трансплантации органов, больные сахарным диабетом, онкологическими, сердечно-сосудистыми заболеваниями, хронической почечной недостаточностью.
Спорным остается вопрос о том, передается ли туберкулез по наследству. В ходе проведённых исследований сотрудниками Центрального НИИ Министерства здравоохранения был установлен факт, что в семьях, имеющих тесный контакт или близкие родственные связи с больным туберкулезом, вероятность инфицирования в 5-7 раз выше.
Кроме генетической предрасположенности, слабого иммунитета и социально-бытовых факторов, более восприимчивы к инфицированию люди, имеющие группу крови 0 (I), B (III) и AB (IV).
Заражение туберкулезом
Только у 10% здоровых людей иммунная система способна справиться с туберкулезной инфекцией органов дыхания. Остальные 90% населения каждый день подвергаются большой опасности.
Исходя из полученных данных, предоставленных статистикой ВОЗ, более 1/3 всех жителей планеты являются носителями латентного, не проявляющего себя заболевания, как туберкулез.
При чихании, кашле, с мокротой и слюной по воздуху разносятся микобактерии от больного к здоровому человеку.
Попадая на поверхности, палочки Коха сохраняют свою жизнеспособность еще около 2 месяцев, в сухом виде и неосвещенных местах способны инфицировать людей еще около 1 года.
Поэтому так важно соблюдать чистоту в помещении, где находится больной: обрабатывать хлоркой пол, дезинфицировать одежду, кожу протирать перекисью водорода.
Контакт с туберкулезной палочкой связан и с профессиональной деятельностью населения. Чаще всего происходит взаимодействие с возбудителем у медицинских работников специализированных учреждений, хирургов, лаборантов, а также у лиц, занимающихся разведением крупного рогатого скота, разделкой мяса, получением и переработкой молочной продукции.
Алиментарное заражение туберкулезом наблюдается в случаях проникновения инфекции непосредственно в желудочно-кишечный тракт с уже зараженной пищей. Более 50 видов животных и птиц способны быть переносчиками микобактерии, но в большинстве случаев — это коровы и козы. Сырое молоко способно около 14 дней быть источником палочки Коха, сыр и масло — до 1 года.
К сожалению, отказ от Манту, частично оправдан. Случаи заражения туберкулезом после вакцинации известны еще с 1930 года, когда в городе Любеке ошибочно ввели новорожденным вирулентный штамм микобактерии. Результатом халатности врачей стала смерть 76 малышей и инфицирование более 270 детей.
Достаточно редко регистрируют внутриутробное проникновение МБТ. Такую возможность отмечают при нарушении плаценты или попадания палочки Коха в околоплодные воды.
Туберкулеза легких на ранних стадиях
Инкубационный или период до первых явных проявлений туберкулезной легочной инфекции длится не более 6-8 недель. У подавляющего большинства развитие заболевания начинается с первичного туберкулезного комплекса, одностороннего поражения участка легкого при заражении.
Воспалительный очаг сопровождается образованием гранулем, распространяется на лимфатические узлы и попадает в кровеносные сосуды. При наличии хорошего иммунитета происходит заживление первичного туберкулезного комплекса. Очаги пропитываются солями кальция и замещаются фиброзной тканью с образованием капсул.
Если же заболевание прогрессирует, возможен прорыв внутреннего содержания в серозную оболочку, которая находится вокруг лёгких, плевру. В этом случае поражается не один участок, а легкое полностью.
Осложнением прогрессирующего первичного комплекса является туберкулёз внутригрудных лимфатических узлов.
Может протекать в хронической слабовыраженной форме. Развитие воспалительного процесса провоцирует проникновение бактериальной инфекции, казеозной массы в просвет бронхов. Впоследствии появляется бронхиальный свищ с дальнейшим заражением трахеи и даже пищевода.
Признаки туберкулеза легких
Формирование иммунного ответа организма в процессе размножения микобактерий занимает несколько недель с момента первичного заражения. Поэтому многие люди считают, что слабовыраженные, респираторного характера симптомы и лечение не потребуют. От обширности поражения будет зависеть, как проявляется туберкулез легких в дальнейшем.
Больной может ощущать слабость, раздражительность. Обильное выделение слюны и пота характерно для ночного времени суток. Воспалительный процесс сопровождается отсутствием аппетита, снижением массы, повышением температуры тела
Поврежденные органы дыхания вызывают кашель и хрипы. Сопутствующими признаками выступают нарушения сердечно-сосудистой системы: одышка, понижение артериального давления, незначительное увеличение объема сердца, которое ощущается сдавливающими болями в грудной клетке и нехваткой воздуха.
Происходит визуальное выделение щитовидной железы, лимфатических узлов, которые на ощупь становятся мягкими, причиняют боль. Кожный покров приобретает бледный болезненный вид. В редких случаях возможно рвота, неприятный запах изо рта, увеличение печени и селезенки.
Клинические формы туберкулеза легких
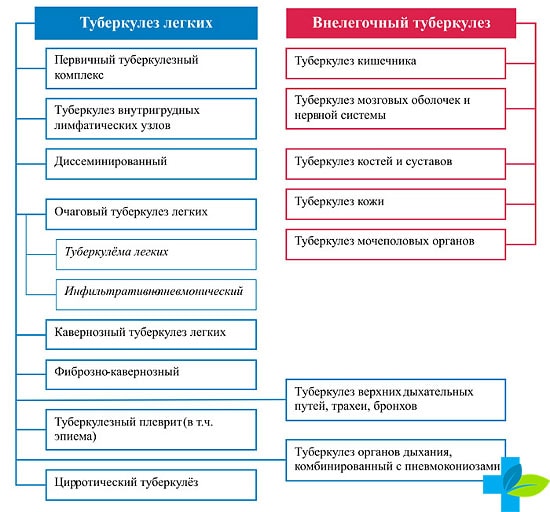
Большую опасность не только для жизни больного человека, но и для окружающих его людей представляют существующие легочные формы туберкулеза.
Милиарный. Возникает на фоне низкого иммунитета. Характеризуется образованием множественных туберкулезных бугорков. Острая милиарная форма проявляется достаточно ярко: высокая температура тела до 39-40°C, легочная недостаточность, одышка.
Ограниченный милиарный туберкулез сопровождается слабостью, сухим кашлем, головной болью, расстройствами пищеварения, иногда кожные покровы приобретают желтоватый оттенок.
Диссеминированный. Развитию этой формы заболевания способствуют уже имеющиеся очаги, которые находятся во внутригрудных лимфатических узлах. Острый диссеминированный туберкулез проявляет первые симптомы через 10 дней после инфицирования. У больных начинается лихорадка, сухой кашель, расстройства работы ЖКТ, температура тела достигает 39°C.
При усилении токсического воздействия микобактерии провоцируют тахикардию, потерю сознания и бред.
Подострая диссеминированная форма не имеет ярко выраженных проявлений. Развитие заболевания может длиться несколько недель. Сопровождается вегето-сосудистой дистонией и нестабильностью психоэмоционального состояния.
Очаговый. Является последствием посттуберкулезных изменений или результатом повторного заражения. Воспалительные очаги формируют фиброзную ткань, образуются так называемые капсулы. Характерных проявлений не имеет. Вызывает уменьшение аппетита, вялость и незначительное увеличение температуры.
Инфильтративный. Казеозный очаг окружает воспаление, образуется инфильтрат: нечеткий облаковидный, круглый с четким контуром, обширный лобит. Боль в груди и суставах, температура до 40°C, мигрень — симптомы инфильтративной формы.
Туберкулома лёгких. В 80% диагностируемых случаев образование в легком встречается только одно, в остальных — 2 и более. Прогрессирующая туберкулома вызывает боль в грудной клетке при дыхании, кровохарканье и температуру около 37,8°C.
Казеозная пневмония. Прогрессирующая форма туберкулезной инфекции с множественными участками распада. Из легочной омертвевшей ткани микобактерии переносятся в бронхи, лимфатические узлы, кровеносные сосуды.
Признаками казеозной пневмонии являются: температура до 39°C, неестественный румянец на лице, мокрота с примесями крови, озноб и одышка.
Фиброзно-кавернозный. Хроническая прогрессирующая туберкулезная инфекция с поражением тканей легкого кавернами. Ночной пот, мокрота с кровью и опущение плеча, дыхание ослабленное, с хрипами, западение межреберных промежутков.
Цирротический туберкулёз. Становится причиной смертности 3% инфицированных туберкулезом людей. Является завершающей стадией хронического поражения органов дыхания.
Диагностика туберкулеза органов дыхания
С целью предварительной оценки готовности организма противостоять туберкулезной инфекции проводят ежегодное профилактическое обследование для всех без исключения категорий населения.
Проба Манту предназначена для детей с 1 года при наличии ранее проведенной прививки БЦЖ.
Туберкулинодиагностика проводится 1 раз в год подкожным введением 2 ТЕ очищенного аллергена, туберкулина.
Оценка результатов Манту производится по истечении 72 часов и основывается на показаниях предыдущей пробы.
Флюорография позволяет выявить туберкулез органов дыхания у взрослых. Назначается для проведения 1 раз в год, чтобы исключить опасность облучения. Для получения более точных данных широко применяют современную процедуру с возможностью получения цифровых качественных снимков.
Анализ крови не обнаруживает форму туберкулеза, а лишь указывает на интенсивность течения воспалительного процесса. В большинстве случаев уровень гемоглобина и количество эритроцитов остаются в норме, поэтому назначают дополнительное исследование с указанием СОЭ. Отклонение от нормы и увеличение скорости оседания эритроцитов выше 20 мм/ч свидетельствует о наличии заболевания.
Исследование мокроты ЦПР. Точность диагностики методом полимеразной цепной реакции составляет 98%. Путем выделения и копирования фрагментов ДНК микобактерии в лабораторных условиях удается определить форму и стадию инфекции.
Как лечить туберкулез легких
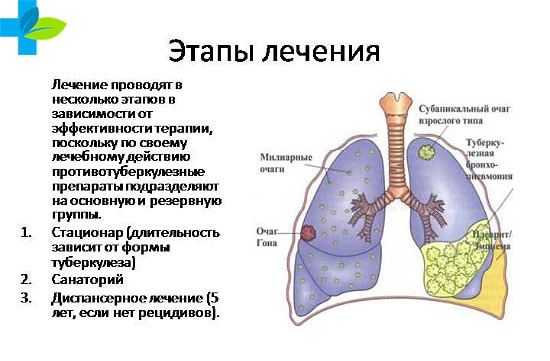
Лабораторная и аппаратная диагностика лечение значительно облегчает. При наличии точного диагноза ликвидировать воспалительный очаг и вернуть к полноценной жизни пациента возможно.
Отсутствие положительной динамики, прогрессирующие симптомы заболевания в сочетании с неэффективной медикаментозной терапией при туберкулезе предусматривает назначение хирургического лечения в виде плановой или экстренной операции.
Резекция используется для удаления незначительных участков легких, процедуру лобэктомия применяют для ликвидации пораженной доли. Чтобы извлечь из плевры казеозные, наполненные бактериями массы, назначают механическую видеоторакоскопическую санацию.
Предупреждение туберкулеза легких

Одной из основных задач здравоохранения является профилактика и организация мероприятий по снижению уровня показателей смертности среди людей, инфицированных туберкулезом.
Со стороны государства проводится социальная политика по улучшению уровня жизни среди населения, антиалкогольные и антитабачные рекламные компании, стимулирование людей вести здоровый образ жизни.
Целью санитарной профилактики является ограничение контакта здорового и населения с диагнозом туберкулез.
Для предотвращения эпидемии специализированными службами ведется контроль заболеваемости, обеспечение санитарно-гигиеническими навыками пациентов и членов их семей.
Номер работы: 693208
Без учета скидки. Вы получаете файл формата pdf
Вы получаете первые страницы диссертации в формате txt
Просмотр 1 страницы = 3 руб
Оглавление диссертации:
Актуальность Отмеченный многими авторами рост количества больных туберкулезом, выявляемых при обращении в за медицинской помощью и госпитализируемых в стационары общей медицинской сети, заставляет модифицировать алгоритмы обследования и ведения больных с подозрением на туберкулез легких в клинике внутренних болезней (В.Ю. Мишин, 2004; Л.И. Дворецкий, 2001). Больные различными формами туберкулеза органов дыхания (легкие и плевра) (ТОД) поступают в многопрофильные стационары по поводу как легоч
1.1. Современные эпидемиологические данные Туберкулез был и остается актуальной проблемой медицины и здравоохранения. С конца XX века выявляются отрицательные тенденции распространенности туберкулезной инфекции во всем мире [88, 224, 225, 240, 246, 250, 269]. По данным M.G. Raviglione и соавт. (1997), средний показатель заболеваемости туберкулезом в мире в период 1984-1991 гг. составил 61,8 на 100 тыс. населения, а в 1991-1996 гг. он составлял уже 74,6 на 100 тыс. населения. Наибольшая
Обязательный диагностический минимум состоит из сбора анамнеза, объективного обследования, анализов крови и мочи, рентгенографии органов грудной клетки, исследования мазков мокроты на МБТ. К сожалению, диагностический минимум не всегда выполняется в поликлиниках и соматических стационарах [66]. Из дополнительных методов исследования учреждениям общей лечебной сети доступны продольная рентгенотомография, компьютерная томография, иммуноферментный анализ антител и антигенов МБТ в сыворотке крови
Раннее выявление и четкая дифференциальная диагностика туберкулеза органов дыхания в стационарах общелебной сети сохраняют свою актуальность и важность [46, 83, 179]. Разнообразие возможных клинических и рентгенологических проявлений туберкулеза органов дыхания часто обусловливают установление неверного первоначального диагноза. Г.Р. Рубинштейн (1954) приводил данные о том, что в 1930-1950-х гг. расхождение первоначального и уточненного диагнозов при туберкулезе имело место в 35-45%. В 1996 г
1.2.4. Роль консультантов-фтизиатров, взаимодействие, катамнез больных Учитывая тот факт, что среди впервые выявленных больных туберкулезом значительная доля лиц относится к медицинской, социальной группам риска и контактам, важное значение в диагностике туберкулеза в многопро25 фильных больницах приобретает тесное сотрудничество врачейх фтизиатрической службой [16, 174]. Ряд авторов указывают на недостаточное конструктивное взаимодействие терапевтов, рентгенологов и фтизиатров без должного о
1.2.5. Клинический и патологоанатомический диагноз С 1990-х гг. XX века отмечается неуклонный рост смертности от туберкулеза [128]. Также увеличивается количество случаев впервые выявленного туберкулеза на аутопсии до 7-10,7% в 2002-2004 гг. против 5,9% в 1994 г. [67, 109]. По данным И.Н. Хайдарлы и соавт. (2007), удельный вес туберкулеза, установленного посмертно, за последние 10 лет увеличился в 2,4 раза. Значительное число больных туберкулезом погибают в* терапевтических и хирургических о
Патоморфоз туберкулеза в текущей эндемии характеризуется изменением соотношения?морфологических форм в сторону остропрогрессирующих деструктивным форм туберкулеза легких: фиброзно-кавернозный туберкулез (48,4-52,3%), диссеминированный туберкулез (24,6-34,5%), казеозная пневмония (10,3-24,4%) [81], отмечается неуклонный рост диссеминированного туберкулеза легких [53]. Остропрогрессирующие формы туберкулеза характеризуются острой манифестацией туберкулезного процесса с высокой лихорадкой, выраж
1.3.2. Туберкулез органов дыхания в рамках сочетанной патологии Важное значение в диагностике туберкулеза приобретает выявление и учет факторов риска, которые составляют три основные группы - социальную, медицинскую и группу контактов [49]. Как известно, туберкулез нередко ассоциируется с такими заболеваниями как сахарный диабет, заболеваниями желудочно-кишечного тракта (язвенная болезнь желудка и* 12перстной кишки и др.), опухолевыми процессами (рак желудка, легких, лимфопролиферативными заб
1. В настоящее время эпидемиологическая ситуация по туберкулезу среди лиц пожилого и старческого возраста характеризуется резким ростом заболе33 ваемости, преобладанием запущенных деструктивных форм, выявляемых преимущественно при обращении, подострым типом течения туберкулеза с нерезко выраженной клиникой и обильным бактериовыделением, высокой частотой встречаемости лекарственно устойчивых форм туберкулеза [22, 41, 71, 80, 175, 188]. По данным С.А. Чуркина (2006) у лиц пожилого возраста наиб
Глава 2. Характеристика материала и методов исследования
В исследовании приняли участие 231 больной, госпитализировавшиеся в две многопрофильные больницы г. Москвы с 1 января 1998 г. по 31 декабря 2007 г., у которых в процессе наблюдения возникало подозрение на туберкулез органов дыхания (ТОД). У 212 больных был детально изучен катамнез после перевода их в специализированный противотуберкулезный стационар. Для детального изучения качества выявления, клиники и диагностики больных туберкулезом в учреждениях общей лечебной сети, выявления типичных оши
2.2. Методы исследования Для фиксации данных о больных была разработана таблица в приложении Exsel, содержащая анамнестические сведения, сведения о сроках начала заболевания и поступления в стационар, данные о клинических проявлениях болезни, сопутствующей патологии, методах диагностики и лечения в условиях стационара ОЛС и данные катамнеза. Таблица заполнялась с использованием проспективной и ретроспективной медицинской документации (истории болезни общесоматического и специализированного ст
3.1. Туберкулез органов дыхания у больных, госпитализированных с наличием бронхолегочной симптоматики В данном разделе 3 главы анализируется характер и особенности течения заболевания (анамнестические, клинические, рентгенологические и др.) у 136 больных, направленных в стационар в связи с наличием бронхолегочной симптоматики и переведенных в последующем в специализированные фтизиатрические учреждения.
Вторая группа (76 человек) имела симптомы других заболеваний, зачастую ургентных, которые явились поводом для госпитализации больных данной группы. При этом, наряду с симптомами других заболеваний, 75% больных имели различные респираторные жалобы. Общая характеристика больных. Среди больных было 81,6% (62 чел.) мужчин и 18,4% (14 чел.) женщин. Возрастной разницы у больных данной группы не отмечено - мужчины до 50 лет - 31 больной, старше 50 лет - 31 больной, женщины до и старше 50 лет по 7 бо
3.3. Факторы риска наличия туберкулеза у больных, госпитализированных в учреждения общей лечебной сети Для выявления наиболее значимых факторов (признаков) для дифференциальной диагностики ТОД и неспецифических заболеваний легких на начальных этапах обследования был проведен моновариабельный и мультивариабельный статистический анализ с определением достоверности частоты различий симптомов по критерию %2 или критерию Фишера, а также определение отношения шансов (ОШ), которое позволяет оценить
У 30 больных, у которых возникали наибольшие трудности дифференциальной диагностики с ТОД на этапе их пребывания в общесоматическом стационаре было проведено исследование мокроты (М) (рис.
33) и плевральной жидкости (ПЖ) (рис.34) на наличие МБТ с помощью метода ПЦР. У 13 больных исследовалась М, у 16 пациентов с наличием плеврального выпота и отсутствием мокроты исследовалась ПЖ. У одного пациента исследовалась МиПЖ. У 24 больных (74%) поводом для госпитализации в ОЛС явилась респиратор
Читайте также:


