Туберкулез профилактика и факторы риска заболевания туберкулезом у
Факторы риска развития туберкулеза — это условия, которые сами по себе не являются причиной возникновения заболевания. Они только повышают вероятность его развития. Факторы и группы риска касательно граждан можно разделить на 3 главных вида: социальные, медицинские и эпидемиологические.
Факторы и группы риска
Факторы риска возникновения туберкулеза могут быть следующие:
- СПИД;
- Употребление никотина (особенно, когда человек выкуривает больше одной пачки сигарет в сутки);
- Пребывание в местах лишения свободы;
- Неспецифические воспаления дыхательных органов;
- Заболевания, причиной возникновения которых стало психическое состояние человека;
- Недостаток питания или его плохое качество.
- Патологии легких, которые возникают из-за неблагоприятного воздействия пыли;
- Перенесенные хирургические вмешательства и травмы тяжелого характера;
- Алкогольная и наркотическая зависимость;
- Беременность и роды;
- Ослабленная иммунная система с рождения или приобретенная в процессе жизнедеятельности;
- Люди, которые не заражены туберкулезной палочкой и при этом не вакцинированы бациллой Кальметта-Герена.
Как говорилось ранее, факторы риска и группа, подразделяются на 3 главных вида. Есть медицинская группа, лица, которые туда входят, имеют повышенный риск развития туберкулеза. Это происходит вследствие плачевного состояния здоровья. К данной категории принадлежат:
- Лица с различными заболеваниями легких, которые носят хронический характер.
- С пневмонией, которая постоянно поддается рецидиву и имеет атипичный характер.
- Лица, страдающие экссудативным плевритом.
- Пациенты с заболеваниями дыхательной системы, которые приобретены в результате профессиональной деятельности.
- С язвой органов пищеварения любой степени.
- После хирургического воздействия на главный орган пищеварения.
- При наличии сахарного диабета.
- Лица, которые длительно принимают препараты гормонального воздействия.
- Рентгенпозитивные.
Весьма значимым для перечисленных лиц является ежегодное обследование, в целях выявления инфицирования туберкулезными микробами-возбудителями. Это увеличивает шанс вовремя диагностировать недуг и получить эффективное лечение. Такие люди занесены в специальный журнал учета риска туберкулеза.
Больные входящие в данную группу также внесены в книгу учета заболеваний. Таким образом специалисты хотят выяснить процент заболеваемости с вероятностью развития открытой формы туберкулеза. В эпидемиологическую группу входят следующие лица:
- Люди, которые имеют длительный контакт с носителем открытой формы туберкулеза (в том числе и у детей).
- Сотрудники медицинских и пенитенциарных учреждений.
- Дети, у которых имеется вираж туберкулиновой пробы.
- Пациенты, проходящие терапию из-за остаточных посттуберкулезных изменений.
- Диагностируемые, у которых туберкулиновая проба показала повышенное значение. Если значение туберкулиновой пробы повышается, то и риск возможности заболевания увеличивается.
При регистрации в специальном учреждении на учет ставят не только инфицированных, но и здоровых людей из группы риска.
К повышенной социальной группе риска относятся:
- Ведущие аморальный образ жизни.
- Живущие на улице.
- Эмигранты из неблагополучных районов и регионов.
- Лечащиеся в лечебницах для слабоумных.
- Вышедшие из мест лишения свободы в первые два года после освобождения;
- Находящиеся в специальных изолированных камерах под следствием.
- Преступники, содержащиеся в тюрьмах.

В медицинскую группу можно включить медико-биологические факторы. Если ранее был перенесен туберкулез легких или прочие разновидности заболевания. В этом случае повышающим фактором заболевания выступают некачественные мероприятия по предотвращению риска инфицирования туберкулезной палочкой такие как: туберкулинодиагностика, иммунизация и химиопрофилактика.
Обязательно прочитайте статью про дезинфекцию при туберкулезе.
Также можно выделить профессиональную группу риска. В нее входит следующая категория лиц:
- Сотрудники медицинских учреждений, контактирующие с биосубстратами, зараженными палочками Коха;
- Сотрудники, проходящие службу в правоохранительных органах и в Министерстве Внутренних Дел, которые контактируют с преступниками, находящимися в изоляторе или тюрьме;
- Работники в общественном транспорте, в сфере обслуживания, торговли, имеющие постоянный контакт с разными социальными слоями и группами;
- Сотрудники, работающие в сельскохозяйственной отрасли с домашними животными и скотиной, в неблагополучных регионах по распространению инфекции.

Отдельно стоит выделить пациентов, которые стояли на учете в специализированных туберкулезных диспансерах, но были сняты, потому что излечились. Также больные, которые перенесли заболевание открытой формы, но у них сохранились изменения в органах после туберкулеза. У таких лиц возможно повторное инфицирование. Поэтому человек, который перенес заболевание и исцелился от него, все равно остается потенциальным распространителем инфекции.
Пациенты с рецидивом (когда человек переболел ранее туберкулезной палочкой и выздоровел, но через какое-то время у него опять появились признаки активных микробов-возбудителей) ставятся на специальный учет в тубдиспансере.
Согласно статистическим показаниям, 90% инфицированных туберкулезной палочкой впервые являются лицами из повышенной группы риска.
У детей
Расположенность к заболеванию в детском возрасте объясняется присутствием некоторых факторов риска. Они могут одновременно воздействовать на организм ребенка со слабой иммунной системой. Чаще всего это:
- Медико-биологические (инфицированность, некачественная вакцина против туберкулеза или ее неправильный ввод, присутствие сопутствующих заболеваний);
- Эпидемиологические (прямой контакт с носителем открытой формы заболевания);
- Социальные (подвиды группы: географические, экологические, возрастно-половые). Все это происходит из-за неблагоприятных социальных и бытовых условий жизни.
Ежегодное обследование
Ежегодному обследованию для выявления заболевания подлежат следующие лица:
- Больные имеющие неспецифические патологии легких, пищеварительных органов, мочеполовой системы.
- Лица с сахарным диабетом.
- Пациенты, проходящие кортикостероидное, лучевое и цитостатическое лечение.
- Люди, относящиеся к социальной группе риска. То есть проживающие в неблагоприятных окружающих и бытовых условиях.
- Люди без определенного места жительства.
- Эмигранты и беженцы.
- Живущие в приютах для бездомных и безработных, попавших в сложную жизненную ситуацию.
- Работающие в социальных учреждениях для детей и подростков: дом малютки, детские дома и прочее.
- Работающие в развлекательных заведениях.

Внеплановое обследование проводится, если:
- Проживание вместе с беременной женщиной или новорожденным ребенком;
- Молодые люди призывного возраста и проходящие службу по контракту;
- Заразившиеся СПИДом в первый раз.
Диагностика лиц из группы риска
Как говорилось ранее, лица из группы риска подлежат обязательному ежегодному обследованию. Диагностика осуществляется следующим образом:
- Полный анамнез жизни всех контактных данных: адрес, должность, место работы, котнтакты родственников и прочее.
- Флюорография.
- Рентгенография и компьютерная томография.
- Туберкулиновая проба (проба Манту).
Если у лица из группы риска подтвердится заболевание туберкулезом, врач-фтизиатр назначит необходимое лечение. При назначении терапии специалист опирается на форму и тяжесть болезни.
Профилактика
Из года в год заболевание палочкой-Коха растет. Чтобы предотвратить распространение инфекции, для населения проводятся специальные мероприятия. Профилактика туберкулеза:
- Улучшение социальных и бытовых условий жизни;
- Улучшение рабочих условий;
- Очищение экологии;
- Переход на здоровое питание. Необходимо побольше употреблять белков, витаминов и минералов. Все эти компоненты содержатся в мясе, рыбе, фруктах, ягодах и овощах;
- Полный отказ от пагубных привычек: алкогольные напитки, сигареты, наркотики;
- Соблюдение режима. Ведение здорового образа жизни, который включает в себя занятия спортом;
- Санаторно-оздоровительный отдых;
- Укрепление иммунной системы.
Медицинские мероприятия
- Вакцинация и ревакцинация от туберкулеза.
- Туберкулиновая проба.
- Ежегодная флюорография.
- Химиопрофилактика.
- Противоэпидемическая профилактика.
Заключение
Лица, которые включены в группу риска, обладают повышенной чувствительностью к инфекционному заболеванию. Именно поэтому необходимо производить профилактику от туберкулезной палочки. Это касается и всего населения. Инфицироваться микробом-возбудителем может каждый. А вот разовьется ли само заболевание активной формы, зависит от состояния иммунной системы.
Если у вас проявились какие-либо симптомы наличия активной бациллы Коха, незамедлительно обратитесь в туберкулезный диспансер для диагностики и лечения. Большинство людей стесняется такого заболевания, как туберкулез. Они считают, что им болеют только наркоманы и люди без определенного места жительства. Вы глубоко заблуждаетесь. Заражение туберкулезной палочкой — это инфекционная болезнь. Заразиться ей может абсолютно каждый.
Если вы являетесь носителем открытой формы туберкулеза, за день вы можете инфицировать примерно двадцать человек. В таком случае необходима госпитализация. Своевременное и грамотное лечение способно не только улучшить здоровье, но и в некоторых случаях спасти вам жизнь!

Группы и факторы риска заболевания туберкулезом
Естественная восприимчивость людей высокая. Вероятность возникновения заболевания туберкулезом напрямую зависит, с одной стороны, от состояния иммунной системы человека, в частности от функциональной активности альвеолярных макрофагов и Thl-клеток, с другой стороны – от степени вирулентности возбудителя, а также микробной нагрузки (полученной дозы возбудителя). При первичном инфицировании человека возникает первичный туберкулезный очаг. В большинстве случаев это вызывает адекватный специфический иммунный ответ, купирующий развитие заболевания, с наступлением длительного периода иммунокомпетенции.
Риск развития активной формы заболевания туберкулезом является наибольшим в течение первых трех лет после первичного инфицирования МВТ, особенно в первые месяцы после инфицирования, когда специфический иммунный ответ еще недостаточно полноценен и эффективен. Длительный стресс, первичные и вторичные иммунодефицитные состояния, особенности гормонального статуса человека в периоды перестройки иммунной системы способствуют активизации инфекции. У лиц, сочетано инфицированных МВТ и ВИЧ, ежегодный риск развития активной формы туберкулеза равен 8-10% в год.
Иммунизация от туберкулеза как специфическая мера профилактики не защищает от инфицирования, но препятствует гематогенной диссеминации с развитием тяжелых генерализованных процессов в детском возрасте (милиарного туберкулеза и туберкулезного менингита), способствует менее тяжелому течению активного туберкулезного процесса, снижая тем самым смертность от туберкулеза.
С эпидемиологической точки зрения важно учитывать, что BCG-вакцинация не гарантирует предохранение детей от инфицирования и развития заболевания и не снижает риска инфицирования взрослого населения. В то же время отсутствие вакцинации или опыта иммунной системы к моменту столкновения с туберкулезной инфекцией повышает риск заболевания туберкулезом. Имеет значение генетическая предрасположенность к заболеванию, связанная с геном гистосовместимости HLA-DR, а также индивидуальные особенности, способствующие развитию заболевания даже при незначительной полученной дозе возбудителя.
Туберкулез – не только медицинская, но и социальная проблема. Большое значение в развитии заболевания имеют факторы, ведущие к длительному стрессу человека: психологический дискомфорт, социально- политическая и экономическая нестабильность. Немаловажным является своевременное выявление заболевания на ранней стадии, а также доступность и обеспеченность квалифицированной медицинской помощью.
Факторы и группы риска заболевания туберкулезом относительно общей популяции населения можно объединить в три основные группы:
- социальные;
- медицинские;
- эпидемиологические.
К категориям населения, имеющим повышенный риск заболевания туберкулезом вследствие определенного социального статуса, относятся:
- лица, ведущие асоциальный образ жизни;
- лица без определенного места жительства;
- мигранты, беженцы, вынужденные переселенцы;
- проживающие в закрытых стационарных учреждениях социального обслуживания и учреждениях социальной помощи для лиц без определенного места жительства и занятий;
- контингенты закрытых учреждений психиатрического и психоневрологического профиля;
- лица, освобожденные из следственных изоляторов и исправительных учреждений, в течение первых 2 лет после освобождения;
- подследственные, содержащиеся в следственных изоляторах, и осужденные, содержащиеся в исправительных учреждениях.
Медицинскими факторами риска, способствующими возникновению туберкулеза, являются различные заболевания (состояния), приводящие к стойким или временным нарушениям иммунной системы.
К категориям населения, имеющим повышенный риск заболевания туберкулезом вследствие различных сопутствующих заболеваний (состояний), относятся:
- лица с различными первичными и вторичными иммунодефицитными состояниями;
- больные ВИЧ-инфекцией;
- пациенты с онкологическими и гематологическими заболеваниями;
- лица, получающие лучевую, кортикостероидную и цитостатическую терапию, генно-инженерные биологические препараты;
- лица с заболеваниями эндокринной системы, в том числе сахарным диабетом, заболеваниями щитовидной железы и другими состояниями, в том числе обусловленными возрастными изменениями эндокринной системы: дети в возрасте до 3 лет, подростки в период полового созревания, люди пожилого возраста;
- беременные женщины;
- лица с алиментарным истощением, не имеющие полноценного питания вследствие как медицинских, так и социальных причин;
- больные ювенильным или ревматоидным артритом;
- лица с изменениями в слизистых оболочках бронхов и легочной ткани, возникшими вследствие вредных бытовых и производственных факторов (кремневой, угольной пыли, табачного дыма, токсичных выбросов промышленного производства и др.);
- лица, злоупотребляющие алкоголем, страдающие алкоголизмом;
- больные хроническими неспецифическими заболеваниями органов дыхания, сопровождающимися нарушением мукоцилиарного клиренса в бронхах в результате микробного или иного повреждения;
- больные с хроническими заболеваниями желудочно-кишечного тракта, в том числе язвенной болезнью желудка;
- больные с заболеваниями мочеполовой системы.
К эпидемиологическим факторам риска следует отнести наличие тесного бытового или производственного (профессионального) контакта с источниками туберкулезной инфекции.
К производственным (профессиональным) группам риска заболевания туберкулезом относятся следующие категории населения:
- работники медицинских организаций, студенты медицинских вузов и колледжей, оказывающие помощь больным туберкулезом в учреждениях всех профилей, а также имеющие контакт с биосубстратами, инфицированными микобактериями туберкулеза;
- работники ФСИН и МВД, имеющие контакт с контингентами подследственных и осужденных;
- работники транспорта, сферы обслуживания, торговли, имеющие постоянный широкий контакт с различными группами населения;
- зооветеринарные работники хозяйств, неблагополучных по туберкулезу.
Как фактор риска при бытовых контактах значение имеют стесненные жилищные условия, низкая санитарная культура определенной группы населения, уровень жизни на грани бедности, а также психический статус источника инфекции и лиц из числа его непосредственного окружения. Распространению туберкулеза иногда способствуют некоторые национальные и этнические обычаи и традиции населения.
Отдельную группу риска по заболеванию туберкулезом составляют лица, снятые с диспансерного учета в лечебно-профилактических специализированных противотуберкулезных учреждениях в связи с выздоровлением, а также лица, перенесшие туберкулез, но имеющие остаточные изменения в легких. Вероятность повторного появления признаков активного туберкулеза у лиц, ранее перенесших туберкулез и излеченных от него, сохраняется ввиду патофизиологических особенностей заболевания. Поэтому даже в случае клинического выздоровления переболевший туберкулезом человек продолжает оставаться потенциальным источником инфекции в связи с возможностью эндогенной реактивации туберкулезного процесса.
В соответствии с нормативно-правовыми документами Российской Федерации возобновление туберкулезного процесса у больного, ранее прошедшего эффективный курс химиотерапии, у которого вновь появились признаки (клинические, рентгенологические, лабораторные) активного туберкулеза, квалифицируется как рецидив. Случаи рецидивов туберкулеза подлежат отдельному учету и регистрации в установленном порядке.
По мнению зарубежных и отечественных авторов, риск возникновения рецидивов выше у пациентов, прошедших неполноценный основной курс лечения, а также при отсутствии противорецидивного лечения. В остальном риск развития рецидивов определяется теми же медикосоциальными и эпидемиологическими факторами, которые влияют на риски возникновения первичных случаев инфекции.
Вместе с тем в отличие от первичного процесса рецидивирующая туберкулезная инфекция характеризуется значительно более тяжелой клинической симптоматикой, связанной с прогрессированием деструктивных изменений легочной ткани и вследствие этого более неблагоприятными исходами. При этом известно, что доля МЛУ туберкулеза, выявленного у пациентов с рецидивами, в 1,8-2,0 раза превышает данный показатель, определяемый при первичном заболевании.
Данное обстоятельство, с одной стороны, можно объяснить возникновением вторичной (приобретенной) лекарственной устойчивости, возникшей в результате предшествующей специфической терапии, с другой стороны, рецидивирующее течение туберкулезной инфекции может являться следствием повторного заражения и развития экзогенной туберкулезной инфекции, вызванной штаммами с множественной и широкой лекарственной устойчивостью.
Наличие специфического иммунитета, выработанного после перенесенного первичного инфицирования, не обеспечивает защиту от последующего повторного суперинфицирования. С другой стороны, массивная экзогенная суперинфекция может активизировать ранее существующий туберкулезный процесс.
С эпидемиологических позиций оправдано этиологическое расследование причин рецидивов, которое должно включать молекулярно-генетические методы исследований с целью проведения дифференциальной клинико-эпидемиологической диагностики случаев эндогенной реактивации туберкулезного процесса и случаев экзогенной суперинфекции, в том числе нозокомиальной. В связи с клинико-эпидемиологическими и этиологическими особенностями рецидивирующей туберкулезной инфекции значимость данной группы больных высока и требует проведения соответствующих лечебно-диагностических, изоляционно-ограничительных и противоэпидемических мероприятий.

Туберкулез – инфекционное заболевание бактериальной этиологии.
Болезнь имеет не только медицинский, но и социальный аспект: подвержены заражению туберкулезом люди с низким уровнем иммунитета, проживающие в условиях несоблюдения санитарно-гигиенических норм, плохих социально-бытовых условий, с несбалансированным рационом питания.
На развитие болезни влияет уровень качества жизни человека. Тем не менее, в группу риска заражения туберкулезом входят все слои населения, это не зависит от возрастной и половой принадлежности.
Высокая смертность (до 3 миллионов человек в год) и распространенность туберкулеза обусловлены не только социальными причинами, но и длительным периодом скрытого течения болезни, когда симптомы туберкулеза не проявляются.
Скрытый период является наиболее благоприятным для лечения. Для его определения используют оценку реакции организма на пробу Манту.
Туберкулез - бактериальная инфекция известна с глубокой древности и называлась чахоткой, так как заболевшие чахли на глазах, увядали. В связи с полиморфизмом заболевания, проблематикой этой инфекции поручили заниматься отдельному разделу медицинской науки — фтизиатрии.


Возбудитель туберкулеза
Возбудитель — микобактерия туберкулеза, называемая также палочкой Коха в честь немецкого ученого, микробиолога Роберта Коха, открывшего ее в 1882 году. Кроме человека, туберкулезом болеют и животные, которые тоже могут быть источником инфекции.
Туберкулез передается воздушно-капельным путем при разговоре, кашле и чихании больного. Микобактерия туберкулеза не устойчива к дезинфекции и солнечному свету, но во влажных местах без доступа солнца кислотоустойчивая палочка Коха живет месяцами.
Заражение человека происходит не только при непосредственном контакте (хотя этот путь является основным), но и вдохнув микобактерии с пылью, проглотив их с пищей (молоком или мясом), водой (если водоемы заражены стоками из туберкулезных больниц или ферм, где есть больной скот) или внутриутробно (от матери к плоду). Бывают случаи заражения туберкулезом при разделывании мясных туш, через ранки на коже.
Группа риска
Заразиться туберкулезом довольно легко, к 18 годам это случается примерно с 70 % населения. Однако для того, чтобы болезнь развивалась, требуется ослабление иммунитета. В группу риска по развитию туберкулеза входят:
Роберт Кох за исследования туберкулеза получил Нобелевскую премию по физиологии и медицине в 1905 году.
- маленькие дети, особенно не привитые
- подростки
- беременные
- больные сахарным диабетом
- больные язвенной болезнью желудка и 12-перстной кишки;
- больные с оперированным желудком
- лица после длительного лечения кортикостероидными препаратами
- ВИЧ-инфицированные и больные СПИДом
- лица, имеющие контакт с больными активными формами туберкулеза
- лица, живущие в антисанитарных условиях, не получающие полноценного питания, не имеющие постоянного места жительства; отбывающие наказание в учреждениях уголовно-исполнительной системы, беженцы и мигранты; алкоголики и наркоманы
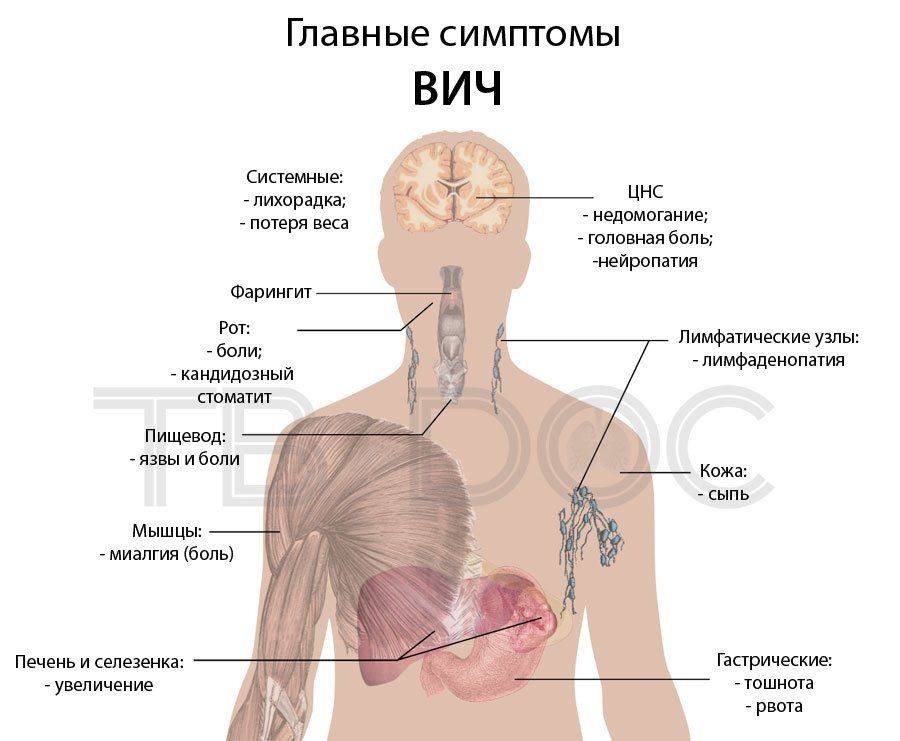
Симптомы туберкулеза
Первыми признаками туберкулеза являются, как правило, симптомы туберкулезной интоксикации: повышенная утомляемость, раздражительность, плаксивость, потеря веса, повышенная температура тела, ночная потливость, снижение аппетита, ухудшение памяти и внимания.
Поскольку трудно отличить симптомы туберкулезной интоксикации от изменения поведения, возникающего от других причин (например, невроза), всем дошкольникам и школьникам регулярно проводят пробу Манту препаратом, содержащим белковые антигены возбудителей туберкулеза. Реакция на пробу показывает наличие в организме иммунитета на туберкулез.
У взрослых проведение такой пробы бессмысленно, так как большинство инфицировано туберкулезом. Для выявления туберкулеза у взрослых большую роль играет регулярное флюорографическое обследование легких. Оно позволяет выявить туберкулез на ранней стадии.
Реакция Манту

Самое распространенное исследование, позволяющее определить наличие инфекции в организме - анализ на реакцию Манту или пробу Пирке. Накожное и внутрикожное нанесение туберкулина и с дальнейшей оценкой уровня напряженности специфического иммунитета организма к микобактериям.
Туберкулиновая проба позволяет оценить вероятный контакт с палочкой Коха, однако не означает подтверждения заболевания. Нередко этот метод диагностики, подвергается критике со стороны фтизиатров и иных специалистов, так как может указывать на контакт с иными видами микробактерий.
Также туберкулинодиагностика методом может приводить к неверным результатам после вакцинации БЦЖ. Перед первичным вакцинировпнием может использоваться проба Манту с целью прогнозирования возможных аллергических реакций на основной компонент вакцины
Лечение туберкулеза
Лечение длительное, комплексное, базирующееся на приеме антибактериальных препаратов, противотуберкулезных средств, иммуномодуляторов, иммуностимуляторов, пробиотиков и витаминотерапии. Неотъемлемой частью курса терапии туберкулеза является полноценное, диетическое питание и лечебная физкультура.
Лечение туберкулеза - прием противотуберкулезных препаратов в течение нескольких месяцев, иногда нескольких лет.
Непрерывность приема химиопрепаратов на протяжении основного курса лечения необходима для подавления способности микобактерий к размножению.
В активной стадии лечение больных туберкулезом проводится в туберкулезном диспансере для снижения вероятности инфицирования окружающих.
Длительность госпитализации и лечения зависит от вида и стадии развития процесса и может составлять от нескольких месяцев до года или более.
Самостоятельное прекращение лечения чаще всего приводит к рецидиву или прогрессу болезни, развитию тяжелых осложнений, летальному исходу.
Большое значение имеет укрепление иммунитета: качественное питание, свежий воздух (рекомендуются горные курорты и курорты в хвойных лесах, также и морские; фитонциды, содержащиеся в хвое, убивают микобактерии туберкулеза).
Не рекомендуется загорать, так как ультрафиолетовое облучение может подстегивать туберкулезный процесс.
Прогноз на выздоровление при данном заболевании составляется на основе стадии болезни, области поражения, общего состояния здоровья пациента. Ранняя диагностика и своевременно начатое лечение, способствуют полному исцелению больного.
Осложнения
К осложнениям туберкулеза относятся туберкулезный менингит, кровотечение из легких, пневмоторакс (осложнение угрожающее жизни, характеризующееся скоплением воздуха или газа в полости плевры), спадение легких, с развитием острой дыхательной недостаточности.
Профилактика туберкулеза
В соответствии с данными статистики, в России около 90% людей являются носителями палочки Коха. При этом заболевает из них менее 1%. Развитие болезни зависит от уровня иммунитета, поэтому основной профилактикой является ведение здорового образа жизни.
Вакцинация детей, регулярные пробы и тесты, позволяющие выявлять заболевание на ранних стадиях, когда прогноз на лечение наиболее благоприятен, также играют значительную роль в профилактике заболевания.
Вакцинация противотуберкулезной вакциной проводится в роддоме, в дальнейшем по мере угасания иммунитета применяется повторная ревакцинация.
Туберкулез: народное лечение, рекомендации
Иммунитет к туберкулезу тесно связан с содержанием кремния в легких, где он локализован, в основном, в правой нижней доле - это наиболее защищенное место. Очаги поражения возникают в тех участках легких, которые содержат меньше всего кремния (это, как правило, верхняя правая доля). При тяжелых формах туберкулеза содержание кремния в костных тканях может снизиться более чем на 45%.
Поэтому лечить туберкулез нужно начинать с правильного питания, в котором должны доминировать продукты, богатые клетчаткой. Много кремния содержится в шелухе зерна, особенно риса. Овес, свекла, ячмень, соя, неполированный рис, цельная пшеница, репа, изюм, зеленые бобы - вот продукты, которые обязательно должны присутствовать в рационе больных.
Туберкулез всегда требует длительного лечения. При длительном применении больными одних и тех же лекарств у туберкулезных микобактерий развивается устойчивость к ним, поэтому смена лекарственных препаратов через 3-4 недели должна быть обязательным условием успешного лечения.
Народная медицина накопила опыт лечения туберкулеза с помощью большого набора трав. Предпочтение отдается таким травам, как аир, алоэ, береза, брусника, вахта трехлистная, верба, вороний глаз, дымянка, зопник, исландский мох, иссоп, калина, капуста, коровяк, кровохлебка, манжетка, маргаритка, окопник, пастушья сумка, синюха, сирень, солодка голая, спорыш, хвощ полевой, чернобыльник, чистотел, шиповник.
💥 Эффективной в лечении может быть смесь:
- ✔ сок алоэ - 0,5 л,
- ✔ этилового спирта - 0,5 л,
- ✔ прополиса - 25 г,
- ✔ настойки полыни - 25 мл,
- ✔ трава чистотела сухая - 2 ст.л.,
- ✔ мед - 0,5 кг,
- ✔ сосновые почки - 200 г.
Прополис растворяют в спирте и выдерживают в холодном месте 3 дня. Затем в него добавляют остальные компоненты. Хранят в холодильнике. Принимать по 1 ст.л. 3 раза в день. Можно запивать молоком или фруктовыми соками.

✅ Смола-живица хвойных пород заливается спиртом, чтобы он покрывал смолу. После растворения смолы (4-5 дней) на 1 часть смолы добавить 2 части нутряного свиного сала, перетопить и добавить 1 часть липового меда и 1/10 часть белой жженой животной кости. Настоять и принимать по 1 ч.л. 3 раза в день.
✅ Хорошим средством является отвар почек и молодых шишек ели. Стакан почек и шишек (1:1) залить 1 л воды и кипятить 10 мин., настоять ночь и пить по ½ стакана 3 раза в день.
✅ Цветки клевера лугового и корень лопуха взять по 1 2 ст.л. каждого, залить 1 л крутого кипятка и настаивать 6 часов. Принимать по 1 стакану 3-4 раза в день.
✅ В настойку березовых почек (1 стакан) на 96% спирту добавить мед - 2 стакана, после 2-х недельного настаивания принимать по 1 ст.л. 3 раза в день до еды.
✅ Взять 250 г очищенных зубчиков чеснока, залить 3% уксусом 0,5 л, настоять и есть по 3 зубчика ежедневно.
✅ Настой чистотела (1 ст.л. сухой травы в 1 ½ стаканах кипятка) после часового настаивания пить по 1 ст.л. 3 раза в день. Настойку чистотела (20%) принимать по 15 капель 3 раза в день. Хорошим укрепляющим иммунитет средством является настой очитка большого (заячья капуста), принимать по 2 ст.л. 4 раза в день.
✅ 2 стакана овса (или ячменя) залить 1 л молока и томить в духовке, пока зерно не разварится, при надобности молоко добавлять. Пить жидкость по ½ стакана 3 раза в день. Молоко должно быть обязательно свежим.
✅ Заваривают кору ивы или осины и залить в ванну или бочку и выдерживать больного в теплом настое 20-30 мин.
✅ Измельченный корень одуванчика (1 ст.л.) залить стаканом кипятка и выдерживать 6-8 час. Выпивать в несколько приемов за день.
✅ Отвар корней девясила принимают при туберкулезе легких как отхаркивающее, дезинфицирующее и общеоздоровительное средство.
✅ Полезно заваривать и пить как чай корни пырея в течение длительного времени.
✅ Листья и стебли желтой тыквы залить равным количеством воды и отварить 15-20 мин. Добавить 1 ч.л. меда или сахара и принимать по ½ стакана утром и вечером.
✅ Корни чернобыльника (2 ст.л.) заливают 1 л сухого белого вина и доводят до кипения. После настаивания добавляют 2 ч.л. меда и пьют натощак по Уг стакана 2 раза в день утром и вечером.
✅ Исландский мох заварить (1 ч.л. на 1 стакан кипятка) и выпить в течение дня.
✅ Корни окопника (2 ст.л.) напаривают в 1 л молока 6-7 часов и выпивают в течение дня.
✅ Настой 1 ст.л. в стакане кипятка цветов сирени принимают по 1 ст.л. 3-4 раза в день.
✅ При туберкулезе легких следует ежедневно съедать по 1 ст.л. тертой моркови с 1 ч.л. меда, запивая теплым молоком.
Читайте также: