Туберкулез легкого на вскрытии
Туберкулез является одним из самых распространенных в мире заболеваний человека и животных. Клинические формы туберкулеза лежат в основе современной отечественной классификации заболевания. Туберкулез поражает все органы и системы. Основную часть заболеваний составляет туберкулез легких. Около 5% составляет внелегочный туберкулез.
Заболевание при 2-х формах протекает с выделением микобактерий туберкулеза — открытая форма туберкулеза или без выделения МБТ — закрытая форма туберкулеза.
МБТ передаются от больного воздушно-капельным путем: во время кашля, чихания, разговора. Попадает в организм человека чаще всего в детстве и инфицирует его. При снижении иммунитета и воздействии факторов окружающей среды развивается болезнь.
Первичный туберкулез у взрослых
Эта форма заболевания составляет до 1% всех случаев зарегистрированного туберкулеза органов дыхания у взрослых. Болезнь возникает при первой встрече инфекционного агента с организмом больного, протекает с поражением внутригрудных лимфатических узлов, из-за чего имеет затяжное, хроническое течение. Инфекция может распространяться по лимфатическим путям и кровеносным сосудам в легочную ткань и плевру. Зачастую поражается прилегающий к лимфоузлу бронх. При поражении всех стенок бронха образуется свищ.
Необходимо четко различать первичную и вторичную формы туберкулеза, так как каждая из них имеет только ей присущие особенности течения и лечения.
Вторичный туберкулез у взрослых
Эта форма туберкулеза встречается чаще всего. В 90% случаев болезнь возникает из старых очагов в результате реактивации благополучно завершенного процесса в детском возрасте. Более чем в 90% случаев при заболевании поражается легочная ткань. Лимфатические узлы в процесс вовлекаются редко.
Формы туберкулеза легких
Эта форма заболевания составляет около 14% всего легочного туберкулеза. Жалобы и бацилловыделение крайне скудные. Болезнь протекает без выраженных симптомов интоксикации. Активный выброс микобактерий во внешнюю среду отсутствует.
Из-за скудного количества определить наличие МБТ в мокроте лабораторными методиками подчас не представляется возможным, а значит, открытая форма туберкулеза встречается крайне редко. На рентгенограмме определяются очаговые тени до 1 см. в диаметре, чаще в верхних отделах легких, полости распада определяются крайне редко.
Рис. 1. На фото инфильтративная форма заболевания (обзорная рентгенограмма). В верхней доле левого легкого в подключичной области видны очаговые тени.
Эта форма туберкулеза составляет от 60 до 70% всех легочных форм заболевания. Клинические симптомы заболевания, наличие полостей распада и обнаружение МБТ присутствуют всегда и зависят от объема поражения. Чем меньше объем поражения, тем чаще регистрируется закрытая форма туберкулеза и наоборот. На рентгенограмме в легочной ткани определяется фокусная тень от 2 — 3 см. в диаметре. В ряде случаев объем поражения значительно больше и может занимать целую долю легкого.
Рис. 2. На фото инфильтративная форма заболевания (обзорная рентгенограмма). Патологический процесс захватил всю верхнюю долю правого легкого. Видна большая полость распада.
Казеозная пневмония развивается у лиц со значительно ослабленным иммунитетом. Клинические симптомы заболевания ярко выражены и соответствуют клинике острого воспаления легочной ткани. На рентгенограмме видны интенсивные тени казеозного некроза и множественные полости распада. Процесс быстро распространяется по бронхам, поражая обширные участки легочной ткани. МБТ выделяются во внешнюю среду в огромном количестве. Казеозная пневмония — это всегда открытая форма туберкулеза. Состояние больного тяжелое. Казеозная пневмония часто заканчивается смертью.
Рис. 3. На фото казеозная пневмония. На рентгенограмме видны интенсивные тени казеозного некроза и множественные полости распада. Процесс распространился по бронхам и поразил обширные участки легочной ткани.
Диссеминированные формы туберкулеза составляют около 14% всех легочных форм. Распространение инфекции идет по кровеносной системе, бронхам, лимфатическим путям. Чаще поражаются легкие с 2-х сторон. Полости распада многочисленные. Клинические симптомы заболевания значительно выражены.
Заболевание является самой тяжелой формой диссеминированного туберкулеза. Развивается при полном отсутствии иммунитета у тяжелых соматических больных (онкология, острый лейкоз, СПИД, массивная стероидная терапия). МБТ свободно располагаются в тканях организма. Из-за отсутствия иммунитета вокруг микобактерий не скапливаются иммунные клетки, а значит, не образуются туберкулезные гранулемы. На рентгенограмме легких нет никаких изменений. Выброс микобактерий в окружающую среду отсутствует. Больные погибают в течение 2 – 3 недель. Часто из-за трудностей диагностики заболевание регистрируется только на вскрытии.
Острейший туберкулезный сепсис — это всегда закрытая форма туберкулеза.
При остром милиарном туберкулезе на фоне резкого снижения иммунитета микобактерии из первичных очагов в огромном количестве попадают в кровеносное русло. Поражаются внутренние органы. В 100% поражается печень, в 80% поражаются легкие. Чуть реже – мочеполовая система, опорно-двигательный аппарат и мозговые оболочки. Болезнь распознается с трудом. Клинические симптомы заболевания резко выражены. В половине случаев заболевание регистрируется как открытая форма туберкулеза. Исход заболевания имеет два варианта: либо полное рассасывание очагов и выздоровление, либо смертельный исход.
Рис. 4. На фото острая диссеминированная форма (рентгенограмма в прямой проекции). Видны множественные очаги по всем легочным полям
Одна из самых тяжелых форм заболевания. Клинические симптомы туберкулеза резко выражены. Болезнь протекает с поражением гортани. Легочная ткань поражена равномерно по всему объему. Часто очаги и полости распада расположены симметрично с 2-х сторон легких. При излечении очаги в легких уплотняются. Пораженная легочная ткань замещается фиброзом. Часто болезнь приобретает затяжное, хроническое течение. Закрытая форма туберкулеза регистрируется крайне редко. Почти все больные являются крайне опасными для окружающих.
Рис. 5. На фото хроническая диссеминированная форма заболевания, подострое течение. Рентгенограмма в прямой проекции.
Рис. 6. На рисунке слева обширная диссеминация в легких. Видны множественные мелкие очаги (бугорки) по всем легочным полям. Справа на рентгенограмме видны множественные очаги на фоне фиброзных изменений.
Самая неблагополучная форма туберкулеза. Болезнь всегда приводит к глубокой инвалидизации больных и характеризуется большим и постоянным выбросом МБТ. Открытая форма туберкулеза регистрируется почти у всех больных. Эффективность химиотерапии крайне низкая. До 70% из всех больных умирает от прогрессирования заболевания.
Рис. 7. Верхняя доля правого легкого разрушена. Видны огромные полости со стенками неправильной формы. Мощный фиброз сместил средостение в пораженную сторону. Поражено левое легкое.
Разные формы туберкулеза есть не что иное, как разные фазы одного процесса.
Туберкулез бронхов
При туберкулезе легких бронхи поражаются всегда. Как самостоятельное заболевание туберкулез бронхов регистрируется редко. Поражение крупных бронхов диагностируется при бронхоскопии. Болезнь всегда протекает с кашлем из-за вовлечения в процесс участков расположения кашлевых центров. Клинические симптомы скудные. Открытая форма туберкулеза встречается крайне редко.
При поражении крупных бронхов, когда из-за воспаления перекрывается доставка воздуха в легочную ткань, могут возникать ателектазы (спадание легочной ткани). Очень быстро в этих участках возникает неспецифическое воспаление или в пораженный участок проникает большое количество МБТ, вызывая развитие казеозной пневмонии. Если в течение недели не восстановить проходимость бронха, то воздушность пораженного участка легочной ткани уже не восстановиться. При благоприятном развитии заболевания воспаленный участок трансформируется в фиброзный тяж, который при своем развитии меняет местоположение легочных структур и средостения, что осложняется развитием дыхательной недостаточности.
Рис. 8. На фото язвенный туберкулез правого главного бронха, который развился вследствие прорыва в бронх казеозных масс из пораженных внутригрудных лимфатических узлов (свищевое отверстие указано стрелкой).
Рис. 9. На рентгенограмме виден ателектаз верхней доли правого легкого. Из-за поражения бронха доставка воздуха в верхнюю долю прекращена. Доля легкого значительно уменьшена в размере и гомогенно затемнена.
Туберкулезный плеврит
Легочные формы туберкулеза часто осложняются плевритами. Значительно реже болезнь существует как самостоятельная нозологическая единица в виде туберкулеза плевры.
Пути заноса МБТ в плевру самые разнообразные. Клиническая картина плеврита зависит от количества накопившейся жидкости. Главными жалобами является боль и одышка. Если больному сразу не удалить плевральную жидкость, то на 5 — 7-й день появляются плевральные сращения, которые в последующем вызывают боли в грудной клетке, сопровождающие больного всю жизнь. Из-за ограничения подвижности плевры развивается дыхательная недостаточность. Симптомы интоксикации выражены значительно. При проникновении неспецифической инфекции в плевральную полость развивается нагноение плевры или туберкулезная эмпиема. Это всегда закрытая форма заболевания, так как нет выброса микобактерий в окружающую среду.
Рис. 10. На фото скопление жидкости в левой плевральной полости.
Внелегочные формы туберкулеза
В 90% случаев внелегочные формы заболевания сочетаются с туберкулезным поражением органов дыхания. Процесс чаще всего затрагивает мочеполовую систему и периферические лимфатические узлы.
МБТ проникают с током крови, значительно реже — лимфогенным путем в корковое вещество почек (зону сосудистых клубочков), где начинает развиваться заболевание. Часто поражаются обе почки. Вначале поражается почечная паренхима (собственно ткань почки). При туберкулезном папиллите в процесс вовлекаются верхушки сосочков, которые объединяют почечные канальцы. Со временем сосочки отмирают. На их месте появляются микродеструкции (полости распада), заполненные казеозными массами. После отторжения казеозных масс полости распада сливаются, образуя либо одну полость, либо систему полостей, отделенных друг от друга тонкими соединительнотканными перемычками. Открытая форма туберкулеза регистрируется при выходе МБТ в окружающую среду с мочой.
Рис. 11. На фото макропрепарат почек. Стрелками указаны очаги разрушения.
Рис. 12. На фото огромная каверна в верхнем полюсе левой почки.
При туберкулезе чаще поражаются лимфоузлы, расположенные в области шеи. Несколько реже поражаются подмышечные лимфоузлы. Генерализованный лимфаденит встречается редко. В результате специфического воспаления происходит гнойное расплавление ткани лимфоузла. Лимфоузел увеличивается в размере, кожа над ним краснеет и истончается. Казеозные массы прорываются в наружу. Образуется свищ, который долго не заживает.
Рис. 13. На фото поражение надключичного лимфатического узла.
Заболевание протекает длительно, тяжело поддается лечению, часто заканчивается потерей трудоспособности и приводит больного к инвалидности. Начинаясь с повреждения тела одного позвонка, процесс постепенно распространяется на соседние позвонки. Их разрушение приводит к деформации позвоночного столба и ряду серьезных осложнений. У 65% больных, обратившихся впервые за медицинской помощью, отмечается поражение 3-х позвонков. В течение последующих лет без лечения болезнь может поразить до 10-и позвонков.
Рис. 14. На фото рентгенограмма позвоночника. Типичное повреждение позвонка поясничного отдела.
Рис. 15. На фото выраженное искривление позвоночного столба.
Туберкулез кожи включает в себя целую группу разнообразных по клинике и морфологии кожных заболеваний. Заболевание в 80% случаев диагностируется поздно, всегда протекает длительно и тяжело поддается лечению. Кожные покровы обезображиваются рубцовой тканью. Разнообразные формы туберкулеза кожи имеют свои симптомы и проявления.
Занос инфекции в органы зрения осуществляется гематогенным путем. Наиболее часто поражается сосудистая оболочка глаза. Болезнь протекает длительно, вяло, с частыми обострениями.
Рис. 17. На фото туберкулез глаз.
Микобактерии туберкулеза поражают человека и животных уже много тысячелетий. Эпидемии этого грозного заболевания унесли не один миллион людей. За длительный период времени бактерии приобрели хорошие защитные механизмы и приспособления. Болезнь поражает все органы и системы живого организма, о чем говорят регистрируемые разнообразные формы туберкулеза. Некоторые из них не представляют опасности для человека (закрытая форма туберкулеза). Другие формы заболевания опасны для окружающих (открытая форма туберкулеза). Заболеванию противостоит, прежде всего, иммунитет человека. При его нормальной работе, даже в случае инфицирования болезнь не развивается.
Заболевание туберкулезом легких может произойти во внутриутробной жизни, во время родов и после появления ребенка на свет. Во внутриутробной жизни оно может возникнуть на любом этапе развития. Как правило, такие дети рождаются мертвыми или недоношенными и с тем большим вероятием, чем раньше произошло заражение. Живыми могут рождаться дети, инфицированные в последние месяцы беременности. Как правило, инфекция проникает от матери к плоду через плаценту, т. е. гематогенным путем. Шморл и его школа утверждают, что инфицирование может произойти только в тех случаях, когда имеются туберкулезные изменения в самой плаценте; другие же авторы допускают возможность перехода бацилл Коха в кровь плода из плаценты и в тех случаях, когда в ней нет туберкулезных изменений.
Данные вскрытий указывают, что при внутриутробном заражении первичный очаг и наиболее тяжелые изменения находятся в печени и в ее регионарных лимфатических узлах, к которым относятся не только узлы, находящиеся в брюшной полости, но также стернальные узлы, расположенные по краю грудины, и узлы, расположенные в переднем средостении. Туберкулезные бациллы могут, не оседая по пути, проникнуть в сердце; в этих случаях первичный очаг обнаруживается где-либо в другом месте; предпочтительное же оседание бацилл в легких не имеет места, так как тока крови через легочные артерии в утробном периоде не происходит. Однако в отдельных случаях палочки оседают в легких, давая начало образованию в них туберкулезных очагов.
Иное дело, когда бациллы, поступившие в кровь плода во время родов или еще ранее, с первым же вдохом новорожденного увлекаются интенсивным кровотоком в систему легочной артерии. В этих случаях первичный комплекс обнаруживается в легких в регионарных внутригрудных узлах; в них же обнаруживаются наиболее тяжелые и наиболее распространенные туберкулезные изменения. Однако клиническое проявление заболевания, учитывая инкубационный период, происходит спустя много недель и даже месяцев. Чем больше сопротивляемость организма новорожденного, тем позднее проявляется заболевание и тем труднее считать причиной внутриутробную инфекцию, так как внеутробное аэрогенное заражение может состояться даже при мимолетном общении новорожденного с тяжело больной матерью.
Другой путь внутриутробного заражения идет через заглатывание инфицированных околоплодных вод или при аспирации их в дыхательные пути при преждевременных дыхательных движениях плода во внутриутробном периоде или во время родов. В последнем случае может быть аспирирована также кровь и инфицированная вагинальная слизь при наличии у матери туберкулеза гинекологической сферы. При заглатывании инфицированных масс поражаются органы пищеварения; при аспирации же в дыхательные пути присасывающая сила незначительна и туберкулезные палочки сначала оседают в верхних дыхательных путях, откуда они могут проникнуть в легкие лишь после родов вместе с первыми глубокими дыханиями.
Третий путь - заражение происходит после родов как следствие контакта новорожденного с больной матерью или, в редких случаях, с кем-либо другим, являющимся бациллоносителем и соприкасающимся с ребенком как в стенах родильного дома, так и вне его.
В случаях внутриутробного заражения туберкулезом у новорожденных, родившихся живыми, в одних случаях определяют значительное увеличение живота, печени, селезенки, сильное развитие вен в коже живота и грудной клетки; иногда прощупываются увеличенные внутрибрюшные узлы; позднее обнаруживаются кожные туберкулиды как проявление происшедшей генерализации процесса. В случае, описанном Block, увеличение живота было замечено на 8-й день жизни, а спустя еще 2 недели было обнаружено значительное расширение вен брюшных покровов.
В легких могут определяться при выслушивании скудные хрипы; во всяком случае во всей клинической картине заболевания они отступают на задний план и проявляются лишь в последние дни жизни с наступлением генерализации процесса.
Клинические проявления поражения мочевыделительной системы, сердечно-сосудистой и нервной не определяются; особого внимания заслуживает отсутствие явлений поражения мягкой мозговой оболочки. Кишечные расстройства, как правило, не наблюдаются даже в тех случаях, когда на вскрытии обнаруживались язвы в кишечнике. Всегда имеется повышение температуры и пониженное питание.
При рентгенологическом исследовании легких, производившемся лишь в отдельных случаях, к тому же за несколько дней до смерти, у этих детей обнаруживалась картина милиарного туберкулеза. На вскрытиях наиболее распространенные изменения обнаруживались в печени и ее регионарных узлах, в первую очередь в перипортальных узлах.
В другой группе случаев, где на вскрытии наиболее выраженные изменения находились не в брюшной полости, а в грудной, в прижизненном проявлении заболевания симптомы поражения брюшных органов отходили на задний план, легочные же симптомы выступали на первый план и определялись они уже очень рано. На вскрытиях в этих случаях находили отчетливо выраженный первичный комплекс в легком и в регионарных узлах и наряду с ним более или менее выраженный милиарный туберкулез в легких и в других органах. Эти данные вскрытий ни чем не отличались от данных вскрытий при внеутробной инфекции. Но в части случаев на вскрытии обнаруживали только милиарный туберкулез легких, а первичный очаг не находили ни в печени, ни в легких; очевидно, что у этих новорожденных имела место массивная гематогенная внутриутробная инфекция, возможно, проникшая во время родов.
Все изложенное ставит прежде всего вопрос о том, в каких же случаях туберкулез у новорожденных может считаться врожденным, а не результатом контакта, хотя бы и весьма кратковременного, с тяжело больной матерью. Единственным бесспорным доказательством врожденного заболевания можно считать наличие старых и тяжелых туберкулезных изменений в печени и перипортальных лимфатических узлах, обнаруживаемых лишь посмертно. Во всех прочих случаях, при отсутствии этих изменений, врожденный туберкулез, т. е. инфицирование до рождения, можно предполагать, если смерть наступила вскоре после рождения и на вскрытии обнаружен милиарный туберкулез легких. В тех же случаях, когда смерть наступает позднее первого месяца жизни и на вскрытии находят первичный комплекс в легких и милиарный туберкулез, внутриутробную инфекцию вследствие аспирации инфицированных околоплодных вод и генитальных выделений можно лишь допустить, но доказать ее нельзя, так как такие же изменения обнаруживаются и при внеутробном заражении. Во всяком случае должно иметься бесспорное наличие тяжелого генитального туберкулеза у матери.
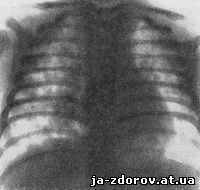
Рис. 144. Врожденный туберкулез легких у ребенка 37 дней (рентгенограмма грудной клетки).
Множественные очаги справа и в верхнем легочном поле слева. Инфильтрация в прикорневой зоне справа. Ребенок поправился.
Что касается клинической симптоматологии, то она совершенно недостаточна ни для решения этого вопроса, ни для прижизненного диагноза туберкулеза легких. Здесь, как и в прочих возрастных группах, решающее слово принадлежит рентгенологическому исследованию (рентгенографии). Рентгенологическое исследование новорожденных, матери которых больны туберкулезом, начиная с первого дня жизни, при соблюдении всех мер противорадиационной безопасности поможет раннему распознаванию туберкулеза у новорожденных и решению вопроса, является ли обнаруженный у них туберкулез врожденным, а не приобретенным (рис. 144, 145).
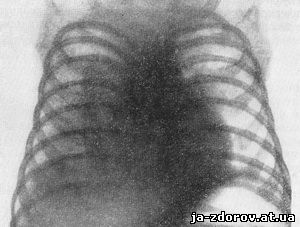
Рис. 145. Первичная туберкулезная пневмония у ребенка 3 недель.
Прогноз туберкулеза у новорожденных плохой; все такие дети до сих пор погибали в разные сроки. Если они не появлялись на свет мертвыми или не погибали в первые дни жизни, то смерть наступала позднее, даже спустя 5 - 6 месяцев, при явлениях общей милиаризации. При раннем распознавании заболевания при современных методах диагностики и лечения прогноз не будет столь безнадежным.
О благоприятном исходе врожденного туберкулеза легких у ребенка, заболевшего сразу после рождения, сообщила В. М. Фролова.
Рентгенограммы грудной клетки у новорожденных, родившихся от матерей, больных бациллярной формой туберкулеза легких, должны производиться даже при отсутствии каких-либо явных признаков болезненного состояния. При этом следует производить прямую и боковую рентгенограммы. В самых ранних случаях на рентгенограмме может быть обнаружена картина первичного комплекса, позднее явления распада в нем и затем диссеминированный процесс вплоть до милиарного туберкулеза легких.
АННОТАЦИЯ
В структуре туберкулеза легких за последние десятилетия произошли изменения. Если в конце 80-х годов прошлого века резко снизились тяжелые формы туберкулеза легких, то с начала ХХI века отмечается рост остропрогрессирующих форм. Цель – по данным аутопсийного материала Республиканского патологоанатомического бюро Кыргызстана изучить частоту и структуру туберкулеза легких, возрастно-половой состав и длительность заболевания до момента смерти.
Проанализировано было 989 протоколов патологоанатомического исследования умерших взрослых от туберкулеза легких за период с 1984 по 2008 гг. 25 лет были разделены на периоды по пять лет. Статистический анализ данных проводили по стандартной методике. Отмечается достоверный рост количества умерших от туберкулеза легких к 2004–2008 гг. по сравнению с 1984–1988 гг. В 2004–2008 гг. отмечается достоверный рост случаев смерти мужчин в возрасте 35-54 лет и достоверный спад случаев смерти у мужчин старше 55 лет по сравнению с 1984–1988 гг. В 2004–2008 гг. достоверно увеличилось количество случаев с длительностью заболевания туберкулезом легких до одного года и достоверно снизилось количество случаев посмертной диагностики туберкулеза легких по сравнению с периодом времени 1984–1988 гг. В структуре туберкулеза легких отмечается полное исчезновение первичного туберкулеза легких с 1994 года; появление (начиная с 1989 года) и нарастание случаев инфильтративного туберкулеза легких; достоверный рост случаев казеозной пневмонии и достоверное уменьшение случаев острого кавернозного туберкулеза легких.
ABSTRACT
In the past decade there have been changes in the structure of pulmonary tuberculosis. If at the end of 80-ies of last century severe forms of pulmonary tuberculosis sharply reduced, at the beginning of ХХI century there has been an increase of quick progressive forms. The goal is to study the frequency and structure of pulmonary tuberculosis, age and sex composition and the duration of the disease prior to death according to autopsy materials of Republic pathoanatomical bureau of Kyrgyzstan.
989 protocols of the postmortem study of dead adults suffered from pulmonary tuberculosis from 1984 to 2008 are analyzed. 25 years are divided into periods of five years. Data statistical analysis is carried out according to standard methods. There is a significant increase in the number of deaths from pulmonary tuberculosis in 2004-2008 compared with 1984-1988. In 2004-2008 there is a significant increase in deaths of men at the age of 35-54 years and a significant decline of deaths in men older than 55 in comparison with 1984-1988. In 2004-2008 the number of cases with pulmonary tuberculosis disease with the duration up to one year significantly increased, and the incidence of post-mortem diagnosis of pulmonary tuberculosis in comparison with the time period 1984-1988 decreased. In the structure of pulmonary tuberculosis the complete disappearance of the primary pulmonary tuberculosis from 1994 is observed; appearance (since 1989) and the increase of cases of infiltrative pulmonary tuberculosis; significant increase of cases of caseous pneumonia, and significant reduction of cases of acute cavitary disease.
Актуальность. В 60–80-х гг. прошлого столетия в СССР отмечался положительный сдвиг в картине туберкулеза: резко снизилась распространенность заболевания, исчезли такие тяжелые формы, как милиарный туберкулез и казеозная пневмония; диссеминированный туберкулез стал редким [4]. Благоприятному патоморфозу способствовали благополучные социально-экономические условия, повышение уровня жизни населения, а также достижения медицины: поголовная вакцинация и ревакцинация, химиопрофилактика, этиотропная терапия, радикальная хирургия [5].
В настоящее время туберкулез является одной из самых актуальных проблем здравоохранения. По данным Всемирной организации здравоохранения, страна, где на 100 тысяч населения приходится свыше 50 больных туберкулезом, считается эпидемиологически неблагополучной. В Кыргызстане уровень заболеваемости и смертности от туберкулеза остается на высоком уровне [1; 2]. Ухудшению ситуации способствуют позднее обращение больных и несвоевременно начатое лечение, следствием которого могут явиться хронизация процесса, развитие множественной лекарственной устойчивости, инвалидизация больного [6].
Более достоверные данные о структуре и морфологических особенностях туберкулеза легких можно получить путем подробного анализа секционного материала.
Цель исследования – определение частоты и структуры туберкулеза легких среди причин смерти у взрослых за период с 1984 по 2008 гг.
1. Проведение ретроспективного анализа протоколов вскрытий умерших взрослых Республиканского патологоанатомического бюро Министерства здравоохранения Кыргызской Республики (РПАБ) за период с 1984 по 2008 гг.
2. Определение доли случаев смерти от туберкулеза легких в структуре причин смерти по данным вскрытий РПАБ.
3. Изучение возрастно-полового состава, давности заболевания умерших от туберкулеза легких, структуру форм легочного туберкулеза.
Методы. Был проведен ретроспективный анализ архивного материала – протоколов патологоанатомического исследования умерших взрослых Республиканского патологоанатомического бюро за период с 1984 по 2008 гг. 25 лет исследования были разделены на периоды: 1984–1988 гг., 1989–1993 гг., 1994–1998 гг., 1999–2003 гг., 2004–2008 гг. Всего случаев с туберкулезом легких было 989. Проведена статистическая обработка материала по стандартной методике. Определение достоверности проводили по критерию t.
Результаты. Наше исследование показало, что, по данным Республиканского патологоанатомического бюро, за период с 1984 по 2008 гг. произошли определенные изменения в частоте туберкулеза легких, диагностированных на секции (табл. 1).
Таблица 1.
Частота туберкулеза легких на аутопсийном материале РПАБ за период с 1984 по 2008 гг.
Количество вскрытий
1984–1988
1989– 1993
1994–1998
1999–2003
2004–2008
1. Количество вскрытий, всего
2. Количество вскрытий умерших от легочного туберкулеза
За период 1984–1988 гг. в РПАБ проведено 2835 взрослых вскрытий, туберкулез легких обнаружен в 38 случаях (1,34%). За второе пятилетие количество вскрытий увеличилось (4130), а туберкулез легких диагностирован только в 0,97% случаев (40 наблюдений). За период 1994–1998 гг. количество вскрытий составило 3587, легочный туберкулез наблюдался в 109 случаях (3,04%). С 1999 г . по 2003 г . среди 3312 вскрытий туберкулез легких обнаружен в 353 наблюдениях, что составило 10,66%. За период с 2004 г . по 2008 г . количество вскрытий уменьшилось до 2288, а туберкулез легких диагностирован в 449 случаях (19,42%). Таким образом, за 25 лет отмечается неуклонный рост случаев смерти от туберкулеза легких (Р=99,9%).
Анализ возраста и пола умерших показал, что туберкулез легких наиболее чаще встречается у мужчин в возрасте 35–54 лет – 492 случая (49,7%), с достоверным увеличением с 34,2% (13 случаев) в 1984–1988 гг. до 53,7% (241 случай) в 2004–2008 гг., Р=95% (табл. 2). Случаи смерти от туберкулеза легких у мужчин в возрасте 55 лет и старше заметно снизились с 39,5% в 1984–1988 гг. до 11,6% в 2004–2008 гг. (Р=99,9%).
Таблица 2.
Возрастной и половой состав умерших от туберкулеза легких
Операция на легких при туберкулезе проводится чаще всего в тех случаях, когда терапия не способна остановить болезнь и существует угроза для жизни больного. Объем хирургического лечения, а также выбор техники и методики выполнения оперативного вмешательства зависит от стадии развития туберкулеза, степени поражения тканей и наличия осложнений. В чем заключается специфика различных видов операций на легких, и какие изменения происходят в жизни пациента после удаления легочной ткани, читайте в нашей статье.
Показания к операциям при туберкулезе
Несмотря на огромный лечебный потенциал современной фармацевтики, медикаментозное лечение туберкулеза не всегда способно обеспечить ремиссию. Нередко возбудитель заболевания вырабатывает устойчивость к воздействию антибактериальных средств и провоцирует дальнейшее развитие патологии.

По мнению пульмонологов, основным критерием для проведения плановой операции на легких считается переход туберкулеза в выраженную хроническую форму, которая сопровождается:
- образованием туберкулем с массивными скоплениями казеозно-некротических очагов,
- формированием каверн и фиброзно-коверных капсул,
- бацилловыделением,
- кровохарканьем,
- появлением в легочной ткани округлых образований неустановленной этиологии,
- развитием осложнений в виде туберкулезной эмпиемы и бронхоплеврального свища, легочных кровотечений, рубцового стеноза бронха, нарушения дыхательной функции.
Выраженный прогресс туберкулезного процесса и периодические повторы кровотечений в легких расцениваются как показания к неотложным операциям.
При возникновении обширного легочного кровотечения или скоплении значительного объема воздуха в плевральной полости назначают экстренную операцию на легких.
Операции на легких — виды и их особенности
Хирургическое вмешательство — эффективный способ не только остановить туберкулезный процесс и сократить сроки лечения, но и предупредить его рецидив в будущем.
Как показывает практика, чем дольше длится заболевание, тем больше впоследствии объем хирургического вмешательства, поскольку количество необратимых изменений в легочной ткани увеличивается по мере развития патологического процесса.
При помощи операции на легких и комплексной терапии медики получают возможность:
- удалить пораженные туберкулезом ткани,
- устранить факторы, вызывающие развитие осложнений,
- ликвидировать остаточные очаги заболевания, способные в будущем спровоцировать повторное обострение туберкулеза,
- улучшить качество жизни пациентов с лекарственной устойчивостью к антибиотикотерапии.
Любые виды радикальных операций на легких при туберкулезе предусматривают полное или частичное удаление пораженных легочных тканей — сегмента, одной или двух долей органа или всего легкого. Некоторые виды хирургических вмешательств предусматривают вскрытие плевральной полости для облегчения доступа к пораженному органу.
По возможности, пульмонологи практикуют также и более щадящие вмешательства — коллапсотерапию, окклюзии, эндоскопические методики.
Радикальные операции — резекция легких
- Сегментэктомия — экономная операция, предусматривающая удаление одного или нескольких пораженных сегментов легких в пределах их анатомических границ и с пересечением бронха. Показана при наличии изолированных сегментарных каверн,
- Лобэктомия — удаление доли легкого с раздельной обработкой сосудов и бронха. Показана при множественных туберкулемах и кавернозной форме болезни с образованием огромных каверн и сужением бронхов,
- Билобэктомия удаление двух долей органа и бронха в пределах анатомических границ. Показана при фиброзно-кавернозном туберкулезе и наличии множественных казеозных очагов,
- Пневмонэктомия — хирургическая операция, в ходе которой происходит полное удаление легкого. Показана при тяжелых формах туберкулеза дыхательных путей — цирротическом и фиброзно-кавернозном с деструкцией бронхов.
Назначение резекции легкого происходит на основании анализа общей клинико-рентгенологической картины и специфики патологических изменений в органах больного.
Важным фактором успешного исхода любой операции считается состояние сердечно-сосудистой системы пациента и наличие необходимого дыхательного резерва.
Как правильно подготовиться к операции
Подготовка к операции легких предусматривает несколько видов лечебных мероприятий, по итогам которых врач принимает решение о целесообразности оперативного вмешательства.
К основным этапам предоперационного периода относятся: полная диагностика организма пациента, курс комбинированной химиотерапии и антибиотиков, лечение сопутствующих заболеваний.
Виды диагностических мероприятий предоперационного периода:
- осмотр и сбор полного анамнеза пациента,
- общий и биохимический анализ крови и мочи,
- рентгенография органов грудной клетки,
- электрокардиограмма и УЗИ сердца,
- дыхательные тесты для определения вентиляционного потенциала и газообмена больного органа,
- КТ органов грудной клетки,
- осмотр и оценка состояния бронхов посредством эндоскопа.
Кроме того, пациенту назначают прием лекарственных средств, оказывающих патогенетическое действие, снижающих чувствительность организма, а также укрепляющих иммунную систему. Для улучшения функциональности дыхательной системы применяют комплекс специальных лечебных упражнений.
За 6-8 часов до проведения операции на легких больным рекомендуется ограничиться приемом легкой пищи, принять душ и полностью сменить нательное белье. Если операция назначена на утро, возможно применение успокаивающих средств перед сном.
Операции при туберкулезе — техники и методики выполнения
Радикальные операции легких отличаются методом оперативного доступа. Вскрытие плевральной полости проводят из переднебокового доступа — на уровне третьего ребра, бокового — на уровне пятого и шестого ребра, заднебокового — на уровне остистых отростков третьего и четвертого грудного позвонка.
После ввода наркоза пациента подключают к поддерживающей дыхание аппаратуре.
Техника выполнения операции определяется видом хирургического вмешательства.
Операцию проводят посредством переднебокового или заднебокового вскрытия грудной клетки. Этапы удаления органа и сопутствующих манипуляций:
- после разреза в межреберье, легкое выделяют из сращений и рассекают медиастинальную плевру,
- выделяют элементы корня органа, производят изолированную обработку легочной артерии и сосудов,
- посредством наложения зажима, производят пересечение бронха. На культю бронха накладывают швы П-образного типа,
- выполняют удаление легкого,
- легочную ткань плевризуют с помощью лоскута средостенной плевры,
- проверяют герметичность швов. Для этого в область плевральной полости выливают изотонический раствор. Отсутствие пузырьков расценивается как признак герметичности швов, наложенных на культю бронха. При появлении воздушных пузырьков, накладывают дополнительные швы,
- обеспечивают дренаж,
- ушивают разрез в грудной клетке.
Пульмонэктомия эффективна только в случае поражения одного легкого. При двухстороннем туберкулезе часть органа, оставшаяся после удаления одного легкого, не сможет обеспечить оптимальный уровень газообмена в организме пациента.
Период восстановления трудоспособности после операции — один год. Средняя длительность операции 2-3 часа.
Удаление доли легкого может осуществляться двумя способами. Если патологическим изменениям подверглась целая доля органа, применяют скальпель, если поражение не затронуло глубинные слои легочных тканей, операцию проводят посредством лазера.
Открытую лобэктомию производят путем переднебокового вскрытия грудной клетки, если требуется удалить верхнюю или среднюю долю органа. При поражении нижней доли легкого, операцию проводят через заднебоковое вскрытие грудной клетки.
До ввода анестезии пациента следует предварительно уложить на здоровый бок. Применение эндотрахеального наркоза предусматривает использование оротрахеальной интубации, обеспечивающей искусственную вентиляцию легких.
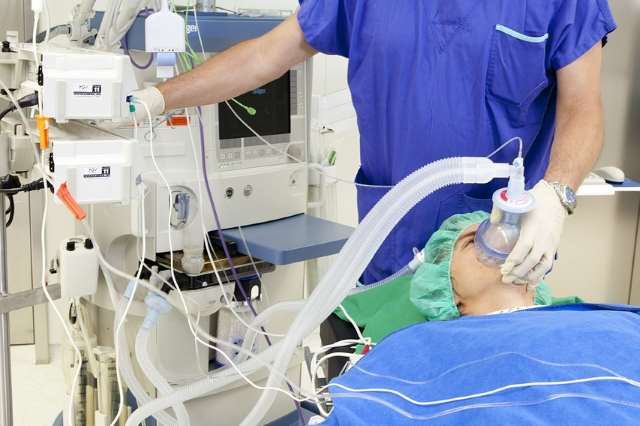
Процесс открытого удаления легочной доли проходит следующим образом:
- проводится разрез плевральной полости,
- легкое выделяют из сращений и обеспечивают дополнительную анестезию путем ввода новокаинового раствора в ткани париетальной плевры,
- разделяют щели между долями, выделяя доли бронхов и артерии, питающие верхние, средние и нижние доли,
- удаление соответствующей доли легкого производят только после пересечения питающей легочной артерии и долевого бронха,
- после плевризации культи бронха к ней подшивают оставшиеся доли легкого,
- обеспечивают дренирование и послойное ушивание разреза.
Для ускорения восстановления организма больного, перед выполнением лобэктомии медики рекомендуют провести резекцию двух-трех ребер. Таким образом, удается уменьшить объем грудной полости и предупредить смещение внутренних органов.
С целью наблюдения за восстановлением оперированного после лобэктомии и для оценки анатомического расположения органов грудной клетки применяют рентгенологическое исследование.

Об отсутствии осложнений в послеоперационный период свидетельствует полное расправление легкого и заполнение им плевральной полости.
Замедленное расправление легочных тканей на фоне спаечного процесса и скопления жидкости в плевральной полости расценивается как признак осложненного течения послеоперационного периода и предпосылка для развития деформации бронхов.
Техника удаления сегмента легкого определяется местом расположения участка, подлежащего резекции. Поскольку сегмент считается самостоятельной анатомической единицей, его удаление проходит с минимальными повреждениями тканей.
Операция производится путем вскрытия грудной клетки в соответствующем очагу поражения участке. Процесс резекции сегмента предваряют последовательным выделением сегментарной артерии и бронха с наложением зажима.
Затем перевязывают легочную артерию и вену и удаляют пораженный сегмент. По завершению герметизации тканей, проводят плевризацию ложа удаленного участка ткани, вставляют дренаж и ушивают разрез.
Возможные осложнения резекции
При любом оперативном вмешательстве всегда есть риск развития осложнений. Чаще всего, у больных, перенесших резекцию легочной ткани, наблюдается учащенное сердцебиение и одышка, которая не проходит даже в состоянии покоя.
Подобные симптомы возникают на фоне снижения вентиляционной способности легких и со временем исчезают.
В более сложных случаях возможно скопление жидкости в легких или кислородное голодание. Появление тревожных признаков ухудшения дыхательной способности — сигнал для немедленного обращения к врачу.
Если у больного наблюдается тошнота, рвота и повышение температуры, возникают кровотечения и острые боли в груди, его следует незамедлительно госпитализировать и обеспечить адекватную медицинскую помощь.
Образ жизни человека после операции на легких
После операции лечения не заканчивается. В первые несколько суток очень важно поддержать процесс восстановления легочных тканей. Чтобы устранить из плевральной полости экссудат, применяют аспирацию содержимого.
В период реабилитации для поддержания здоровья пациентам следует регулярно выполнять упражнения для дыхательной системы и посещать курсы физиотерапии. Также рекомендовано полноценное питание, обогащенное витаминами и микроэлементами.
Кроме того, таким пациентам следует отказаться от вредных привычек и по возможности регулярно проходить курс санаторного лечения.
Пациентам с ограниченной трудоспособностью после удаления легкого назначается соответствующая группа инвалидности. В целом, хирургическое лечение туберкулеза позволяет восстановить не только хорошее самочувствие, но и работоспособность человека.

Если кому-либо из наших читателей удалось победить туберкулез с помощью операции, поделитесь своими впечатлениями о жизни до и после лечения такого непростого заболевания.
Читайте также:


