Рефераты локальные формы туберкулеза
Цикл воспаления: очаг (гранулема), расплавление его (казеоз), образование полости распада (каверна), возникновение при санировании фиброза (склерозирование). Начальные проявления заболевания при минимальных поражениях. Активный туберкулёз: тип течения.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 10.12.2016 |
| Размер файла | 366,5 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Внелегочные формы туберкулёза
Выполнила: Сарсенова Р.
Туберкулез поражает практически любой орган. По локализации различают: костно-суставный (встречается у 47 % всех больных внелегочным туберкулезом); мочеполовых органов (37 %); глаз (5,5 %); мозговых оболочек (менингит - 4 %); лимфатических узлов (2,5 %); брюшины (1,5 %); кожи (1,5%). Совсем редко встречается туберкулез других органов: перикарда, надпочечников, кишечника и т.д. Внелегочными формами туберкулеза чаще болеют взрослые (79 %) и реже - дети и подростки (соответственно 16 % и 5%).
Врач может заподозрить внелегочный туберкулез при длительных, не поддающихся лечению заболеваниях различных органов. При своевременном и правильном лечении в большинстве случаев можно избавиться. Такое лечение должно быть длительным, непрерывным, включать несколько лекарственных препаратов и обязательно проходить под контролем врача.
Внелегочный туберкулез - название, объединяющее формы туберкулеза различной локализации, кроме туберкулеза органов дыхания, так как он отличается не только локализацией процесса, но и особенностями патогенеза, клинических проявлений, диагностики и лечения. Заболеваемость туберкулезом вообще в последние десятилетия значительно возросла, а на долю внелегочного приходится 17-19% случаев.
Независимо от места поражения цикл воспаления везде одинаков: очаг (гранулема), расплавление его (казеоз), образование полости распада (каверна), возникновение при санировании фиброза (склерозирование). Начальные проявления заболевания при минимальных поражениях дают картину интоксикации организма. По мере распространения процесса его симптоматика зависит от нарушений, присущих пораженному органу.
Распознавание внелегочного туберкулеза невозможно без рентгенологического исследования и туберкулинововых проб. Диагностика ведется с учетом трех этапов развития заболевания. Первый этап - появление первичного очага туберкулезного воспаления в пределах мельчайшей анатомической единицы, постепенно распространяющегося контактным путем. Второй этап - вовлечение в патологический (болезненный) процесс окружающих тканей и органов, функционально тесно связанных с пораженным органом (например, распространение туберкулеза на мочевыводящие пути при туберкулезе почек и др.). Третий этап - полное поражение туберкулезом органа, системы и окружающих тканей с возникновением осложнений.
· локальный (ограниченный) туберкулёз - наличие одного очага в поражённом органе [для позвоночника - в одном позвоночно-двигательном сегменте (ПДС)];
· распространённый процесс - поражение, при котором в одном органе имеется несколько очагов (зон) туберкулёзного воспаления (для позвоночника - поражение двух и более смежных ПДС);
· множественное поражение системы - поражение туберкулёзом нескольких органов одной системы (для позвоночника - двух и более несмежных ПДС);
· сочетанный туберкулёз - поражение двух и более органов, относящихся к разным системам.
По активности (определяют по совокупности клинических, лучевых, лабораторных и морфологических данных; процесс характеризуют как активный, неактивный (затихший, стабилизированный) или как последствия ТВЛ.) туберкулёз гранулема казеоз
· тип течения: прогрессирующий, затихающий и хронический (рецидивирующий или торпидный);
· стадии процесса характеризуют эволюцию первичного очага по морфологическим и функциональным нарушениям поражённого органа; при их несовпадении общий показатель определяют по наиболее высокой стадии.
2. Неактивный туберкулёз (затихший, стабилизированный); у больных туберкулёз внелёгочной локализации сохраняются остаточные органные специфические изменения при отсутствии клинико-лабораторных признаков их активности; к остаточным изменениям относят рубцы и ограниченные мелкие обызвествлённые очаги или абсцессы.
Осложнения туберкулёза внелёгочной локализации делят на:
· общие (токсико-аллергические поражения органов, амилоидоз, вторичный иммунодефицит и др.);
· местные, непосредственно связанные с поражением конкретного органа или системы.
Является следствием заноса инфекции в кости гематогенным путем из первичного очага (легкие, лимфатические узлы). Возникает воспаление кости - остит, откуда процесс распространяется на близлежащий сустав. Кроме того, может возникнуть полиартрит токсико-аллергического характера.
Костно-суставной туберкулёз наблюдается главным образом в детском и юношеском возрасте и протекает в большинстве случаев как моноартрит (поражение одного сустава) или как изолированное поражение позвоночника.
Чаще всего начинается в костях с густо развитой сосудистой системой: это позвонки, кости запястья, стоп, а также другие кости конечностей в их околосуставной части. Частота поражения суставов имеет следующую последовательность: коленный, тазобедренный, голеностопный, локтевой, плечевой, что обусловлено различной степенью их нагрузки. Как правило наблюдается множественное поражение мелких суставов и одиночное - крупных. Процесс развивается по фазам. 1 фаза: развитие первичного остита с последующим творожистым распадом кости. 2 фаза: разрушение суставного хряща и вскрытие туберкулезного очага в сустав с его обсеменением и накоплением в полости обильного выпота. В дальнейшем сустав прорастает грибовидными массами с их последующим распадом и образованием абсцесса. При прорыве гнойника через кожу образуются свищи с гнойным отделяемым, в которых обнаруживаются микобактерии туберкулеза. 3 фаза: постартритическая. Вследствие разрушения хряща и суставных поверхностей происходит деформация сустава и его анкилоз(обездвиженность).
При поражении позвоночника из-за творожистого распада костного очага наступает клиновидная деформация позвонков и развитие горба. Одновременно образуются натечные абсцессы.
Ранняя диагностика туберкулеза костей и суставов затруднена, так как больной обращается к врачу только при резком нарушении функций пораженного органа.
Чаще всего возникает при самой первой встрече человека с микобактериями туберкулеза. Болезнь может проявляться характерным изменением цвета и структуры кожи (отсюда историческое название "золотуха"), гнойными ранками на коже и увеличением и болезненностью подкожных лимфоузлов.
Туберкулёз мозговых оболочек и нервной системы
Менингит туберкулезный. Возникает, обычно, как осложнение при диссеминированном туберкулезе. Страдают чаще всего дети. Ребенок становится сонливым, вялым, бледным, раздражительным, появляется субфебрильная температура. В дальнейшем резко усиливаются головные боли, вызывающие у больного стопы, крики, светобоязнь, температура поднимается до 39С. Сонливость иногда доходит до выраженного состояния оглушения. Реже бывают возбуждение, бред или судорожные подергивания. Характерны напряжение затылочных и брюшных мышц, втянутый живот, согнутое положение ног, положительные менингеальные симптомы, выпячивание большого родничка у детей.
Поражение черепно-мозговых нервов вызывает косоглазие, опущение века, асимметрия лица, неравномерность зрачков. Давление спинномозговой жидкости резко повышено, в ней определяется повышенное количество лимфоцитов и белка, содержание сахара снижается, при центрифугировании обнаруживаются туберкулезные микобактерии.
Распознавание. Основывается на наличии туберкулеза и исключении других заболеваний - паротита, отита, синусита, первичного лимфоцитарного менингита. От гнойных менингитов отличается постепенным началом, симптоматикой и характерным изменением спинномозговой жидкости.
Инфильтративно-язвенное поражение кишечника туберкулезной микобактерией, преимущественно слепой и подвздошной кишки, из которых процесс распространяется на брюшинные лимфоузлы. Может возникнуть как первичный туберкулез, либо вторично при туберкулезе легких или половых органов.
Симптомы и течение. Нарушение функции кишечника, чаще понос, снижение аппетита, боли, иногда острые, обычно в правой подвздошной области и вокруг пупка, на фоне лихорадочного состояния и прогрессирующего исхудания. Живот вздут, можно нащупать уплотненную слепую кишку.
Распознавание. Наряду с клинической картиной наличие в кале микобактерии туберкулеза и характерные рентгенологические симптомы, положительные туберкулиновые пробы.
Туберкулёз мочеполовой системы
Заболевание распространяется по кровеносным путям из первичного очага (легкие, лимфатические узлы).
Женские половые органы. Наиболее часто поражаются трубы, реже эндометрий (внутренняя часть матки) и яичники, крайне редко - шейка матки, влагалище, вульва.
Симптомы и течение. Туберкулез нередко маскируется, и его принимают за проявление воспаления придатков матки, обусловленное гноеродными микробами. Как правило, в той или иной степени возникают симптомы общего порядка недомогание, утомляемость, снижение аппетита, потливость, субфебрильная температура. Боли носят неопределенный характер, обычно локализуются внизу живота. Менструальная функция нарушена.
Распознавание. Представляет большие трудности: не резко выраженные симптомы туберкулезной интоксикации обычно ускользают от внимания врача, признаки поражения придатков матки не отличаются от таковых у больных аднекситам.
Туберкулезный процесс придатков матки может вызвать воспаление брюшины - перитонит. Острое течение его встречается крайне редко, чаще наблюдается выпотной, клиническая картина которого скудна. Анализ крови практически всегда без отклонений от нормы. Иногда таких больных оперируют по поводу "хронического аппендицита". Излечивается туберкулезный перитонит при длительной комбинированной противотуберкулезной терапии.
Мужские половые органы. Туберкулез может вызвать поражение любого органа, но чаще - яичка, предстательной железы и семенных пузырьков.
Симптомы и течение. Боли локализуются в зависимости от поражения в области яичника или внизу живота, может быть затруднено мочеиспускание. Общие признаки интоксикации организма: утомляемость, потливость, субфебрильная температура. Заболевание может привести к нарушению половой функции.
Почек и мочевыводящих путей туберкулез. Протекает по типу других воспалительных заболеваний этой системы. Диагноз ставится на основании наличия первичного туберкулезного очага и обнаруживая микобактерии в моче.
1. Туберкулёз, В.А. Кошечкин, Москва,2007г
2. Статья "Внелёгочный туберкулез: эпидемиологический портрет", С. Марткуко, Н. Морозкина, " Медицинский вестник", ноябрь, 2008г.
3. Внелегочный туберкулез / под ред. Васильева А.В. - С-Пт.: "Фолиант", 2000
4. Корнев А.Г. Костно-суставной туберкулез. М.: Медгиз, 1953.
5. Жамборов Х.Х. Пособие по фтизиатрии. Нальчик: "Эль-Фа", 2000.
Размещено на Allbest.ru
Возбудители туберкулёза. Схема течения туберкулёзной инфекции. Характеристика основных современных средств терапии инфекционного заболевания. Новые терапевтические цели в лечении туберкулёза и новые кандидаты на роль противотуберкулёзных агентов.
реферат [367,7 K], добавлен 28.02.2012
Открытие возбудителя туберкулёза и его классические симптомы. Эпидемиология и виды проявления болезни. Клиника инфильтративного, казеозного, милиарного туберкулеза. Ведущий метод выявления туберкулёза у детей и оценка реакции Манту по величине папулы.
реферат [32,2 K], добавлен 22.11.2010
Инфицирование организма микобактериями туберкулеза. Противопоказания при проведении вакцинации БЦЖ. Патогенез туберкулеза, симптоматика и проявления. Формирование туберкулезной гранулемы. Диагностика туберкулёза, наиболее часто поражаемые органы.
презентация [2,0 M], добавлен 31.03.2014
Описание клинической картины туберкулёза как распространённого инфекционного заболевания. История открытия туберкулёзной палочки и симптомы поражения различных систем организма при заболевании. Первичный, вторичный и тяжёлый туберкулёз, поражение легких.
презентация [7,2 M], добавлен 28.12.2014
Симптомы гранулематоза Вегенера. Распространённость заболевания, классификация, общие проявления, лечение. Гранулема срединной линии головы, саркоидоз, беррилиоз, туберкулез, системные микозы, сифилис, проказа. Язвенно-некротическое поражение кожи.
презентация [446,0 K], добавлен 11.10.2015
Заболеваемость туберкулёзом на континентах. Открытие Кохом туберкулёзной палочки. Структура микобактерии туберкулёза, ее устойчивость во внешней среде. Основной источник инфекции. Факторы, способствующие заболеванию, клинические признаки и лечение.
презентация [5,5 M], добавлен 21.09.2013
Фазы протекания, формы, симптомы, клиническая картина туберкулёза костей и суставов. Возбудители заболевания. Факторы, способствующие его развитию. Поражение опорно-двигательного аппарата при бруцеллезе. Пути заражения инфекцией. Диагностика болезни.
презентация [2,0 M], добавлен 20.12.2016
"Болезнь легионеров", грамотрицательная бацилла (Legionella pneumophila). Передача заболевания и инкубационный период. Клинические проявления и диагностика. Лабораторные и рентгенологические данные. Течение заболевания и прогноз, внелегочные проявления.
доклад [30,2 K], добавлен 23.04.2009
История развития, симптомы, условия жизни пациента. Данные объективного исследования сердечно-сосудистой системы, органов дыхания. Лабораторно-клинические исследования. Вынесение диагноза инфильтративного туберкулёза и его обоснование. План лечения.
история болезни [89,6 K], добавлен 19.02.2015
Классические симптомы туберкулёза, методы борьбы с ним. Новые терапевтические цели в лечении туберкулёза и новые кандидаты на роль противотуберкулёзных агентов. Роль липидов в патогенезе туберкулезной инфекции. Химическая геномика, ее отличительная черта.
курсовая работа [410,2 K], добавлен 24.03.2015

Работы в архивах красиво оформлены согласно требованиям ВУЗов и содержат рисунки, диаграммы, формулы и т.д.
PPT, PPTX и PDF-файлы представлены только в архивах.
Рекомендуем скачать работу.
Осложнения локальных форм первичного туберкулеза
Осложненное течение первичных форм туберкулеза у детей и подростков возникает при позднем выявлении заболевания; у проживающих в очагах туберкулеза (семейные, родственные контакты, двойные, тройные контакты с больными туберкулезом) – при несвоевременном их выявлении и отсутствии необходимой профилактической работы среди детей и подростков; у детей раннего возраста из очагов туберкулеза.
Структура осложнений локальными формами первичного туберкулеза у детей и подростков:
1) туберкулез бронхов;
3) бронхолегочные поражения;
4) гематогенная, лимфогенная, реже – бронхогенная диссеминация;
6) первичная каверна;
7) казеозная пневмония.
Осложнения первичных форм туберкулеза возникают преимущественно у больных, выявленных по обращаемости (это дети раннего возраста и подростки), а также эпидемическим методом, т. е. по туберкулезному контакту.
Это наиболее частое осложнение, развивается вследствие распространения инфекции из первичного очага в легком или внутригрудных лимфатических узлов. Возможен контактный путь поражения (переход инфекции из пораженного лимфоузла на стенку бронха). Специфические изменения в бронхах диагностируют у 17–30% больных в зависимости от сроков выявления заболевания. Ведущим симптомом туберкулеза бронхов является кашель (сухой или с выделением мокроты). Диагностика этого поражения основана на данных бронхоскопии. Выделяют инфильтративную, свищевую (или фистулезную) и язвенную формы туберкулеза бронхов. Инфильтраты имеют неправильную овальную форму, нечеткие границы, слизистая нередко кровоточит. Фистулезная форма характеризуется инфильтрацией стенки бронха, к которой прилежит казеозно-измененный узел, затем в центре инфильтрации образуется белесоватый участок, после прорыва которого формируется свищевое отверстие. Язвенная форма является продуктивной, наблюдается разрастание грануляций вокруг свищевого хода. Исход туберкулеза бронха – стеноз вследствие рубцовых изменений бронха. Стеноз может быть I, II или III степени. Может быть деформация стенки бронха. При поздней диагностике туберкулеза у детей и подростков удается выявлять исходы туберкулеза бронха: на слизистой главного, промежуточного, верхне– или нижнедолевого бронхов обнаруживают ограниченные рубцовые изменения, подтверждающие осложненное течение первичного туберкулеза.
Нарушение бронхиальной проходимости приводит к развитию ателектаза легочной ткани. Рентгенологически это отображается в виде однородного затемнения с уменьшением объема пораженной зоны. Участок ателектаза может занимать сегмент, несколько сегментов или целую долю. Контуры ателектаза четкие. Прилегающие отделы гипераэрируются, смежные органы смещаются в сторону ателектаза.
В патогенезе долевых и сегментарных процессов значительная роль принадлежит специфическому поражению внутригрудных лимфоузлов, а также последующему развитию туберкулеза бронха.
В легочной ткани могут быть разнообразные морфологические изменения, которые связаны с нарушением бронхиальной проходимости – ателектазом; с распространением МБТ бронхогенным путем (очаги специфического воспаления); с присоединением неспецифической флоры (очаги неспецифического воспаления). Клинические признаки при бронхолегочном поражении выражены в разной степени и зависят от возраста ребенка, сроков развития осложнений. При ателектатически-пневмонических процессах в легочной ткани определяются очаги специфического и неспецифического воспаления наряду с ателектатическими изменениями.
Исходы зависят от сроков развития осложнений и адекватности терапии. Если лечение начато в период ателектатических и ателектатически-пневмонических изменений, то возможен благоприятный исход. При поздно выявленном осложнении развивается пневмосклероз с очагами кальцинации.
Гематогенная и лимфогенная диссеминация
Гематогенная и лимфогенная диссеминация в ограниченном или генерализованном объемах возникает чаще всего у проживающих в очагах туберкулеза детей или подростков, особенно при поздней диагностике заболевания и несвоевременном установлении семейного контакта. Ограниченная диссеминация проявляется вследствие лимфогематогенного распространения МБТ из первичных очагов (ПТК, ТВГЛУ) и обычно локализуется в верхних отделах легкого. Диссеминация в другие органы ведет к развитию внелегочных форм туберкулеза.
Генерализованная диссеминация МБТ чаще всего развивается при свежих первичных процессах преимущественно у детей раннего возраста из очагов туберкулеза. Наиболее тяжелыми формами этой диссеминации являются милиарный туберкулез, туберкулезный сепсис, туберкулез центральной нервной системы.
Пример. Мальчик 2 лет из семейного туберкулезного контакта МБТ+. Заболевание ребенка выявлено при обследовании по контакту. Частые ОРВИ последние 8 мес. БЦЖ – при рождении. Симптомы интоксикации отчетливые: снижен аппетит, вялый, масса тела – 10,5 кг, периферические лимфатические узлы в VII группах мелкие, эластично-уплотненные. В легких справа в верхних отделах ослабленное дыхание, тоны сердца приглушены, печень выступает из-под края реберной дуги на 2,0 см. В анализе крови: Нв – 92 г/л, л = 8,5 ? 109, нейтрофилы – 48%, лимфоциты – 39, моноциты – 12, эозинофилы – 4%, СОЭ – 28 мм/ч.
Рентгенограмма: расширение средостения вправо за счет увеличения внутригрудных лимфоузлов паратрахеальной, бронхопульмональной и бифуркационной групп, очаги отсева в верхней доле правого легкого.
Плевриты у детей и подростков могут быть как осложнениями первичных форм, так и самостоятельной формой заболевания. Подробно они рассмотрены в специальном разделе данного справочника.
При несвоевременной диагностике первичного туберкулезного комплекса у детей и подростков из очагов туберкулезной инфекции возможно прогрессирование заболевания и формирование полости распада в зоне первичного аффекта. В последние годы такая форма ПТК стала встречаться чаще и у детей раннего возраста. Клинические признаки болезни при развитии полости распада отчетливо выражены: снижение аппетита, субфебрильная температура тела, кашель с выделением мокроты, иногда кровохарканье. В легком выслушиваются жесткое дыхание и звучные хрипы. В крови – нейтрофильный сдвиг влево, лимфопения, СОЭ – 25–45 мм/ч. Реакция Манту с 2ТЕ нормергическая либо гиперергическая. Рентгенологически в верхних или средних отделах в зоне первичного аффекта, субплеврально расположенного, участок деструкции. Вокруг очага обычно располагаются мелкие или крупные очаги отсева.
Вначале зона распада нечетко ограничена от окружающей инфильтративной ткани, контуры полости изнутри неровные в связи с наличием еще не расплавившихся некротических масс. Постепенно каверна очищается – и ее внутренние стенки становятся гладкими. Редко в каверне определяется уровень жидкости. Иногда распад начинается в нескольких местах и возникают множественные мелкие полости. При прогрессировании полость распада может стать источником бронхогенного обсеменения. Полноценное лечение приводит к закрытию каверны и образованию очага или пневмосклероза. В случаях поздней диагностики наблюдается сочетание таких осложнений, как распад и обсеменение, бронхогенное поражение на фоне значительного увеличения ВГЛУ.
Казеозная пневмония в настоящее время встречается редко, преимущественно у детей первых 5 лет жизни. Но прогноз ее тяжелый, особенно у детей раннего возраста.
Казеозная пневмония – это результат прогрессирования ПТК, обычно имеет характер долевой или сегментарной пневмонии.
Отмечается расширение корня легкого, эмфизема легочной ткани на фоне выраженных инфильтративных изменений с участками казеозного некроза. У детей раннего возраста инфильтрация занимает большую протяженность, распад происходит интенсивно, размеры полостей увеличиваются, чаще наблюдается диссеминация, развитие плеврита. Клиническая картина: тяжелая интоксикация, ознобы, резкие проливные поты, лихорадка неправильного типа. Объективно: потеря массы тела, укорочение перкуторного звука, разнокалиберные множественные влажные хрипы, участки ослабленного и бронхиального дыхания. Гемограмма: гипохромная анемия, лейкоцитоз, палочкоядерный сдвиг, лимфопения, моноцитоз, СОЭ до 50–60 мм/ч. Казеозная пневмония требует интенсивной туберкулостатической, патогенетической терапии. Исходы казеозной пневмонии: участок фиброза, цирроза, переход в фиброзно-кавернозный туберкулез.
Данный текст является ознакомительным фрагментом.
В настоящее время установлено, что один бактериовыделитель может заразить в год до 10-12 человек.
Первичное инфицирование проходит через несколько стадий:
1. Внедрение возбудителя через слизистые оболочки дыхательных путей, желудочно-кишечного тракта или плаценту.
2. Бактериемия (распространение возбудителя по лимфатическим и кровеносным сосудам).
3. Поражение регионарных (чаще внутригрудных) и периферических лимфатических узлов с развитием в них специфического туберкулезного воспаления.
После внедрения возбудителя в организм развивается первичная бактериемия. Этот период - первичной туберкулезной инфекции обычно не имеет клинических проявлений, может продолжаться до 6-8 недель в зависимости от массивности, вирулентности микобактерий и уровня иммунитета. Циркулируя в крови, микобактерии вызывают иммунологическую перестройку организма ребенка. В это время у ребенка обнаруживается вираж туберкулиновых проб, то есть впервые выявленная положительная туберкулиновая проба. Если защитные функции организма оказались достаточными и предотвратили дальнейшее размножение микобактерий, то развитие патологического процесса не происходит и ребенок остается практически здоровым, хотя и инфицированным с виражом туберкулиновых проб. Чем раньше выявлено первичное инфицирование и назначен комплекс профилактических мероприятий, тем больше вероятность предупредить у ребенка переход инфицирования в заболевание.
Позднее, при неблагоприятных условиях может возникнуть воспаление, которое характеризуется появлением специфических для туберкулеза изменений в пораженных органах.
Выделяют следующие стадии туберкулезного воспаления: инфильтрация (формирование туберкулезного очага различного диаметра), творожистый некроз (казеоз), рассасывание (полное, неполное), кальцинация. Кальцинация не является полным заживлением, т.к. в кальцинатах, как правило, находятся микобактерий, которые спустя даже много лет, могут активизироваться, проникнуть в кровь, вызвать вторичный туберкулезный процесс и стать источником самозаражения при неблагоприятных условиях.
Клинико-патологические изменения, возникающие при первичном заражении микобактериями, принято называть первичным туберкулезом.
Основные клинические формы первичного туберкулеза у детей и подростков:
1. Первичная туберкулезная интоксикация.
2. Первичный туберкулезный комплекс.
3. Туберкулез внутригрудных лимфатических узлов.
Предрасполагающие факторы развития первичного туберкулеза у детей:
• иммунодефицитное состояние ребенка;
• отсутствие вакцинации против туберкулеза.
Способность детского организма, особенно раннего возраста, на сравнительно небольшой очаг туберкулезной инфекции отвечать общими функциональными расстройствами, создает условия для возникновения такой детской формы туберкулеза, как туберкулезная интоксикация.
ПЕРВИЧНАЯ ТУБЕРКУЛЕЗНАЯ ИНТОКСИКАЦИЯ
Первичная туберкулезная интоксикация развивается часто у детей первых лет жизни в начальном периоде заболевания туберкулезом, вскоре после заражения микобактериями.
Основные клинические проявления первичной туберкулезной интоксикации:
§ нарастают симптомы туберкулезной интоксикации: снижение аппетита, слабость, утомляемость, раздражительность, ухудшение сна;
§ выражены нейровегетативные расстройства: потливость, головная боль, тахикардия;
§ выявляется микрополиаденит (умеренное диффузное увеличение периферических лимфатических узлов);
§ появляется вираж туберкулиновых проб (папула 6 и более мм);
§ иногда отмечается узловатая эритема: на коже голеней по ходу сосудов появляются красные болезненные узелки (размерами от горошины до вишни);
§ происходит остановка физиологической прибавки или определяется дефицит массы тела;
§ возникает наклонность к интеркуррентным заболеваниям;
§ наблюдается изменение показателей периферической крови: эозинофилия, нейтрофилез, лейкопения, небольшое увеличение СОЭ и иммунологического статуса: снижение уровня Т-лимфоцитов и их активности.
Продолжительность указанных клинических симптомов - от 1 до 4 месяцев. При своевременной диагностике и адекватной специфической терапии возможно выздоровление. При неблагоприятном течении происходит развитие локальных форм туберкулеза.
ПЕРВИЧНЫЙ ТУБЕРКУЛЕЗНЫЙ КОМПЛЕКС
Первичный туберкулезный комплекс наблюдается чаще у детей дошкольного и школьного возраста, что связано с возросшими контактами, периодами наиболее интенсивного роста и развития всех органов и систем, гормональной и иммунологической перестройкой организма.
Частота заболеваемости девочек и мальчиков одинакова. В последние годы первичный туберкулезный комплекс встречается реже по сравнению с прошлыми годами и составляет от 9 до 18%.
1. Внедрение возбудителя через верхние дыхательные пути в периферические отделы легкого (чаще в правое) с последующим развитием очага воспаления (первичный очаг специфического воспаления в легочной ткани).
3. Вовлечение в процесс регионарных лимфатических узлов и как следствие - развитие регионального лимфаденита.
В последующем, в центре очага воспаления в легком, а также в соответствующем лимфатическом узле образуется творожистый некроз (казеоз) ткани, по окружности обнаруживается перифокальное неспецифическое воспаление (как следствие аллергической реакции).
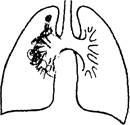
Первичный туберкулезный комплекс
Основные клинические проявления первичного туберкулезного комплекса.
• выражены симптомы интоксикации: повышенная утомляемость, потливость, слабость, недомогание, фебрильная лихорадка в течение 1-2 недель, которая сменяется длительным высоким субфебрилитетом;
• пальпируются от 7 до 10 групп периферических лимфатических узлов, мягко-эластической консистенции, диаметром от 2 до 10 мм (от просяного зерна до боба) с явлениями свежего воспаления в подмышечной группе лимфатических узлов, которые более выражены на стороне легочно-железистого воспаления;
• наблюдаются симптомы поражения легких: небольшая одышка, сухой кашель, локальное укорочение перкуторного звука над очагом специфического воспаления, здесь же выслушивается ослабленное дыхание, скудные влажные хрипы;
• изменяются показатели периферической крови: анемия, умеренный лейкоцитоз, эозинофилия, увеличение СОЭ до 35 - 40 мм/ч;
• туберкулиновые пробы всегда положительные.
Комплексная специфическая терапия приводит, как правило, к клиническому и рентгенологическому выздоровлению с образованием мелких петрификатов в легком и лимфатических узлах. Обызвествленные очаги, особенно в лимфатических узлах, содержат микобактерии, сохраняющие вирулентность, которые при неблагоприятных условиях могут стать источником реинфекции с развитием вторичного туберкулеза.
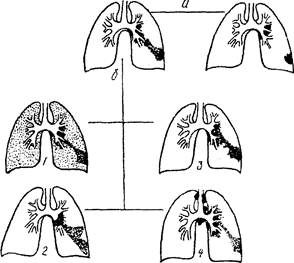
Исходы первичного туберкулезного комплекса:
а- неосложненное течение: образование очага Гона и кальцинатов в лимфоузлах;
б - осложненное течение:
1 - гематогенная диссеминация;
4 - лимфогенная диссеминация.
ТУБЕРКУЛЕЗ ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ (БРОНХОАДЕНИТ)
Туберкулез внутригрудных лимфатических узлов (бронхоаденит) занимает самый большой удельный вес - от 70 до 80%, среди всех вновь заболевших туберкулезом органов дыхания детей.
Бронхоаденит характеризуется тем, что первичный очаг формируется во внутригрудных лимфатических узлах: паратрахеальных, трахеобронхиальных, бронхопульмональных. При этой форме туберкулеза могут поражаться как отдельные группы, так и все лимфатические узлы корня легкого и средостения.
У детей раннего возраста заболевание протекает, как правило, тяжело. Клинические проявления зависят от степени преобладания инфильтративно-воспалительных или казеозных изменений в лимфоидной ткани.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


