Отличит ли опытный рентгенолог саркоидоз от туберкулеза
Туберкулез лимфатических узлов напоминает I стадию или железистомедиастинальную форму саркоидоза (болезнь Бенье—Бека—Шауманна). Это заболевание в последнее время встречается нередко, наблюдается главным образом в возрасте 20—40 лет, чаще у женщин. Оно протекает различно. В одних случаях оно начинается остро с выраженными симптомами интоксикации, высокой лихорадкой, узловатой эритемой, болями в груди и в суставах, слабостью, ускоренной РОЭ. Но значительно чаще саркоидоз протекает постепенно. При этом у больных отмечаются субфебрильная температура, общая слабость, сухой кашель, одышка. Возможно и скрытое бессимптомное течение болезни, которая в таких случаях выявляется при флюорографии.
Ряд признаков отличает туберкулез внутригрудных лимфатических узлов от саркоидоза. При последнем чаще наблюдается одновременно увеит или иридоциклит, в костях кистей и стоп иногда находят мелкие кистозные полости. Могут, кроме того, поражаться слюнные железы, печень, селезенка, появляются различного типа высыпания на коже лица, конечностей, туловища. Возможно наличие нефрокальциноза. В гемограмме, особенно в начальных и острых фазах болезни, отмечаются лейко- и лимфонения, моноцитоз, иногда эозинофилия при нормальной или нерезко ускоренной РОЭ. Часто при этом повышено содержание глобулинов в сыворотке крови, а также уровня кальция в крови и моче.
Весьма важным дифференциально-диагностическим признаком является туберкулиновая анергия у подавляющего большинства больных саркоидозом и, наоборот, частая положительная реакция Квейма—Никерсона на специфический антиген при саркоидозе.
Характерна рентгенологическая картина этой стадии саркоидоза. При этом определяются значительно увеличенные в размерах главным образом бронхопульмональные, а также трахеобронхиальные, паратрахеальные и бифуркационные лимфатические узлы. Аденопатия, как правило, двусторонняя, в части случаев симметричная и не сопровождается перифокальной инфильтрацией. Нередко видна полоска уплотненпой междолевой плевры.
Одновременно часто обнаруживаются увеличенные периферические, преимущественно шейные лимфатические узлы, обычно плотные, множественные, безболезненные, без перифокального воспаления и, как правило, не нагнаивающиеся. При трахеобронхоскопии находят расширение, сглаженность и распластанность шпор трахеи и долевых бронхов, выбухание их стенок, инъецированность, отечность и утолщение слизистой оболочки. Иногда на ней определяются единичные узелки, бляшки и грануляции, но без свищей.
Своеобразна динамика процесса при этой стадии саркоидоза. У значительной части больных (40—60%) процесс в течение обычно нескольких месяцев излечивается спонтанно. Чаще такой благоприятный исход наступает при применении кортикостероидных гормонов. Между тем специфическая антибактериальная терапия в подобных случаях оказывается безуспешной.
Диагноз болезни подтверждается обнаружением в удаленных периферических или во внутригрудных лимфатических узлах (при медиастиноскопии или чрезбронхиалыюй пункции) эпителиоидных, гигантских клеток при отсутствии казеозного некроза. Эти же клеточные элементы выявляют при гистологическом исследовании, биопсировании слизистой оболочки бронхов или кожи. Указанные признаки позволяют отличить саркоидоз от туберкулеза внутригрудных лимфатических узлов.
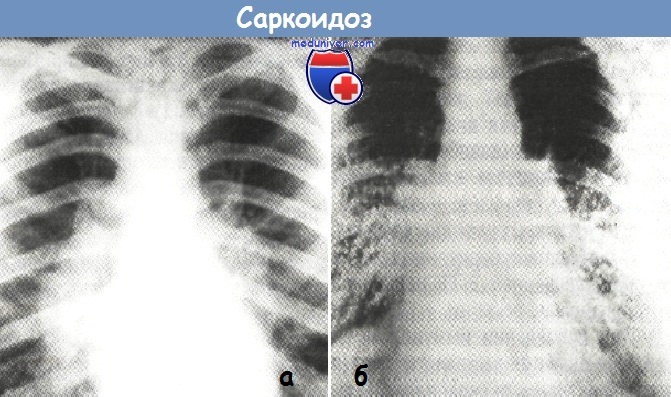
а - Саркоидоз внутригрудных ЛУ, активная 1-я фаза процесса
(рентгенограмма органов грудной клетки в прямой проекции).
б - Саркоидоз внутригрудных ЛУ и легких, активная 2-я фаза
(рентгенограмма органов грудной клетки в прямой проекции).
Клинико-рентгенологическую картину туберкулезного лимфаденита может напоминать хронический лимфолейкоз. Это заболевание развивается обычно медленно. При постепенно нарастающих симптомах интоксикации увеличиваются до значительных размеров периферические, а в части случаев и внутригрудные, и внутрибрюшные лимфатические узлы. Периферические узлы безболезненны, эластично-тестоватой консистенции, подвижны, не нагнаиваются и не распадаются. У больных увеличены размеры селезенки и печени. В крови отмечаются высокое содержание лейкоцитов (от 30 000 до 250000 и более), лимфоцитоз (до 95%), тромбоцитопения, нарастающая анемия. В лейкограмме, особенно при длительном и тяжелом течении болезни, могут преобладать патологические элементы — пролимфоциты и лимфобласты. В костном мозге определяется тотальная лимфоидная метаплазия. Цитограмма периферических лимфатических узлов отличается богатым однородным клеточным составом из лимфоидных элементов. При рентгенологическом исследовании обнаруживают увеличенные лимфатические узлы в средостении и корнях легких. Иногда появляются лейкемические инфильтраты в легочной ткани и небольшое количество жидкости в плевральной полости. На течение лимфолейкоза не влияют туберкулостатические препараты и в то же время оказывают некоторое положительное действие кортикостероидные гормоны и цитостатические средства.
Дифференциально-диагностические затруднения могут возникнуть при алейкемических формах хронического лимфолейкоза, при которых в периферической крови отсутствуют характерные изменения. В этих случаях важнейшими диагностическими признаками являются увеличение размеров селезенки и наличие лимфоидной метаплазии костного мозга, выявляемой при пункции.
Лимфаденит иногда вызывается банальной, в частности стрепто- или стафилококковой, инфекцией. В таких случаях могут в короткий срок увеличиться размеры периферических и внутригрудных лимфатических узлов. Процесс протекает с высокой лихорадкой, болями в суставах; иногда он возникает после ангины (Brocard, Choffel, 1957).
Такую форму заболевания мы наблюдали у Н., 62 лет. Вскоре после перенесенной гриппозной пневмонии при высокой лихорадке у него значительно увеличились паратрахеальные, бронхопульмональные и надключичные лимфатические узлы. Рентгенологический процесс напоминал опухолевое поражение лимфатических узлов средостения или туберкулезный бронхоаденит. При пункции одного из узлов был получен гной, из которого выделен золотистый стафилококк. Под влиянием лечения пенициллином и стрептомицином в течение 1,5 мес состояние больного улучшилось, внутригрудные и наружные лимфатические узлы достигли нормальных размеров.
Такую форму процесса мы наблюдали у больной Б., 44 лет, у которой в конце 1969 г. появились общее недомогание, слабость, сухой надсадный кашель, повысилась температура. Вначале была заподозрена левосторонняя пневмония, а затем туберкулезный бронхоаденит, но поводу которого несколько месяцев безуспешно лечилась туберкулостатическим препаратом. На основании результатов клинического, рентгенологического, бронхологического и цитологического методов исследования был распознан малодифференцированный рак нижнедолевого бронха с метастазами в лимфатические узлы корня и гиповентиляцией нижней доли левого легкого.
За туберкулезный бронхоаденит принимают порой аневризму аорт ы или расширение дуги легочной артерии. Правильный диагноз в этих случаях может быть установлен при учете клинических данных и результатов тщательного клинического, рентгенологического исследования, в частности рентгеиокимографии и ангиопульмонографии.
Мы не останавливаемся здесь на дифференциальной диагностике между туберкулезным бронхоаденитом и метастазами злокачественной опухоли в лимфатических узлах средостения, доброкачественными новообразованиями (дермоидными кистами, тератомами, тимомами, липомами, неври-номами), загрудинным зобом, натечным абсцессом, исходящим из грудного отдела позвоночника, бубонной формой туляремии, бруцеллезом и т. п. Во всех этих случаях правильное распознавание болезни возможно при всестороннем клинико-рентгенологическом исследовании больного с использованием, в частности, пневмоэдедиастино- и сцинтиграфии и инструментально-биопсических методов. Важное значение имеют, кроме того, определение специфических серологических реакций и наблюдение за динамикой процесса.
Дифференциальную диагностику до обнаружения характерных для саркоидоза гранулем нужно проводить со многими заболеваниями, особенно системного характера:
1. Внутригрудную форму саркоидоза в первой стадии процесса приходится дифференцировать с туберкулезом внутригрудных лимфатических узлов, медиастинальной формой лимфогранулематоза;
2. во второй-третьей стадиях — с диссеминированным туберкулезом легких, карциноматозом, пневмокониозами, реже другими диссеминированными поражениями легких.
САРКОИДОЗ БЕКА. Болезнь Бенье-Бека-Шаумана - системное заболевание, проявляющееся (чаще всего) образованием во внутригрудных лимфатических узлах и лёгких эпителиоидногигантоклеточных гранулём без казеоза. Этиопатогенез полностью не выяснен.
Многие связывают заболевание с воздействием на организм человека изменённых форм возбудителя туберкулёза (L–формы). В патогенезе саркоидоза важную роль играет снижение клеточного иммунитета
Этиология. Вирусологи ищут связь саркоидоза с аденовирусами, вирусами коревой краснухи, вирусом Коксаки. Считается, что причина саркоидоза кроется в сочетании генетической предрасположенности с воздействием окружающей среды. Саркоидоз чаще встречается у некурящих, чем у курильщиков. Важна роль экологических и профессиональных факторов.
Патоморфология.Основным патоморфологическим субстратом саркоидоза является эпителиоидная гранулема, которая состоит почти исключительно из эпителиоидных клеток, единичных гигантских клеток Пирогова – Лангханса, с узким ободком лимфоцитов вокруг бугорка, без очагов творожистого некроза в центре и перифокального воспаления вокруг. Характерной особенностью саркоидной гранулемы является наличие в ней кровеносных сосудов синусоидного или капиллярного типов, что отличает ее от туберкулезного бугорка. Гиперпластическая фаза развития саркоидоза характеризуется пролиферацией ретикулярных клеток стромы лимфатического узла. Через 4–6 нед. происходит формирование саркоидной гранулемы – гранулематозная фаза. В дальнейшем происходит рассасывание гранулемы без остаточных изменений, или развиваются гиалинизация и склероз-фиброзно-гиалиновая фаза.
Различают несколько форм (стадий):
- медиастинальная форма - увеличение внутри- грудных лимфоузлов (I стадия),
- легочно-медиастинальная и легочная форма (II стадия) - появление мелкоочаговой диссеминации в лёгких.
- Возможен переход в III стадию с развитием конгломеративных изменений. У большинства больных начало заболевания бессимптомное, в 15-20% случаев легочного саркоидоза отмечается слабость, потливость, повышается температура до субфебрильных цифр, ухудшается общее состояние, возникает небольшая одышка.
Классификация. Все существующие классификации саркоидоза легких строятся на основании рентгенологических данных. Известна классификация А.Е. Рабухина и З.И. Костина, согласно которой выделяют 3 формы (стадии) болезни. I стадия, или начальная внутригрудная лимфожелезистая форма, характеризуется двусторонним симметричным поражением бронхопульмональных лимфоузлов (ЛУ), реже поражаются трахеобронхиальные ЛУ и еще реже – паратрахеальные. Могут поражаться также лимфатические узлы, расположенные в разветвлениях бронхов II порядка, по ходу нижней ветви легочной артерии справа. II стадия, или медиастинально-легочная форма, характеризуется поражением внутригрудных ЛУ (ВГЛУ) и легочной ткани ретикулярного и очагового характера. Различают 2 варианта этой формы. При первом отмечается наличие увеличенных прикорневых ЛУ, а также очаговых затенений в средних отделах легких на фоне крупнопетлистого и линейно-тяжистого легочного рисунка. Второй вариант характеризуется отсутствием увеличенных прикорневых ЛУ, которые могут определяться только в легочной ткани на фоне крупнопетлистого рисунка в прикорневой зоне или мелкопетлистого в субкортикальных отделах располагаются мелкоочаговые тени, которые концентрируются в основном вокруг ворот легких и в средних и нижних отделах, оставляя свободными только надключичные зоны. III стадия, или легочная форма, характеризуется выраженными изменениями в легочной ткани при отсутствии увеличения ВГЛУ. В легких отмечается густая диссеминация в средних отделах на фоне пневмосклероза и эмфиземы. При прогрессировании процесса очаговые и конгломерирующие изменения появляются на всем протяжении легочной ткани, причем нарастают пневмофиброз и эмфизема.
Клиника. Среди клинических проявлений можно выделить симптомы общего порядка (повышение температуры, слабость и др.), а также проявления, обусловленные поражением того или иного органа или их группы. Эти симптомы принято делить на 2 большие группы:
1. Обусловленные поражением органов дыхания.
2. Обусловленные поражением других органов при внеторакальных формах саркоидоза.
В большинстве случаев поражаются ВГЛУ, бронхи и легкие (саркоидоз органов дыхания); возможны комбинированное поражение 2–3 органов, генерализованная форма саркоидоза с вовлечением многих органов и тканей, внегрудная форма саркоидоза. Саркоидоз органов дыхания чаще начинается бессимптомно и обнаруживается случайно при рентгенологическом исследовании легких. По мере развития болезни появляются сухой кашель, иногда боль в груди, затем ведущей становится жалоба на одышку вначале при повышенной, потом при обычной физической нагрузке. Могут выявляться жесткое дыхание и сухие хрипы. Рентгенологическое исследование позволяет обнаружить увеличение ВГЛУ (преимущественно двустороннее), очаговоподобные тени в легких, диффузную инфильтрацию легочной ткани, плевральную реакцию. При длительном прогрессирующем течении процесса формируется фиброз легких, снижается жизненная емкость легких, нарастает дыхательная недостаточность (одышка возникает даже в покое, появляется диффузный цианоз, усиливающийся во время физической нагрузки); нередко можно выявить симптом барабанных палочек. Перкуторно определяются высокое стояние нижних границ легких и ограничение их дыхательной экскурсии. Над нижними и средними отделами легких нередко выслушиваются однородные по калибру и звучности влажные хрипы трескучего тембра. Для генерализованной формы саркоидоза характерны жалобы на слабость, утомляемость, снижение аппетита, отмечаются похудение, боли в суставах. Выявляются признаки поражения органов и тканей, например увеличение печени, периферических лимфатических узлов; при рентгенологическом исследовании наблюдаются изменения в органах грудной полости и т.д.; возможен субфебрилитет. Из внегрудных проявлений чаще наблюдаются саркоидоз кожи, саркоидозный гепатит (без значительных нарушений функций печени), поражение селезенки, периферических лимфатических узлов (в большинстве случаев шейных, которые увеличены, но безболезненны и не спаяны с окружающими тканями), костей скелета (диффузный остеопороз, кистозные изменения – чаще в дистальных фалангах пальцев кистей и стоп), глаз (саркоидозный иридоциклит с вовлечением сетчатки и сосудистой оболочки глаза, иногда зрительного нерва). Реже встречаются саркоидозный миокардит (проявляется аритмиями и быстро развивающейся сердечной недостаточностью), менингит именингоэнцефалит (протекают тяжело, как правило, со смертельным исходом), невриты (часто лицевого нерва). В течении саркоидоза обычно прослеживаются фазы обострения и ремиссии. В период обострения болезни нарастает общая слабость, возникают боли в мышцах и суставах; увеличивается скорость оседания эритроцитов (СОЭ), наблюдаются лейкоцитопения, лимфоцитопения, моноцитоз. Как проявление гиперкальциемии возможны жажда, полиурия, тошнота, запоры
Диагностика. При диссеминированном туберкулёзе проявления интоксикации отмечаются у большинства больных, а при острой его форме (милиарный туберкулёз) нередко начало болезни острое, с высокой температурой (до 39) и тяжёлым общим состоянием. Физикальные данные мало характерны. При диссеминированном туберкулёзе мелкопузырчатые хрипы прослушиваются обычно при подострой и хронической его форме, у больных саркоидозом они чаще всего не выслушиваются, СОЭ и гемограмма у большинства больных саркоидозом в норме, при диссеминированном туберкулёзе СОЭ повышена (при острой форме - в трети случаев нормальная), умеренный лейкоцитоз, сдвиг лейкоцитарной формулы влево. В гемограмме, особенно в начальных и острых фазах болезни, отмечаются лейко- и лимфонения, моноцитоз, иногда эозинофилия при нормальной или нерезко ускоренной РОЭ. Часто при этом повышено содержание глобулинов в сыворотке крови, а также уровня кальция в крови и моче.
Микобактерии туберкулёза в мокроте и промывных водах бронхов при саркоидозе не обнаруживаются.
Рентгенологически при легочной и легочно-медиастинальной формах саркоидоза Бека обнаруживают в средних отделах лёгких, пригилюсных зонах, густую мелкоочаговую диссеминацию. Область верхушек легких, а также диафрагмальных участков легочных полей обычно свободна от изменений. В отдельных случаях видна значительная густота очаговых изменений на всём протяжении легочных полей. Симптом локальной тени.. Гилюсы при этом увеличены и ясно выступает полицикличе- ский характер их контуров. При легочной форме корни лёгких могут быть нормальных размеров. При диссеминированном туберкулёзе гилюсы не увеличены. Отметим, что у больных саркоидозом тени увеличенных опухолевидных узлов, не столь выражены, как при медиастинальной форме болезни. Увеличенные гилюсы чаще всего бывают с двух сторон. У больных диссеминированным туберкулёзом очаговые тени расположены обыч- но в верхних и средних отделах, количество их убывает книзу (апико-каудальное распро- странение). При подострой форме выражена перифокальная реакция вокруг очагов, не- редко наличие распада в виде "штампованных" или "очковых" каверн.
При саркоидозе в ряде случаев вовлекается в процесс кожа, глаза, слюнные, железы, иногда отмечается остеопороз мелких костей (кисти, стопы). При диссеминированном туберкулёзе нередко поражаются мочеполовые органы, гортань, крупные суставы или по- звоночник, изредка возникает туберкулёзный менингит. Периферический лимфаденит при саркоидозе протекает благоприятно, без свищей, туберкулиновые пробы в 80-90% - отрицательны. Повышение содержания кальция в крови и в моче характерны для саркоидоза. В саркоидных гранулемах, в отличие от тубер- кулёзных, никогда не наблюдают казеозных изменений, в то же время для тех и других типично наличие эпителиоидных и гигантских клеток Пирогова-Лангханса. При саркоидо- зе болте чем при туберкулёзе повышено содержание гамма-глобулинов. Значительно сни- жено количество Т-лимфоцитов, определяемое, например, при реакции розеткообразова- ния. Для верификации диагноза используется бронхоскопия с трансбронхиальной 15 пункцией лимфоузлов (если они увеличены), а при необходимости торакоцентез или тора- котомия о открытой биопсией лёгкого. Рекомендуют также производить реакцию Квейма, вводят внутрикожно антиген из заведомо саркоидозной ткани, на месте введения развивается папула.женного фиброза.
Достаточно информативным методом (80%) является трансбронхиальная внутрилегочная биопсия, позволяющая получить для гистологического исследования фрагмент легочной ткани. Более информативны (до 95%), но и более травматичны медиастиноскопия и медиастинотомия. Известен и другой специфический метод подтверждения диагноза саркоидоза – проба Квейма, предложенная в 1941 г. Гомогенат ткани пораженного ЛУ или селезенки больного саркоидозом (антиген Квейма) вводят обследуемому внутрикожно. В месте введения через месяц формируются саркоидные гранулемы, которые обнаруживают при гистологическом исследовании иссеченного участка кожи. Информативность метода составляет 60–70%. В настоящее время проба Квейма используется редко в связи со сложностью, длительностью и опасностью переноса инфекции.
Морфологический диагноз саркоидоза легких основан на 3 главных признаках:
• присутствие хорошо сформированной гранулемы и ободка из лимфоцитов и фибробластов по ее наружному краю;
• перилимфатическое интерстициальное распределение гранулем (именно это делает трансбронхиальную биопсию чувствительным диагностическим методом);
• исключение других причин образования гранулем.
Здравствуйте Александр!
На вашем форуме впервые и только начинаю ознакамливаться с темой саркоидоза.
Немного или может много получиться о себе и о том как я столкнулся с данной проблемой.
Я мужчина, 33х лет, живу в г.Одесса (Украина) на берегу Черного Моря. Последние несколько лет, до болезни, регулярно занимаюсь спортом - футбол, сквош, велосипед, бег, спортзал. Рост 178см, вес нормальный 88кг, сейчас 95кг(набрал в процессе лечения). Из жалоб на здоровье есть только одного плана - психоэмоционального. У меня так называемое тревожное расстройство (невроз), прилично беспокоит вегетативные проявления в теле - сердцебиение, спазмы в мышцах трапеции, шеи, голове, груди, мушки перед глазами, ком в горле, и другие симптомы тревоги, или как могут называть ВСД. Все это присутствует то больше, то меньше, и в разных комбинациях на протяжении уже лет 10-ти. Спорт как раз и помогает мне сжигать излишний адреналин и тем самым улучшать на порядок мое самочувствие. Больше жалоб у меня нет. Простудными заболеваниями не болею, ну может раз в 3 -5 лет. Сам достаточно закаленный, тк уже несколько лет как моржую. С момента постановление диагноза Туб - год как не курю, до этого курил лет 7мь.
Ровно год назад на одной из тренировок по сквошу порвал икроножную мышцу и аллиловое сухожилие. Начали готовить к операции и последним этапом была флюорография. На флюхе заподозрили не ладное и тут же сделали обзорную рентгенограмму. Подозрение на туб и направление на КТ, а так же отбой операции до выявления этиологии. В растерянности куда бежать, еще несколько дней было потрачено на поиски специалиста в данном направлении, после пошли мартовские праздники, … в общем до туб диспансера (областного) я добрался только спустя неделю. К этому моменту я начал покашливать, поднялась температура к 37.1, и 2-а раза я откашлял кровью. Диагноз был поставлен без сомнений – диссиминированый туб, с локализацией очагов в большей степени в верхушках. В течении месяца я так же было кровохарканье, но причины кровохарканья как легочного, что по снимку, что по фото (цвету крови) вызывало сомнения. Сделали бронхоскопию, взяли воды на скопию и посев. В бронхах нечего не нашли, как и в скопии и посеве. Учитывая, что смаркаясь, я так же высмаркивал прожилки крови, относительно крови сошлись, что это с носоглотки на нервной почве стикает кровь в трахею. Покашливание как я теперь понимаю имеет тоже невротичискую этиологию, тк вызывает его ком в горле – посещение неоднократно различных ЛОРов свелось именно к этому, тк успокаиваюсь и проходит.
В общем лечили меня первым рядом. На протяжении всего времени не разу не было выявлено палочки Коха, что в смывных водах при старте, что в сданных мокротах (которой практически не было, если не сказать совсем). На контрольных КТ наблюдалась незначительная положительная динамика (по описаниям) в виде повышения плотности очагов, с полным сохранением размеров увеличенных лимфоузлов. Пролечившись пол года был выписан (в сентябре 2016г). Через 3.5месяца в декабре был сделан контрольный КТ, на котором немного уменьшились лимфоузлы. И все вроде хорошо, но 13.02 в преддверии дня влюбленных у меня после работы вечером поднялась температура 37.6, на след день была до 38.3, 15.02 она спала до нормальной, только разок на час поднялась до 37.1 и все, больше ее не было. Держал постельный режим, пил много жидкого, принимал противовирусный препарат. Я прилично распереживался не рецидив ли это туберкулеза, тк кроме температуры и потливости у меня симптомов более небыло, и 17.02 я откашлял чуток крови (цвет так же темный, и ренгенолог и лечащий считают не легочная кровь). Созвонился с лечащим, он направил на КТ. КТ сделал при диспансере, ранее делал в другом месте, и молодой рентгенолог обнаружил так сказать досыпания очагов в сравнении с декабрем , но изучив всю историю болезни и снимков, вызвал большое подозрение на не туберкулезную этиологию очагов. Его аргументами в пользу саркаидоза было :
- палочку не нашли
- очаги практически не рассосались, а только уплотнились
- лимфоузлы на протяжении всего лечения оставались в прежних размерах – не уменьшались
После этого и мой лечащий засомневался. Пошли на консультацию в отделение хирургии к заведующему, который просмотрев мои снимки на дисках, так же склонился к саркоидозу. Но чтоб на верняка рекомендовали провести транстаракальную биопсию. Относительно сдачи мокроты сейчас на скопию, от завХирургии и лечащего получил ответ, что она нечего не покажет точно, тк неоткуда палке быть! Учитывая что к этому моменту я уже поддерживал общение с людьми попавшими в подобную ситуацию, я получил рекомендацию отправиться в НИИ на консультацию, и при необходимости попробовать сделать трансбронхиальную биопсию там же.
Вот фото описаний КТ и снимков КТ









В общем был я Киеве в НИИ, консультировался с 3-мя специалистами, 2-а из которых считаются светилами (Николаева и Процик). Все они склоняются в сторону саркоидоза на процентов 95%. Дополнительный аргумент который я услышал – это наличие увеличенных грудных лимфоузлов, что в случае туберкулеза возможно только в сочетании со СПИДом. На Вич и Гипатиты я как раз успел, 3-й раз за год, сдать до поездки, все отрицательно. Относительно трансбронхиальной биопсии, то в ней особого смысла не видят, тк она дает очень неоднозначный результат, если и делать то транстаракальную, но учитывая что гранулы что Туба, что Сарк, очень похожи, то как сказали, если взять 10-ть гистологов, то 5-ть напишут в пользу туба, 5-ть в пользу сарка. А учитывая опыт, сомнений практически нет! У меня так же есть небольшое высыпание на коже, что очень похоже на саркоидоз кожи. Данные фрагменты у меня вырезали на гистологию, результат которой будет известен завтра-послезавтра. !! Назначают гормональное лечение !! Нечего другого в моем случае считают эффективным не будет! У меня говорят итак уже фиброз образуется, и через год уже нечего не сделаешь, будет сердечно дыхательная недостаточность.
Схема: Медрол
16мг (утром) + 8мг (в обед) – 1 месяц
16мг (утром) + 6мг (в обед) – 2 недели
16мг (утром) + 4мг (в обед) – 2 недели
16мг (утром) + 2мг (в обед) – 2 недели
16мг (утром) – 2 недели
Плюс аспоркам – витамины, и кальцый (если уровень в крови не высокий)
Сейчас самочувствие относительно нормальное, температуры нет, потливости нет, чуть чуть покашливаю из-за щекотания в горле, но это я думаю невротическое, нервничаю увеличивается, успокаиваюсь, уменьшается или исчезает. Но есть усталость и сонливость, о причине которых я был уверен что это мой невроз . сейчас почитав сайт засомневался!
Александр очень интересует ваше мнение относительно описанной ситуации, а так же назначенного лечения?
1) Согласны ли вы с поставленным диагнозом?
2) Видите ли альтернативные способы лечения в моем случае?
3) Если гистология коши не подтвердит саркоидоз, считаете ли необходимым дополнительные исследование?
Последний раз редактировалось: Алексей Индид (Пн 27 Мар 2017 - 23:24), всего редактировалось 3 раз(а)
Дифференциальную диагностику до обнаружения характерных для саркоидоза гранулем нужно проводить со многими заболеваниями, особенно системного характера:
1. Внутригрудную форму саркоидоза в первой стадии процесса приходится дифференцировать с туберкулезом внутригрудных лимфатических узлов, медиастинальной формой лимфогранулематоза;
2. во второй-третьей стадиях — с диссеминированным туберкулезом легких, карциноматозом, пневмокониозами, реже другими диссеминированными поражениями легких.
САРКОИДОЗ БЕКА. Болезнь Бенье-Бека-Шаумана - системное заболевание, проявляющееся (чаще всего) образованием во внутригрудных лимфатических узлах и лёгких эпителиоидногигантоклеточных гранулём без казеоза. Этиопатогенез полностью не выяснен.
Многие связывают заболевание с воздействием на организм человека изменённых форм возбудителя туберкулёза (L–формы). В патогенезе саркоидоза важную роль играет снижение клеточного иммунитета
Этиология. Вирусологи ищут связь саркоидоза с аденовирусами, вирусами коревой краснухи, вирусом Коксаки. Считается, что причина саркоидоза кроется в сочетании генетической предрасположенности с воздействием окружающей среды. Саркоидоз чаще встречается у некурящих, чем у курильщиков. Важна роль экологических и профессиональных факторов.
Патоморфология.Основным патоморфологическим субстратом саркоидоза является эпителиоидная гранулема, которая состоит почти исключительно из эпителиоидных клеток, единичных гигантских клеток Пирогова – Лангханса, с узким ободком лимфоцитов вокруг бугорка, без очагов творожистого некроза в центре и перифокального воспаления вокруг. Характерной особенностью саркоидной гранулемы является наличие в ней кровеносных сосудов синусоидного или капиллярного типов, что отличает ее от туберкулезного бугорка. Гиперпластическая фаза развития саркоидоза характеризуется пролиферацией ретикулярных клеток стромы лимфатического узла. Через 4–6 нед. происходит формирование саркоидной гранулемы – гранулематозная фаза. В дальнейшем происходит рассасывание гранулемы без остаточных изменений, или развиваются гиалинизация и склероз-фиброзно-гиалиновая фаза.
Различают несколько форм (стадий):
- медиастинальная форма - увеличение внутри- грудных лимфоузлов (I стадия),
- легочно-медиастинальная и легочная форма (II стадия) - появление мелкоочаговой диссеминации в лёгких.
- Возможен переход в III стадию с развитием конгломеративных изменений. У большинства больных начало заболевания бессимптомное, в 15-20% случаев легочного саркоидоза отмечается слабость, потливость, повышается температура до субфебрильных цифр, ухудшается общее состояние, возникает небольшая одышка.
Классификация. Все существующие классификации саркоидоза легких строятся на основании рентгенологических данных. Известна классификация А.Е. Рабухина и З.И. Костина, согласно которой выделяют 3 формы (стадии) болезни. I стадия, или начальная внутригрудная лимфожелезистая форма, характеризуется двусторонним симметричным поражением бронхопульмональных лимфоузлов (ЛУ), реже поражаются трахеобронхиальные ЛУ и еще реже – паратрахеальные. Могут поражаться также лимфатические узлы, расположенные в разветвлениях бронхов II порядка, по ходу нижней ветви легочной артерии справа. II стадия, или медиастинально-легочная форма, характеризуется поражением внутригрудных ЛУ (ВГЛУ) и легочной ткани ретикулярного и очагового характера. Различают 2 варианта этой формы. При первом отмечается наличие увеличенных прикорневых ЛУ, а также очаговых затенений в средних отделах легких на фоне крупнопетлистого и линейно-тяжистого легочного рисунка. Второй вариант характеризуется отсутствием увеличенных прикорневых ЛУ, которые могут определяться только в легочной ткани на фоне крупнопетлистого рисунка в прикорневой зоне или мелкопетлистого в субкортикальных отделах располагаются мелкоочаговые тени, которые концентрируются в основном вокруг ворот легких и в средних и нижних отделах, оставляя свободными только надключичные зоны. III стадия, или легочная форма, характеризуется выраженными изменениями в легочной ткани при отсутствии увеличения ВГЛУ. В легких отмечается густая диссеминация в средних отделах на фоне пневмосклероза и эмфиземы. При прогрессировании процесса очаговые и конгломерирующие изменения появляются на всем протяжении легочной ткани, причем нарастают пневмофиброз и эмфизема.
Клиника. Среди клинических проявлений можно выделить симптомы общего порядка (повышение температуры, слабость и др.), а также проявления, обусловленные поражением того или иного органа или их группы. Эти симптомы принято делить на 2 большие группы:
1. Обусловленные поражением органов дыхания.
2. Обусловленные поражением других органов при внеторакальных формах саркоидоза.
В большинстве случаев поражаются ВГЛУ, бронхи и легкие (саркоидоз органов дыхания); возможны комбинированное поражение 2–3 органов, генерализованная форма саркоидоза с вовлечением многих органов и тканей, внегрудная форма саркоидоза. Саркоидоз органов дыхания чаще начинается бессимптомно и обнаруживается случайно при рентгенологическом исследовании легких. По мере развития болезни появляются сухой кашель, иногда боль в груди, затем ведущей становится жалоба на одышку вначале при повышенной, потом при обычной физической нагрузке. Могут выявляться жесткое дыхание и сухие хрипы. Рентгенологическое исследование позволяет обнаружить увеличение ВГЛУ (преимущественно двустороннее), очаговоподобные тени в легких, диффузную инфильтрацию легочной ткани, плевральную реакцию. При длительном прогрессирующем течении процесса формируется фиброз легких, снижается жизненная емкость легких, нарастает дыхательная недостаточность (одышка возникает даже в покое, появляется диффузный цианоз, усиливающийся во время физической нагрузки); нередко можно выявить симптом барабанных палочек. Перкуторно определяются высокое стояние нижних границ легких и ограничение их дыхательной экскурсии. Над нижними и средними отделами легких нередко выслушиваются однородные по калибру и звучности влажные хрипы трескучего тембра. Для генерализованной формы саркоидоза характерны жалобы на слабость, утомляемость, снижение аппетита, отмечаются похудение, боли в суставах. Выявляются признаки поражения органов и тканей, например увеличение печени, периферических лимфатических узлов; при рентгенологическом исследовании наблюдаются изменения в органах грудной полости и т.д.; возможен субфебрилитет. Из внегрудных проявлений чаще наблюдаются саркоидоз кожи, саркоидозный гепатит (без значительных нарушений функций печени), поражение селезенки, периферических лимфатических узлов (в большинстве случаев шейных, которые увеличены, но безболезненны и не спаяны с окружающими тканями), костей скелета (диффузный остеопороз, кистозные изменения – чаще в дистальных фалангах пальцев кистей и стоп), глаз (саркоидозный иридоциклит с вовлечением сетчатки и сосудистой оболочки глаза, иногда зрительного нерва). Реже встречаются саркоидозный миокардит (проявляется аритмиями и быстро развивающейся сердечной недостаточностью), менингит именингоэнцефалит (протекают тяжело, как правило, со смертельным исходом), невриты (часто лицевого нерва). В течении саркоидоза обычно прослеживаются фазы обострения и ремиссии. В период обострения болезни нарастает общая слабость, возникают боли в мышцах и суставах; увеличивается скорость оседания эритроцитов (СОЭ), наблюдаются лейкоцитопения, лимфоцитопения, моноцитоз. Как проявление гиперкальциемии возможны жажда, полиурия, тошнота, запоры
Диагностика. При диссеминированном туберкулёзе проявления интоксикации отмечаются у большинства больных, а при острой его форме (милиарный туберкулёз) нередко начало болезни острое, с высокой температурой (до 39) и тяжёлым общим состоянием. Физикальные данные мало характерны. При диссеминированном туберкулёзе мелкопузырчатые хрипы прослушиваются обычно при подострой и хронической его форме, у больных саркоидозом они чаще всего не выслушиваются, СОЭ и гемограмма у большинства больных саркоидозом в норме, при диссеминированном туберкулёзе СОЭ повышена (при острой форме - в трети случаев нормальная), умеренный лейкоцитоз, сдвиг лейкоцитарной формулы влево. В гемограмме, особенно в начальных и острых фазах болезни, отмечаются лейко- и лимфонения, моноцитоз, иногда эозинофилия при нормальной или нерезко ускоренной РОЭ. Часто при этом повышено содержание глобулинов в сыворотке крови, а также уровня кальция в крови и моче.
Микобактерии туберкулёза в мокроте и промывных водах бронхов при саркоидозе не обнаруживаются.
Рентгенологически при легочной и легочно-медиастинальной формах саркоидоза Бека обнаруживают в средних отделах лёгких, пригилюсных зонах, густую мелкоочаговую диссеминацию. Область верхушек легких, а также диафрагмальных участков легочных полей обычно свободна от изменений. В отдельных случаях видна значительная густота очаговых изменений на всём протяжении легочных полей. Симптом локальной тени.. Гилюсы при этом увеличены и ясно выступает полицикличе- ский характер их контуров. При легочной форме корни лёгких могут быть нормальных размеров. При диссеминированном туберкулёзе гилюсы не увеличены. Отметим, что у больных саркоидозом тени увеличенных опухолевидных узлов, не столь выражены, как при медиастинальной форме болезни. Увеличенные гилюсы чаще всего бывают с двух сторон. У больных диссеминированным туберкулёзом очаговые тени расположены обыч- но в верхних и средних отделах, количество их убывает книзу (апико-каудальное распро- странение). При подострой форме выражена перифокальная реакция вокруг очагов, не- редко наличие распада в виде "штампованных" или "очковых" каверн.
При саркоидозе в ряде случаев вовлекается в процесс кожа, глаза, слюнные, железы, иногда отмечается остеопороз мелких костей (кисти, стопы). При диссеминированном туберкулёзе нередко поражаются мочеполовые органы, гортань, крупные суставы или по- звоночник, изредка возникает туберкулёзный менингит. Периферический лимфаденит при саркоидозе протекает благоприятно, без свищей, туберкулиновые пробы в 80-90% - отрицательны. Повышение содержания кальция в крови и в моче характерны для саркоидоза. В саркоидных гранулемах, в отличие от тубер- кулёзных, никогда не наблюдают казеозных изменений, в то же время для тех и других типично наличие эпителиоидных и гигантских клеток Пирогова-Лангханса. При саркоидо- зе болте чем при туберкулёзе повышено содержание гамма-глобулинов. Значительно сни- жено количество Т-лимфоцитов, определяемое, например, при реакции розеткообразова- ния. Для верификации диагноза используется бронхоскопия с трансбронхиальной 15 пункцией лимфоузлов (если они увеличены), а при необходимости торакоцентез или тора- котомия о открытой биопсией лёгкого. Рекомендуют также производить реакцию Квейма, вводят внутрикожно антиген из заведомо саркоидозной ткани, на месте введения развивается папула.женного фиброза.
Достаточно информативным методом (80%) является трансбронхиальная внутрилегочная биопсия, позволяющая получить для гистологического исследования фрагмент легочной ткани. Более информативны (до 95%), но и более травматичны медиастиноскопия и медиастинотомия. Известен и другой специфический метод подтверждения диагноза саркоидоза – проба Квейма, предложенная в 1941 г. Гомогенат ткани пораженного ЛУ или селезенки больного саркоидозом (антиген Квейма) вводят обследуемому внутрикожно. В месте введения через месяц формируются саркоидные гранулемы, которые обнаруживают при гистологическом исследовании иссеченного участка кожи. Информативность метода составляет 60–70%. В настоящее время проба Квейма используется редко в связи со сложностью, длительностью и опасностью переноса инфекции.
Морфологический диагноз саркоидоза легких основан на 3 главных признаках:
• присутствие хорошо сформированной гранулемы и ободка из лимфоцитов и фибробластов по ее наружному краю;
• перилимфатическое интерстициальное распределение гранулем (именно это делает трансбронхиальную биопсию чувствительным диагностическим методом);
• исключение других причин образования гранулем.
Читайте также:


