Что такое очаг гона при туберкулезе
Очаг Гона в легких – это проявление туберкулеза. Без наличия дорожки к корню, бугристых образований, выходящих за контуры средостения (лимфатические узлы) выявить туберкулезную принадлежность синдрома очагового затемнения сложно.
При анализе образований до 1 см диаметром следует обращать внимание на кальцинация, плотность, фиброз, морфологическую структуру, интенсивность затемнений. Распространенность больше 2 ребер – признак диссеминации.

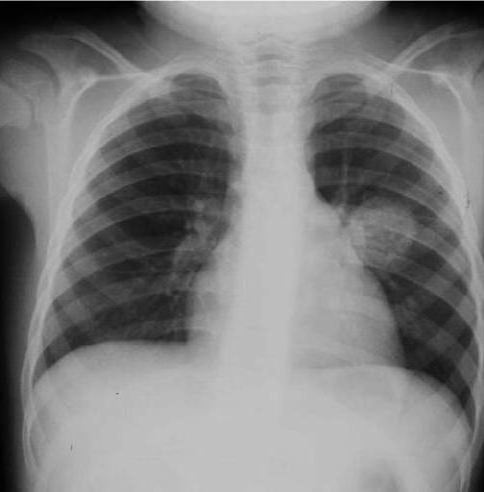
Цифровой снимок: множественные фиброзные очаги обоих легких на фоне хронического бронхита
Очаг Гона и кальцинированные очаги в легких – что это такое
Очаг Гона это образование на верхушке или верхних сегментах легких, обусловленное поражением легочной ткани микобактериями. При морфологическом исследовании материала выявляется большое количество грануляционных клеток, макрофагов. Организм постоянно борется с возбудителем туберкулеза легких, поэтому динамика нарастает медленно. Только при просмотре серии снимков органов грудной клетки на протяжении 3-6 месяцев удается выявить некоторые изменения.
При длительном сохранении туберкулезного поражения прослеживается возможно формирование кальцинированного очага. В места казеозной деструкции откладываются соли кальция. Так происходит мумификация возбудителя, что предотвращает повторное инфицирование легочной ткани.
Кальцинированные очаги в легких – это не только проявления туберкулезной инфекции. Встречаются при хронической пневмонии, глистных инвазиях, фиброзирующем альвеолите (Хаммена-Ричи).

Цифровая рентгенограмма: милиарный туберкулез, очаги с обеих сторон
Очаг Гона – это редкая форма инфекции в настоящий промежуток времени. Из-за бесконтрольного использования антибиотиков микроорганизмы получили резистентность к антибиотикам. При лечении этими препаратами других заболеваний обеспечивается определенная активность химического соединения на микобактерии туберкулеза. Полностью бактерии не погибают. Если микроорганизмы не обладают мультирезистентностью, под влиянием антибиотикотерапии пневмонии, бронхитов, других заболеваний человек останавливает активное прогрессирование туберкулеза, не подозревая об этом.
Только при выполнении очередной флюорографии выявляется специфический очаг на верхушке (кальцинированные, плотные, фиброзные, интенсивные, обызвествленные).
Плотные очаги в легких при синдроме очагового затемнения
Синдром ограниченного очагового затемнения включает единичные (до 5), множественные тени (более 6), размеры которых не превышают 1 см. При ограниченном расположении (до 2 межреберий) выставляется диагноз очагового туберкулеза, пневмонии.
Если область выходит за пределы 2-ух межреберий, говорят о диссеминированном процессе. Очаговое затемнение дифференцируется на первичное, вторичное. При заболеваниях с поражением легочной ткани патогенез синдрома сопровождается следующими патогенетическими механизмами:
• Вытеснение воздуха экссудатом, транссудатом;
• Рассасывание альвеолярного воздуха при дольковом ателектазе;
• Выталкивание воздуха субстратом снаружи альвеол;
• Гематогенные метастазы при отеке, инфаркте, туберкулезе;
• Лимфогенные метастазы (первичный туберкулез, болезни крови);
• Контактное поражение легочной ткани (периферический рак, аневризма).
Синдром очага Гона, полиморфного, фиброзного, интенсивного, обызвествленного прослеживается при опухолях, воспалении легочной ткани, сосудистых аномалиях.
Определение очаговой тени на снимке не всегда позволяет верифицировать морфологию, этиологический фактор.
При разных заболевания синдром очагового затемнения имеет рентгенологическое сходство. Удельный вес опухолевого, фиброзного, некротического, воспалительного очага незначительно отличается. Для дифференцировки градаций применяется компьютерная томография, позволяющая изучить плотность тени. Исследование позволяет четко верифицировать обызвествленные, кальцинированные, интенсивные и слабые затемнения.
Очаг Гона в легких на рентгеновском снимке при классическом состоянии четко визуализируется. Остальные нозологические формы не сопровождаются сопутствующими признаками, которые позволяют верифицировать нозологию.
Плотные очаги в легких – что это
Плотные очаги на рентгеновском снимке легких свидетельствуют либо о хронической инфекции, либо об излечившемся воспалительном, травматическом процессе. На месте длительного воспаления скапливается рубцовая ткань, формируется пневмосклероз, возникает карнификация при пневмонии. На рентгенограмме при всех этих нозологиях прослеживаются плотные (интенсивные) затемнения.
При наличии на снимке этих изменений клиническая картина на сопровождается выраженными изменениями. Синдром кальцификации, обызвествления, рубцевания может быть проявлением следующих нозологических форм:
• Опухоль;
• Аневризма;
• Ретенционная киста;
• Первичный рак;
• Очаговый туберкулез.
Только при диссеминации возникают признаки выраженной интоксикации:
1. Температура свыше 39 градусов;
2. Общая слабость;
3. Кашель с мокротой;
4. Боль в груди.
При воспалительном процессе прослеживаются лабораторные изменения: лейкоцитоз, ускорение скорости оседания эритроцитов. Для очагового туберкулеза характерны специфические клинические симптомы:
• Болевые ощущения в груди;
• Кашель;
• Раздражительность;
• Потеря аппетита;
• Слабость.
При туберкулезной инфекции анализ крови не сопровождается воспалительными изменениями. Для диагностики болезни требуется определение микобактерий туберкулеза в промывных водах бронхиального тракта. При малом периферическом раке, солитарных метастазах прослеживаются изменения в анализах крови.
При инфаркте легкого прослеживается синдром очагового затемнения, возникающий при тромбофлебите нижних конечностей. Клиника – кровохарканье, жалобы на боли в боку.
Плотные очаги в легких в большинстве случаев не требуют лечения, но прежде, чем прекратить лечения пациента требуется полноценная диагностика для подтверждения истинного синдрома очаговой тени. Убедитесь, что на снимке действительно объемное образование, которые занимает ацинусы. Аналогичную картину формирует переплетение сосудов, интерстициальные тяжи. Много информации дает полипозиционное (многоосевое) обследование. Даже традиционная рентгенография органов грудной клетки в прямой и боковой проекциях позволяет выявить округлый характер затемнения. На латеральном снимке удается выявить обызвествленные очаги плевры. При многопроекционном исследовании удается отличить внутрилегочные и плевральные кальцинаты.
При обнаружении на рентгенограмме очагового синдрома следует проводить дифференциальную диагностику между опухолями, туберкулезом, воспалением легких.
Фиброзные очаги в легких – что это
При воспалительных изменениях очаговая тень имеет среднюю интенсивность, неровные, размытые границы. При хронических воспалениях, фиброзном туберкулезе затемнения интенсивные с зазубренными, резкими краями.
Фиброзные отложения нарушают вентиляцию бронхиального тракта. Степень дыхательной недостаточности определяется объемом поражения.
Увеличение лимфоузлов, дорожка, круглая тень в легочной паренхиме – это чаще всего рентгенологические признаки рака.
Фиброзные полиморфные очаги могут прослеживаться при очаговой пневмонии с длительным течением. При постоянном разрушении клеток места деструкции рубцуются соединительной тканью, которая сохраняется на протяжении всей оставшейся жизни человека.
В заключением хотелось бы напомнить, что полиморфные очаги в легких – это не всегда проявление легочной патологии. Если синдром выявляется на прямой рентгенограмме, существует вероятность поражения плевры. Плевриты могут быть не только экссудативными, но и сухими. После заживления остаются кальцинаты, фиброзные очаги.
Синдром очагового затемнения в легких – это рентгенологическое проявление многих нозологических форм. Для дифференциальной диагностики применяется несколько методов.
Получите мнение независимого врача по Вашему снимку
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
Краткая характеристика
Очаг Гона является следствием первичного инфицирования организма человека микробактерией туберкулеза. Внешне он напоминает овальное образование, размер которого едва превышает 2 см. Структура представлена соединительной тканью, множественными отложениями кальция и коллагеновыми волокнами. Продолжительность формирования такой патологии составляет около 3 лет.
Развитие патологического процесса
Очаг Гона в легких — что это такое? Чтобы понимать суть патологии, необходимо подробно рассмотреть механизм ее зарождения.
Следствием проникновения микробактерии туберкулеза в организм становится активизация иммунной системы. Она начинает активно бороться с воспалением, ограничивая его от здоровых тканей лимфоцитами. Впоследствии из этих участков формируются гранулемы, в центре которых располагается участок казеозного некроза. Если заболевание на этом этапе диагностировано не будет, туберкулезные бугорки начинают объединяться и распространяться на лимфоузлы легкого. Таким образом образуется первичный туберкулезный комплекс. Он всегда включает в себя участок казеозного некроза и область активного воспаления вокруг.
Дальнейшее его развитие возможно 3 путями:
- переход в активную форму туберкулеза;
- полное рассасывание;
- обызвествление с возникновением очага Гона.
Заживление специфических гранулем может быть обусловлено их рассасыванием, а также процессами разрастания клеток из различных элементов. Перечисленные манипуляции выражаются в нескольких процессах. Это и рубцевание, и инкапсулирование (формирование стойкой оболочки), и обызвествление на фоне активного отложения кальция.
Чаще всего патологический очаг возникает в результате фиброзной трансформации. Гранулема прорастает соединительной тканью, а впоследствии образуется рубец. Одновременно с этим воспаление постепенно исчезает.
Клиническая картина
Процесс окончательного заживления первичного туберкулезного комплекса характеризуется большой продолжительностью. Это касается и очага Гона. Лечение и своевременная диагностика не оказывают должного воздействия на эту проблему.
Патологический процесс достаточно редко себя проявляет специфическими симптомами. Однако в процессе его зарождения у человека могут возникать следующие расстройства:
- слабость;
- незначительное повышение температуры;
- сухой кашель.
Перечисленные нарушения редко служат поводом для обращения к врачу. Чаще всего их игнорируют.

Особенности патологии у детей
Очаг Гона может развиваться как в детском организме, так и во взрослом. Однако у маленьких пациентов его клиническая картина характеризуется большей выраженностью. Это обусловлено несовершенством иммунной системы, которая еще плохо развита. Первичные туберкулезные комплексы практически сразу переходят в активный процесс.
Методы диагностики
Патологический процесс достаточно трудно поддается диагностике. Его невозможно выявить при обычном физикальном осмотре или лабораторными методами. Единственный вариант диагностировать недуг — провести рентгенологическое обследование. Сегодня оно доступно посредством МРТ и КТ.
Очаг Гона на рентгенограмме выглядит как затемненное образование с резкими очертаниями. Излюбленным местом локализации признаются нижние и средние зоны органа. Легочный рисунок при этом редко изменен, корень практически не расширен.
На разных этапах обызвествления структура очага может изменяться. Иногда она однородная, но преимущественно негомогенная.
Последствия для здоровья
Опасен ли очаг Гона? Осложнения после выявления патологического процесса выявляются в исключительных случаях. Обычно они продиктованы множественными образованиями и увеличенными их размерами. Среди наиболее распространенных осложнений встречаются следующие:
- фиброз/цирроз легкого;
- рецидив туберкулезной инфекции;
- смещение органов средостения.
Все перечисленные состояния, при условии отсутствия надлежащего лечения, влекут за собой нарушение полноценного функционирования легких. Следствием происходящих процессов считается возникновение дыхательной недостаточности.

Особенности терапии
Специфическое лечение очага Гона в легких не требуется. После подтверждения диагноза врач может дать ряд рекомендаций. Чаще всего это:
- полный отказ от курения;
- смена работы, если она связана с взаимодействием с химическими и токсическими веществами;
- дыхательная гимнастика;
- ежедневные прогулки на свежем воздухе;
- плавание в бассейне.
После выявления данного патологического процесса пациентам рекомендуется периодически проходить комплексное обследование, включая рентгенограмму. Такой подход позволяет оценить динамику прогресса, а при необходимости скорректировать действия врача и больного. Рекомендуется обследование проходить у одного специалиста.

Подведем итоги
Многие пугаются такого заболевания, как туберкулез. Оно имеет инфекционную природу. После заражения всегда следует длительный инкубационный период. Пациент может даже не предполагать о появившейся проблеме со здоровьем до тех пор, пока не пройдет плановое обследование организма. Речь идет в первую очередь о флюорографии. Некоторые и вовсе игнорируют данное исследование, ссылаясь на его низкую эффективность. На самом деле это не так.

Своевременное выявление первичного туберкулезного комплекса – трудная задача даже для современной медицины. Заболевание не имеет специфических признаков, а имеющиеся симптомы расцениваются как проявления ОРВИ или пневмонии.
Общая информация
Первичный туберкулезный комплекс (ПТК) – один из клинико-морфологических видов туберкулеза, развивающийся у ранее неинфицированных лиц. Свое название он получил из-за специфических изменений, одновременно происходящих в легочной ткани и близлежащих лимфоузлах. В редких случаях (не более 3.5% всех клинических наблюдений) наблюдается кишечная форма первичного туберкулезного комплекса.
ПТК возникает только при первичном контакте организма с микобактерией и встречается преимущественно у детей и молодых людей (пик заболеваемости – 1-5 лет). В казуистических случаях возможно развитие ПТК у лиц престарелого и старческого возраста. В этом случае заболевание рассматривается как рецидив латентного (скрытого, неактивного) туберкулеза, бессимптомно перенесенного в детстве.
Причины развития
Появление ПТК связано с инфицированием высоко вирулентными (заразными) микобактериями и особенностями сопротивляемости организма к инфекциям. Способствуют появлению первичного туберкулезного комплекса врожденные (генетически обусловленная недостаточность фагоцитоза, системы комплемента, клеточного и гуморального ответа) или приобретенные (ВИЧ-инфекция, тяжелые хронические заболевания) иммунодефицитные состояния.
Чаще всего ПТК возникает после длительного и тесного контакта с бактериовыделителем, после чего микобактерия из верхних дыхательных путей попадает в легочную ткань. В легком формируется очаг воспаления и последующего некроза, а микобактерии проникают в лимфатический сосуд. Вместе с лимфой они достигают внутригрудных лимфоузлов, где оседают и способствуют развитию специфического воспаления.
В редких случаях (11-15%) ПТК является следствием уже имеющегося туберкулеза внутригрудных лимфатических узлов. В этом случае микобактерии попадают в легочную ткань из пораженных лимфоузлов по лимфатическим сосудам или по близлежащему бронху. Этот механизм возникновения получил название ретроградного (обратного).
Кишечная форма ПТК связана с алиментарным (пищевым) заражением палочкой Коха (употребление в пищу молочных продуктов от инфицированного крупного и мелкого рогатого скота). Проникновение возбудителя в кишечник также может быть следствием проглатывания собственной мокроты с микобактериями при наличии активного легочного туберкулеза.
Механизм возникновения и морфология
После попадания микобактерии в легочную ткань начинается каскад реакций, характерных только для ПТК. Первичный туберкулезный комплекс состоит из следующих морфологических элементов:

Похожие компоненты первичного туберкулезного комплекса выделяют и при кишечной форме заболевания. В этом случае зона первичного аффекта локализуется в тощей или слепой кишке (другие отделы поражаются крайне редко). Здесь впоследствии формируется язвенный дефект, лимфангит и брыжеечный лимфаденит (воспаление лимфоузлов брыжейки кишки).
Благоприятное течение заболевания характеризуется обратным развитием и формированием очага Гона – зарубцованного участка легкого, окруженного соединительнотканной капсулой, где впоследствии могут откладываться соли кальция (процесс петрификации или кальцификации).
При неблагоприятном течении первичного туберкулезного комплекса происходит дальнейшее распространение микобактерий по бронхолегочной системе и перенос возбудителя с током крови в другие органы.
Возможные симптомы
Заболевание имеет острое или подострое течение. В первом случае болезнь появляется внезапно и имеют ярко выраженную клиническую картину. При подострой форме (более 90% всех случаев) первичного туберкулёзного комплекса симптомы появляются постепенно. Острое течение с обилием симптоматики характерно для детей, что связано с незрелостью их иммунитета и организма в целом.
Клинические проявления первичного туберкулезного комплекса складываются из трех основных синдромов:
- интоксикационного – защитная реакция организма на попадание в организм микобактерии;
- бронхолегочного – нарушение функции внешнего дыхания из-за поражения легочной ткани;
- токсико-аллергического – следствие воздействия на организм продуктов жизнедеятельности возбудителя.
Интоксикационный синдром проявляется слабостью, немотивированной усталостью, лабильностью (переменчивостью) настроения, головными или мышечными болями и постоянной субфебрильной или фебрильной температурой. Степень выраженности симптомов зависит от индивидуальных особенностей организма.
Бронхолегочный синдром зависит от распространённости поражения легочной ткани. Он характеризуется кашлем со скудной и трудноотделяемой мокротой, нарастающей одышкой и признаками дыхательной недостаточности (синюшность кожных покровов, учащение дыхания, непереносимость незначительных физических нагрузок). В редких случаях при наличии обширного участка казеозного некроза легочной ткани возможно появление кровохарканья.

Среди всех перечисленных симптомов нет ни одного специфического, то есть характерного только для ПТК. Заболевание имеет полиморфную (разнообразную) и стертую клиническую картину, что и обуславливает сложности при диагностическом процессе.
Диагностика и дифференциальная диагностика
Обследование пациента начинается с физикального осмотра. Данные пальпации (ощупывания) грудной клетки, перкуссии (выстукивания) и аускультации (выслушивания) легких скудные или отсутствуют. При поражении одного или нескольких сегментов легкого врач может выявить укорочение перкуторного звука и ослабление дыхания.
Вслед за общим осмотром начинается этап лабораторно-инструментальных исследований:
- анализы крови и мочи – характерно повышение СОЭ до 25 мм/ч и более, повышение уровня лейкоцитов с появлением незрелых форм;
- туберкулиновая проба – наблюдается гиперергическая реакция;
- рентгенологические методы – обзорная рентгенограмма органов грудной клетки, компьютерная томограмма;
- микроскопия мокроты, ее посев на среду Левенштейна- Йенсена (питательная среда для роста микобактерий туберкулеза) или проведение ПЦР-анализа отделяемого из бронхов для определения бактериовыделения.
На рентгенограмме легких можно определить не только локализацию и распространенность процесса, но и стадию заболевания. Рентгенологическая классификация стадий развития ПТК:

Дифференциальная диагностика проводится со следующими заболеваниями:
- пневмония;
- лимфогранулематоз Вегенера;
- лимфолейкоз;
- лимфосаркома средостения;
- доброкачественные опухоли средостения (тератомы и дермоидные кисты);
- увеличение вилочковой железы или ее злокачественные новообразования (тимомы);
- медиастинальная форма саркоидоза Бека;
- загрудинный зоб.
Причиной постановки неверного диагноза (ПТК чаще всего расценивается как пневмония) является отсутствие каких-либо характерных симптомов туберкулеза. Интоксикационный синдром и периоды повышения температуры интерпретируются врачами как последствия ОРВИ и ее осложнений, а сомнения в выставленном диагнозе появляются лишь после 10-14 дней неудачной антибактериальной терапии
Причиной неверной интерпретации результатов рентгенологического исследования является недообследование пациента. В спорных случаях помимо прямого снимка легких обязательно выполняется боковая рентгенограмма и компьютерная томограмма. Решающее значение для исключения пневмонии и постановки диагноза ПТК имеет анамнез заболевания (контакт с бактериовыделителем) и гиперергические реакции на туберкулин.
Лечение
Основу терапии заболевания составляет длительный (от 2 до 6-9 месяцев) прием противотуберкулезных препаратов. Начальный этап лечения детей проводится в стационаре, взрослые без признаков бактериовыделения могут проходить химиотерапию в амбулаторных условиях. Схему терапии (режим химиотерапии) и продолжительность лечения определяют индивидуально с включением тех противотуберкулезных средств, к которым выявлена чувствительность микобактерии по результатам микробиологического посева.
Детям противотуберкулезные средства назначаются в максимально допустимой для их возраста дозировке, которая требует ежедневной корректировки. Согласно федеральным клиническим рекомендациям ребенка следует взвесить и только затем рассчитать дозу препаратов на предстоящие сутки.
В состав комплексного лечения также входят санитарно-режимные мероприятия, лечебное питание с повышенной калорийностью, дыхательная гимнастика и вспомогательное лечение, направленное на предупреждение и устранение симптомов заболевания. С этой целью применяются препараты из группы НПВС (противовоспалительные), гепатопротекторы, иммуномодуляторы, седативные средства и кислородотерапия.
Прогноз и осложнения
Благоприятным исходом легочной или кишечной формы заболевания является заживление очага казеозного некроза, неблагоприятным – прогрессирование заболевания и распространение микобактерии по бронхолегочной системе и другим органам.
Самоликвидация очага туберкулезной инфекции происходит в несколько этапов:
- формирование на месте казеозной пневмонии соединительнотканного рубца в легком с прочной капсулой вокруг – очаг Гона;
- отложение солей кальция и петрификация дефектного участка;
- образование волокон из соединительной ткани по ходу пораженного лимфатического сосуда;
- рубцевание и кальцификация лимфоузла.

Формирование очага Гона – прогностически благоприятный признак, говорящий о стабилизации и ограничении инфекционного процесса. Он не требует никакого лечения или изоляции от общества, но пациент должен быть проинформирован, что при резком и стойком ослаблении иммунитета возможна реактивация инфекции и развитие вторичного легочного туберкулеза.
При отсутствии рационального лечения ПТК может перейти в хроническую форму с постоянными рецидивами и прогрессировать в фиброзно-кавернозный туберкулез. При ослабленном иммунитете или обширном поражении легочной ткани возможно распространение микобактерий по лимфе и крови с дальнейшим появлением новых очагов туберкулезной инфекции в соседних органах.
Заключение
ПТК является самой тяжелой формой первичного туберкулеза легких. Для заболевания характерно сочетанное поражение легочной ткани, лимфатических сосудов и узлов с формированием участка казеозной пневмонии. Скудность и неспецифичность симптомов обуславливают позднюю диагностику и лечение болезни. Первичный туберкулезный комплекс может и самостоятельно перейти в неактивную форму, но без рациональной терапии возможны осложнения в виде хронизации процесса или быстрого распространения микобактерий по организму, особенно у детей и лиц с ослабленным иммунитетом.
Туберкулез - это инфекционное заболевание, именуемое также "чахоткой" и известное с глубокой древности. Инфекция туберкулеза передается воздушно-капельным путем и в большом количестве существует и в наше время, однако для ее передачи необходимо долгое и неоднократное нахождение рядом с больным человеком, а также сниженный иммунитет.
На начальном этапе заболевания характерно появление такого комплекса в легких, как очаг Гона.
Как происходит заражение?
Как только туберкулезная палочка попадает в организм человека, начинается воспаление.
Происходит это очень медленно. Так как организм еще не успел выработать способов борьбы с бактериями, инфекция распространяется достаточно легко. При этом формируется первичный ограниченный очаг воспаления в легком. Параллельно может начинаться развитие воспаления в лимфатических сосудах, так называемый лимфангиит. После заживления первичного очага воспаления пораженная зона кальцинируется и затвердевает. Образуется очаг Гона.
Что это такое?
Итак, первая стадия туберкулеза заканчивается, когда появляется очаг Гона в легких. Что это такое - рассмотрим подробнее.
Это небольшое гранулематозное воспаление, которое можно увидеть на рентгенограмме, если оно уже начало обызвествляться и выросло до больших размеров.
Обычно первичный очаг формируется на периферии легкого, как правило, в среднем или нижних отделах. Одновременно могут поражаться лимфоузлы, что не всегда сразу заметно. Обычно очаг Гона проходит, не причиняя пациенту беспокойств в дальнейшем. Однако в некоторых случаях инфекция из него распространяется дальше по всему телу и наступает вторая стадия туберкулеза, гораздо более сложная.
Клиническая картина
Первичный очаг может начинаться остро, постепенно, но у большинства людей проходит бессимптомно. Клиническая картина заболевания в основном зависит от выраженности морфологических изменений и размеров пораженной зоны. У детей также может возникнуть очаг Гона. Симптомы его зависят от возраста. У малышей от рождения до 6-7 лет наибольшая склонность к скоротечному развитию процесса, ввиду особенностей строения дыхательной системы и легких.
При остром начале заболевания преобладают симптомы интоксикации, повышается температура тела. При постепенном больные от нескольких недель до месяца могут не подозревать о заражении.
При осмотре детей обращают внимание на увеличенные периферические и внутригрудные лимфатические узлы, параспецифические реакции. Важным показателем является специфическая реакция на пробу Манту.
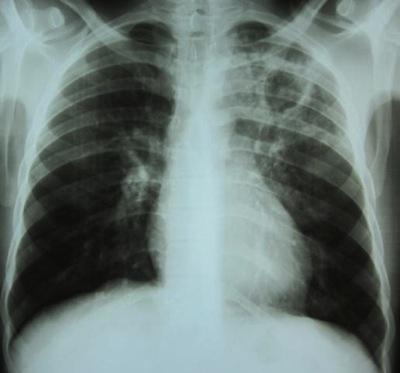
У взрослых пациентов замечено укорочение легочного звука, жесткое или ослабленное дыхание, возможны хрипы. В анализе крови наблюдается лейкоцитоз.
Терапия
Людям, у которых врачи установили очаг Гона, лечение, как правило, назначают в виде туберостатической терапии. Назначают антибактериальные препараты первого ряда (изониазид, фтивазид и другие), препараты изоникотиновой кислоты, стрептомицин.
После антибактериального лечения достаточно быстро исчезают симптомы заболевания, прекращается кашель и выделение мокроты. Для эффективной терапии очень важно как можно раньше диагностировать заболевание, а также выявить устойчивость микобактерий к определенным препаратам.
Антибактериальная терапия проводится регулярно, курсами в течение одного или полутора лет. При появлении температуры симптоматическое лечение направлено на ее снижение.
Дополнительно следует ввести режим питания и отдыха, обязателен прием поливитаминов, поддержание иммунитета.
Исход
Существует немало людей, получивших диагноз "очаг Гона в легких". Что это заболевание легко поддается лечению, знают немногие. Однако исход терапии может быть трех видов:
- Благоприятный - специфические изменения в легких полностью рассасываются. Это происходит при незначительных воспалениях в лимфоузлах и своевременном лечении.
- Относительно благоприятный - образование кальцинатов на месте поражения и в лимфатических узлах. Происходит при поздней диагностике и наличии значительных изменений.
- Неблагоприятный - переход первичного туберкулезного комплекса во вторичный.
Таким образом, можно сделать вывод о том, что ранняя и грамотная диагностика, а также своевременно назначенное лечение могут привести к благоприятному исходу пациентов даже с таким тяжелым заболеванием, как туберкулез легких.
Читайте также:


