Малярия кто создал вакцину

Ученые объявили о создании мощной и безопасной вакцины против малярии. Для этого они изменили всего три гена в геноме возбудителя этой болезни. Первые экспериментальные проверки новой вакцины продемонстрировали ее высокую эффективность, так что, возможно, давняя мечта врачей о противомалярийной вакцине, наконец, близка к исполнению.
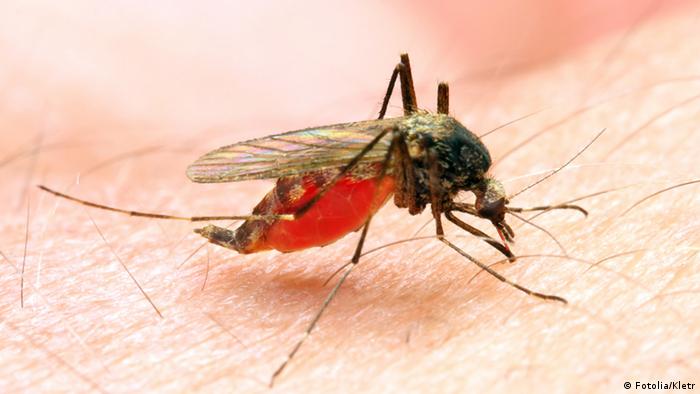
Малярией ежегодно заболевает более 200 миллионов человек, преимущественно в тропических и субтропических странах. Более 400 тысяч заболевших погибает. Наиболее страдают от малярии жители Африки и Юго-Восточной Азии. Вакцина от этой болезни смогла бы спасти множество жизней, но создать ее крайне трудно из-за биологических особенностей ее возбудителя – одноклеточного существа малярийного плазмодия.
Напомним, что болезнь человека вызывают четыре представителя рода плазмодий: Plasmodium vivax, Plasmodium falciparum, Plasmodium ovale и Plasmodium malariae. До 90 % случаев заболевания приходится на долю одного из них – Plasmodium falciparum.После укуса малярийного комара, проникшие в организм человека плазмодий с током крови попадают в печень, и внедряются в ее клетки. На это им требуется всего около получаса. Внутри клеток печени плазмодии многократно делятся. Спустя некоторое время новое поколение плазмодиев проникает уже не в клетки печени, а в эритроциты. Внутри эритроцитов они продолжают делиться, пока клетки крови не разрываются и переполнившие их эритроциты выходят наружу, в плазму крови. Происходит это синхронно и с четкой периодичностью, в зависимости от вида плазмодия раз в 48 или 72 часа. Именно в эти моменты у больного наступает приступ: повышается температура, появляется озноб и так далее. Клетки плазмодия вновь проникают в эритроциты и процесс многократно повторяется. Наконец, плазмодии прерывают цикл бесполого размножения и образуют клетки половой стадии – гаметоциты. Они остаются внутри эритроцитов до тех пор, пока им не посчастливится попасть в кишечник малярийного комара, укусившего больного человека. В организме комара гаметоциты сливаются, образовавшиеся клетки вновь многократно делятся и устремляются в слюнные железы насекомого, чтобы оттуда попасть в организм человека.
Иммунитет к малярии, всё равно естественный или искусственный, возникает с трудом. У переболевших людей устойчивость к возбудителю возникает, как правило, только после нескольких заражений. Причем их иммунитет действует не то что на один из четырех видов плазмодия, а лишь на определенный его штамм. Все дело в том, что плазмодий отличается высокой частотой мутаций. В результате структура белков на поверхности его клеток часто меняется, поэтому антитела, которые и обеспечивают иммунитет, перестают эти клетки распознавать.
Поэтому наиболее часто используемые средства борьбы с малярией направлены не на предупреждение заболевания, а на борьбу с уже проникшим в организм возбудителем (хинин, хлорохин, артемизинин). Также существуют методы, направленные на переносчиков малярии – комаров из рода анофелес. Например, при помощи редактирования генома комаров делают неспособными переносить малярию или же предлагают препараты, от которых комары, выпившие кровь, погибают. Большую роль в борьбе с малярией играют и такие профилактические средства, как репелленты и противомоскитные сетки.
Но ученые не прекращают попыток создать вакцину, которая бы позволила сделать невосприимчивыми к малярии сразу многих людей. Наиболее успешным примером до последнего времени была вакцина RTS,S/AS01, известная под коммерческим названием Mosquirix. Европейское агентство по лекарственным препаратам одобрило ее применение летом 2015 года. На данный момент это единственная лицензированная вакцина от малярии. Вакцина была задумана и создана в конце 1980-х годов бельгийскими учеными из компании SmithKline Beecham Biologicals (сейчас она носит название GlaxoSmithKline Vaccines). В дальнейшем в ее разработке участвовали ученые Военного института Уолтера Рида министерства обороны США, а финансированием занимались Фонд Билла и Белинды Гейтс и PATH.
В вакцине RTS,S/AS01 использован ген одного из белков Plasmodium falciparum, а также белковая оболочка вируса гепатита Б. После получения вакцины в организме начинают вырабатываться антитела, предотвращающие проникновение плазмодиев в клетки печени. Но эффективность вакцины RTS,S/AS01 невелика – она составляет от 27 % до 39 % при вакцинации младенцев. При этом вакцинировать пациентов нужно четыре раза. Но это лучшее, что могли предложить ученые, поэтому в 2018 году уже запланирована масштабная кампания по противомалярийной вакцинации в трех странах тропической Африки.
В эксперименте GAP был инъецирован подопытным мышам, который потом получили и полноценных плазмодиев. Мыши оказались полностью защищены от болезни. Затем ученые заразили GAP малярийных комаров. Десять людей-добровольцев дали себя укусить эти комарам (на долю каждого досталось 150 – 200 укусов). Ни у одного из участников эксперимента не возникло признаков малярии, а в их крови обнаружилось большое количество антител. Итоги работы опубликованы в журнале Science Translational Medicine.
Конечно, новый метод не решает проблемы изменчивости возбудителя малярии. Он по-прежнему привязан к конкретному штамму и его наиболее близким разновидностям. Но в первом испытании он показал значительно более высокую эффективность, чем главный конкурент. Есть у нового метода существенное преимущество и по сравнению с использованием плазмодиев, ослабленных радиацией. Радиоактивное излучение повреждает ДНК плазмодия в случайных местах, тогда как теперь ученые могут контролировать, чтобы были отключены именно нужные гены.
Но нельзя забывать, что от первого эксперимента до полного доказательства эффективности и безопасности новой вакцины лежит еще долгий путь, в котором потребуется проведения масштабных клинических испытания с большим количеством участников. Пока на первом десятке добровольцев была установлена только безопасность вакцины. Следующим этапом проверки должно стать заражение добровольцев, получивших вакцину, жизнеспособным штаммом плазмодия (в случае появления первых симптомов болезни участникам таких экспериментов, конечно, сразу дают противомалярийные препараты). Это испытание создатели вакцины запланировали на 2017 год.
Метод вакцинации через комариные укусы, который был применен в первом эксперименте, трудно будет реализовать, если вакцина станет использоваться для больших групп населения. Поэтому предстоит изобрести метод культивирования генетически ослабленных плазмодиев в лаборатории, чтобы сделать из них вакцину. Также Стефан Каппе не исключает, что у плазмодия будут отключены еще некоторые гены, если окажется, что в таком случае вакцина будет более эффективной.
Из года в год малярия уносит сотни тысяч жизней, но создать против нее эффективную вакцину до сих пор не удавалось. Теперь ученые сообщили о первом большом успехе на этом пути.
Согласно статистике Всемирной организации здравоохранения, ежегодно в мире 219 миллионов человек заболевают малярией, 660 тысяч - преимущественно дети моложе пяти лет - от нее умирают. Понятно, что исследователи разных стран давно и упорно работают над созданием вакцины против этого страшного паразитарного заболевания, однако до сих пор достичь успеха на этом пути им не удавалось.
Теперь в авторитетном научном журнале Science группа ученых представила экспериментальную вакцину, которая в принципе может обеспечить практически стопроцентную защиту от возбудителя малярии.
Концепция верная, а готовой к применению вакцины нет
Впрочем, ликовать рано, говорит известный американский иммунолог профессор Энтони Стивен Фаучи (Anthony Stephen Fauci), директор Национального института по изучению аллергий и инфекций в Бетесде, штат Мэриленд: "Эта статья - очень важный шаг, подтверждающий правильность концепции, но готовой к применению вакцины пока нет".
Ученым удалось доказать, что надежная прививка от малярии возможна, но до внедрения этой вакцины в практику еще очень далеко. Прежде всего, нуждается в совершенствовании метод ее получения, разработанный биотехнологической компанией Sanaria со штаб-квартирой в Роквилле, штат Мэриленд. Пока же он чрезвычайно трудоемок и, соответственно, очень дорог.
Выращивание комаров и извлечение плазмодиев вручную
Руководитель проекта Роберт Сидер (Robert Seder), глава секции клеточной иммунологии Исследовательского центра вакцин при Национальном институте по изучению аллергий и инфекций, поясняет: "Процесс начинается с того, что из яиц комаров рода Anopheles - тех самых, малярийных, - в лаборатории в стерильных условиях выращивают взрослых насекомых".
"Затем отбирают самок и кормят их кровью, в которой присутствуют возбудители малярии - паразитические простейшие вида Plasmodium falciparum, - продолжает Роберт Сидер. - Плазмодии размножаются в пищеварительном тракте комаров, а затем перемещаются в слюнные железы насекомых. Примерно через две недели там накапливается достаточное количество плазмодиев, после чего комаров подвергают радиоактивному облучению. Доза облучения подобрана так, чтобы плазмодии не погибли, но лишились способности инфицировать человека. Вот этих ослабленных плазмодиев, уже не вирулентных, но сохранивших свой обмен веществ, мы и использовали в качестве вакцины".
Чем выше доза вакцины, тем сильнее иммунитет
Плазмодиев извлекали из слюнных желез комара под микроскопом вручную, по одному. В одной порции вакцины содержится 135 тысяч плазмодиев, но для формирования действительно надежного иммунитета человеку требуется 5 таких порций - итого 675 тысяч плазмодиев.
Об этом свидетельствуют результаты клинических испытаний, в которых приняли участие 57 здоровых добровольцев обоего пола в возрасте от 18 до 45 лет, никогда не болевших малярией. 40 из них подверглись вакцинации по разным схемам, 17 составили контрольную группу. Сами по себе прививки не вызвали ни побочных эффектов, ни заболевания малярией, подтвердив этим свою безопасность. Затем каждого из добровольцев подвергли укусам пяти малярийных комаров, инфицированных плазмодиями того самого штамма, который использовался для получения вакцины.
"Из двенадцати не привитых заболели одиннадцать. Из семнадцати, получивших низкие дозы вакцины, заболели шестнадцать. Зато из пятнадцати, получивших высокие дозы, заболели лишь трое, причем из тех шести, кому была введена максимальная доза - пять порций, - не заболел вообще ни один, - рассказывает Роберт Сидер. - Тут корреляция совершенно очевидная: иммунитет зависит от дозы. Чем больше вакцины, тем надежнее защита".
Для массовых прививок внутривенное введение вакцины не годится
Эту зависимость подтвердили и лабораторные анализы: чем выше была доза вакцины, тем больше в крови подопытных присутствовало специфических Т-леток иммунной системы и антител.
Не вызывает сомнений, что потенциал у этой экспериментальной вакцины весьма высок, но над ее совершенствованием предстоит еще немало потрудиться. Ведь, помимо дороговизны и трудоемкости процесса изготовления, у вакцины есть и ряд других серьезных недостатков. Например, то, что она вводится внутривенно - в отличие от прочих вакцин, вводимых, как правило, подкожно или внутримышечно. Это существенно осложняет ее практическое применение, признает Роберт Сидер: "Внутривенная иммунизация годится, скажем, для путешественников, военного персонала и прочих групп риска, но проведение таким методом действительно массовых профилактических прививок, охватывающих целые страны и регионы Африки, едва ли возможно".
Поделиться сообщением в
Внешние ссылки откроются в отдельном окне
Внешние ссылки откроются в отдельном окне
Европа дала "зеленый свет" первой в мире вакцине от малярии. Долгожданное лекарство скоро смогут начать использовать в Африке.
Европейское агентство лекарственных средств дало позитивный отзыв на препарат "Москирикс" (Mosquirix), разработанный британской фармацевтической компанией GlaxoSmithKline. Теперь Всемирная организация здравоохранения изучит, насколько безопасно использование вакцины детьми, которые наиболее подвержены этой болезни.
Создания вакцины от малярии ждали в течение 30 лет, поэтому решение европейских экспертов встречено с большим воодушевлением.
Би-би-си приводит 10 фактов, которые помогут оценить значение этой новости
1. Во всем мире риску заболевания малярией подвержены 3,3 млрд человек. Треть из них живет в странах, где на тысячу человек приходится больше одного случая заболевания. Это значит, что больше миллиарда людей живет в условиях повышенного риска.
2. В 2013 году Всемирная организация здравоохранения зарегистрировала 198 млн случаев заражения малярией и 584 тысячи смертей от болезни. Тем не менее, реальное число случаев заражения и смертей может быть еще выше, поскольку далеко не все случаи регистрируются. ВОЗ предполагает, что реальное число заражений может достигать 283 миллионов, а смертей – 775 тысяч.
3. За последние 15 лет число случаев заболевания малярией снизилось на 30%, а число смертей упало на 47%. То есть по сравнению с началом XXI века сейчас от малярии гибнет в два раза меньше людей.
4. Малярией чаще болеют в бедных странах. Чаще всего болезнь встречается в государствах с низкими доходами населения и оказывает наибольшее влияние на незащищенные социальные слои. Малярия занимает шестое место в списке причин смертей в странах с низким уровнем жизни, где более 75% населения живет меньше чем на 2 доллара в день.
5. По данным ВОЗ, болезнь распространена в 106 странах. ВОЗ делит страны на несколько категорий в зависимости от того, насколько успешно им удается снизить смертность от заболевания.
6. Переносчиком инфекции служат комары из рода Anopheles. Однако возбудителем заболевания могут служить пять видов паразитов. Наибольшее число смертей вызывают паразиты Plasmodium falciparum. До сих пор малярию лечили сочетанием лекарств на основе артемизинина. Однако последние исследования показали, что Plasmodium falciparum научились сопротивляться лекарству; случаи резистентности к существующим препаратам были зарегистрированы в Камбодже, Лаосе, Мьянме, Таиланде и Вьетнаме.
7. До недавних пор малярию предотвращали борьбой с комарами-разносчиками инфекции. Для этого жители стран с повышенными рисками распространения заболевания распыляют у себя дома инсектициды (их действие сохраняется до шести месяцев). Однако в 2013 году доступ к такому способу борьбы с малярией имели всего 4% людей в мире (в 2014 году таких семей стало 5%). Некоторые страны, использовавшие этот метод, сообщали, что у насекомых растет уровень резистентности к инсектицидам.
8. Эксперты в области здравоохранения считают, что на борьбу с малярией выделяется меньше денег, чем стоило бы. ВОЗ предупреждает, что нехватка финансирования составляет примерно 2,4 млрд долларов.
9. Тем не менее, финансирование программ, направленных на предотвращение и лечение болезни в африканских странах, сейчас находится на самом высоком уровне за последние 10 лет. В регионе стали чаще использовать инсектицидные сетки, которые натягивают вокруг кроватей. В странах к югу от Сахары под такими сетками спит 44% населения – в начале 2000-х сетки были установлены в домах у 2%. Кроме того, удалось достичь прогресса в диагностике малярии. Теперь для этих целей используются быстрые диагностические наборы.
10. Число случаев заболевания среди детей в возрасте от 2 до 10 лет с начала 2000-х снизилось почти в два раза. Число смертей от малярии сейчас находится на самом низком уровне за всю историю - только по сравнению с 2013 годом количество смертей снизилось вдвое.
Вакцина от малярии: неужели да?
Ученые объявили о создании мощной и безопасной вакцины против малярии. Для этого они изменили всего три гена в геноме возбудителя этой болезни. Первые экспериментальные проверки новой вакцины продемонстрировали ее высокую эффективность, так что, возможно, давняя мечта врачей о противомалярийной вакцине, наконец, близка к исполнению.
Малярией ежегодно заболевает более 200 миллионов человек, преимущественно в тропических и субтропических странах. Более 400 тысяч заболевших погибает. Наиболее страдают от малярии жители Африки и Юго-Восточной Азии. Вакцина от этой болезни смогла бы спасти множество жизней, но создать ее крайне трудно из-за биологических особенностей ее возбудителя – одноклеточного существа, малярийного плазмодия.
Напомним, что болезнь человека вызывают четыре представителя рода плазмодий: Plasmodium vivax, Plasmodium falciparum, Plasmodium ovale и Plasmodium malariae. До 90% случаев заболевания приходится на долю одного из них – Plasmodium falciparum.После укуса малярийного комара проникшие в организм человека плазмодии с током крови попадают в печень и внедряются в ее клетки. На это им требуется всего около получаса. Внутри клеток печени плазмодии многократно делятся. Спустя некоторое время новое поколение плазмодиев проникает уже не в клетки печени, а в эритроциты. Внутри эритроцитов они продолжают делиться, пока клетки крови не разрываются и переполнившие их эритроциты выходят наружу, в плазму крови. Происходит это синхронно и с четкой периодичностью, в зависимости от вида плазмодия раз в 48 или 72 часа. Именно в эти моменты у больного наступает приступ: повышается температура, появляется озноб и так далее. Клетки плазмодия вновь проникают в эритроциты и процесс многократно повторяется. Наконец, плазмодии прерывают цикл бесполого размножения и образуют клетки половой стадии – гаметоциты. Они остаются внутри эритроцитов до тех пор, пока им не посчастливится попасть в кишечник малярийного комара, укусившего больного человека. В организме комара гаметоциты сливаются, образовавшиеся клетки вновь многократно делятся и устремляются в слюнные железы насекомого, чтобы оттуда попасть в организм человека.
Иммунитет к малярии, всё равно естественный или искусственный, возникает с трудом. У переболевших людей устойчивость к возбудителю возникает, как правило, только после нескольких заражений. Причем их иммунитет действует не то что на один из четырех видов плазмодия, а лишь на определенный его штамм. Все дело в том, что плазмодий отличается высокой частотой мутаций. В результате структура белков на поверхности его клеток часто меняется, поэтому антитела, которые и обеспечивают иммунитет, перестают эти клетки распознавать.
Поэтому наиболее часто используемые средства борьбы с малярией направлены не на предупреждение заболевания, а на борьбу с уже проникшим в организм возбудителем (хинин, хлорохин, артемизинин). Также существуют методы, направленные на переносчиков малярии – комаров из рода анофелес. Например, при помощи редактирования генома комаров делают неспособными переносить малярию или же предлагают препараты, от которых комары, выпившие кровь, погибают. Большую роль в борьбе с малярией играют и такие профилактические средства, как репелленты и противомоскитные сетки.
Но ученые не прекращают попыток создать вакцину, которая бы позволила сделать невосприимчивыми к малярии сразу многих людей. Наиболее успешным примером до последнего времени была вакцина RTS,S/AS01, известная под коммерческим названием Mosquirix. Европейское агентство по лекарственным препаратам одобрило ее применение летом 2015 года. На данный момент это единственная лицензированная вакцина от малярии. Вакцина была задумана и создана в конце 1980-х годов бельгийскими учеными из компании SmithKline Beecham Biologicals (сейчас она носит название GlaxoSmithKline Vaccines). В дальнейшем в ее разработке участвовали ученые Военного института Уолтера Рида министерства обороны США, а финансированием занимались Фонд Билла и Белинды Гейтс и PATH.
В вакцине RTS,S/AS01 использован ген одного из белков Plasmodium falciparum, а также белковая оболочка вируса гепатита Б. После получения вакцины в организме начинают вырабатываться антитела, предотвращающие проникновение плазмодиев в клетки печени. Но эффективность вакцины RTS,S/AS01 невелика – она составляет от 27% до 39% при вакцинации младенцев. При этом вакцинировать пациентов нужно четыре раза. Но это лучшее, что могли предложить ученые, поэтому в 2018 году уже запланирована масштабная кампания по противомалярийной вакцинации в трех странах тропической Африки.
В эксперименте GAP был инъецирован подопытным мышам, который потом получили и полноценных плазмодиев. Мыши оказались полностью защищены от болезни. Затем ученые заразили GAP малярийных комаров. Десять людей-добровольцев дали себя укусить эти комарам (на долю каждого досталось 150 – 200 укусов). Ни у одного из участников эксперимента не возникло признаков малярии, а в их крови обнаружилось большое количество антител. Итоги работы опубликованы в журнале Science Translational Medicine (Kublin et al., Complete attenuation of genetically engineered Plasmodium falciparum sporozoites in human subjects).
Конечно, новый метод не решает проблемы изменчивости возбудителя малярии. Он по-прежнему привязан к конкретному штамму и его наиболее близким разновидностям. Но в первом испытании он показал значительно более высокую эффективность, чем главный конкурент. Есть у нового метода существенное преимущество и по сравнению с использованием плазмодиев, ослабленных радиацией. Радиоактивное излучение повреждает ДНК плазмодия в случайных местах, тогда как теперь ученые могут контролировать, чтобы были отключены именно нужные гены.
Но нельзя забывать, что от первого эксперимента до полного доказательства эффективности и безопасности новой вакцины лежит еще долгий путь, в котором потребуется проведения масштабных клинических испытания с большим количеством участников. Пока на первом десятке добровольцев была установлена только безопасность вакцины. Следующим этапом проверки должно стать заражение добровольцев, получивших вакцину, жизнеспособным штаммом плазмодия (в случае появления первых симптомов болезни участникам таких экспериментов, конечно, сразу дают противомалярийные препараты). Это испытание создатели вакцины запланировали на 2017 год.
Метод вакцинации через комариные укусы, который был применен в первом эксперименте, трудно будет реализовать, если вакцина станет использоваться для больших групп населения. Поэтому предстоит изобрести метод культивирования генетически ослабленных плазмодиев в лаборатории, чтобы сделать из них вакцину. Также Стефан Каппе не исключает, что у плазмодия будут отключены еще некоторые гены, если окажется, что в таком случае вакцина будет более эффективной.
Но речь пойдёт не о ней. Попробуйте представить, о чем ещё можно было бы сказать, используя такой подход? Томить не будем: с некоторым допущением - о прививках.
Древнее, ещё древнее.
По-видимому, врач провёл связь между этим фактами, и решил привить коровью оспу мальчику. После смелого эксперимента мальчик тоже стал устойчивым к этой инфекции.
НА ФОНЕ ЭПИДЕМИОЛОГИЧЕСКОГО БЛАГОПОЛУЧИЯ
ЛЮДИ ЧАСТО ОТКАЗЫВАЮТСЯ ОТ ПРИВИВОК.
В ИТОГЕ ИНФЕКЦИИ, КОТОРЫЕ СЧИТАЛИСЬ
ИСКОРЕНЁННЫМИ, ВОЗВРАЩАЮТСЯ
В то время представители микромира ещё не были исследованы. Сам же метод широко распространяется по Европе, а позднее, благодаря ему, оспу ликвидируют в мировом масштабе.
Столетие спустя идею Дженнера развил и усовершенствовал Луи Пастер, создавший впоследствии прививку против бешенства.
Получается, XVIII век? Как оказалось, не совсем так. Ещё задолго до Дженнера и Пастера в Индии и Китае проводили так называемую инокуляцию - прививание здоровых лиц жидкостью из пузырьков больных лёгкой формой натуральной оспы. Методика была далека от совершенства: вирус, хотя и был менее опасным, иногда всё же приводил к смерти. Помимо этого бывало и так, что ошибочно вводился высокопатогенный возбудитель. Позднее подобный принцип прививания стали практиковать в Европе и Америке.
В начале XVIII столетия один из способов предохранения от оспы привезла из Турции на родину супруга английского посла.
В ранней истории вакцинопрофилактики упоминается и наша страна. В конце 60-х годов XVIII столетия в России побывал английский врач Т. Димсдаль. Его пригласили для проведения противооспенной прививки Екатерине II и её сыну Павлу.
Так кто же создал прививки? Как видим, ответить на этот вопрос не так-то просто. Однако именно благодаря работе Дженнера вакцинопрофилактика получила своё широкое распространение. Её принципы были позднее подхвачены и развиты другими учёными.
Что происходит с иммунитетом при внедрении в организм инфекции: от болезни к вакцинопрофилактике
После попадания патогена на него реагируют клетки иммунной системы. Составные части агента, воспринимаемые организмом как чужеродные, и вызывающие специфический ответ иммунной системы, называются антигенами. Продуктами ответа иммунитета являются антитела и иммунные клетки, способные атаковать возбудителя инфекции.
По-видимому, такой же принцип защиты интуитивно использовали предшественники Дженнера - с той разницей, что брался коровий, а не человеческий патоген. Сам Дженнер писал, что две эти разновидности оспы - это две формы одного и того же недуга, и перенесение коровьей оспы делает устойчивым к натуральной.
ПОСЛЕДНИЙ СЛУЧАЙ ИНФИЦИРОВАНИЯ
НАТУРАЛЬНОЙ ОСПОЙ ЕСТЕСТВЕННЫМ
ПУТЁМ БЫЛ ЗАФИКСИРОВАН В СОМАЛИ В 1977 ГОДУ
Изменить, но сохранить
В начале XX столетия появляются методы стабильного ослабления болезнетворных микроорганизмов. При этом исключался риск заболевания, но сохранялся эффект создания защиты.
Научный прогресс позволил получать вакцины, которые можно разделить на три группы:
- живые. Содержат ослабленный патоген, который не может вызвать болезнь, но стимулирует иммунитет;
- инактивированные. Содержат убитый патоген, либо его части;
- анатоксины - токсины бактерий в изменённой безвредной форме.
Дальнейшее развитие в области молекулярной биологии, генной инженерии дало возможность создавать молекулярные вакцины, которые содержат определённые белки либо белковые фрагменты патогенных возбудителей.
Читайте материал по теме: Непривитые дети – самые здоровые?
ДНК-вакцины. Принцип их работы заключается в следующем. В организм человека, которого собираются привить от какой-либо инфекции, вводится не сам возбудитель (ослабленный либо убитый) и не его антигены, а участок его нуклеиновой кислоты. Участок, специально подобранный - такой, по которому и образуется нужный белок-антиген. Иными словами, вводится носитель, в котором закодирована информация об антигене. Попав в клетку человека, эта нуклеиновая кислота начинает вырабатывать нужные белки. Эти вакцины находятся в стадии исследований. Существуют и иные подходы в технологии получения вакцин.
После прививки
Попав в ранее вакцинированный организм, у возбудителя нет шансов, поскольку атака начинается в максимально ранние сроки после его проникновения. А потому организм либо не заболеет совсем, либо перенесёт болезнь в лёгкой форме и без осложнений.
Практические результаты
У тех из наших читателей, кто родился в конце 70-х и позднее, наверняка уже не нет следа от противооспенной прививки. Знаете, почему?
Последний случай инфицирования натуральной оспой естественным путём был зафиксирован в Сомали в 1977 году. В следующем был зарегистрирован и последний случай лабораторного заражения. А в 80-м было объявлено о ликвидации этой инфекции. В Советском Союзе вакцинация была прекращена в 1978-1982 годах. Благодаря прививкам, к концу 70-х в США полностью победили полиомиелит.
Читайте материал по теме: Полиомиелит возвращается?
Миллениум
Нам всем нравится завершённость в проблемных вопросах. Тотальная ликвидация оспы - один из таких. Однако в начале 2000-х президент США Джордж Буш-младший отдал приказ провести прививочную кампанию против оспы среди всех военнослужащих. Причина - рассылка спор сибирской язвы (одна из особо опасных инфекций) и угроза использования оспы в качестве биологического оружия.
БЛАГОДАРЯ ПРИВИВКАМ, К КОНЦУ 70-х В США
ПОЛНОСТЬЮ ПОБЕДИЛИ ПОЛИОМИЕЛИТ
На сегодняшний день с исследовательскими целями с вирусом натуральной оспы по всему миру работают всего несколько лабораторий.
Только ли инфекция? Только ли профилактика?
Как оказалось, нет. Сегодня разрабатываются вакцины для лечения хронических инфекционных патологий (в частности, вызванных вирусами гепатитов B и C, папилломы, иммунодефицита человека), новообразований (меланомы, рака молочной железы или прямой кишки), аллергических или аутоиммунных заболеваний (рассеянный склероз, диабет I типа, ревматоидный артрит).
Уходя, болезнь оглядывается назад
Даже если ныне живущему и будущим поколениям и не придётся столкнуться с опустошительными эпидемиями прошлого, сегодняшняя ситуация также далека от идеальной. Всё также представляют опасность некоторые инфекции дыхательных путей, вирусный гепатит B и C, туберкулёз, малярия, а также сравнительно недавно появившиеся угрозы в виде вируса Эбола, ВИЧ, коронавирусов и ряда других патогенов.
Ситуация осложняется и тем, что на фоне эпидемиологического благополучия люди часто отказываются от прививок. В итоге инфекции, которые считались искоренёнными, возвращаются.
В СЕРЕДИНЕ 90-х В РОССИИ ПРОИЗОШЛА ВСПЫШКА
ДИФТЕРИИ. В РЕЗУЛЬТАТЕ "АНТИПРИВИВОЧНОЙ"
КАМПАНИИ ЗАРАЗИЛИСЬ БОЛЕЕ 100 ТЫС. ЧЕЛОВЕК,
НЕСКОЛЬКО ТЫСЯЧ ИЗ НИХ УМЕРЛИ
Предупредить? Да! Актуальное состояние вопроса
На сегодняшний день разработан и действует национальный календарь прививок. Он регламентирует периодичность вакцинации детей в зависимости от их возраста. В календаре предусмотрены прививки от таких инфекций, как вирусный гепатит B, туберкулез, полиомиелит, коклюш, столбняк и ряд других.
Вот как выглядит календарь сегодня:
Послесловие
Текст: Энвер Алиев
Министерство здравоохранения и социального развития Российской Федерации
ГОУ ВПО Первый московский государственный медицинский университет им И.М.Сеченова
Кафедра культурологии и истории медицины.
Курсовая работа на тему:
История открытия малярии
Студентки Семиглазовой Ксении
Преподаватель Бергер Е.Е.
Малярию вызывает паразит (простейшее) под названием Plasmodium, который передается через укусы инфицированных комаров. Попав в организм человека, паразиты размножаются в печени и затем инфицируют красные кровяные клетки (эритроциты).
Симптомы малярии, такие как лихорадка до 40 0С, головная боль и рвота, увеличение печени и селезенки, анемия, обычно появляются через 10-15 дней после укуса комара. При отсутствии лечения малярия может быстро приобретать форму, угрожающую жизни, в связи с нарушением кровоснабжения жизненно важных органов. Во многих частях мира у паразитов развилась устойчивость к целому ряду лекарств от малярии.
Основные меры по борьбе против малярии включают раннюю диагностику, своевременное и эффективное лечение адекватными противомалярийными препаратами; проведение противомалярийных истребительных и гидротехнических мероприятий, использование населением репеллентов и инсектицидов остаточного действия для борьбы с комарами-переносчиками заболевания и т.д.
Эти,на первый взгляд, всем известные факты о малярии были известны, безусловно, не всегда. Ученые доказали,что это опаснейшее заболевание возникло ок. 4-12 тыс.лет назад,но открыли причины возникновения и передачу через возбудителей только лишь в конце XIX века. Так кто же все-таки был первым ученым, кто сумел найти и описать механизм передачи малярии?
ИСТОРИЯ ОТКРЫТИЯ МАЛЯРИИ
Малярия известна человечеству с глубокой древности. В дошедших до нас древнейших китайских литературных памятниках и египетских папирусах приведены описания болезни, которая по своим проявлениям напоминает клинику малярии.
В истории маляриологии знаменательной датой является 1640 г., когда Хуан Дель Вего для лечения больного малярией с успехом применил настой коры хинного дерева, и только в 1816 г. Ф. И. Гизе получил из коры кристаллический хинин, а в 1820 г. Р. J. Pelletier, J. В. Caventon выделили алкалоид хинина в чистом виде.
Французский биолог и паразитолог Шарль Луи Альфонс Лаверан родился в Париже. Его предки по отцовской линии были врачами, а по материнской - офицерами. Отец Шарля, Луи Лаверан, был военно-медицинским инспектором и работал директором Эколь дю Валь-де-Грас. Следуя по стопам отца, Лаверан поступил в Императорскую военно-медицинскую школу в Страсбурге и в 1867 г. получил медицинский диплом. Во время франко-прусской войны он работал военным врачом. В 1874 г. он получил по конкурсу место заведующего кафедрой военной медицины и эпидемиологии в Эколь дю Валь-де-Грас. Через год молодой Лаверан написал трактат по военной медицине, в котором, в частности, уделил внимание малярии. Это заболевание редко встречалось во Франции, однако представляло серьезную угрозу здоровью французских солдат, служивших в Алжире. Поэтому, когда в 1878 г. истек оговоренный контрактом срок пребывания на посту заведующего кафедрой, армейские власти направили его в Алжир для изучения малярии. В течение первых двух лет работы в Алжире он изучал труды немецкого ученого Ахилла Келша. Предметом исследования этого ученого был темный пигмент, который постоянно обнаруживался в кровеносных сосудах, селезенке и печени лиц, погибших от малярии. Поскольку Келш занимался изучением мертвых тканей, он большее внимание уделял не развитию заболевания, а тем изменениям, к которым оно приводило. Однако он установил, что наличие темного пигмента служит ценным диагностическим признаком малярии. Лаверан подтвердил, что пигмент встречается именно при данном заболевании, и занялся изучением его роли в развитии малярии. В то время как Келш и другие ученые изучали темный пигмент в сухих окрашенных мазках крови, Лаверан исследовал свежую кровь больных малярией. Он отметил наличие лейкоцитов (белых кровяных телец), содержащих темный пигмент, однако обратил внимание также на светлые тельца, в которых также присутствовал темный пигмент.
Эти тельца не были похожи на обычные лейкоциты и по форме напоминали либо полумесяц, либо сферу. 5 ноября 1880 г. Лаверан взял кровь у молодого солдата во время приступа лихорадки. Ранее у этого же больного в крови он выявлял тельца в виде полумесяца, на сей же раз он обнаружил сферические образования. В дальнейшем он писал, что . Так Лаверан открыл возбудителя малярии. В 1896 г. он демобилизовался из армии и поступил в Пастеровский институт. В Пастеровском институте Лаверан наконец получил время и возможность для изучения других заболеваний, вызываемых простейшими микроорганизмами. Наиболее важные его труды этого периода посвящены трипаносомам - простейшим, попадающим к человеку через укусы кровососущих насекомых (мухи цеце). В 1907 г. Лаверану была присуждена Нобелевская премия. Малярия была, конечно, самым значительным из заболеваний, вызываемых простейшими, однако его работы по трипаносомам также имели немалое значение. Кроме Нобелевской премии, Лаверан был также удостоен медали Дженнера Лондонского эпидемиологического общества (1902) и премии Московского международного конгресса по медицине (1906). Он был членом Французской академии наук и Академии медицинских наук, а также иностранным членом Лондонского королевского общества, Общества патологов Великобритании и Ирландии, Эдинбургского королевского общества врачей и Лондонского общества врачей и хирургов.
Позднее были открыты другие виды плазмодиев: возбудители трехдневной и четырехдневной малярии - P. vivax и P. malariae (Golgi С, 1885 г.; Grassi G., Feletti R. 1890 г.), тропической - P. falciparum (H. А. Сахаров, 1889 г.; Marchiafava E. а., Сеlli А., 1890 г.; Welch W. Н, 1897 г.) и P. ovale - возбудитель малярии овале (Stephens J. W. R, 1922 г.).
В 1884 г. В. Я. Данилевский открыл возбудителей малярии птиц, создав тем самым необходимую лабораторную модель для изучения плазмодиев.
Систематическое положение возбудителей было определено в 1887 г. И. И. Мечниковым, который отнес их к типу Protozoa, сблизив их с кокцидиями.
В 1891 г. Д. А. Романовский разработал метод полихромной окраски малярийных плазмодиев, заложив основу лабораторной диагностики малярии и идентификации различных видов.
Все эти открытия послужили ступенью для дальнейшего изучения и новых исследований малярии.
В середине 1899 года двое соперничающих между собою и не особенно видных охотников за микробами доказали, что комар (определенный вид комара) является тайным преступником в деле распространения малярии.
Два человека разрешили эту проблему. Один из них, Рональд Росс, был ничем не замечательный офицер медицинской службы в Индии; другой, Баттиста Грасси, был довольно известный итальянский зоолог, специалист по червям, белым муравьям и угрям. Трудно сказать, кто из них больше сделал в этой области, потому что Росс, вероятно, не так легко разрешил бы эту задачу без Грасси, а Грасси, несомненно, долго бился бы понапрасну, если бы Росс своими исследованиями не дал ему руководящей идеи.
Читайте также:


