Географическое распространение малярийного плазмодия
Все споровики – паразиты и комменсалы животных и человека. Органоиды движения у них отсутствуют. Питание споровиков осуществляется за счет поглощения пищи всей поверхностью тела. Многие споровики — внутриклеточные паразиты. Они перетерпели наиболее глубокую дегенерацию. Споровики имеют сложный цикл развития со сменой полового и бесполого размножения. Бесполое размножение осуществляется путем простого или множественного деления – шизогонии. Половому процессу предшествует образование половых клеток гамет. Гаметы сливаются, а образовавшаяся зигота покрывается оболочкой, под которой происходит спорогония – множественное деление с образованием спорозоитов.
Малярийные плазмодии
— возбудители малярии. У человека паразитируют следующие виды малярийных плазмодиев: Plasmodium vivax — возбудитель трехдневной малярии, Plasmodium falciparum — возбудитель тропической малярии, Plasmodium malariae — возбудитель четырехдневной малярии, Plasmodium ovale — возбудитель овале — малярии, близкой к трехдневной.
Географическое распространение. Три первых вида широко распространены в тропических и субтропических климатических поясах, последний только в тропической Африке.
Локализация. Клетки печени, эритроциты крови.
Морфологическая характеристика. Различают: 1. Спорозоиты веретеновидной формы, подвижные. 2. Тканевые трофозоиты округлой формы, находятся внутри клеток печени. 3.Тканевые мерозоиты удлиненной формы, выходят из клеток печени в плазму крови. 4. Кольцевые трофозоиты – первая эндоэритроцитарная стадия, величиной 1-2 мкм в форме перстня, цитоплазма располагается по периферии, в центре крупная вакуоль. 5. Юные трофозоиты – эндоэритроцитарная стадия. Паразит занимает меньше половины эритроцита, увеличен объем цитоплазмы, вакуоль имеет маленькие размеры, выражены псевдоподии (стадия амебки). 6. Незрелый шизонт – эндоэритроцитарная стадия. Цитоплазма паразита занимает почти весь эритроцит, содержит несколько ядер. 7. Зрелые шизонты – эндоэритроцитарная стадия. Шизонт делится шизогонией. Внутри шизонта образуются мерозоиты. 8.Зрелые гаметоциты – эндоэритроцитарная стадия. Гаметоциты занимают почти весь эритроцит. Вакуоль и псевдоподии у гаметоцитов отсутствуют. Различают макрогаметоциты и микрогаметоциты. 9. Зрелые гаметы – образуются в желудке комара из гаметоцитов. Макрогаметоцит увеличивается в размере и превращается в макрогамету. В микрогаметоците происходит деление, в результате чего образуются 4-8 подвижных, жгутовидных микрогамет. 10. Оокинета – образуется из зиготы после копуляции макро и микрогамет, имеет удлиненную форму и способна двигаться. 11. Ооциста – образуется из зиготы под наружной оболочкой желудка комара. Ооциста округлая, покрыта капсулой, неподвижная.
Цикл развития. Представляет смену последовательных морфологических стадий в ходе онтогенеза паразита. Окончательным хозяином является комар р. Anopheles, а промежуточным человек. Комар является одновременно и переносчиком. Со слюной зараженного комара при укусе спорозоиты попадают в кровь, разносятся током крови по организму и попадают в печень.
Предэритроцитарная шизогония в клетках печени длится 1-2 недели. Из одного спорозоита, попавшего в клетку печени образуется от 2000 до 40000 мерозоитов.
Эндоэритроцитарное развитие начинается с проникновения мерозоитов из плазмы внутрь эритроцита, где происходит последовательная смена следующих стадий: кольцевидный шизонт, амебовидный шизонт, незрелый шизонт, зрелый шизонт, микро- и макрогаметоциты. Затем происходит разрушение эритроцитов, выброс продуктов жизнедеятельности паразита и мерозоитов в плазму крови. Сразу после выхода мерозоиты внедряются в новые эритроциты и цикл развития повторяется. При укусе больного человека комаром, гаметоциты попадают в желудок комара, где из них образуются гаметы, затем идет оплодотворение, образование зиготы, оокинеты, ооцисты и деление ооцисты с образованием спорозоитов.
Патогенное действие. У человека развиваются периодические приступы лихорадки, включающие в себя фазу озноба, фазу подъема температуры до 39-41 0 С и фазу спада температуры, сопровождающуюся потоотделением. Длительность приступов в среднем 6-12 часов. Интервалы между приступами составляют 48 или 72 часа в зависимости от вида плазмодия и совпадают с эндоэритроцитарными циклами развития паразита. Приступы обусловлены выходом токсических веществ в плазму крови после разрыва эритроцитов.
Диагностика. Микроскопирование окрашенных мазков или толстых капель периферической крови больного, исследование эритроцитов. Обнаружение эндоэритроцитарных стадий.
Профилактика: а) общественная – санитарно-просветительная работа; наиболее важным является выявление и лечение больных и паразитоносителей, так как резервуаром возбудителей малярии служит человек. Одновременно проводится борьба с переносчиками физическими, химическими и биологическими методами; б) личная — защита от укусов комаров.
Малярийные комары

Возбудители малярии относятся к типу простейших (Protozoa), классу Sporozoa, роду Plasmodium. Известно более 70 видов возбудителей малярии обезьян, грызунов, птиц и ящериц. У человека паразитируют 4 вида плазмодиев: P. vivax, P. ovale, P. malaria, P. falciparum.
Виды малярийных плазмодиев отличаются друг от друга морфологическими признаками, вирулентностью, длительностью инкубационного периода, эпидемиологическими характеристиками, чувствительностью к химиотерапевтическим препаратам.
Географический ареал малярии ограничен зоной распространения переносчиков - комаров рода Anopheles и температурой внешней среды, обеспечивающей завершение спорогонии в организме комара. В пределах одного географического ареала наблюдается неравномерность распространения болезни в зависимости от природных и социально-экономических условий.
Наиболее интенсивные очаги малярии сформированы в странах тропического и субтропического пояса. Пораженность населения Центральной Африки почти 100 % до настоящего времени, высока заболеваемость в странах Юго-Восточной Азии, Южной и Центральной Америки, островах Карибского бассейна, Океании.
Из четырех видов возбудителя малярии у человека наибольшее распространение имеет P.vivax. Он встречается в странах Северной и Восточной Африки, Юго-Восточной Азии, Латинской Америки, Средней Азии (Таджикистан, Узбекистан), Закавказья (Азербайджан), Дагестан. В странах Западной Африки, заселенной преимущественно негроидами, малярия vivax встречается редко, что объясняется генетически обусловленной врожденной невосприимчивостью африканских негров к P. vivax.
В России в настоящее время стойких местных очагов малярии vivax не зафиксировано. Регистрируются в основном завозные случаи малярии,, количество которых заметно возросло. Если в 1992 году было зарегистрировано 66 больных малярии vivax, то уже в 1997 году их количество достигло 793. В основном завоз осуществляется мигрантами из бывших республик СССР - Азербайджана, Таджикистана, Узбекистана, где сформировались стойкие очаги малярии vivax. За последние 6 лет в Таджикистане количество зарегистрированных случаев малярии возросло в 10 раз. По данным экспертов ВОЗ на 1998 год в отдельных регионах этой среднеазиатской республики до 70 % населения инфицировано плазмодиями малярии vivax.
Широкое распространение малярии vivax объясняется способностью Р. vivax развиваться в теле комара при более низких температурах окружающей среды (16-17° С). Кроме того, плазмодий может длительно в течение нескольких месяцев и даже лет сохраняться в организме хозяина в неактивном, дремлющем состоянии, в виде так называемых брадиспорозоитов или гипнозоитов.
Тропическая малярия в настоящее время в основном распространена в странах тропического пояса Западной и Центральной Африки. Ранее ее географический ареал достигал 45-50° северной широты и 20° южной широты. Тропическая малярия встречалась даже в некоторых районах Средней Азии, но с 1957 г. была ликвидирована. Однако в последние годы в Республике Таджикистан появились местные очаги тропической малярии. Это единственная территория в Европейском регионе ВОЗ, где имеется местная передача P.falciparum. Для средней полосы России такая опасность маловероятна из-за отсутствия тропических подвидов комаров рода Anopheles, способных быть переносчиками тропических штаммов P.falciparum. Несмотря на сравнительно ограниченный географический ареал P.falciparum обуславливает 50 % заболеваемости малярией в мире и 98 % всех летальных исходов.
Малярия, вызываемая P.malariae (четырехдневная малярия), в настоящее время встречается на африканском континенте и в некоторых районах Центральной и Южной Америки, странах Карибского бассейна, Юго-Восточной Азии. Во многих очагах тропической и трехдневной малярии возбудитель четырехдневной малярии отсутствует. Для ареала обитания P. malariae характерна гнездность, причем для данного вида также характерна территориальная разграниченность. Ранее на территории СССР четырехдневная малярия встречалась в республиках Азербайджан, Грузия, Молдавия, а также на территории Средней Азии, Поволжья, Северного Кавказа.
Для малярии ovale (P. ovale) характерны очаги в тропической зоне в основном в странах Западной Африки. Спорадические случаи заболевания встречаются в Новой Гвинее, Филиппинах и в Индокитае. Ограниченность ареала Р. ovale, связана с длительной спорогонией, проходящей при достаточно высоких температурах (15 дней при температуре 25̊С), низкой и непостоянной продукцией гаметоцитов, что уменьшает возможность заражения переносчика. Распространение инфекции в другие районы со сходными климатическими условиями ограничено отсутствием в них видоспецифичного переносчика из подвида Anopheles gambiae.
Плазмодий считается паразитирующим одноклеточным микроорганизмом, представляющим класс споровиков. У малярийного плазмодия непростой цикл развития. Укус инфицированного комара провоцирует формирование такого заболевания, как малярия. Эта патология характеризуется хроническим протеканием, провоцирует тяжелые последствия и несет опасность для человеческой жизни.
Малярийный плазмодий: краткая информация про микроорганизм

Малярийный плазмодий – это простейший микроорганизм, который относится к типу споровиков. Как правило, возбудители передаются человеку через укус комара рода Анофелес. Инфекцию переносит лишь самка насекомого.
У малярийного плазмодия в роли основного хозяина выступает непосредственно комар, в теле которого происходит половое размножение паразита. Промежуточным хозяином у микроорганизма считается человек. В организме последнего происходит бесполое размножение микроорганизма.
В зависимости от инкубационного периода и симптомов малярию классифицируют на виды, указанные в таблице.
Название заболевания
Описание
Возбудителем данного заболевания выступает плазмодий vivax. Инкубационный период зависит от функционирования иммунной системы и составляет от 7 дней до 15 месяцев. Приступы лихорадки повторяются каждые три дня
Инфицирование вызвано плазмодием malariae. Латентный период данного недуга составляет 3-6 недели. Приступы лихорадки повторяются каждые четвертые сутки
Является особо опасной разновидностью болезни. Возбудителем выступает плазмодий falciparum. Инкубационный период длится 9-16 дней. Протекает с постоянными приступами лихорадки, которые продолжаются 1-1,5 сутки с несколько часовым перерывом
Возникает в результате осложнения тропической малярии. Недуг протекает с каждодневным значительным повышением температуры, повышенной сонливостью и сильными головными болями. Человек может находиться в бредовом состоянии. Церебральная малярия опасна летальным исходом
Возбудитель – плазмодий ovale. Латентный период составляет 10-21 день. Приступы лихорадки повторяются каждые вторые сутки
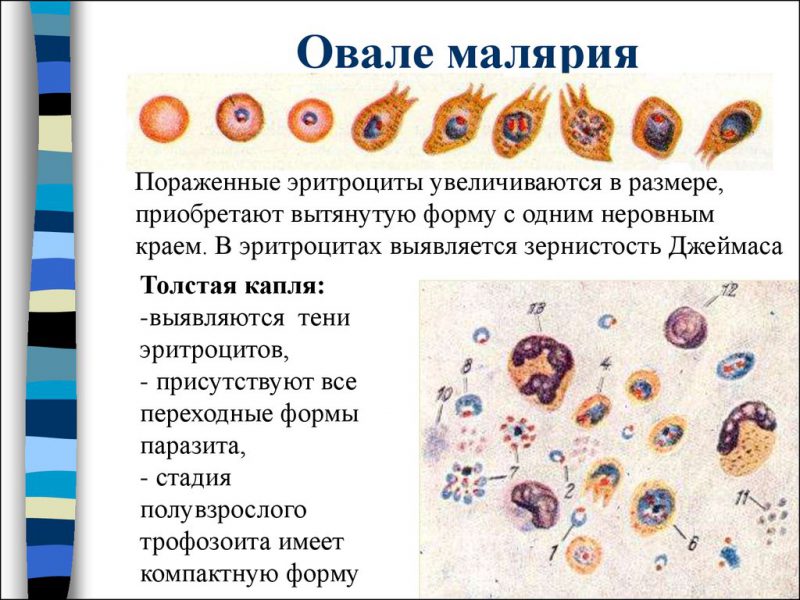
Малярия, вызванная плазмодием – это антропонозное заболевание, поражающее лишь человеческий организм.
Бесполые формы плазмодия имеют строение кольца с компактным ядром. Вакуоль окружена голубой цитоплазмой. При дальнейшем развитии у амебовидного шизонта стают заметны вытянутые ложноножки, расположенные в беспорядочном порядке. Происходи уменьшение вакуоли. Взрослый шизонт характеризуется отсутствием вакуоли и крупным ядром.
В результате многоразового деления возникают мерозоиты также обладающие ядром и цитоплазмой.
Этапы развитие плазмодия
Весь жизненный цикл развития малярийного плазмодия разделяют на последующие стадии:
- Размножение микроорганизма в организме человека.
- Перерождение в организме главного хозяина – насекомого.
Это почти одинаковые части, проходящие в различных организмах.
В теле человека жизненный цикл плазмодия совершается по схеме:
- При укусе человека через слюну насекомого в кровь попадают оплодотворенные спорозоиты и двигаются в печень. Здесь спорозоиты трансформируются в трофозоитов и шизонтов. В тканях печени они начинают активное бесполое размножение, которое носит название шизогония. В результате данного процесса спорозоиты становятся мерозоитами. Последние проникают в красные кровяные тельца, впитывают гемоглобин и продолжают активное размножение.
- Далее мерозоиты, разрушают клетки крови, оставляют их и внедряются в другие эритроциты. Эта стадия развития проходит с определенной цикличностью. У зараженного при этом отмечаются приступы лихорадки, сопровождающиеся ознобом и повышенной температурой. Данный процесс не прекращается пока мерозоиты не достигают необходимого количества.
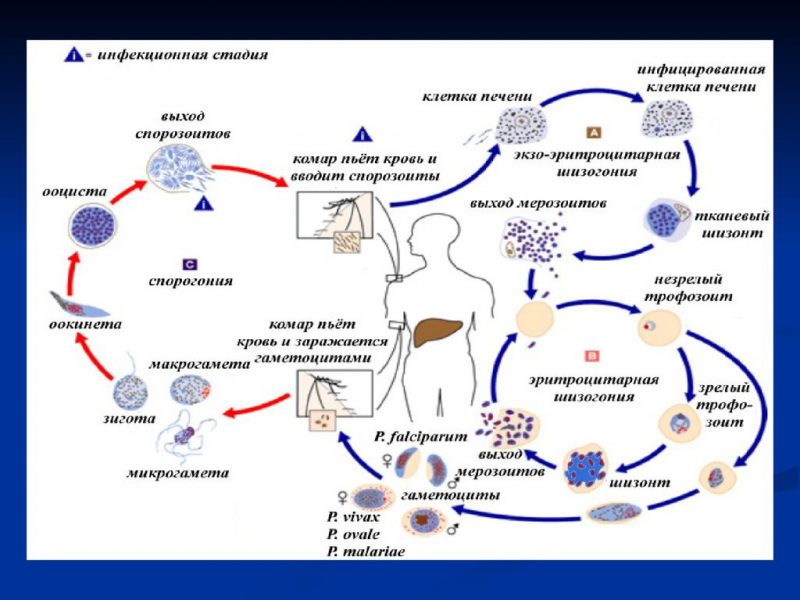
После этого жизненный цикл плазмодия переходит в стадию, на которой формируются гаметоциты.
Для спорогонии, плазмодий должен поменять хозяина и попасть в пищеварительную систему комара. Во время укуса комаром человека в организм насекомого проникают гаметоциты. В теле комара они разделяются на макро и микрогаметоциты. Первые преобразуются в женские половые клетки, а последние – в мужские. Каждый из этих видов характеризуется одинаковым хромосомным набором.
Далее в результате воссоединения разнополых гамет возникают зиготы плазмодия. Последние отличаются хорошей подвижностью. Диплоидные клетки закрепляются на мускульных стенках желудка Анофелеса и формируют спороцисты. В это время митоз не прекращается. В некоторый момент происходит разрыв защитной оболочки и все спорозоиты, попадая в тело пробираются в слюнные железы насекомого.
Диагностика заболевания
Предварительный диагноз ставят при обнаружении увеличенной в размерах селезенки и печени, а также регулярных приступах лихорадки. Для подтверждения диагноза проводят мазок крови. Забор крови для анализа делают из пальца. Изучение мазка проводится на стерильном стекле под микроскопом.
Важно своевременно выявить возбудителя заболевания, чтобы избежать дальнейшего распространения инфекции.
Признаки инфицирования
Малярия считается паразитарным заболеванием инфекционного характера, протекающим со:
Латентный период составляет приблизительно неделю. Приступы лихорадки начинаются в период, когда мерозоиты оставляют эритроциты.
Малярия характеризуется острым течением: повышается температура, пациента мучает сильный озноб. Последний, через час сменяется на жар. Температура иногда поднимается выше 40С. Человек может бредить, его мучают сильные головные боли. Через определенный период температура внезапно снижается, человек ослабевает, его мучает повышенная сонливость. В зависимости от вида малярии такие приступы повторяются через определенный период.
Лечение
При подозрении или обнаружении малярии пациент срочно подлежит госпитализации в инфекционное отделение.
Медикаментозное лечение включает прием следующих препаратов:
- Противомалярийных средств природного происхождения: Хинина и Артемизина.
- Сульфамидных препаратов.
- Антибактериальных средств: макролидов и тетрациклинов.
- Антифолиевых препаратов: Пириметамина.
- Синтетических средств: Радохина, Плаквенила и Примахина.
- Комбинированных лекарственных препаратов: Фансидара.

Схема лечения неосложненной формы малярии указана в таблице.
Форма малярии
Медикаментозные средства
Трехдневная и четырехдневная малярия
Комплексный прием Делагила и Примахина
Тропическая малярия
Фансидар, назначается в случае устойчивости плазмодия к Делагилу, Примахин в комплексе с Делагилом
А также медикаментозная терапия включает прием следующих препаратов:

Питание больного должно быть дробным.
Возможные осложнения
При отсутствии правильно или своевременного лечения могут развиться следующие осложнения:
От малярии каждый год умирает до 3 млн людей. Наиболее опасной считается тропическая форма недуга.
Профилактика
Современная медицина, к сожалению, еще не разработала противомалярийную вакцину. По этой причине очень важным моментом считается профилактика. В эндемичных местностях проводится истребление комаров с использованием инсектицидов. В качестве индивидуальной защиты от комаров Анофелес служит одежда, прикрывающая все тело и применение разных репеллентов.
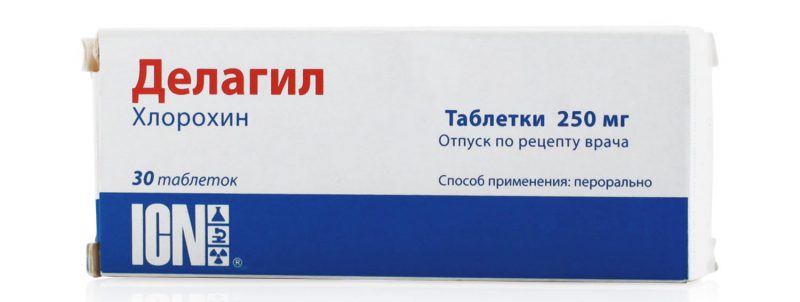
Фармацевтика выпускает препараты, которые рекомендуется принимать в целях профилактики перед отправлением в города, с распространением малярии. Одним из таких средств считается Делагил.
Лекарство противопоказано людям, страдающим:
Кроме того, прием препарата запрещен женщинам в период вынашивания ребенка и детям в дошкольном возрасте. Врачи рекомендуют продолжать прием Делагила еще на протяжении месяца.
Малярийный плазмодий является одноклеточным паразитарным микроорганизмом, провоцирующим такое опасное заболевание, как малярию. У данного паразита довольно сложный цикл развития, требующий замены хозяев. Основным хозяином считается комар Анофелес или малярийный. Человек играет роль промежуточного хозяина. Малярия – это очень опасное заболевание с тяжелым протеканием. В некоторых ситуациях недуг угрожает жизни пациента.
Малярийные плазмодии: plasmodium vivax, p. malariae, p. falciparum, p. ovale- возбудители трехдневной, четырехдневной, тропической и овале малярии - антропонозов.
Географическое распространение - повсеместно, особенно часто в странах с тропическим и субтропическим климатом.
Локализация- клетки печени, эритроциты крови, эндотелий кровеносных сосудов.
Морфологическая характеристика. Различают:
1. Спорозоиты - образуются в желудке комара рода Anopheles в количестве около 10000 из одной ооцисты, проникают в гемолимфу и затем в слюнные железы комара. Это инвазионная для человека стадия. Спорозоиты веретеновидной формы, 11-15 мкм длиной и 1,5 мкм шириной, подвижные.
2. Тканевые трофозоиты - округлой формы, 60 -70 мкм в диаметре, находятся внутри гепатоцитов.
3. Тканевые мерозоиты - удлиненной формы, длиной 2,5 мкм и шириной 1,5 мкм, выходят из гепатоцитов в плазму крови.
4. Кольцевые трофозоиты - первая эндоэритроцитарная стадия, величиной 1 - 2 мкм в форме перстня, цитоплазма при окраске по Романовскому - Гимза голубая, расположена по периферии, в ней ядро интенсивно-красного цвета. Центр паразита занят вакуолью. "Кольцо" в зависимости от возраста и вида паразита занимает от 1/3 до 1/8 диаметра эритроцита. У P. falciparum может быть несколько колец в эритроците.
5. Юные трофозоиты - эндоэритроцитарная стадия. Паразит занимает меньше половины эритроцита, увеличен объем цитоплазмы, в ней мелкие зерна пигмента, вакуоль имеет маленькие размеры. У P. vivax выражены псевдоподии.
6. Полувзрослые трофозоиты - эндоэритроцитарная стадия. Паразит занимает более половины эритроцита, 4 - 5 мкм в диаметре, в цитоплазме много пигмента, вакуоль мала.
7. Взрослые трофозоиты - эритроцитарная стадия. Паразит занимает почти весь эритроцит, вакуоль отсутствует, в цитоплазме много пигментных гранул бурого, темно-бурого или черного цвета. У P. malariae они имеют лентовидную форму.
8. Незрелые шизонты - эндоэритроцитарная стадия. Цитоплазма паразита занимает почти весь эритроцит, содержит несколько ядер неправильной формы, пигмент концентрируется в 1 - 2 конгломерата.
9. Зрелые шизонты - эндоэритроцитарная стадия. Шизонт делится шизогонией. Внутри шизонта образуются мерозоиты. В зависимости от вида они достигают определенного числа в одном шизон-те (8-24). У P. vivax -12 -18, у P. malariae 6 -12, у P. falciparum 12 -24, у P. ovale 4 -12.
10. Зрелые гаметоциты - эндоэритроцитарная стадия. Гаметоциты занимают почти весь эритроцит. Вакуоль и псевдоподии у гаметоцитов отсутствуют, в цитоплазме есть крупные глыбки пигмента. Цитоплазма макрогаметоцита при окраске по Романовскому-Гимза голубая, ядро интенсивно-красное, расположено эксцентрично и составляет 1/8 -1/10 диаметра паразита. Цитоплазма микрогаметоцита окрашивается в бледно-голубой цвет, ядро в розовый цвет, диаметр ядра составляет 1/2-1/3 диаметра паразита.
11. Зрелые гаметы - образуются в желудке комара из гаметоцитов. Макрогаметоцит увеличивается в размере и превращается в макрогамету. В микрогаметоците происходит деление и эксфлагелляция (созревание), в результате чего образуются 4 - 8 подвижных, жгутовидных микрогамет.
12. Оокинета - образуется из зиготы после копуляции макро- и микрогамет, имеет удлиненную форму и способна двигаться.
13. Ооциста - образуется из оокинеты под наружной оболочкой желудка комара. Ооциста округлая, покрыта капсулой, неподвижная.
14. Гипнозоиты -обнаруживаются только в цикле развития у P. vivax и P. ovale. Они локализуются в клетках печени, способны к длительному персистированию и являются причиной рецидивов болезни.
Цикл развития представляет собой смену последовательных морфологических стадий в ходе онтогенеза паразита.
Инвазионная форма для человека - спорозоиты, инокулированные комаром в кровь при кровососании. Предэритроцитарное развитие происходит в гепатоцитах человека 1 - 2 недели. Тканевая шизогония дает от 2000 до 40000 мерозоитов из одного спорозоита, попавшего в гепатоцит. Эндоэритроцитарное развитие начинается с проникновения мерозоитов из плазмы внутрь эритроцита, где происходит последовательная смена следующих стадий: кольцевидный, юный, полувзрослый, взрослый трофозоиты, незрелый и зрелый шизонты. Плазмодий внутри эритроцита растет и делится шизогонией. Развитие паразита занимает 48 часов у P. vivax, P. ovale, P. falciparum и 72 часа у P. malariae. Затем происходит разрушение эритроцитов, выброс продуктов жизнедеятельности паразита и мерозоитов в плазму крови. Сразу после выхода мерозоиты внедряются в новые эритроциты. Эндоэритроцитарное развитие малярийных плазмодиев циклично. Гаметоцитогония происходит после нескольких эндоэритроцитарных циклов: часть мерозоитов, внедрившись в эритроцит, не образует шизонты, а превращается в незрелые половые формы - гаметоциты. Большинство гаметоцитов сохраняет свою инвазионность для комара несколько часов после созревания, у P. falciparum они способны инвазировать комара от 3 суток до нескольких недель. В теле самки комара рода Anopheles - переносчика малярии, происходят: гаметогония (образование микро- и макрогамет из гаметоцитов), спорогония, включающая в себя половой процесс - копуляцию (слияние микро- и макрогамет) с последовательным образованием зиготы, оокинеты, ооцисты и деление ооцисты с образованием спорозоитов. Процесс развития в организме самки комара, окончательного хозяина плазмодиев, занимает 1 - 3 недели.
Патогенное действие. У больного развиваются периодические приступы лихорадки, включающие в себя фазу озноба, фазу подъема температуры до 39 - 41° С и фазу спада температуры, сопровождающуюся потоотделением. Длительность приступов в среднем - 6-12 часов. Интервалы между приступами составляют 48 или 72 часа в зависимости от вида плазмодия и совпадают с эндоэритроцитарными циклами развития паразита. Приступы обусловлены выходом токсических веществ в плазму крови после разрыва эритроцитов. В течение заболевания увеличиваются печень и селезенка, развивается прогрессирующая анемия. Наиболее злокачественный характер имеет тропическая малярия, характеризующаяся самой интенсивной интоксикацией и поражением кровеносных сосудов мозга.
Источник заражения - больной человек или паразитоноситель.
Диагностика. Микроскопирование окрашенных по Романовскому - Гимза мазков или толстых капель периферической крови больного, исследование эритроцитов. Обнаружение эндоэритро-цитарных стадий и мерозоиты в плазме.
Профилактика:
а) общественная - санитарно-просветительная работа; наиболее важным является выявление и лечение больных и паразитоносителей, так как резервуаром возбудителей малярии служит человек. Одновременно проводится борьба с переносчиками физическими, химическими и биологическими методами;
Пораженность малярией разных возрастных групп неодинакова в разных очагах малярии. По малярийным индексам в детских группах и среди взрослых можно судить о степени эндемичносги данной местности, а по изменению их при проведении противомалярийных мероприятий — об эффективности последних. Однако при осуществлении программ ликвидации малярии, когда передача прервана и остаются единичные случаи, невозможно вычислять малярийные индексы и приходится давать оценку по абсолютным числам лиц, выявленных при обследовании населения на малярию, имеющих тот или иной признак малярии.
Анализ условий, способствующих увеличению контакта населения с комарами, имеет важное значение: некоторые виды профессиональной деятельности, связанные с постоянным пребыванием вблизи очагов выплода комаров, например такие, как работы на строительстве разного рода объектов, особенно водохранилищ, работа на водном транспорте, рыбных промыслах, торфяных разработках, при возделывании риса и др.; эта работа протекает вблизи водоемов, и рабочие поселки часто расположены также вблизи водоемов, а при отсутствии в этих поселках домашних животных фактор зоопрофилактики (отвлечение комаров животными), как правило, не имеет места. В прошлом в СССР заболеваемость подобных контингентов была очень высока. В настоящее время в случае заноса малярии в таких поселках больше шансов на возобновление малярии, поэтому эпидемиологический надзор должен быть особенно тщательным.
Хотя целенаправленная борьба с малярией началась только в текущем столетии, она существенно изменила картину мирового распространения этого заболевания. Значительные ранее эндемичные по малярии территории оздоровлены от этой болезни. Современный ареал малярии, как он ни обширен, является остаточным.
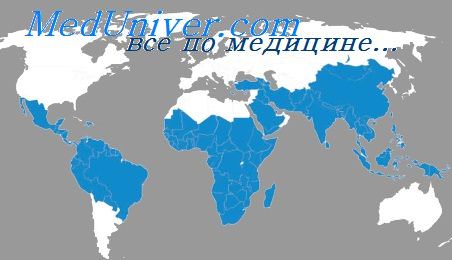
Сводные материалы о распространении малярии в странах мира приводятся в 3 томах Global Epidemiology (1944, 1951, 1953), в 2 томах Malariology (1949), в Медицинской энциклопедии, в обзорах А, Я. Лысенко (1950), А. И, Якушевой (1956), М. Г. Рашиной (1956, 1959).
Ареал малярии в прошлом. Максимальных границ распространения малярия достигла между 1855 и 1922—1923 гг. (Pampana, Russell, 1955). В Северном полушарии ареал малярии достигал 49° в Северной Америке, 64° в Европе и Азии, в Южном полушарии —32° в Южной Америке, 31° в Африке и 20° в Австралии. По оценке Лиги наций число больных малярией на земном шаре в начале 30-х годов текущего столетия составляло примерно 700 млн. человек.
Границы ареала малярии в период его максимума были обусловлены главным образом природными факторами. Они определялись ареалом комаров рода Anopheles и количеством тепла, необходимым для созревания плазмодиев в комаре (В. Н. Беклемишев, 1959). Малярия отсутствовала в высокогорных, пустынных и полярных районах мира, а также на некоторых островах Тихого океана, куда не успел распространиться род Anopheles.
Распространение малярии является зональным: ареал ее простирался на все климатические пояса, кроме арктического. Но в пределах этой широкой зоны малярия распространена неравномерно как по территории, так и по интенсивности. Большинство интенсивных очагов малярии находится на низменных равнинах и в предгорьях. Разнообразные и устойчивые анофелогенные водоемы обеспечивают существование на равнинах мощных популяций самых различных видов Anopheles. С увеличением высоты над уровнем моря фауна Anopheles становится более однообразной, а численность комаров — более низкой. Начинает также сказываться неблагоприятное влияние понижающихся с высотой температур. Поэтому высотная граница малярии в большинстве стран не превышает 1000 м над ур.м.На больших высотах очаги малярии могли существовать, как правило, только з тропическом и субтропическом поясах. Таковы очаги в Боливии (2773 м), Кении (2591 м), Китае (2800 м) и Таджикистане (2850 м) (Moscoso-Carrasco, 1943 —см. Boyd, 1949; Russell, 1952; Tien Hao-Сгшеп, 1949; А. Д. Полумордвинов,1945). Самая низкая высотная граница распространении малярии зарегистрирована в районе Мертвого моря — около 400 м ниже уровня океана (Russell, 1956).
Основной хозяин малярийного плазмодия – комариная самка рода Anopheles. После ее укуса у человека развиваются приступы малярии, изнуряющие организм. Возникают опасные патологии: анемия, воспалительные процессы с поражением клеток печени, селезенки, почек. Что нужно знать о малярийном плазмодии для предотвращения заражения?
Характеристика
Что такое малярийный плазмодий? Это одноклеточный паразитирующий в тканях человека патогенный микроорганизм, поражающий клетки крови, печени, других органов тела.
В окружающей среде обитает пять видов паразитов, вызывающих разные формы малярии:
- plasmodium vivax вызывает малярию трехдневного типа,
- malariae — малярию четырехдневного вида,
- falciparum при укусе комара развивается малярия тропическая,
- ovale — тоже трех дневная овале малярия,
- knowlesi отличается 24-часовым циклом репликации, потому даже слабое инфицирование быстро переходит в тяжелое заболевание.
Люди, которые перенесли малярию, снимаются с диспансерного учета по истечении 3 лет после лечения, поскольку заболевание характеризуется рецидивами.
Источники малярийной инфекции
Малярийный плазмодий относится к типу Apicomplexa (класса Споровики). Комары с плазмодиями, опасными для человека, обитают в странах, где умеренные, тропические, субтропические климатические условия. Минимальная суточная температура, благоприятная для размножения + 16 градусов.
Источниками инфекционных заболеваний являются зараженные малярийными плазмодиями люди.
- укусы комаров Anopheles,
- процедуры переливания крови, инъекции,
- трансплацентарно — при беременности,
- от больных рожениц к детям.
Малярия отличается сезонным (летне – осенним) характером, что объясняется активизацией размножения комаров.
Ежегодно при наступлении теплых дней развиваются и заражаются новые популяции насекомых. Одновременно комары получают малярийный плазмодий при укусах людей – носителей паразита в зимние месяцы.
Где можно заразиться
Малярийный плазмодий – это микроорганизм, паразитирующий в условиях теплого климата. Наибольшую опасность представляют следующие страны и регионы:
- Бразилия, Вьетнам, Шри-Ланка, Индия, Колумбия, Европа.
- Малярийный плазмодий обитает на побережьях Средиземного моря и Красного.
- А также на Украине, в Таджикистане, Казахстане, Грузии, Азербайджане, Узбекистане.
- Отмечается наличие Зараженных комаров в Белоруссии, России.

Вспышки заболеваний наблюдаются повсюду, за исключением областей Антарктиды, при условии проживания в регионе больных малярией людей и комаров, зараженных плазмодием.
Массовые миграции народа из одной страны в другую, развитие туризма приводят к пандемии (эпидемиям) малярии, поэтому число людей, подвергаемых заболеваемости малярией в мире постоянно возрастает.
Развитие малярийного плазмодия
Стадии цикла малярийного плазмодия изначально протекают в организме комариной самки – это спорогония (при половом размножении), дальнейшее развитие паразитов продолжается в клетках крови и печени людей.
Рассмотрим как выглядит цикл развития малярийного плазмодия.

Промежуточным хозяином малярийного плазмодия является человеческий организм.
Комариная самка – это разносчик и основной хозяин малярийного плазмодия. Именно в ее организме развиваются спорозоиты, во время укуса проникающие в кровь, затем внутрь клеток печени человека, а также эритроцитов.
Две последующие стадии развития паразитов — шизогонии (тканевая и эритроцитарная) происходят внутри человеческого организма, где протекает бесполое размножение малярийного плазмодия, результатом которого является образование мерозоитов.
Что происходит на этой стадии развития:
- паразиты заражают клетки печени и слизистые сосудов;
- разрушают эритроциты, похищают питательные вещества;
- размножаются — образуют до 20 новых мерозоитов;
- образовывают половые гамонты, впоследствии попадающие в желудки комариных самок.
Малярийный плазмодий относится к опасным для здоровья болезнетворным паразитам. В процессе жизнедеятельности микроорганизмами выделяются ядовитые отходы, что приводит к интоксикации крови.
Новые комары становятся носителями малярии при укусе человека, в крови которого есть половые клетки плазмодия (гамонты). Цикл развития возобновляется:
- в желудке насекомого малярийные плазмодии оплодотворяются, развиваются;
- происходит их массовое размножение;
- комар снова кусает человека, заражая его плазмодием;
- идет последующее распространение по тканям организма людей.
Результатом является уничтожение красных кровяных телец, приводящие к изнуряющим приступам малярии.
Симптомы заражения и диагностика
Малярийный плазмодий имеет опасные свойства: поражает эритроциты, ткани сосудов и печени. От начала заражения до проявления признаков проходит примерно неделя – две. В редких случаях симптомы возникают спустя 5 – 11 месяцев. Основные признаки заражений:
- внезапное повышение до 39 градусов температуры, лихорадка, состояние озноба;
- боли в области головы, шеи, суставов, мышц;
- позывы тошноты, рвота;
- увеличение потоотделения;
- нарастающая слабость, усталость;
- побледнение (пожелтение) кожных покровов;
- отсутствие аппетита, отвращение к пище.
Симптомы схожи с ОРВИ, гриппом, но если человек недавно посетил страны, где благоприятная среда обитания малярийного плазмодия, нужно срочно посетить врача и немедленно пройти исследование крови на биохимический состав.
Современные методы диагностики: тест RDT и ПЦР являются более точными для определения антител, а также генетического материала малярийного плазмодия у человека.
Профилактика
Важным условием проведения мероприятий против распространения малярии является своевременное выявление больных с помощью анализов, а также незамедлительное лечение их в стационаре.
Кроме того, используются следующие действия по предупреждению размножения малярийного плазмодия:
- Осушение болот, обеззараживание водоемов.
- Уничтожение комаров репеллентами.
- Защита жилых и общественных помещений специальными сетками.
- Дезинфицирующая обработка предметов и инструментов для медицинских инъекций.
Эффективной вакцины против малярии сегодня не существует, поэтому профилактические меры для предотвращения заражения плазмодием очень важны.
Развитие малярии при отсутствии лечения угрожает человеку образованием тромбов из эритроцитов, которые могут заблокировать кровеносные сосуды. Как следствие: нарушения состава крови, гипоксия клеток печени, легких, мозга, почек. Малярийный плазмодий поражает системы кровообращения, пищеварения, дыхания. Дисфункции органов — это кома и смерть.
Читайте также:


