Виды ком при отравлении
С точки зрения токсикологии, отравление – это патологическое состояние, вызванное проникновением в организм токсинов или ядов. Слово имеет двоякий смысл: оно также обозначает умышленное или непреднамеренное действие, приведшее к такому состоянию. Нарушение жизнедеятельности организма, вызванное токсинами или ядами, называют интоксикацией.
По характеру воздействия токсинов
Классификация отравлений нужна не только для официальной медицинской отчётности. Она помогает врачам в диагностике: клиническая картина, характерная для определённых видов интоксикаций, позволяет выбрать схему лечения. Знание того, какие бывают отравления, может пригодиться не только медицинскому специалисту, но и любому обычному человеку.
По характеру воздействия ядовитых веществ их делят на такие категории:
- Острые. Возникают при непродолжительном однократном воздействии ядовитого вещества. Острые формы интоксикаций отличаются резким началом и ярко выраженной симптоматикой.
- Подострые. Развиваются при нескольких повторных контактах с ядом. От острой формы отличаются менее выраженными признаками интоксикации.
- Сверхострые. Характеризуются поражением нервной системы. Требуют немедленного вызова врача, оказания доврачебной помощи. Без должного лечения и применения антидота приводят к летальному исходу в течение 2–3 часов.
- Хронические. Развиваются при регулярном, прерывистом воздействии субтоксических доз яда. Приводят к накоплению в тканях вредных химических соединений.
По степени тяжести
Все случаи отравлений деляться 3 категории:
- Лёгкие. Они отличаются отсутствием симптоматики, и не представляют значительной угрозы для здоровья и жизни пострадавшего. Лёгкую форму интоксикации обычно можно лечить в домашних условиях. Она не вызывает осложнений, последствия контакта с ядом проходят самостоятельно в течение нескольких дней.
- Средней тяжести. Характеризуются выраженными или стойкими симптомами, требуют оказания медицинской помощи.
- Тяжёлые. Отличаются тяжёлой или угрожающей жизни симптоматикой: действие яда сказывается на работе сердца, головного мозга, печени.
Степень тяжести интоксикации зависит от количества принятого яда и индивидуальных особенностей пациента.
По причине и месту возникновения
Эта классификация часто используется медиками-криминалистами. По причине и месту возникновения все случаи отравлений делятся на две большие группы.
Происходят без специального умысла: из-за неосторожного поведения, нарушения или незнания правил техники безопасности, недостаточной информированности пациента о возможной угрозе. Они включают в себя такие виды отравлений:
Производственные. Развиваются под влиянием токсичных веществ, используемых сотрудниками промышленных предприятий или исследовательских центров. В большинстве случаев происходят по причине нарушения правил техники безопасности.
Бытовые. Категория включает алкогольную и наркотическую интоксикацию, передозировку лекарственными средствами, некорректное применение медикаментов при самолечении, отравление угарным газом.
Ятрогенные, или медицинские ошибки. Происходят как в стационарных, так и амбулаторных условиях. Развиваются по причине неправильной дозировки, способа введения лекарственного препарата, ошибочной постановки диагноза.
Происходят с целью умышленного нанесения вреда. При этом виновник отравления может не осознавать до конца последствий своего поступка. Принято разделять эти случаи интоксикаций на 4 группы:
- Криминальные. Включают случаи намеренных отравлений третьего лица или введения его в беспомощное состояние.
- Суицидальные. Совершаются с целью самоубийства, а также симуляции суицида (демонстративные отравления).
- Полицейские. Возникают при разгоне участников демонстраций при помощи слезоточивого газа или аналогичных ядов.
- Боевые. Развиваются при попадании в зону воздействия химического оружия.
По способу проникновения яда
Эта классификация рассматривает случаи интоксикаций в зависимости от того, каким путём яд попал в организм. Она выделяет 4 вида интоксикаций :
Пероральные – большинство бытовых интоксикаций. Яд проникает в организм через желудочно-кишечный тракт. Чаще всего, при таком способе проникновения токсическое воздействие вызывает расстройство пищеварения и травмирование слизистых оболочек пищевода, желудка, кишечника. По мере всасывания яда в кровь появляются симптомы общей интоксикации.
Полостные отравления встречаются редко. К ним относятся случаи проникновения токсина через слуховой проход, прямую кишку, влагалище.
Перкутанные, или накожные интоксикации – при попадании яда в кровь сквозь кожные покровы. Возникают при химических ожогах и неосторожном обращении с агрессивными растворами.
Парентеральные отравления развиваются при укусах насекомых, животных, а также вследствие внутримышечной, внутривенной или подкожной инъекции.
Ингаляционные отравления обычно обусловлены нарушениями техники безопасности при контакте с летучими химическими веществами. Они развиваются при вдыхании газов или ядовитых испарений.
По типам токсических агентов
Эта классификация делит все отравления в соответствии с типом отравляющего вещества. К наиболее распространённым группам относят:
Интоксикацию угарным и светильным газом. Возникает на пожарах, в гаражах при неисправно работающей вентиляции, на производствах, а также при курении кальяна. Характерные признаки интоксикации – головная боль, приступы удушья, а при высоких концентрациях – паралич, потеря сознания и смерть. Если содержание газа в воздухе превышает 1.2%, летальный исход наступает в течение 3 минут.
Интоксикации ядохимикатами. Происходят при неосторожном обращении с пестицидами, нитратами, фунгицидами, средствами для уничтожения грызунов и насекомых-вредителей. Проявляются головной болью, повышением температуры тела, а также признаками токсического поражения печени и почек.
Интоксикации кислотами и щелочами. Вызывают денатурацию белка, химический ожог и последующий некроз тканей. Действие яда наиболее заметно на участке его проникновения. Для таких случаев характерны ожоги слизистой оболочки ротовой полости, пищеварительного тракта, отёчность гортани.
Медикаментозные интоксикации. Возникают из-за однократного или регулярного превышения рекомендуемых дозировок лекарства, самолечения или детского любопытства. Могут иметь острую и хроническую форму.
Алкогольную интоксикацию. Развивается при однократном употреблении высоких доз алкоголя, а также у людей, страдающих хроническим алкоголизмом. Этиловый спирт влияет на способность к концентрации, скорость реакции; в высоких дозах приводит к токсическому поражению печени.
В отдельную группу выделяют пищевые отравления, имеющие множество подвидов.
Пищевые отравления
Развиваются при употреблении продуктов питания, заражённых патогенными микроорганизмами и токсичными продуктами их жизнедеятельности. Общая классификация пищевых отравлений также включает случаи, вызванные немикробными соединениями, попавшими внутрь вместе с пищей.
Все виды пищевых отравлений (ПО) считаются острыми или хроническими заболеваниями. Они проявляются общей интоксикацией, воспалением слизистой оболочки желудка и тонкой кишки – гастроэнтеритом.
Токсикоинфекции, или пищевые инфекции. Возникают в результате активности энтеропатогенных кишечных палочек, стафилококков, других патогенных и условно-патогенных бактериальных микроорганизмов.
Токсикозы – патологические состояния, вызванные воздействием токсинов, которые вырабатывают бактерии и микроскопические грибы. В свою очередь, они делятся на микотоксикозы и бактериотоксикозы.
ПО, вызванные употреблением продуктов, ядовитых по своей природе. Примеры – ядовитые грибы, растения, моллюски.
ПО, вызванные употреблением потенциально ядовитых продуктов. В этом случае отравления происходят только при наличии провоцирующих факторов – высоких доз токсичных веществ, нарушения правил хранения, приготовления и профилактики. Примеры – проросший картофель, сырая фасоль, ядра абрикосов.
Отравления химическими смесями – пестицидами, нитратами, солями тяжёлых металлов, содержащихся в продуктах питания.
Юксовская болезнь – редкое заболевание, связанное с употреблением в пищу токсичной рыбы. Точной версии происхождения этой патологии до сих пор нет. Некоторые виды рыб могут становиться токсичными и вызывать патологический распад мышечного белка. Согласно наиболее распространённым версиям, это происходит из-за нарушения рациона некоторых видов рыб и ухудшения экологической обстановки в ареале их обитания.
Характеристики всех пищевых интоксикаций – внезапное начало и короткое течение. При регулярном употреблении заражённых продуктов они могут переходить в хроническую форму.
Кома – это состояние полного отсутствия сознания, когда человек не реагирует ни на что. В коматозном состоянии никакой раздражитель (ни внешний, ни внутренний) не в состоянии привести человека в чувство. Это угрожающее жизни реанимационное состояние, потому что, помимо утраты сознания, при коме наблюдаются нарушения функций жизненно важных органов (дыхания и сердечной деятельности).
Находясь в состоянии комы, человек не осознает ни окружающий мир, ни самого себя.
Кома всегда является осложнением какого-либо заболевания или патологического состояния (отравления, травмы). Все комы имеют ряд общих признаков, независимо от причины их возникновения. Но существуют и различия в клинических симптомах при разных видах ком. Лечение комы должно проводиться в условиях реанимационного отделения. Оно направлено на поддержание жизненно важных функций организма и предотвращение гибели мозговой ткани. Из этой статьи вы узнаете о том, какие бывают комы, чем они характеризуются и какие существуют основные принципы лечения коматозных состояний.
Что лежит в основе комы?
В основе комы лежат два механизма:
Первичное поражение ствола мозга возможно при таких состояниях, как инсульт, черепно-мозговая травма, опухолевый процесс. Вторичные нарушения возникают при метаболических изменениях (при отравлениях, эндокринных заболеваниях и др.).
Возможно сочетание обоих механизмов развития комы, что чаще всего и наблюдается.
В результате этих нарушений становится невозможной нормальная передача нервных импульсов между клетками головного мозга. При этом утрачивается координация и согласованная деятельность всех структур, они переходят на автономный режим. Свои управленческие функции над всем организмом головной мозг утрачивает.
Классификация ком

Коматозные состояния принято делить по различным признакам. Самыми оптимальными являются две классификации: по причинному фактору и по степени угнетения сознания (глубине комы).
При делении по причинному фактору условно все комы классифицируют на комы с первичными неврологическими расстройствами (когда основанием для развития комы послужил процесс в самой нервной системе) и вторичными неврологическими нарушениями (когда повреждение мозга возникло опосредованно в ходе какого-либо патологического процесса вне нервной системы). Знание причины комы позволяет правильно определять тактику лечения больного.
Итак, в зависимости от причины, приведшей к развитию комы, существуют такие виды ком: неврологического (первичного) и вторичного генеза.
Неврологического (первичного) генеза:
- травматическая (при черепно-мозговой травме);
- цереброваскулярная (при острых сосудистых нарушениях кровообращения в головном мозге);
- эпилептическая (результат эпиприпадков);
- менингоэнцефалитическая (результат воспалительных заболеваний головного мозга и его оболочек);
- гипертензионная (из-за опухоли в головном мозге и черепе).
Вторичного генеза:
- эндокринная (диабетическая при сахарном диабете (их несколько видов), гипотиреоидная и тиреотоксическая при заболеваниях щитовидной железы, гипокортикоидная при острой недостаточности надпочечников, гипопитуитарная при тотальном дефиците гормонов гипофиза);
- токсическая (при почечной или печеночной недостаточности, при отравлении какими-либо веществами (алкоголем, лекарственными препаратами, угарным газом и так далее), при холере, при передозировке наркотиков);
- гипоксическая (при тяжелой сердечной недостаточности, обструктивных заболеваниях легких, при анемии);
- комы при воздействии физических факторов (термическая при перегревании или переохлаждении, при поражении электрическим током);
- кома при значительном дефиците воды, электролитов и пищи (голодная, при неукротимой рвоте и поносе).
Согласно статистическим данным, самой частой причиной развития ком является инсульт, на втором месте стоит передозировка наркотиков, на третьем – осложнения сахарного диабета.
Необходимость существования второй классификации обусловлена тем, что сам по себе причинный фактор не отражает тяжести состояния больного, находящегося в коме.
В зависимости от тяжести состояния (глубины угнетения сознания) принято выделять следующие виды ком:
Резкое разделение степеней комы довольно затруднительно, поскольку переход от одной стадии к другой может быть очень быстрым. В основе этой классификации лежат разные клинические симптомы, соответствующие определенной стадии.
Признаки комы

Ее называют подкорковой, потому что на этой стадии происходит торможение деятельности коры головного мозга и растормаживание глубже лежащих отделов мозга, именуемых подкорковыми образованиями. Она характеризуется такими проявлениями:
- ощущением, что больной находится во сне;
- полной дезориентацией больного в месте, времени, личности (растормошить больного невозможно);
- отсутствием ответов на задаваемые вопросы. Возможно нечленораздельное мычание, издавание различных звуков вне связи с происходящим извне;
- отсутствием нормальной реакции на болевой раздражитель (то есть реакция слабая и весьма замедленная, например, при уколе иглой руки больной ее не отдергивает сразу, а лишь слабо сгибает или разгибает через некоторое время после нанесения болевого раздражения);
- спонтанные активные движения практически отсутствуют. Иногда могут возникать сосательные, жевательные, глотательные движения как проявление рефлексов головного мозга, которые в норме подавляются корой больших полушарий;
- мышечный тонус повышен;
- глубокие рефлексы (коленный, ахиллов и другие) повышаются, а поверхностные (роговичный, подошвенный и другие) угнетаются;
- возможны патологические кистевые и стопные симптомы (Бабинского, Жуковского и другие);
- реакция зрачков на свет сохранена (сужение), могут наблюдаться косоглазие, спонтанные движения глазных яблок;
- отсутствием контроля над деятельностью тазовых органов;
- обычно самостоятельное дыхание сохранено;
- со стороны сердечной деятельности наблюдается увеличение частоты сердечных сокращений (тахикардия).
На этой стадии деятельность подкорковых образований затормаживается. Нарушения опускаются до передних отделов ствола мозга. Эта стадия характеризуется:
- появлением тонических судорог или периодических вздрагиваний;
- отсутствием речевой деятельности, словесный контакт невозможен;
- резким ослаблением реакции на боль (незначительное шевеление конечности при нанесении укола);
- угнетением всех рефлексов (и поверхностных, и глубоких);
- сужением зрачков и слабой их реакцией на свет;
- повышением температуры тела;
- повышенной потливостью;
- резкими колебаниями артериального давления;
- выраженной тахикардией;
- нарушением дыхания (с паузами, с остановками, шумное, с различной глубиной вдохов).
Патологические процессы достигают продолговатого мозга. Риск для жизни возрастает, а прогноз для восстановления ухудшается. Стадия характеризуется следующими клиническими признаками:
- защитные реакции в ответ на болевой раздражитель утрачиваются полностью (больной даже не шевелит конечностью в ответ на укол);
- поверхностные рефлексы отсутствуют (в частности, роговичный);
- наблюдается резкое снижение мышечного тонуса и сухожильных рефлексов;
- зрачки расширены и не реагируют на свет;
- дыхание становится поверхностным и аритмичным, мало продуктивным. В акте дыхания участвует дополнительная мускулатура (мышцы плечевого пояса), чего в норме не наблюдается;
- артериальное давление снижается;
- возможны периодические судороги.
На этой стадии признаки деятельности головного мозга отсутствуют. Это проявляется:
- отсутствием всех рефлексов;
- максимально возможным расширением зрачков;
- атонией мышц;
- отсутствием самостоятельного дыхания (только искусственная вентиляция легких поддерживает обеспечение организма кислородом);
- артериальное давление падает до нуля без медикаментозных препаратов;
- падением температуры тела.
Достижение комы IV степени имеет высокий риск смертельного исхода, приближающийся к 100%.
Следует отметить, что некоторые симптомы различных стадий комы могут отличаться в зависимости от причины комы. Кроме того, отдельные разновидности коматозных состояний имеют дополнительные признаки, в ряде случаев являющиеся диагностическими.
Клинические особенности некоторых видов ком

Она всегда становится результатом глобальной сосудистой катастрофы (ишемического или геморрагического инсульта, разрыва аневризмы), поэтому развивается внезапно, без предвестников. Обычно сознание утрачивается почти мгновенно. При этом у больного красное лицо, хриплое дыхание, высокое артериальное давление, напряженный пульс. Помимо неврологических симптомов, свойственных именно коматозному состоянию, наблюдаются очаговые неврологические симптомы (например, перекос лица, надувание одной щеки при дыхании). Первая стадия комы может сопровождаться психомоторным возбуждением. Если произошло субарахноидальное кровоизлияние, то определяются положительные менингеальные симптомы (ригидность мышц затылка, симптомы Кернига, Брудзинского).
Обычно является следствием повторяющихся один за одним эпиприпадков. При этой коме лицо больного приобретает синюшный оттенок (если приступ был совсем недавно), зрачки становятся широкими и не реагируют на свет, возможны следы прикуса языка, пена на губах. Когда приступы прекращаются, то зрачки по-прежнему остаются широкими, тонус мышц снижается, рефлексы не вызываются. Возникают тахикардия и учащенное дыхание.

Возникает на фоне имеющегося воспалительного заболевания мозга или его оболочек, поэтому редко бывает внезапной. Всегда наблюдается повышение температуры тела, различной степени выраженности менингеальные признаки. Возможна сыпь на теле. В крови отмечается значительное повышение содержания лейкоцитов и СОЭ, а в ликворе – повышение количества белка и лейкоцитов.
Возникает в результате значительного повышения внутричерепного давления при наличии дополнительного образования в полости черепа. Кома развивается из-за сдавления некоторых отделов мозга и его ущемления в вырезке мозжечкового намета или большом затылочном отверстии. Эта кома сопровождается брадикардией (замедлением частоты сердечных сокращений), урежением частоты дыхания, рвотой.
Также развивается постепенно. От больного исходит запах мочи (аммиака). Кожные покровы сухие, бледно-серые (как бы грязные), со следами расчесов. Имеются отеки в зоне поясницы и нижних конечностей, одутловатость лица. Артериальное давление низкое, сухожильные рефлексы высокие, зрачки узкие. Возможны непроизвольные мышечные подергивания в отдельных группах мышц.
Развивается постепенно при злоупотреблении алкоголем и принятии слишком большой дозы. Естественно, ощущается запах алкоголя (однако следует иметь ввиду, что при наличии этого признака кома может быть и другой, например, травматической. Просто человек мог употреблять спиртное перед травмой). Частота сердечных сокращений повышается, а артериальное давление снижается. Кожные покровы красные, мокрые от пота. Мышечный тонус и рефлексы низкие. Зрачки узкие.
Эта кома сопровождается тахикардией с низким артериальным давлением, поверхностным дыханием (возможен паралич дыхания). Характерны широкие зрачки с отсутствием реакции на свет. Весьма специфическим симптомом является цвет лица и слизистых оболочек: вишнево-красный (такую окраску дает карбоксигемоглобин), конечности при этом могут быть синюшными.
Кома развивается постепенно, являясь продолжением сна. Характерна брадикардия (низкая частота сердечных сокращений) и низкое артериальное давление. Дыхание становится поверхностным и редким. Кожные покровы бледные. Рефлекторная деятельность нервной системы настолько угнетается, что полностью отсутствует реакция на боль, не вызываются сухожильные рефлексы (или они резко ослаблены). Повышено слюноотделение.
Правильнее будет сказать не кома, а комы. Потому что их при сахарном диабете может быть несколько. Это кетоацидотическая (при накоплении продуктов метаболизма жиров в крови и повышении уровня глюкозы), гипогликемическая (при падении уровня глюкозы и избытке инсулина), гиперосмолярная (при сильном обезвоживании) и лактацидемическая (при избытке молочной кислоты в крови). Каждая из этих разновидностей имеет свои клинические признаки. Так, например, при кетоацидотической коме имеется запах ацетона от больного, кожа бледная и сухая, зрачки сужены. При гипогликемической коме посторонние запахи от больного не ощущаются, кожа бледная и влажная, а зрачки расширены. Конечно, при определении разновидности диабетической комы главную роль играют дополнительные методы исследования (количество глюкозы в крови, в моче, наличие ацетона в моче и так далее).
Принципы лечения ком
Кома является состоянием, в первую очередь, требующим неотложных мероприятий для поддержания жизнедеятельности организма. Эти меры предпринимаются независимо от того, какая причина вызвала кому. Главное – не дать больному погибнуть и максимально сохранить клетки головного мозга от повреждения.
К мерам, обеспечивающим жизненно важные функции организма, относят:
- поддержку дыхания. При необходимости проводится санация дыхательных путей для восстановления их проходимости (удаляются инородные тела, расправляется запавший язык), устанавливается воздуховод, кислородная маска, проводится искусственная вентиляция легких;
- поддержку системы кровообращения (использование средств, повышающих артериальное давление при гипотензии, и снижающих при гипертензии; средств, нормализующих сердечный ритм; нормализация объема циркулирующей крови).
Также применяются симптоматические меры для снятия имеющихся нарушений:
- большие дозы витамина В1 при подозрении на алкогольное отравление;
- противосудорожные препараты при наличии судорог;
- противорвотные препараты;
- седативные препараты при возбуждении;
- внутривенно вводится глюкоза (даже если не известна причина комы, потому что риск повреждения головного мозга от низкого содержания глюкозы в крови выше, чем от высокого. Введение некоторого количества глюкозы при высоком содержании ее в крови не нанесет большого вреда);
- промывание желудка при подозрении на отравление лекарствами или некачественной пищей (в том числе, грибами);
- препараты для снижения температуры тела;
- при наличии признаков инфекционного процесса показано применение антибиотиков.
При малейшем подозрении на травму шейного отдела позвоночника (или при отсутствии возможности ее исключить) необходима стабилизация этой области. Обычно для этой цели используется шина в виде воротника.
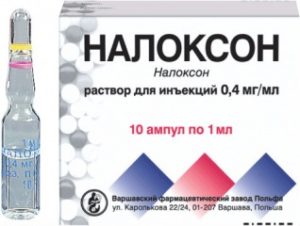
После установления причины, вызвавшей кому, проводят лечение основного заболевания. Тогда уже назначается специфическая терапия, направленная против конкретного недуга. Это может быть гемодиализ при почечной недостаточности, введение Налоксона при передозировке наркотиков и даже хирургическое вмешательство (например, при гематоме головного мозга). Вид и объем лечебных мероприятий зависит от установленного диагноза.
Кома – это угрожающее жизни пациента осложнение ряда патологических состояний. Она требует немедленного оказания медицинской помощи, поскольку может привести к смертельному исходу. Разновидностей ком существует великое множество из-за большого количества патологических состояний, способных ими осложниться. Лечение комы проводится в условиях реанимационного отделения и направлено на сохранение жизни больному. При этом все мероприятия должны обеспечивать сохранение клеток головного мозга.

Дорогие друзья, здравствуйте!
Наконец-то и в московский регион пришло лето. А то мы уж беспокоиться начали: на календаре июнь, а на улице было всего 9 градусов и шел противный, чисто осенний дождь, поливающий Москву и ее окрестности целых 2 дня.
Сейчас, слава Богу, на улице светит солнышко, термометр показывает самую что ни на есть летнюю температуру (+27), соловьи поют – заливаются, и от этого на душе тепло и радостно.
Но мы-то с вами знаем, что летние деньки несут с собой и массу летних болячек, среди которых немалую долю составляют пищевые отравления.
О них я и хочу с вами сегодня поговорить.
Мы разберем, какие они бывают, как проявляются, и как вы можете помочь посетителю, обратившемуся к вам с признаками пищевого отравления: что предложить? какой совет дать?
Не знаю, как это происходит сейчас, но в мои годы работы участковым врачом мы диагноза пищевого отравления не ставили.
Справедливости ради, готовясь к этому разговору, я заглянула в действующую международную классификацию болезней, где распределены по разделам все существующие на сегодняшний день болячки.
К чему я это говорю?
Многие полагают, что пищевое отравление и кишечная инфекция – два разных состояния.
Да, не каждое пищевое отравление является инфекцией. Например, можно съесть какой-нибудь овощ, обработанный химикатом, и отравиться, потому что химикат содержит ядовитое вещество.
Но если отравление вызвано микробом или его токсином, что встречается куда чаще, это уже инфекция.
Виды пищевых отравлений
Для начала определимся с термином.
Пищевое отравление – это острое заболевание, возникшее в результате употребления в пищу продуктов, обсемененных определенными видами микробов и их токсинов, или продуктов, содержащих ядовитые для человека вещества.
Все пищевые отравления делятся на 2 группы:
Бактериальные возникают при употреблении продуктов, содержащих живые микробы и их токсины или только токсины.
Небактериальные вызываются употреблением в пищу чего-нибудь, содержащего ядовитые вещества. К примеру, это всякие-разные дары леса: ягоды, грибочки.
Небактериальные могут возникнуть и после поедания некоторых продуктов животного происхождения. К примеру, вполне безобидные рыбные продукты (икра, молоки, печень) становятся ядовитыми во время нереста некоторых рыб.
И даже существует рыбка – моя тезка — маринка, которая возглавляет список ядовитых рыб. 🙂
Ядовитыми у нее являются икра и брюшина. Если они попадут в пищу, то вызовут тошноту, рвоту, боли в животе, диарею, общую слабость, а в тяжелых случаях паралич диафрагмы и нижних конечностей.
Бактериальные пищевые отравления
В свою очередь, бактериальные пищевые отравления можно разделить на три группы:
- Кишечные инфекции.
- Пищевые токсикоинфекции.
- Прочие.
Рассмотрим все по порядку.
Чаще всего из кишечных инфекций встречаются сальмонеллез и дизентерия.
Сальмонеллез вызывается злобной микробиной под названием Сальмонелла. Вот она какая:
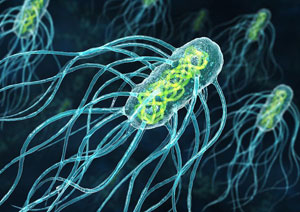
Заразиться этой гадостью можно, поедая зараженные мясо, мясные продукты, молоко, яйца, если нарушены правила приготовления продуктов.
Сальмонелла не боится ни высоких, ни низких температур. Например, мясо нужно варить 2,5 часа, чтобы убить эту вражину.
Попадая в организм, она выделяет токсины, которые всасываются в кровь и разносятся по всему организму, вызывая в ряде случаев не только воспаление желудочно-кишечного тракта, но и других органов.
Чаще всего заболевание развивается через 12-24 часа после употребления зараженного продукта и проявляется болями в животе, тошнотой, рвотой, водянистым стулом, по виду напоминающим болотную тину, слабостью, головной болью.
Но бывают очень тяжелые формы, протекающие по типу сепсиса.
Не менее, если не более распространенная кишечная инфекция, дизентерия, вызывается бактерией под названием Шигелла.
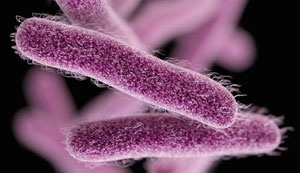
Ее стратегия подобна сальмонелле: проникнуть в организм, выделить токсины, которые повреждают клетки кишечного эпителия и вызывают его воспаление.
Из продуктов питания она облюбовала, в основном, молочные продукты: молоко, кефир, творог, сметану, сливки.
Этим термином обозначают заболевания, вызванные условно-патогенными бактериями.
Условно-патогенные бактерии распрекрасно и мирно существуют как в организме человека, так и вне его (в воде, почве), но при снижении иммунитета способны поднять бунт на корабле, то есть вызвать заболевание.
А если нарушены условия хранения пищи, они могут размножаться и накапливаться в больших количествах на продуктах, куда они попали, к примеру, с рук тех, кто их касался.
К условно-патогенным микробам относятся некоторые виды клостридий, протея, клебсиеллы, энтеробактера, и других представителей микрофлоры, в числе которых небезызвестный вам золотистый стафилококк.
Обустраиваясь на пищевых продуктах, некоторые виды условно-патогенных бактерий выделяют на них экзотоксин, поэтому попадая в организм, такая пища содержит не только бактерии, но и готовые к немедленной диверсии токсины.
Вот почему симптомы отравления иногда появляются уже через полчаса после съеденной пищи.
Отравления, вызванные условно-патогенными возбудителями, протекают, как правило, сравнительно легко: тошнота, рвота (может и не быть), жидкий стул без слизи, и крови. У многих страдальцев нет ни повышения температуры, ни болей в животе.
Заболевание заканчивается, в среднем, через 1-3 дня.
В третьей группе пищевых отравлений я остановлюсь на ботулизме. Это тяжелейшее заболевание, которое часто заканчивается смертью.
Вызывается оно токсином палочки Clostridium botulinum, который получил название ботулотоксина.
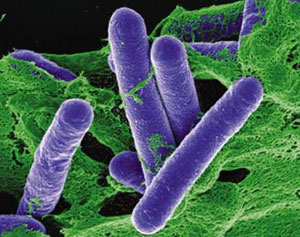
Говорят, что по сравнению с ним укус ядовитой змеи – сладкий поцелуй: смертельная доза ботулотоксина для человека составляет всего 0,3 микрограмма!
Живет эта мерзавка, в смысле клостридия ботулинум, в земле, речном иле, кишечнике животных, птиц, рыб.
И вот ведь что удивительно: это абсолютно счастливая личность: ей везде хорошо, и для ее существования даже кислород не нужен.
Заразиться этой напастью можно, откушав, к примеру, домашние консервы, приготовленные не совсем так, как надо.
В процессе своей жизни в консервной банке, окруженная обилием еды, эта палочка, извиняюсь, пускает много газов, видимо от обжорства.
Они начинают распирать банку, что видно невооруженным глазом. Поэтому если банка консервов вздута, тащите ее бегом на мусорку!

Самое поганое, что ни запах, ни цвет продукта ботулотоксин не меняет.
Но если уж он попал в желудок, он благополучно его проходит, всасывается в кровь, разносится по всему организму, повреждая нервные клетки, ответственные за передачу нервного импульса к мышцам, и они перестают сокращаться.
Этот эффект ботулотоксина используют в косметологии: ботокс есть ничто иное, как ботулотоксин, о котором мы с вами как раз сейчас беседуем. Его в микродозах вводят в мимические мышцы лица, дабы те перестали сокращаться и портить интерфейс своего обладателя.
Но вернемся к его безобразному поведению в организме. Ботулотоксин на этом не останавливается. Ему мало нервных клеток. Он пробирается к спинному и продолговатому мозгу, повреждает их и ядра черепно-мозговых нервов.
И если начинается ботулизм как обычное отравление — тошнота, рвота, боли в животе, понос, то через некоторое время появляются туман в глазах, резкая сухость во рту, мышечная слабость, ощущение комка в горле, гнусавость голоса.
Лицо становится маскообразным, возникает паралич разных групп мышц, в том числе дыхательных, и человек умирает от дыхательной недостаточности.
Основным в лечении является введение противоботулинической сыворотки, причем не позднее 72 часов от начала заболевания!
Посему, если услышали подобные жалобы от посетителя, советуйте НЕМЕДЛЕННО вызывать скорую! А до ее приезда нужно принять стандартные меры, о которых речь пойдет чуть ниже.
Небактериальные пищевые отравления
В этой группе коротко остановлюсь на отравлениях грибами, так как они встречаются чаще всего.

Люди травятся либо несъедобными грибами, приняв их за съедобные, либо условно съедобными (волнушка, чернушка, свинушка и др.), с которыми перед употреблением нужно долго возиться (вымачивать, варить, жарить и пр.), либо старыми, в которых накапливаются токсичные продукты разложения белков, либо съедобными грибами, собранными возле дорог. Ведь грибы – санитары леса. Они впитывают в себя все вещества, которые присутствуют в почве и воздухе, в том числе свинец, кадмий, медь, радионуклиды.
Грибные отравления имеют разную клиническую картину в зависимости от вида гриба. Это могут быть тошнота, боли в животе, рвота, понос. А могут быть поражение печени, почек, желтуха, потеря сознания, бред, галлюцинации, нарушение сердечной деятельности и пр.
Три группы симптомов пищевого отравления
Но если не брать тяжелые случаи, о которых я вам кратенько поведала, все симптомы пищевого отравления можно разделить на 3 группы:
- Симптомы воспаления пищеварительного тракта: боли в животе, тошнота, рвота, понос.
- Симптомы интоксикации: слабость, головная боль, озноб, лихорадка, боли в мышцах и суставах, отсутствие аппетита.
- Симптомы обезвоживания: жажда, сухость слизистых оболочек, сухость кожи, осиплость голоса, тахикардия, гипотония.
Что рекомендовать при пищевом отравлении?
Снимаем симптомы воспаления и интоксикации
Первое. Убираем из желудка остатки пищи, которые явились причиной отравления. Для этого советуем посетителю промыть желудок большим количеством воды комнатной температуры 20-24 градуса (это очень важно!).
Конечно, если отравлению уже несколько дней, делать это не имеет смысла.
Второе. Даем покой желудку: только питье и никакой еды. Когда тошнота, рвота прекратятся, потихоньку можно есть небольшими порциями: отварное, паровое, слизистое, жидкое или полужидкое.
Третье. Связываем бактерии, их токсины и др. ядовитые вещества и выводим из организма. Следовательно, нужны сорбенты : Энтеросгель, Смекта, Фильтрум и др.
Четвертое. При тяжелых бактериальных отравлениях (повторная рвота, частый жидкий стул, лихорадка) применяют антибактериальные препараты : нифуроксазид (Энтерофурил, Эрсефурил, Стопдиар и др.), фторхинолоны (офлоксацин, ципрофлоксацин). Фторхинолоны, естественно, назначает врач.
При нетяжелых отравлениях смело предлагайте нежно любимый мной Энтерол.
Пятое. Рекомендуем симптоматические средства.
При лихорадке – жаропонижающее .
При болях в животе – спазмолитик .
Убираем симптомы обезвоживания.
Пить нужно до 2-3 литров жидкости в день (вода, чай, рисовый отвар).
Для восстановления жидкости и солей рекомендуем регидрон .
В тяжелых случаях человек попадает в больницу, где ему вводят внутривенно глюкозу, физ. раствор, реополиглюкин и т.д.
Внимание!
Посоветуйте НЕМЕДЛЕННО обратиться к врачу:
- Если заболевает ребенок в возрасте до 3 лет.
- Если заболевает пожилой человек.
- Если речь идет о беременной.
- При подозрении на ботулизм.
- При отсутствии положительной динамики в течение 3 дней.
- При тяжелой симптоматике: неукротимая рвота, частый водянистый стул с прожилками крови.
Вопросы покупателю
Исходя из выше изложенного, если у вас спрашивают что-то от отравления, задайте вопросы:
- Кто болеет: взрослый или ребенок?
- Что беспокоит?
- Частота рвоты, поноса?
- Как давно появились симптомы?
- После чего все началось?
Важно!
При подозрении на пищевое отравление не рекомендуйте ингибитор кишечной моторики: имодиум, лопедиум и иже с ними!
Как вам понравилась статья, друзья?
Если хотите задать вопрос, прокомментировать, пишите внизу в окошечке комментариев.
И очень вас прошу: не забывайте нажимать на кнопки соц. сетей, которые видите ниже, чтобы поделиться со своими коллегами ссылкой на статью.
С любовью к вам, Марина Кузнецова
P.S. Если Вы еще не подписаны на новые статьи блога, Вы можете сделать это в специальной форме, которая находится на каждой странице блога под каждой статьей и вверху справа.
После подписки Вы получите от меня в подарок ссылку на скачивание ценных шпаргалок для работы.
Дорогие мои читатели!
Если статья вам понравилась, если вы хотите что-то спросить, дополнить, поделиться опытом, вы можете это сделать в специальной форме ниже.
Только, пожалуйста, не молчите! Ваши комментарии - это моя самая главная мотивация на новые творения для ВАС.
Буду вам крайне признательна, если вы поделитесь ссылкой на эту статью со своими друзьями и коллегами в социальных сетях.
Просто нажмите на кнопки соц. сетей, в которых вы состоите.
Кликанье по кнопкам соц. сетей повышает средний чек, выручку, зарплату, снижает сахар, давление, холестерин, избавляет от остеохондроза, плоскостопия, геморроя!
Читайте также:


