Язвенно некротический энтероколит детская хирургия
Язвенно-некротический энтероколит (ЯНЭК) — внутриутробное патологическое состояние кишечника, которое вызвано гипоксически-ишемическим повреждением, продолжающееся в постнатальном периоде развитием местного ишемически-гипоперфузионного процесса, некроза и образования язв.
Частота язвенно-некротического энтероколита составляет 4-28% от числа всех новорожденных, госпитализированных в отделение реанимации. В Соединенных Штатах Америки (США) при ежегодном рождении около 4 млн детей от 1200 до 9600 новорожденных заболевают язвенно-некротическим энтероколитом. Наиболее низкая распространенность Я ПЭК в Японии и Скандинавских странах, где он в 10-20 раз ниже, чем и США.
Факторы риска язвенно-некротического энтероколита
— Хроническая фетоплацентарная недостаточность,
— хроническая внутриутробная гипоксия плода;
— задержка внутриутробного развития.
— масса тела при рождении ниже 1500 г;
— гестационный возраст ниже 32 нед;
— энтеральное кормление молочными смесями;
— необходимость проведения искусственной вентиляции легких;
— синдром дыхательных расстройств.
Вероятность риска возникновения заболевания при взаимодействии таких факторов, как хроническая внутриутробная гипоксия, гестационный возраст менее 32 недель и энтеральное вскармливание молочными смесями, в 12,3 раза выше.
Стадии язвенно-некротического энтероколита
Стадия 1 включает новорожденных с подозрением на заболевание. У этих детей легкие системные и желудочно-кишечные расстройства. Рентгенологическое исследование выявляет умеренное расширение петель кишечника, но у большинства пациентов отмечаются нормальные рентгенологические данные. Отмечаются нарушение питания, отказ от приема пищи, особенно у новорожденных с низкой массой тела.
В стадии 2 диагноз язвенно-некротического энтероколита подтверждается наличием пневматоза кишечника при рентгенологическом исследовании живота. Умеренная болезненность при пальпации передней брюшной стенки в стадии 2А становится более выраженной в стадии 2В. Состояние детей ухудшается, появляются признаки метаболического ацидоза, в лабораторных анализах крови — тромбоцитопения. Появление отека передней брюшной стенки, усиление подкожной, венозной сети в области пупка и по ходу пупочной вены свидетельствуют о развивающемся перитоните.
Более тяжелое или прогрессирующее заболевание классифицируется как стадия 3, которая характеризуется клинической нестабильностью с прогрессирующим ухудшением функции жизненно важных органов, дыхательной недостаточностью, синдромом диссеминированного внутрисосудистого свертывания (ДВС-синдром) и шоком. В стадии 3А кишечник интактный, в то время как в стадии 3В наблюдается перфорация кишечника.
Диагностика язвенно-некротического энтероколита
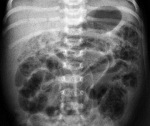
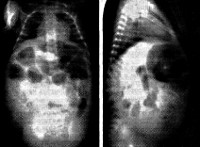
Рентгенологическое исследование служит неотъемлемой частью комплексного обследования новорожденного с язвенно-некротическим энтероколитом.
Растяжение кишечника и отек его стенки проявляется в виде множественных заполненных газом перерастянутых петель кишечника с уровнями жидкости.
Пневматоз кишечника определяется как патологический процесс, характеризующийся вздутием кишечной стенки вследствие образования в ней пузырьков газа.
Наличие газа в воротной вене — скопление газа по направлению воротной вены в виде линейных образований, который распространяется из кишечника по брыжеечным венам,
Пневмоперитонеум — свободный газ в брюшной полости свидетельствует о перфорации кишечника.
Неподвижные и расширенные петли кишечника в каком- либо отделе брюшной полости на серии рентгенограмм в течение 24-36 ч служат признаком развивающегося некроза кишки.
Лечение язвенно-некротического энтероколита
Консервативное лечение язвенно-некротического энтероколита
При подозрениях на язвенно-некротический энтероколит или на начальных стадиях его проявления схема лечения может быть представлена в следующем виде:
— отмена энтерального кормления
— селективная деконтаминация кишечника
Хирургическое лечение язвенно-некротического энтероколита
— клиническое ухудшение состояния ребенка определяется нестабильностью жизненно важных функций и может проявляться системной артериальной гипотензией, олигурией, вялостью и адинамией, остановками дыхания, нарастающим метаболическим ацидозом. Наличие перечисленных симптомов, несмотря на интенсивную терапию, служит показанием для хирургического лечения;
— гиперемия и отек передней брюшной стенки, сильная постоянная боль при пальпации живота служат признаками перитонита и абсолютным показанием к оперативному лечению;
— пневмоперитонеум — классический критерий, определяющий показания к лапаротомии или лапароцентезу;
— рентгенологический признак наличия газа в портальной венозной системе обладает высокой специфичностью и прогностической ценностью положительного результата для некроза кишки;
— сниженное газонаполнение кишечника и наличие жидкости в брюшной полости рассматриваются как признаки скрытой перфорации кишки и развивающегося перитонита;
— неподвижные расширенные петли кишечника определяемые на серии рентгенологического исследования в течение суток, только у 57% пациентов служат показанием к операции. Клинически стабильные пациенты с указанным признаком выздоравливают при интенсивной терапии;
— положительный результат лапароцентеза оценивается наличием свободной воспалительной жидкости в брюшной полости и служит свидетельством некроза кишки. Диагностическая чувствительность теста оказалась самой высокой (87%) по сравнению с ранее перечисленными критериями;
— лабораторные исследования крови, включающие оценку количества лейкоцитов, тромбоцитов, определение отношения количества юных нейтрофильных гранулоцитов к общему количеству сегментоядерных лейкоцитов, обладающих достаточно высокой диагностической чувствительностью (64%) и специфичностью (100%) и, следовательно, могут определять показания к хирургическому лечению. Диагностическая ценность перечисленных критериев повышается пои их комбинации. Тесты считаются положительными при количестве лейкоцитов менее 9000 мм \ тромбоцитов менее 200 000 мм3, при показателе отношения метамиелоцитов к общему количеству сегментоядерных лейкоцитов более 5.
2. Форма организации учебного процесса: практическое занятие
3. Методы обучения: объяснительно-иллюстрационный, словесно-логический, интерактивный.
4. Значение темы: обусловлено необходимостью иметь знания и умения по хирургии новорожденных. Хирургия новорожденных должна рассматриваться с позиции растущего организма, поэтому имеются особенности в клинической картине, диагностике и тактике лечения у детей с некротическо-язвенным энтероколитом.
Цели обучения:
- общая: ОК-1, ОК-4, ПК-1, ПК-2, ПК-3, ПК-4, ПК-5, ПК-6, ПК-7, ПК-9, ПК-11.
Знать:
- закономерности роста и развития детского организма,
- особенности течения и возможные осложнения наиболее распространенных заболеваний.
- методы диагностики, современные методы клинического, лабораторного, инструментального обследования больных,
- основные патологические синдромы и симптомы заболеваний,
- международную классификацию болезней и проблем, связанных со здоровьем (МКБ-10),
- диагностические критерии по выявлению неотложных и угрожающих жизни состояний,
- современные диагностические и лечебные технологии в детской хирургии, алгоритмы лечебных мероприятий при наиболее часто встречающихся хирургических заболеваниях у детей и подростков, а также при жизнеопасных состояниях,
- алгоритм патогенетической адекватной терапии при основных хирургических заболеваниях.
- клинико-фармакологическую характеристику основных групп лекарственных препаратов и рациональный выбор конкретных лекарственных средств при лечении основных патологических синдромов заболеваний и неотложных состояний у детей и подростков, принципы профилактики детского и подросткового травматизма.
Уметь:
- собрать анамнез, провести опрос пациента или его родственников, физикальное обследование, оценить состояние пациента для оказания ему медицинской помощи;
- провести первичное обследование систем и органов. Наметить объем дополнительных исследований для уточнения диагноза.
- и нтерпретировать полученные результаты обследования, сформулировать клинический диагноз с учетом биохимических методов исследования. Знать норму и патологию при различных нозологиях, оценить состояние больного для принятия решения о необходимости оказания ему медицинской помощи. Установить приоритеты для решения проблем здоровья больного: критическое состояние, состояние с болевым синдромом, состояние с хроническим заболеванием.
- поставить предварительный диагноз – систематизировать информацию о пациенте с целью определения патологии и причин, ее вызывающих; наметить объем дополнительных для получения достоверного результата, сформулировать клинический диагноз, разработать план консервативного и оперативного лечения, выявлять патологические синдромы, использовать алгоритм постановки диагноза с учетом МКБ-10, своевременно диагностировать неотложные и угрожающие жизни состояния.
- разрабатывать план мероприятий, сформулировать показания к избранному методу лечения с учетом этиотропных и патогенетических средств, оценить эффективность и безопасность проводимого лечения.
- при неотложных состояниях определить срочность выведения, путь введения, режим и дозу лекарственных препаратов или инструментального воздействия, создать условия пребывания детей, подростков и членов их семей в детском хирургическом стационаре с целью соблюдения гигиенического режима.
Владеть:
- навыками сопоставления клинических и морфологических данных, правильного ведения медицинской документации,
- навыками постановки предварительного диагноза на основании сопоставления результатов клинических, лабораторных, функциональных исследований,
- алгоритмом развернутого клинического диагноза (основного, сопутствующего) с учетом МКБ-10.
- показаниями для плановой или экстренной госпитализации и оперативного лечения больных в зависимости от выявленной патологии, методами общеклинического обследования, интерпретацией результатов лабораторных, инструментальных методов диагностики,
- алгоритмами плановых, лечебных мероприятий при основных хирургических заболеваниях у детей и подростков; основными лечебными мероприятиями по оказанию первой врачебной;
- методами помощи при неотложных и угрожающих жизни состояниях, навыками организации санитарно-гигиенического режима пребывания детей, подростков и членов их семей в детском хирургическом стационаре..
5. Место проведения практическогоучебная комната, палаты в стационаре, кабинет в поликлинике, рентгенологический кабинет, перевязочная, операционная, рентген кабинет, процедурный кабинет, смотровая комната.
6. Оснащение занятия: таблицы и слайды, видеокурс, набор рентгенограмм, муляжи, словарь терминов хирургии новорожденных, пациенты, негатоскоп.
7. Структура содержания темы.
Хронокарта практического занятия
| п/п | Этапы практического занятия | Продолжитель- ность (мин) | Содержание этапа и оснащенность |
| 11. | Организация занятия | Проверка посещаемости | |
| 22. | Формулировка темы и целей | Озвучивание преподавателем темы и ее актуальности, целей занятия | |
| 33. | Контроль исходного уровня знаний и умений | Тестирование или письменный опрос. | |
| 44. | Раскрытие учебно-целевых вопросов по теме занятия | Инструктаж обучающихся преподавателем (ориентировочная основа деятельности) | |
| 55. | Самостоятельная работа ** обучающихся: а) курация под руководством преподавателя; б) разбор курируемых пациентов; в) выявление типичных ошибок | Работа: а) в палатах с пациентами; б) с историями болезни; в) демонстрация куратором практических навыков по осмотру, физикальному обследованию с интерпретацией результатов дополнительных методов исследования. | |
| 66. | Итоговый контроль знаний (письменно или устно) | Тесты по теме, ситуационные задачи | |
| 77. | Задание к следующему занятию | Учебно-методические разработки следующего занятия и методические разработки для внеаудиторной работы по теме | |
| Всего: |
8. Аннотация:
Развитие неонатальной реаниматологии и интенсивной терапии не только способствовало снижению летальности новорожденных, но и породило новые проблемы. В частности, повышение показателя выживаемости недоношенных новорожденных с низкой массой тела, перенесших хроническую внутриутробную гипоксию, привело к появлению заболевания, которое стало одной из причин их смерти.
Проблемма язвенно-некротичекого энтероколита охватывает большое количество взаимосвязанных и взаимообусловленных патофизиологических процессов, из которых следует отметить хроническую внутриутробную гипоксию плода, неокклюзионную ишемию кишечника, ишемические и реперфузионные его поражения, несостоятельность барьерной функции слизистой оболочки, бактериальную транслокацию с развитием сепсиа и полиорганной недостаточности. Указанные патофизиологические изменения определяют тяжесть заболевания, развитие угрожающих жизни осложнений и высокую летальность.
Проблема язвенно-некротического энтероколита приобрела междисциплинарный характер и активно разрабатывается различными специалистами во всем мире. Успешное ее решение будет способствовать снижению летальности и профилактике заболевания, а так же дальнейшему развитию неонатологии и детской хирургии. В эффективной разработке этой проблемы заинтересованы не только детские хирурги, но и акушеры, педиатры, неонатологи, реаниматологи, так как от ее решения зависит выяснение многих сторон патогенеза ряда других заболеваний у новорожденных и изыскание новых методов их коррекции и профилактики.
Популяционные эпидемиологические исследования показывают, что частота НЭК составляет 4-28% всех новорожденных, госпитализированных в отделения реанимации и интенсивной терапии, или от 0,3 до 2,4 случая на 1000 новорожденных.
Этиология и патогенез
Этиология НЭК мультифакториальна. Основными ее компонентами являются ишемия, перенесенная в перинатальном периоде, аномальная колонизация кишечника новорожденного и неадекватный характер питания ребенка в раннем постнатальном периоде.
Важнейшим пусковым механизмом для запуска патофизиологических процессов, приводящих к поражению кишечной стенки при НЭК, является селективная циркуляторная ишемия кишечника, вызываемая перинатально возникающим стрессом, что подтверждается экспериментальными исследованиями с применением изотопов у новорожденных свинок и кроликов, подвергнутых асфиктическому воздействию (Touloukian R.J. et al., 1972). Ишемия представляет собой реакцию организма, направленную на защиту жизненно важных органов, неустойчивых к длительной гипоксии в условиях централизации кровообращения, которая у недоношенных детей чаще бывает компенсаторной или вторичной, развиваясь на фоне гиповолемии, тяжелой гипоксемии или кардиогенных нарушений (декомпенсированный синдром "малого сердечного выброса"). Реже централизация является первичной или патологической и связана с воздействием эндотоксинов при генерализации инфекции. Если централизация кровообращения вовремя не ликвидирована, то тканевая гипоксия прогрессирует, усиливается метаболический ацидоз, активируются тканевые вазоактивные вещества (кинины, простогландины и др.), что приводит к нарушению проницаемости капилляров, внутрисосудистому свертыванию крови, тромбозу капилляров и тканевому некрозу.
Вторым компонентом, играющим определяющую роль в развитии НЭК в ослабленном организме недоношенного ребенка, является инфекционный агент. НЭК возникает, как правило, после 7-10 го дня жизни, то есть когда кишечник новорожденного уже полностью колонизирован микробами. В норме транслокация микробов из просвета кишки в кровоток предотвращается, благодаря барьерной функции слизистой кишки. Вызывая поражение слизистой, инфекционный агент нарушает ее барьерную функцию, которая у недоношенных детей и сама по себе несовершенна, как физиологически, так и иммунологически. У недоношенных детей снижен и неспецифический иммунитет, который обеспечивается бактериальным антагонизмом нормальной микрофлоры кишечника, pH желудочного и кишечного соков, протеолитическими ферментами, солями желчных кислот, муцином, фагоцитозом и уровнем кишечной перистальтики. Однако, в первые три недели жизни (а именно в этот период развивается НЭК) снижены как кислотность желудочного сока, так и секреция пепсина, трипсина и хемотрипсина. "Взрослого" уровня эти показатели достигают не ранее 4-недельного возраста. Транслокации микробов из просвета кишки в кровоток способствуют также недостаточное развитие микроворсинок слизистой тонкой кишки и несовершенство их антиген-связывающей функции. Кроме того, для недоношенных детей характерна гипоперистальтика кишечника, поскольку координация перистальтики формируется лишь в конце третьего триместра беременности (8 й месяц гестации).
Важную роль в патогенезе НЭК играет характер питания (вскармливания) новорожденных. Идеальной формулой для вскармливания недоношенных и новорожденных детей является грудное молоко, защитная роль которого определяется наличием в нем секреторных IgA, IgG, IgÌ, а также других уникальных по своей полезности веществ, таких как соматомедин-С, лактоферрин, лизоцим, эпидермальный фактор роста, соматотропин, пролактин, эритропоэтин, гонадотропный релизинг-фактор, кальцитонин, лактопероксидаза, антистафилококковые агенты, компоненты комплемента и иммунные клетки. Грудное молоко является гипо- или изоосмолярным для кишечника, тогда как большинство молочных смесей гиперосмолярны, что в значительной степени нарушает всасывание и повреждает кишечную стенку. Ферментативные системы недоношенных детей настолько несовершенны, что не могут обеспечивать расщепление белка коровьего молока, в результате чего в кишечнике ребенка постепенно формируются так называемые лактобезоары, обтурирующие просвет и нарушающие и без того плохую перистальтику. Одной из редких, но возможных причин НЭК, может быть аллергия к белку коровьего молока, которая чаще всего возникает у доношенных детей, переведенных на искусственное вскармливание, но изначально не относящихся к группе риска по развитию НЭК.
Таким образом, с современной точки зрения, НЭК является заболеванием преимущественно недоношенных детей, с мультифакториальной природой. Механизмом, запускающим процесс, являются ишемия и циркуляторные нарушения в кишечнике на фоне стрессовых ситуаций, вызывающих у новорожденных централизацию кровообращения или локальное нарушение мезентериального кровотока, в результате чего нарушается барьерная функция слизистой кишечной трубки, происходит транслокация микробов в кровеносное русло, изъязвление слизистой, коагуляционный некроз и перфорация.
Последнее изменение этой страницы: 2016-08-16; Нарушение авторского права страницы
Клинические симптомы исчезали после улучшения условий жизни и питания после войны. Подобный синдром, названный pigbel, был отмечен в начале 1960-х гг. у детей и молодых людей в Папуа — Новой Гвинее. Он был связан с употреблением людьми, имевшими белковую недостаточность, плохо приготовленной свинины при проведении ритуальных празднеств.
Бактериологические исследования подтвердили, что данное состояние было вызвано С. perfringens типа С и ее В-токсином. Последний высокочувствителен к протеолизу, но длительная безбелковая диета, предшествующая ритуальным празднествам, в сочетании с большим количеством в пище сладкого картофеля (батата), содержащего ингибиторы трипсина, приводит к снижению уровня протеолитических ферментов до такой степени, что становится возможной абсорбция В-токсина.
Это заболевание было основной причиной детской смертности в Папуа — Новой Гвинее до тех пор, пока не удалось значительно снизить заболеваемость путем вакцинации против В-токсина С. perfringens типа С. Позднее подобные случаи язвенного некротизирующего энтероколита (ЯНЭК) среди взрослых были выявлены в Северной Америке, но они были обусловлены действием С. perfringens типа А. Другие, аналогичные по симптоматике язвенного некротизирующего энтероколита (ЯНЭК), поражения кишечника иногда называют тифлитом (воспалением слепой кишки) или нейтропеническим энтероколитом.
Известно, что эти поражения кишечника иногда манифестируют после химиотерапии или проведения трансплантации у пациентов со злокачественным заболеванием (чаще — с лейкемией).

*PAF — фактор активации тромбоцитов; TNF — фактор некроза опухоли
У новорожденных известно похожее на ЯНЭК (поэтому иногда принимаемое за него) состояние — спонтанная перфорация кишечника. Данная патология чаще всего не сопровождается выраженным некрозом кишечника, имеет более раннюю манифестацию и ассоциируется в первую очередь с применением глюкокортикостероидов и индометацина, а не с инициацией энтерального питания. Классическая форма язвенного некротизирующего энтероколита (ЯНЭК) наиболее часто встречается после 1-й недели жизни у младенцев со сроком гестации менее 32 нед.
Частота возникновения язвенного некротизирующего энтероколита (ЯНЭК) обратно пропорциональна гестационному возрасту; в 90% случаев данная патология встречается у недоношенных детей. Частота заболевания напрямую зависит от степени недоношенности; частота значительно уменьшается, если срок гестации > 35-36 нед, а масса тела ребенка > 1500 г.
В США частота язвенного некротизирующего энтероколита (ЯНЭК) составляет 0,3-2,4 случая на 1000 родов (0,03-0,24%), но среди новорожденных с массой тела
| Признак | ЯНЭК у доношенных детей | ЯНЭК у недоношенных детей | Спонтанная перфорация кишечника |
| Манифестация | В течение 1-й недели | После 1-й недели | В течение 1-й недели |
| Локализация | Проксимальная ободочная кишка и терминальная часть подвздошной кишки | Проксимальная ободочная кишка и терминальная часть подвздошной кишки | Терминальная часть подвздошной кишки в антибрыжеечной позиции |
| Гистология | Коагуляционный некроз | Коагуляционный некроз | Минимальный некроз |
| Связь с питанием | Нет | Да | Нет |
| Другие состояния | Врожденное заболевание сердца Длительный безводный период Хориоамнионит Низкая оценка по шкале Апгар Дефекты нервной трубки Переливание крови | Открытый артериальный проток Длительный безводный период Колонизация желудочно-кишечного тракта | Раннее использование дексаметазона или, возможно, индометацина Использование вазопрессоров Открытый артериальный проток Длительный безводный период |
- Вернуться в оглавление раздела "физиология человека"
Язвенно-некротический энтероколит – это воспалительное заболевание кишечника у новорожденных, для которого характерен некроз стенки кишки и развитие сопутствующей симптоматики. Проявляется признаками кишечной непроходимости и перитонита, интоксикацией вплоть до септического состояния, а также развитием ДВС-синдрома. Течение циклическое, возможно повторное появление симптомов. Диагностика клиническая и рентгенологическая, также проводится комплекс лабораторных исследований. Лечение патогенетическое и симптоматическое, направлено на устранение кишечной непроходимости, коррекцию электролитных нарушений, ДВС-синдрома и других проявлений. При необходимости осуществляются хирургические вмешательства.
МКБ-10
Общие сведения
Язвенно-некротический энтероколит является одним из самых опасных заболеваний периода новорожденности. Другое его название – некротизирующий энтероколит (НЭК). Общая распространенность составляет 2,4 случая на 1000 новорожденных. Развивается у детей на первой неделе жизни, с одинаковой частотой поражает девочек и мальчиков.
Язвенно-некротический энтероколит вносит весомый вклад в структуру общей неонатальной смертности. Несмотря на современные методы диагностики и лечения, летальность составляет 10-40%, при этом она коррелирует со сроком гестации, достигая максимальных значений в группе глубоко недоношенных детей. Кроме того, существует риск послеоперационных осложнений даже в случае успешной терапии. В частности, язвенно-некротический энтероколит является одной из основных причин развития синдрома короткой кишки.

Причины
Этиология заболевания в настоящее время продолжает изучаться специалистами в сфере педиатрии. Определенную роль играет генетический аспект, то есть частота язвенно-некротического энтероколита среди родственников достоверно выше. Повышает риск развития заболевания искусственное вскармливание смесями с высокой осмолярностью. Доказана связь патологии с патогенными микроорганизмами, однако данные о конкретном возбудителе отсутствуют. Часто при заболевании обнаруживаются кишечная палочка, клебсиелла, стафилококк и клостридии. Условно-патогенная микрофлора также может способствовать развитию симптоматики язвенно-некротического энтероколита. Микроорганизмы не только напрямую повреждают ворсинки кишечного эпителия, но и повышают его проницаемость.
Патогенез
В патогенезе заболевания большое значение придается снижению барьерной функции кишечника. Отчасти это связано с высокой концентрацией патогенной микрофлоры, также играет роль срок беременности на момент рождения малыша. Язвенно-некротический энтероколит в большинстве случаев развивается у недоношенных детей. Кроме того, любое гипоксическое повреждение вызывает перераспределение крови в организме ребенка с преимущественным кровенаполнением жизненно важных органов. Ишемия кишечника приводит к некрозу его стенки, что также является одним из основных звеньев патогенеза. Что касается гипоксии, то ее причинами могут быть внутриутробная инфекция, патологии плаценты и пуповины, пороки развития сердечно-сосудистой системы и т. д.
Симптомы
Язвенно-некротический энтероколит развивается стадийно. Сначала появляются симптомы непереваривания пищи в виде срыгивания и визуального увеличения живота из-за перерастяжения желудка и кишечника. Возможна рвота с примесью желчи, дыхательные расстройства, в том числе приступы апноэ. Ребенок становится вялым, температура может незначительно повышаться. Далее присоединяются симптомы кишечной непроходимости. Рвота учащается, в кале появляется примесь алой крови. Живот значительно вздут, температура повышена. Приступы апноэ также учащаются, сатурация (насыщение крови кислородом) существенно снижается.
При отсутствии лечения или стремительном течении язвенно-некротический энтероколит проявляется симптомами перитонита, поскольку происходит перфорация кишечника, которая обычно обнаруживается в терминальном отделе подвздошной кишки. Выявляется пневмоперитонеум и признаки сепсиса в виде интоксикации, критического падения артериального давления и др. Воспалительная реакция при язвенно-некротическом энтероколите носит системный характер, поэтому наблюдаются признаки полиорганной недостаточности. Для заболевания характерно циклическое течение, то есть после нормализации состояния возможны повторные приступы.
Диагностика
Первые признаки заболевания неспецифичны и характерны для многих нозологий, в частности, болезни Гиршпрунга и других аномалий развития кишечника. Кроме того, сама по себе недоношенность часто проявляется трудностями с энтеральным питанием вследствие недоразвития секреторной и моторной функции отделов ЖКТ. Заподозрить язвенно-некротический энтероколит на начальных стадиях педиатр может в случае, если ребенок родился недоношенным, либо на этапе внутриутробного развития или в родах имела место гипоксия.
Также проводится анализ кала на скрытую кровь, поскольку визуально прожилки алой крови еще не обнаруживаются, но клеточные элементы уже присутствуют из-за микроповреждений стенки кишечника. После развития признаков кишечной непроходимости диагноз становится более очевидным:
- На рентгенограмме органов брюшной полости заметны расширенные петли кишечника и пневматоз кишечной стенки. Рентгенография подтверждает развитие перитонита, заподозрить который можно по сильному вздутию живота при отсутствии газонаполнения кишечных петель.
- В кале обнаруживается кровь, хотя стул может отсутствовать вследствие пареза кишечника и непроходимости.
- При УЗИ органов брюшной полости можно выявить газ или жидкость в брюшной полости, обнаружить эхогенные точки (участки некроза кишечной стенки). Этот признак является одним из первых, позволяющих диагностировать язвенно-некротический энтероколит на ранних стадиях.
- Общий анализ крови выявляет признаки воспаления в виде лейкоцитоза со сдвигом влево. Значительно повышается уровень C-реактивного белка, именно этот показатель обычно отслеживается в динамике с целью контроля эффективности лечения. Для язвенно-некротического энтероколита характерны тяжелые электролитные нарушения в виде гипонатриемии и метаболического ацидоза, а также нарушения процессов свертываемости крови вплоть до ДВС-синдрома. Часто выявляется конкретный инфекционный агент, который далеко не всегда играет ключевую роль в развитии клиники заболевания, но служит важным моментом для выбора терапевтической тактики.
Лечение язвенно-некротического энтероколита
Терапия заболевания должна начинаться на этапе первых подозрений на язвенно-некротический энтероколит. Сразу отменяется энтеральное питание, проводится декомпрессия желудка и кишечника. Возможно превентивное назначение антибиотиков широкого спектра действия. Ребенку необходима респираторная поддержка. Требуется кувезный режим в отделении интенсивной терапии, ИВЛ проводится по показаниям. Посиндромное лечение язвенно-некротического энтероколита заключается в коррекции электролитных нарушений и эксикоза, который неизбежен при кишечной непроходимости. Необходима профилактика ДВС-синдрома. В большинстве случаев своевременно начатая терапия позволяет ограничиться консервативными методами.
Оперативное лечение язвенно-некротического энтероколита показано в случае обнаружения клинических и рентгенологических признаков перитонита в результате перфорации кишечной стенки. Некротизированный участок кишечника необходимо удалить. Также операция показана при неэффективности проводимых терапевтических мероприятий, то есть при сохранении клинических симптомов, появлении признаков шока, отсутствии положительной динамики в анализах крови. Вопрос о времени возвращения к энтеральному питанию решается индивидуально.
Прогноз и профилактика
Читайте также:


