Введение в инфекционный процесс
I. Основы инфектологии.
1) Понятие об инфекции, инфекционный процесс, его формы.
2) Роль м/о в развитии инфекции.
3) Роль макроорганизма в инфекционном процессе.
4) Характерные черты и течение инфекционной болезни.
5) Формы проявления инфекционной болезни.
Д.з. по уч.Прозоркиной стр.97-101; 2007г. 338-351,
Черкес с. 153-159.
1) Инфектология - наука, изучающая инфекционный процесс, инфекционную болезнь, инфекционную патологию, возникающую в результате конкурентного взаимодействия организма человека с патогенными или условно-патогенными микроорганизмами, и разрабатывающая методы диагностики, лечения и профилактики инфекционных болезней.
Инфекция (лат. infectio- заражать) - это совокупность явлений, возникающих при внедрении м/о в макроорганизм и размножения в нём.
Инвазия - вызывается простейшими и гельминтами. При этом развивается инфекционный процесс.
Инфекционный процесс - это взаимодействие микробов и организма. Он проявляется в зависимости от свойств возбудителя и состояния макроорганизма по-разному:
1.Бактерионосительство (микробонос-во) - это проникновение болезнетворного микроба в макроорганизм без развития заболевания. Оно может быть:
А) здоровое;
Б) после перенесенного инфекционного заболевания (бр. тиф пожизненно).
Инфекционное заболевание- это крайняя степень выраженности инфекционного процесса. Характерны особенности патологических изменений, клинич-х проявлений.
В результате инфекции нарушаются нормальные физиологические процессы и гомеостаз- это постоянство внутренней среды организма.
Известно около 3 тыс. инф-х б-ней, кот-ми может заболеть чел-к (70% всех заб-ний чел-ка). В последние годы появилось примерно 40 новых эмерджентных б-ней (б-нь легионеров, птичий и свиной грипп), причём в 40% - нозологические формы, ранее считавшиеся неинфекционными.
Условно-патогенные микроорганизмы, как правило, лишены болезнетворных свойств и не вызывают инфекционных заболеваний у здорового человека. Условно-патогенные микробы вызывают поражения после пассивного переноса во внутреннюю среду организма. Важные условия их развития - массивность инфицирования и нарушения сопротивляемости организма.
Условно-патогенные и непатогенные (точнее, не способные вызывать поражения у здорового человека) микробы могут при определенных условиях вызывать оппортунистические (от англ. opportunity, возможность, удобный случай) инфекции.
2) Роль м/о в развитии инфекции.
М/о, вызывающие патологические процессы в макроорганизме, т.е. инфекционные заболевания, называются патогенными или болезнетворными(греч. Pathos – б-нь).
Их особенности.
1. Патогенность - это способность микроба проникать в организм (инфективность), приживаться, размножаться (инвазионность) и вызывать патологические изменения.
Этот генетически обусловленный качественный видовой признак, который передаётся по наследству.
Патогенность как биологический признак бактерий реализуется через их три свойства: инфекциозность (инфективность), инвазивность и токсигенность.
Факторы патогенности контролируются:
- генами, привнесенными умеренными фагами.
2. Специфичность - это способность данного вида м/о вызывать определённую инфекционную болезнь. Так, холерный вибрион вызывает холеру.
3. Органотропность - это способность микроба паразитировать в определённых тканях и органах (гонококк - проникает через мочеполовые пути, но микобактерии ТБС, стаф-ки могут поражать любую ткань и орган).
4. Вирулентность - болезнетворная активность микробов, является мерой патогенности. Это фенотипический количественный признак, хар-ка штамма.
Изменение вирулентности – авирулентность (усиление или ослабление).
Штаммы того или иного вида по этому признаку могут быть подразделены на высоко-, умеренно-, слабовирулентные и авирулентные(например, вакцинные штаммы). Определяют вирулентность того или иного штамма культуры в опытах заражения лабораторных животных с вычислением DLM (Dosis letalis minima) - доза бактерий, вирусов, токсинов и других повреждающих агентов, вызывающих гибель 95% взятых в опыт животных.
Факторы вирулентности.
1.Адгезия - это способность м/о адсорбироваться (прикрепляться) на клетках. Тропность - избирательность связывания с рецепторами. Например, у стаф-ков адгезины –белок А.
2.Колонизация - это размножение на поверхности чувствительных клеток (холерный вибрион на энтероцитах) или внутри клеток, в которые проникли прилипшие микробы (дизентерийная палочка в клетках толстого кишечника).
3.Инвазивность или пенетрация - это способность проникать внутрь клетки хозяина и вырабатывать ферменты агрессии, которые повышают проницаемость соединительной ткани (фактор распространения - гиалуронидаза).
4.Подавление фагоцитоза путём образования капсулы (синегнойная палочка, пневмо- и стрептококки) или ферментов (коагулаза стаф-ков).
5.Токсинообразование - это способность м/о вырабатывать яды.
Группа токсинов по свойствам:
Б)Экзотоксины - это высокотоксичные и специфичные белки, выделяемые в окружающую среду при жизни микроба. Характерна органотропность: столбнячный нейротоксин поражает спинной мозг, дифтерийный поражает сердечную мышцу и надпочечники.
Типы действия: цитотоксины, мембранотоксины, функциональные блокаторы.
3) Роль макроорганизмов в инфекционном процессе.
Для возникновения инфекционного заболевания необходимо сочетание следующих факторов:
1) наличия микробного агента;
2) восприимчивости макроорганизма;
3) наличия среды, в которой происходит это взаимодействие.
Возникновение, развитие, течение и исход инфекционного заболевания зависят от реактивности макроорганизма и его состояния.
Основным фактором является восприимчивость к м/о.
Она может быть: индивидуальная - зависит от общего состояния организма и некоторых факторов:
А) Особенностей возбудителя, обладающего выраженными инвазивными и агрессивными свойствами (к возб-лю чумы восприимчивы все люди).
Б) Инфицирующая доза (ИД) - минимальное количество возбудителей, способных вызвать заболевание. Для развития ТБС, сибирской язвы достаточно 1-ой клетки, ИД для дизентерии - 100 клеток (10 2 ), для стафилококка - 1000 клеток, бр. тифа -10 10 , для холеры - 10 7 клеток.
В) Место заражения - входные ворота - это те органы и ткани организма хозяина, через которые проникают патогенные м/о (при ОРЗ - верхние дыхательные пути, при ОКИ - жкт и т.д.), но возбудители чумы, сибирской язвы попадают в организм различными путями (кожная, легочная, кишечная формы).
Состояние невосприимчивости человека определяется его реактивностью на внедрение возбудителя и зависит от внутренних и внешних факторов.
К числу внутренних факторовсамого организма относятся следующие:
- Генетические особенности
- Состояние центральной нервной системы
- Состояние эндокринной системы и гормональная регуляция
- Иммунная система организма
- Возрастная зависимость
- Характер питания и витаминного баланса
- Перенесенные заболевания, травмы, а также вредные привычки (алкоголь, курение)
Внешние факторы, воздействующие на организм:
- Условия труда и быта людей - большие физические нагрузки, переутомление, отсутствие условий для нормального отдыха
- Климатические условия и сезонные факторы
- Физические и химические факторы (действие ультрафиолетовых лучей, ионизирующей радиации, СВЧ-поля, реактивных компонентов топлива и др.)
Видовая восприимчивость генетически закреплена за данным видом.
Группы болезней по хар- ру источников.
1.Зоонозы - заболевания, которыми болеют только животные (бешенство, чума, ящур, сап, бруцеллёз). Резервуар бешенства в природе – грызуны и хищники.
2. Антропонозы – источником возб-лей является человек (дизентерия, холера, грипп, дифтерия, корь, гонорея, сифилис, брюшной тиф, гепатит А).
3. Антропозоонозы – болеют животные, но может поражаться и человек (сибирская язва, туляремия, сальмонеллёз).
4. Сапронозы – возбудители обитают и размножаются в окружающей среде (болезнь легионеров, ботулизм, столбняк).
ВЫВОД: возможность возникновения и характер течения инфекционного процесса определяют соотношение вирулентности м/о, состояние макроорганизма и условий окружающей среды.
| | | следующая лекция ==> |
| | |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Исторически слово “инфекция” (лат.inficio- заражать) впервые было введено для обозначения венерических болезней.
Инфекция- совокупность всех биологических явлений и процессов, возникающих в организме при внедрении и размножении в нем микроорганизмов, результат взаимоотношений между макро- и микроорганизмом в виде адаптационных и патологических процессов в организме т.е. инфекционного процесса.
Инфекционная болезнь- наиболее выраженная форма инфекционного процесса.
В общебиологическом плане взаимоотношения микро- и макроорганизмов представляют собой симбиоз (т.е. сожительство), так как все живые существа сосуществуют в природе. Человек сосуществует на планете Земля с микроорганизмами, растениями, животными. Основными формами взаимодействия микро- и макроорганизмов (их симбиоза) являются: мутуализм, комменсализм, паразитизм.
Мутуализм- взаимовыгодные отношения (пример- нормальная микрофлора).
Комменсализм- выгоду извлекает один партнер (микроб), не причиняя особого вреда другому. Необходимо отметить, что при любом типе взаимоотношений микроорганизм может проявить свои патогенные свойства (пример- условно- патогенные микробы- комменсалы в иммунодефицитном хозяине).
Паразитизм- крайняя форма антогонистического симбиоза, когда микроорганизм питается за счет хозяина, т.е. извлекает выгоду, нанося при этом вред хозяину.
Микробный паразитизм носит эволюционный характер. В процессе перехода от свободноживущего к паразитическому типу жизнедеятельности микроорганизмы теряют ряд ферментных систем, необходимых для существования во внешней среде, но приобретают ряд свойств, обеспечивающих возможность паразитизма.
Основные этапы инфекционного процесса.
1.Адгезия- прикрепление микроорганизма к соответствующим клеткам хозяина.
2.Колонизация- закрепление микроорганизмов в соответствующем участке.
3.Размножение (увеличение количества- мультипликация).
4.Пенетрация- проникновение в нижележащие слои и распространение инфекта.
5.Повреждение клеток и тканей (связано с размножением, пенетрацией и распространением инфекта).
Инфекционный процесс может быть:
по длительности- острый и хронический.
Острая циклическая инфекция заканчивается элиминацией (удалением) возбудителя или смертью больного. При хронической инфекции возбудитель длительно сохраняется в организме (это состояние называется персистенция). Для персистенции микроорганизмы имеют ряд механизмов- внутриклеточная локализация (укрываются в клетке), переход в не имеющие клеточной стенки L- формы, антигенная мимикрия (совпадение по химическому составу антигенных детерминант микроба и клеток хозяина ), укрытие в локальных очагах и забарьерных органах (головной мозг), Для вирусов дополнительными факторами персистенции является интеграция генома вируса с хромосомой клетки- мишени, недоступность действию антител, наличие дефектных вирусных частиц и слабая индукция иммунного ответа и др. Персистенция в организме и периодическая смена хозяина- два основных механизма поддержания микробных популяций.
по степени распространения- локальный и генерализованный.
Локальный инфекционный процесс- возбудитель сосредоточен в определенном очаге, не выходя за его пределы, что сдерживает механизмы защиты. Если микроорганизм способен диссеминировать по организму, возникает генерализованный процесс. Существует два основных пути распространения- лимфогенный (по лимфатической системе) и гематогенный (по кровяным сосудам).
по выраженности- манифестный и инаппарантный.
Манифестный (ярко выраженный) инфекционный процесс- инфекционная болезнь- типичная, атипичная, хроническая и т.д. Бессимптомный (инаппарантный) инфекционный процесс характерен для латентной инфекции. Размножение возбудителя в организме не сопровождается клиническими проявлениями, а только иммунными реакциями.
Инфекционные заболевания имеют ряд отличий от соматических, в том числе- наличие возбудителя, заразность, цикличность течения.
Динамика развития инфекционной болезни.
Инфекционные заболевания характеризуются цикличностью, сменой периодов.
1.Инкубационный период- от момента заражения до первых клинических признаков (процесс активного размножения возбудителя).
2.Продромальный период (предвестников) характеризуется общими неспецифическими проявлениями- недомоганием, головной болью, повышением температуры и другими симптомами преимущественно токсического генеза.
3.Период развития (разгара) болезни характеризуется типичными (специфическими) для данной инфекции клиническими проявлениями.
4.Период реконвалесценции (выздоровления). В качестве исхода болезни может наступить выздоровление, развиться носительство или летальный исход.
Бактерионосительство может иметь большое значение в распространении многих инфекций. Может наблюдаться как при латентной инфекции, так и после перенесенного инфекционного заболевания. Особое значение при некоторых инфекциях имеют хронические носители (брюшной тиф, вирусный гепатит В).
Инфекционное заболевание возникает не при каждом попадании патогенного микроорганизма в организм человека. Требуются определенные условия для реализации:
- достаточная доза микроорганизмов (понятие о критических дозах). Чума- несколько бактериальных клеток, дизентерия- десятки, для некоторых возбудителей- тысячи- сотни тысяч;
- естественный путь проникновения. Существует понятие о входных воротах инфекции, различных для различных групп инфекций- раневых, респираторных, кишечных, урогенитальных с различными механизмами заражения (глаза, кожа, дыхательные пути, желудочно- кишечный тракт, мочеполовая система и др.);
- характеристики возбудителя, его болезнетворные свойства, способность преодолевать защитные механизмы хозяина;
- состояние организма хозяина (наследственность- гетерогенность человеческой популяции по восприимчивости к инфекции, пол, возраст, состояние иммунной, нервной и эндокринной систем, образ жизни, природные и социальные условия жизни человека и др.).
Патогенность (“рождающий болезнь”)- способность микроорганизма вызвать заболевание. Это свойство характеризует видовые генетические особенности микроорганизмов, их генетически детерминированные характеристики, позволяющие преодолеть защитные механизмы хозяина, проявить свои патогенные свойства.
Вирулентность - фенотипическое (индивидуальное) количественное выражение патогенности (патогенного генотипа). Вирулентность может варьировать и может быть определена лабораторными методами (чаще- DL50- 50% летальная доза - количество патогенных микроорганизмов, позволяющая вызвать гибель 50% зараженных животных).
По способности вызывать заболевания микроорганизмы можно разделить на патогенные, условно- патогенные, непатогенные. Условно- патогенные микроорганизмы обнаруживают как в окружающей среде, так и в составе нормальной микрофлоры. В определенных условиях (иммунодефицитные состояния, травмы и операции с проникновением микроорганизмов в ткани) они могут вызывать эндогенные инфекции.
Основные факторы патогенности микроорганизмов - адгезины, ферменты патогенности, подавляющие фагоцитоз вещества, микробные токсины, в определенных условиях- капсула, подвижность микробов. Вирулентность связана с токсигенностью (способностью образования токсинов) и инвазивностью (способностью проникать в ткани хозяина, размножаться и распространяться). Токсигенность и инвазивность имеют самостоятельный генетический контроль, часто находятся в обратной зависимости (возбудитель с высокой токсигенностью может обладать низкой инвазивностью и наоборот).
Патогенность - т.е. способность микроорганизма вызывать заболевание - более широкое понятие, чем паразитизм. Патогенными свойствами могут обладать не только паразитические виды микробов, но и свободно живущие, в т.ч. возбудители сапронозов (иерсинии, легионеллы и др.). Естественной средой для последних является почва и растительные организмы, однако они способны перестраивать свой метаболизм в организме теплокровных животных и оказывать патогенное действие.
Адгезины и факторы колонизации- чаще поверхностные структуры бактериальной клетки, с помощью которых бактерии распознают рецепторы на мембранах клеток, прикрепляются к ним и колонизируют ткани. Функцию адгезии выполняют пили, белки наружной мембраны, ЛПС, тейхоевые кислоты, гемагглютинины вирусов. Адгезия - пусковой механизм реализации патогенных свойств возбудителей.
Факторы инвазии, проникновения в клетки и ткани хозяина. Микроорганизмы могут размножаться вне клеток, на мембранах клеток, внутри клеток. Бактерии выделяют вещества, способствующие преодолению барьеров хозяина, их проникновению и размножению. У грамотрицательных бактерий это обычно белки наружной мембраны. К этим же факторам относятся ферменты патогенности.
Ферменты патогенности - это факторы агрессии и защиты микроорганизмов. Способность к образованию экзоферментов во многом определяет инвазивность бактерий- возможность проникать через слизистые, соединительнотканные и другие барьеры. К ним относятся различные литические ферменты- гиалуронидаза, коллагеназа, лецитиназа, нейраминидаза, коагулаза, протеазы. Более подробно их характеристика дана в лекции по физиологии микроорганизмов.
Важнейшими факторами патогенности считают токсины, которые можно разделить на две большие группы- экзотоксины и эндотоксины.
Экзотоксины продуцируются во внешнюю среду (организм хозяина), обычно белковой природы, могут проявлять ферментативную активность, могут секретировать как грамположительными, так и грамотрицательными бактериями. Они обладают очень высокой токсичностью, термически нестойки, часто проявляют антиметаболитные свойства. Экзотоксины проявляют высокую иммуногенность и вызывают образование специфических нейтрализующих антител- антитоксинов. По механизму действия и точке приложения экзотоксины отличаются- цитотоксины (энтеротоксины и дерматонекротоксины), мембранотоксины (гемолизины, лейкоцидины), функциональные блокаторы (холероген), эксфолианты и эритрогенины. Микробы, способные продуцировать экзотоксины, называют токсигенными.
Эндотоксины высвобождаются только при гибели бактерий, характерны для грамотрицательных бактерий, представляют собой сложные химические соединения клеточной стенки (ЛПС)- подробнее смотри лекцию по химическому составу бактерий. Токсичность определяется липидом А, токсин относительно термостоек; иммуногенные и токсические свойства выражены более слабо, чем у экзотоксинов.
Наличие капсул у бактерий затрудняет начальные этапы защитных реакций- распознавание и поглощение (фагоцитоз). Существенным фактором инвазивности является подвижность бактерий, обусловливающая проникновение микробов в клетки и в межклеточные пространства.
Данная книга предназначена студентам медицинских образовательных учреждений. Это краткое пособие поможет при подготовке и сдаче экзамена по микробиологии. Материал изложен в очень удобной и запоминающейся форме и поможет студентам за сжатый срок детально освоить основные концепции и понятия курса, а также конкретизировать и систематизировать знания.
- ЛЕКЦИЯ № 1. Введение в микробиологию
- ЛЕКЦИЯ № 2. Морфология и ультраструктура бактерий
- ЛЕКЦИЯ № 3. Физиология бактерий
- ЛЕКЦИЯ № 4. Генетика микроорганизмов. Бактериофаги
- ЛЕКЦИЯ № 5. Общая вирусология
- ЛЕКЦИЯ № 6. Учение об инфекции
- ЛЕКЦИЯ № 7. Нормальная микрофлора организма человека
Приведённый ознакомительный фрагмент книги Микробиология: конспект лекций (К. В. Ткаченко) предоставлен нашим книжным партнёром — компанией ЛитРес.
ЛЕКЦИЯ № 6. Учение об инфекции
1. Общая характеристика инфекции
Инфекция – это совокупность биологических реакций, которыми макроорганизм отвечает на внедрение возбудителя.
Диапазон проявлений инфекций может быть различным. Крайними формами проявления инфекций являются:
1) бактерионосительство, персистенция, живая вакцинация;
2) инфекционная болезнь; имеются клинические проявления инфекции, эти реакции могут привести к летальному исходу.
Инфекционный процесс – ответная реакция коллектива популяции на внедрение и циркуляцию в ней микробных агентов.
Инфекционные болезни имеют ряд характерных особенностей, отличающих их от других болезней:
1) инфекционные болезни имеют своего возбудителя – микроорганизм;
2) инфекционные болезни контагиозны, т. е. способны передаваться от больного к здоровому;
3) инфекционные болезни оставляют после себя более или менее выраженную невосприимчивость или повышенную чувствительность к данному заболеванию;
4) для инфекционных болезней характерен ряд общих признаков: лихорадка, симптомы общей интоксикации, вялость, адинамия;
5) инфекционные болезни имеют четко выраженную стадийность, этапность.
Для возникновения инфекционного заболевания необходимо сочетание следующих факторов:
1) наличия микробного агента;
2) восприимчивости макроорганизма;
3) наличия среды, в которой происходит это взаимодействие.
Микробный агент – это патогенные и условно-патогенные микроорганизмы.
Существенное значение для возникновения инфекционного заболевания имеет инфицирующая доза возбудителя – минимальное количество микробных клеток, способных вызвать инфекционный процесс. Инфицирующие дозы зависят от видовой принадлежности возбудителя, его вирулентности и состояния неспецифической и иммунной защиты.
Ткани, лишенные физиологической защиты против конкретного вида микроорганизма, служат местом его проникновения в макроорганизм, или входными воротами инфекции. Входные ворота определяют локализацию возбудителя в организме, патогенетические и клинические особенности заболевания.
Внешняя среда может оказывать влияние как на макроорганизм, так и на микробов-возбудителей. Это природно-климатические, социально-экономические, культурно-бытовые условия.
Для ряда инфекций характерны эпидемии и пандемии.
Эпидемия – это широкое распространение инфекции в популяции с охватом больших территорий, характеризующееся массовостью заболеваний.
Пандемия – распространение инфекции практически на всю территорию земного шара с очень высоким процентом случаев заболеваний.
Эндемичные заболевания (с природной очаговостью) – это заболевания, для которых отмечены территориальные ареалы с повышенной заболеваемостью данной инфекцией.
2. Формы инфекции и периоды инфекционных болезней
2. По количеству возбудителей:
3. По тяжести течения:
3) средней тяжести.
4. По длительности:
5. По путям передачи:
а) воздушно-капельный путь;
а) от матери к плоду (трансплацентарный);
б) от матери к новорожденному в родовом акте;
3) артифициальные (искусственные) – при инъекциях, обследованиях, операциях и т. д.
В зависимости от локализации возбудителя различают:
1) очаговую инфекцию, при которой микроорганизмы локализуются в местном очаге и не распространяются по всему организму;
2) генерализованную инфекцию, при которой возбудитель распространяется по организму лимфогенным и гематогенным путем. При этом развивается бактериемия или вирусемия. Наиболее тяжелая форма – сепсис.
1) экзогенные инфекции; возникают в результате заражения человека патогенными микроорганизмами, поступающими из окружающей среды с пищей, водой, воздухом, почвой, выделениями больного человека, реконвалесцента и микробоносителя;
2) эндогенные инфекции; вызываются представителями нормальной микрофлоры – условно-патогенными микроорганизмами самого индивидуума.
Разновидность эндогенных инфекций – аутоинфекции, они возникают в результате самозаражения путем переноса возбудителя из одного биотопа в другой.
Выделяют следующие периоды инфекционных болезней:
1) инкубационный; от момента проникновения возбудителя в организм до появления первых признаков заболевания. Продолжительность – от нескольких часов до нескольких недель. Больной не заразен;
2) продромальный; характеризуется появлением первых неясных общих симптомов. Возбудитель интенсивно размножается, колонизирует ткань, начинает продуцировать ферменты и токсины. Продолжительность – от нескольких часов до нескольких дней;
3) разгар болезни; характеризуется появлением специфических симптомов. Возбудитель продолжает интенсивно размножаться, накапливаться, выделяет в кровь токсины и ферменты. Происходит выделение возбудителя из организма, поэтому больной представляет опасность для окружающих. В начале данного периода в крови обнаруживаются специфические антитела;
4) исход. Могут быть разные варианты:
а) летальный исход;
б) выздоровление (клиническое и микробиологическое). Клиническое выздоровление: симптомы заболевания угасли, но возбудитель еще находится в организме. Этот вариант опасен формированием носительства и рецидивом заболевания. Микробиологическое – полное выздоровление; в) хроническое носительство.
Реинфекцией называют заболевание, возникающее после перенесенной инфекции в случае повторного заражения тем же возбудителем.
Суперинфекция возникает, когда на фоне течения одного инфекционного заболевания происходит заражение еще одним возбудителем.
3. Возбудители инфекций и их свойства
Среди бактерий по способности вызывать заболевание выделяют:
Патогенные виды потенциально способны вызывать инфекционное заболевание.
Патогенность – это способность микроорганизмов, попадая в организм, вызывать в его тканях и органах патологические изменения. Это качественный видовой признак, детерминированный генами патогенности – вирулонами. Они могут локализоваться в хромосомах, плазмидах, транспозонах.
Условно-патогенные бактерии могут вызывать инфекционное заболевание при снижении защитных сил организма.
Сапрофитные бактерии никогда не вызывают заболевания, так как они не способны размножаться в тканях макроорганизма.
Реализация патогенности идет через вирулентность – это способность микроорганизма проникать в макроорганизм, размножаться в нем и подавлять его защитные свойства.
Это штаммовый признак, он поддается количественной характеристике. Вирулентность – фенотипическое проявление патогенности.
Количественными характеристиками вирулентности являются:
1) DLM (минимальная летальная доза) – это количество бактерий, при введении которых соответствующим путем в организм лабораторных животных получают 95–98 % гибели животных в эксперименте;
2) LD 50 – это количество бактерий, вызывающее гибель 50 % животных в эксперименте;
3) DCL (смертельная доза) вызывает 100 %-ную гибель животных в эксперименте.
К факторам вирулентности относят:
1) адгезию – способность бактерий прикрепляться к эпителиальным клеткам. Факторами адгезии являются реснички адгезии, адгезивные белки, липополисахариды у грамотрицательных бактерий, тейхоевые кислоты у грамположительных бактерий, у вирусов – специфические структуры белковой или полисахаридной природы;
2) колонизацию – способность размножаться на поверхности клеток, что ведет к накоплению бактерий;
3) пенетрацию – способность проникать в клетки;
4) инвазию – способность проникать в подлежащие ткани. Эта способность связана с продукцией таких ферментов, как гиалуронидаза и нейраминидаза;
5) агрессию – способность противостоять факторам неспецифической и иммунной защиты организма.
К факторам агрессии относят:
1) вещества разной природы, входящие в состав поверхностных структур клетки: капсулы, поверхностные белки и т. д. Многие из них подавляют миграцию лейкоцитов, препятствуя фагоцитозу;
2) ферменты – протеазы, коагулазу, фибринолизин, лецитиназу;
3) токсины, которые делят на экзо– и эндотоксины.
Экзотоксины – высокоядовитые белки. Они термолабильны, являются сильными антигенами, на которые в организме вырабатываются антитела, вступающие в реакции токсинонейтрализации. Этот признак кодируется плазмидами или генами профагов.
Эндотоксины – сложные комплексы липополисахаридной природы. Они термостабильны, являются слабыми антигенами, обладают общетоксическим действием. Кодируются хромосомными генами.
- ЛЕКЦИЯ № 1. Введение в микробиологию
- ЛЕКЦИЯ № 2. Морфология и ультраструктура бактерий
- ЛЕКЦИЯ № 3. Физиология бактерий
- ЛЕКЦИЯ № 4. Генетика микроорганизмов. Бактериофаги
- ЛЕКЦИЯ № 5. Общая вирусология
- ЛЕКЦИЯ № 6. Учение об инфекции
- ЛЕКЦИЯ № 7. Нормальная микрофлора организма человека
Приведённый ознакомительный фрагмент книги Микробиология: конспект лекций (К. В. Ткаченко) предоставлен нашим книжным партнёром — компанией ЛитРес.
Общая информация
Сначала вы познакомитесь с главными терминами. Итак, инфекция – это еще не болезнь. Она представляет собой только момент заражения. Он охватывает попадание возбудителя в организм и начало его развития.
Инфекционный процесс – это уже то состояние, в котором вы находитесь после заражения. То есть он является своеобразной реакцией организма на те патогенные бактерии, которые начали размножаться и угнетать работу систем. Он пытается высвободиться от них, восстановить свои функции.
Инфекционный процесс и инфекционное заболевание – это практически одинаковые понятия. Однако последний термин предполагает проявление состояния организма в виде симптомов и признаков. В большинстве случаев болезнь заканчивается выздоровлением и полным уничтожением вредных бактерий.
Признаки ИП
Инфекционный процесс имеет определенные черты, которые отличают его от других патологических явлений. Среди них можно выделить такие:
1. Высокая степень заразности. Каждый заболевший человек становится источником возбудителей для других людей.
2. Массовость. Ежегодно инфекционные заболевания поражают большое количество людей.
3. Наличие возбудителя. Для того чтобы в вашем теле произошла реакция, она должна быть вызвана нарушением работы систем и органов благодаря патогенным микроорганизмам.
4. Практически идентичное течение болезни у разных пациентов.
5. Специфичность. Разные патогенные микробы способны вызывать неодинаковые болезни.
6. Цикличность. Каждый инфекционный процесс состоит из нескольких стадий, которые сменяют друг друга.
7. Выработка специфического иммунитета. Естественно, после попадания микроба в организм иммунитет начинает "разрабатывать" схему его уничтожения. При этом защитная система запоминает тот путь, который помог ей избавиться от возбудителя.
8. Для лечения патологии применяются антибиотики, которые направлены на уничтожение вызвавшего заболевание патогена.
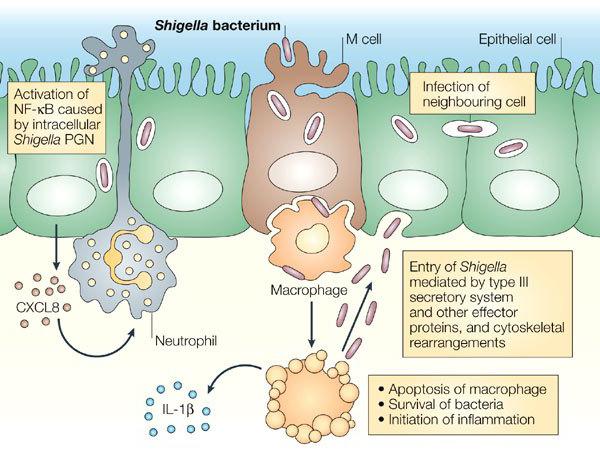
Формы ИП
Как уже было сказано, ИП имеет много особенностей. Теперь следует рассмотреть формы инфекционного процесса:
1. Острая. Она характеризуется очень сильной реакцией иммунитета и быстрым течением.
2. Хроническая. В этом случае возбудитель может длительное время пребывать в организме и периодически вызывать проявление симптомов.
3. Типичная и атипичная. В первом случае все проявления болезни считаются характерными для нее. Атипичная форма предполагает появление совсем не тех признаков, которые обычно сопровождают патологию.
4. Смешанная. В этом случае иммунитет атакуется сразу несколькими типами вредных микроорганизмов.
5. Вторичная. Она характеризуется тем, что к основной болезни могут добавляться инфекции, вызванные другими возбудителями.
6. Носительство. В этом случае симптомы не проявляются, организм остается здоровым. При этом патогенные микроорганизмы в нем живут, но не развиваются.
7. Реинфекция. Она характеризуется повторным заражением тем же возбудителем.
8. Экзогенная. В этом случае микробы поступают в тело извне. Эндогенная характеризуется тем, что болезнь появляется вследствие нарушения собственной микрофлоры.
9. Рецидив. Особенностью этой формы является то, что симптомы инфекции могут появляться повторно, при этом еще одного заражения не происходит.
10. Сепсис. Это очень тяжелое состояние. Оно характеризуется генерализацией патогенных организмов, которые размножаются с невероятной скоростью. При этом иммунитет очень быстро падает. Если не бороться с этой патологической формой, она может быстро привести к смерти.
Перечисленные формы инфекционного процесса являются самыми распространенными.

Факторы ИП
Они обуславливают появление, течение и результат патологии. Существуют такие факторы инфекционного процесса:
1. Качественные и количественные характеристики возбудителя.
2. Общее состояние человеческого организма и его восприимчивость к тому или иному микробу. Здесь имеется в виду возраст и пол пациента, состояние его центральной нервной системы, иммунитета, микрофлоры. Важными факторами также являются наличие в анамнезе оперативных вмешательств, питание.
3. Внешняя среда. На восприимчивость организма к болезням инфекционного типа влияет экологическая обстановка, а также недостаток кислорода, облучение. Проблема может возникнуть вследствие переохлаждения, перегревания, чрезмерной физической усталости (и умственной тоже), ненадлежащих санитарных условий.
Периоды ИП
Для того чтобы назначить необходимое лечение, необходимо рассмотреть, какие циклы проходит каждое заболевание данного типа. Итак, существуют такие периоды инфекционного процесса:
1. Инкубационный. На этом этапе возбудитель проникает в организм и начинает интенсивно размножаться. Период может длиться от нескольких часов до нескольких месяцев. При этом симптомы заболевания еще не проявляются.
2. Продромальный. На этом этапе уже можно наблюдать первые признаки патологии. Это может быть повышение температуры, плохой сон и аппетит, вялость, нарушение трудоспособности, недомогание. Этот этап обычно длится несколько дней. Хотя есть такие инфекции, продромальный период у которых может затягиваться до 10 суток или сокращаться до пары часов.
3. Разгар. На этом этапе симптомы выражены максимально интенсивно. Длительность данного периода зависит от свойств возбудителя, а также от тяжести болезни.
4. Выздоровление. Происходит угасание симптомов. Функциональность организма постепенно восстанавливается. Естественно, болезнь не всегда проходит легко. Могут присутствовать остаточные явления: утомляемость, головная боль. В этот период можно повторно заболеть или получить какие-либо осложнения. Поэтому нужно быть максимально осторожным.
Классификация ИП
Теперь следует рассмотреть разновидности инфекционных процессов. Их можно классифицировать таким образом:
2. Инфекции дыхательных путей.
4. Инфекции наружных покровов.
Эти виды инфекционного процесса являются общими. В своем составе они имеют огромное количество заболеваний.
Стадии развития
Теперь следует рассмотреть динамику развития таких патологий. Она предполагает несколько стадий:
1. Заражение. На этом этапе вредоносные бактерии попадают в человеческий организм и проникают в клетки, размножаясь все больше и больше.
2. Образование токсинов. Они появляются в результате жизнедеятельности указанных микроорганизмов. Естественно, эти продукты оказывают негативное влияние на биологические системы человека. Дело в том, что обмен веществ в клетках нарушается.
3. Распространение инфекции на другие органы и системы. Она генерализуется.
4. Формирование иммунного ответа. На этом этапе организм старается защитить себя от вредоносного влияния микробов. Действия иммунитета направлены не только на уничтожение микроорганизмов, но и на нейтрализацию продуктов их жизнедеятельности, а также на восстановление функциональности систем.
5. На последней стадии происходит выздоровление организма. Обмен веществ в клетках восстанавливается, нормальная функциональность биологических систем возобновляется. Кроме того, у человека появляется иммунитет к уничтоженным микроорганизмам. То есть в следующий раз микробам будет гораздо труднее проникнуть в организм.
Как видите, развитие инфекционного процесса происходит поэтапно. Естественно, длительность данных стадий может быть разная. Все зависит от заболевания и особенностей организма.
Как передается инфекция?
Этот вопрос является важным не только для постановки правильного диагноза и назначения адекватного лечения, но и для профилактики патологий. Существует несколько механизмов передачи инфекции:
1. Воздушный. Чаще всего возбудители при этом попадают в органы дыхания, где и начинают размножаться. Передаются другому человеку они при разговоре, чихании и даже проникают внутрь организма с пылью.
2. Фекально-оральный. Местом локализации для таких микроорганизмов является желудок и кишечник. Микробы попадают в организм вместе с едой или водой.
3. Контактный. Такие заболевания часто поражают кожные покровы, слизистую оболочку. Передать патогенную микрофлору в этом случае можно при прикосновении к здоровому человеку или при использовании зараженных предметов.
4. Трансмиссивный. Он предусматривает локализацию вредоносных микроорганизмов в крови. Передается инфекция в этом случае при помощи насекомых, например, комаров.
5. Трансплацентарный. Этот путь предусматривает попадание микробов и бактерий от матери к ребенку через плаценту.
6. Искусственный. В этом случае инфекция в организм заносится в результате проведения каких-либо манипуляций: в больнице, тату-салоне, салоне красоты и других заведениях.
7. Половой, то есть посредством сексуального контакта.
Как видите, при соблюдении правил гигиены можно избежать множества проблем.

К таким инфекциям можно отнести: хламидиоз, сифилис, гонорею, трихомониаз. Кроме того, сюда можно также включить герпес, папилломавирусы, цитомегаловирус. Человек может жить, даже не подозревая о наличии этих проблем. Часто выявить патологию можно только при помощи специальных анализов. Скрытые инфекции очень коварны, поэтому следует беречь себя и стараться не заразиться ими.
Особенности лечения заболевания
Существует несколько этапов терапии:
1. Воздействие на возбудителя при помощи антибактериальных, противовирусных, противогрибковых препаратов и антибиотиков.
2. Предотвращение дальнейшего развития процесса. Это осуществляется при помощи дезинтоксиционной терапии, приема противовоспалительных лекарств, иммуномодуляторов, поливитаминов.
3. Устранение симптомов.
Течение инфекционного процесса может быть очень тяжелым, поэтому вы не всегда можете обойтись без врачебной помощи.

Профилактика
Меры предосторожности помогут не только оставаться здоровым и счастливым, но и защитят вас от возможных серьезных осложнений. Профилактика довольно проста:
1. Правильное питание и активный образ жизни.
2. Отказ от вредных привычек: курения, употребления алкоголя.
3. Ведение упорядоченной половой жизни.
4. Защита организма при помощи специальных медицинских препаратов во время разгара инфекции.
5. Постоянное выполнение всех необходимых гигиенических процедур.
6. Своевременное обращение к доктору в случае возникновения каких-либо проблем.
Вот и все особенности инфекционного процесса. Будьте здоровы и берегите себя.
Читайте также:


