Возбудителем раневых инфекций может быть
Различают две группы микроорганизмов — возбудителей анаэробной инфекции.
К первой группе относят спорообразующие анаэробы, или клостридии (Clostridium perfringens, Cl., septicum, Cl., oedematiens и Cl. his-tolyticum). Раневая инфекция, вызванная этими микроорганизмами, часто обозначается как газовая гангрена либо газовая флегмона.
Вторая группа — неспорообразующие, или неклостридиальные, анаэробы (бактероиды, фузобактерии, пептострептококки, пептококки и др.).
Клостридии раневой анаэробной инфекции (газовой гангрены). Ферментируют с газообразованием углеводы. Протеолитические свойства выражены слабей. С. novyi — подвижные бескапсульные перитрихи. Эритроциты не гемолизируют. Ферментируют с газообразованием ряд сахаров. В отличие от предыдущих видов разжижают желатину, образуют сероводород и аммиак. С. histolyticum — перитрихи, факультативные анаэробы. Не ферментируют углеводы, но обладают протеолитической активностью с образованием H2S.
Антигены. C.perfringens различаются по антигенной специфичности секретируемых ими мембранотоксинов, что позволило разделить их на шесть сероваров: А, В, С и т.д. Среди С. novyi выделено три серовара (А, В, С).
Патогенность и патогенез. В основе патогенного действия всех возбудителей анаэробной раневой инфекции лежит высокая скорость размножения и способность продуцировать токсины - относится к типу мембранотоксинов. Он вызывает гидролиз фосфолипидов, входящих в состав клеточных мембран, вследствие чего наступает гемолиз эритроцитов, распад тучных клеток, изменение мелких сосудов. При действии на мембраны лейкоцитов снижается фагоцитарная активность последних. Для патогенных клостридий характерно образование многих ферментов, вызывающих деструкцию тканей: гиалуронидаза, коллагеназа, ДНК-аза и др. Все это, в конечном итоге, приводит к гангренозному, экссудативному или флегмонозному воспалению подкожной клетчатки, особенно мышц, которое сопровождается накоплением большого количества газа и экссудата. Всасывание микробных токсинов наряду с токсическими продуктами распада мышечной ткани, вызывает токсинемию. В тяжелых случаях возможно развитие сепсиса. Существенное значение в патогенезе имеет вторичная микрофлора: непатогенные клостридии, стафилококки и другие бактерии. Cl. perfringens может продуцировать энтеротоксин, вызывающий диффузный понос. Серовар А С. novyi продуцирует альфа-токсин, С. septicum — мембранотоксин.
Экология и эпидемиология. Средой обитания для клостридий является кишечник животных, особенно травоядных и свиней, для Cl. perfringens — и кишечник человека. С фекалиями клостридии попадают в почву, в которой при благоприятных условиях могут размножаться. В почве клостридии сохраняются в виде спор в течение длительных сроков. Инфекция передается при попадании возбудителя с почвой или инфицированным материалом на раневую поверхность. входными воротами инфекции являются раны. Благоприятные условия для размножения анаэробов создаются при осколочных рваных ранах. Анаэробная инфекция в мирное время встречается редко, главным образом, как осложнение открытой травмы, послеоперационных ран и криминальных абортов. Необрабатываемые почвы (скалистые, песчаные) в отличие от плодородных культивируемых почв, не являются источником анаэробной инфекции.
Диагностика. Материал для исследования: кусочки пораженной ткани. Для бактериоскопического исследования используют иммунофлюоресцентный метод. Бактериологическое исследование проводят путем выделения чистой культуры на кровяном агаре, среде Вильсон-Блера и др. Используют биопробы для выявления токсина в исследуемом материале. В качестве экспресс-метода применяют газожидкостную хроматографию для определения клостридий в раневом отделяемом. Серодиагностика не применяется.
Профилактика и лечение. Вакцинопрофилактика не проводится.
Для пассивной профилактики, так же, как и для терапии, применяют антитоксическую поливалентную сыворотку или иммуноглобулин, полученный из этой сыворотки, который вводят внутримышечно в возможно более короткие сроки после ранения. В случае идентификации возбудителя показано введение антитоксической сыворотки против токсинов клостридий данного вида. Для этиотропного лечения применяют антибиотики (бета-лактамы, аминогликозиды), которые эффективны против клостридий, а также возбудителей вторичной инфекции. Анатоксин не получил применения для профилактики этого заболевания вследствие его низкой иммуногенности.
Менингококки. Характеристика. Экология. Патогенез. Лабораторная диагностика. Специфическая профилактика.
Гр- мелкие диплококки бобовидной формы неподвижные, не образуют спор, имеют пили и полисахаридную капсулу. Растут на средах с добавлением белков, асцита или крови. Заболевания группами АВС (90%-А)
ñ Назофарингит бессимптомн носительство, стабилиз. Инфекции в носоглотке.
ñ Менингококцемия - внутрисосуд инвазия, интоксикация
ñ Гн. Менингит - инфекция мозговых оболочек.
АГ: К-АГ, ЛПС, пилин – белок. По К-АГ подразделяются на 13 серогрупп, которые в свою очередь подразделяются на 20 сероваров.
Факторы патогенности: капсула, белки наружной мембраны, ЛПС.
Пили (при инвазии- возникает назофарингит)
Антропонозная инфекция, аэрогенный механизм,
входные ворота – слизистые оболочки носоглотки.
2 формы: локализованная и генерализованная.
Чаще: носительство, острый нозофарингит, пневмония.
13. Экспресс: АГ – РИФ, ИФА, РИА, геном – ПЦР.
14. Бактериологический – теплый сывороточный агар, исследуют: морфологические, биохимические, АГ свойства, чувствительность к антибиотикам, факторы патогенности, фаготипирование.
Лечение: вакцина-полисахаридная. У дете- не давет высокий % защиты. Иммунизация проводится с 1 года по эпид. Показаниям.
Не нашли то, что искали? Воспользуйтесь поиском:
Особенности патогенеза раневой инфекции в большой степени зависят от вида возбудителей и их свойств. Поэтому знание микробиологической характеристики современной раневой инфекции является обязательным. Здесь можно выделить ряд общих моментов.
1. Отличительной особенностью раневой инфекции является полиморфизм возбудителей. Помимо влияния организма, судьба микрофлоры ран зависит от характера взаимодействия ассоциантов между собой.
Для возбудителей раневой инфекции наиболее важными типами взаимоотношений являются синергизм и антагонизм.
Синергизм характеризуется усилением физиологических функций у членов микробной ассоциации. Ярким примером синергизма является возможность существования анаэробов при доступе воздуха благодаря выделяемым аэробами ферментов каталазы и супероксиддисмутазы, защищающими клетки от токсического действия кислорода. В свою очередь, анаэробы продуцируют бета-лактамазу и особые вещества, повышающие в тысячи раз устойчивость аэробов к антибиотикам и бактерицидному действию человеческих лейкоцитов. Для хирургов важно, что часто раневая инфекция возникает и поддерживается, если присутствует каждый из участников ассоциации. Поэтому подавление даже одного из них может предотвратить или ликвидировать инфекционное
осложнение.
При антагонистических взаимоотношениях происходит борьба за кислород, питательные вещества и место обитания. Особенно мощными антагонистическими свойствами обладают нормальные обитатели человеческого тела: E.coli, Str.faecalis, молочнокислые бактерии, актиномицеты, микрофлора кожи, носоглотки и др. Длительное неоправданное применение антибиотиков (особенно энтеральное), нарушение функции верхних отделов желудочно-кишечного тракта (из-за отсутствия энтерального питания, длительной ИВЛ) блокируют защитное действие этих антагонистов патогенной флоры.
2. Условно-патогенные возбудители раневой инфекции обладают высокой степенью избирательности - тропностью 0по отношению к различным тканям. Механизм избирательности обеспечивается с помощью специфических структур микробных поверхностей, называющихся адгезинами, и особых молекулярных образований на поверхности клеток-мишеней (рецепторов). Так адгезины грамположительных кокков
обладают сродством к гепарину, альбумину, к рецепторам эритроцитов, лейкоцитов, лимфоцитов, тромбоцитов, эпителиальных клеток полости рта и верхних дыхательных путей, а грамотрицательные бактерии отличаются высокой тропностью к слизистой желудочно-кишечного тракта (E. coli) и к мочевыводящим путям (E.coli, Ps.aeruginosa), к эпителию дыхательного тракта (Ps.aeruginosa). Вещества, входящие в состав микробных рецепторов клеток организма, стимулируют одни виды микробов и препятствует образованию колоний других. От наличия адгезинов на поверхности бактериальной клетки зависит вирулентность возбудителей. Количественные и качественные характеристики адгезинов определяются условиями среды обитания и, в частности, метаболическим состоянием тканей. В свою очередь, повреждение создает благоприятную концентрацию на клеточных мембранах описанных выше микробных рецепторов, которые одновременно формируют трудно преодолимый для фагоцитов и антибиотиков барьер из скоплений тромбоцитов и фибрина. По-видимому, этот же механизм играет определенную роль в закономерной смене одних возбудителей в ране на другие, когда измененный метаболизм создает условия для адгезии микробов, обладающих тропностью к другим тканям. В результате, бактерии локализуются в особых (в т.ч. поврежденных) тканях, а не повсюду, причем именно там в первую очередь развивается болезнь. Знание этого является одним из ключевых моментов для планирования мероприятий по борьбе с раневой инфекцией.
3. Отличительной чертой раневой инфекции является закономерная смена возбудителей в течение раневого процесса.
В первые сутки после ранения, как правило, высевается грамположительная микрофлора - стафилококки, стрептококки, микрококки, дифтероиды, а также спорообразующие бактерии родов Bacillus и Clostridium. Начиная с третьих суток пребывания раненого в стационаре, увеличивается доля грамотрицательных микроорганизмов. Преобладание последних наблюдается с 7-9 суток. Это главным образом относится к синегнойной палочке, протею и кишечной палочке. Важной причиной смены микробов в ране является способность некоторых возбудителей выделять антибиотики, подавляющие грамположительную флору (пиоцианин синегнойной палочки), т.е. антагонизм микробов.
4. Большинство раневых инфекционных осложнений являются смешанными - аэробно-анаэробными. Поэтому для успешной диагностики и лечения раневой инфекции необходимо знание особенностей анаэробов. Они излагаются в главе об анаэробных формах раневой инфекции. Ведущим представителем грамположительной микрофлоры является стафилококк (St.aureus, St.epidermidis), доля которого среди представителей аэробной флоры свежих ран и острых гнойных процессов составляет 70-85%. Это экзо-эндотоксический микроб. Важнейшими факторами патогенности стафилококков являются:
- выделение альфа-токсина, самого сильного стафилококкового токсина, избирательно поражающего клеточные мембраны и обладающего выраженной кардиотоксичностью;
- наличие фермента гиалуронидазы, расщепляющей основное вещество соединительной ткани - гиалуроновую кислоту. Фермент повышает проницаемость капилляров, усиливает адсорбционную способность эндотелия и тем самым увеличивает отек, развивающийся в результате ранения;
- развитие отека связано также со свертыванием плазмы под действием коагулазы. Последнее свойство ведет к возникновению инфицированных микротромбов в мелких сосудах, что усиливает ишемию тканей, способствует развитию некроза и служит основой образования депо возбудителей, как в тканях, окружающих рану, так и в общей системе микроциркуляции;
- антикоагулазы стафилококка (фибринолизин) тормозят свертывание и ускоряют фибринолиз. Коагуляция плазмы и фибринолиз протекают последовательно. Поэтому стафилококковая инфекция склонна к абсцедированию.
Важнейшим свойством стафилококка является быстрое возникновение антибиотикоустойчивых форм, обусловленное селекцией резистентных штаммов и способностью вырабатывать бета-лактамазу, разрушающую пенициллины и ряд других антибиотиков. В настоящее время 70-80% стафилококков устойчивы одновременно к 4-5 препаратам.
Грамотрицательная флора представлена главным образом синегнойной палочкой (Pseudomonas aeruginosa), протеем (Proteus vulgaris и mirabilis) и кишечной палочкой (Escherichia coli). Колонизация, размножение и патогенное воздействие этой флоры - достоверное свидетельство снижения резистентности организма травмой и предыдущим
инфекционным процессом.
Синегнойная палочка обладает выраженной протеолитической активностью. Ее экзотоксин А (наиболее токсичный из всех продуктов синегнойной палочки) резко подавляет синтез белка в клетках. Эндотоксин поражает сосуды микроциркуляции, усиливает отек, вызывает диапедезные кровоизлияния. Результат ее жизнедеятельности – лизис эпителия и пересаженных лоскутов, подрытость краев раны, замедление и прекращение репаративных процессов, тяжелейшие поражения внутренних органов (гепатоцеллюлярный некроз, геморрагические поражения в легких, тубулярный некроз почечной ткани). Синегнойная палочка, являясь антагонистом грамположительной микрофлоры, при ее подавлении сама беспрепятсвенно размножается, т.к. нечувствительна к большинству применяемых в клинике антибиотиков. Патогенность кишечной палочки при раневой инфекции определяется наличием эндотоксина, действие которого мало отличается от интоксикации, вызванной эндотоксином другого происхождения. Это прежде всего сосудистый яд, вызывающий расстройство микроциркуляции. Под его воздействием повышается проницаемость биологических мембран, в частности лизосомальных мембран, что может стать причиной дегенеративных изменений в клетках вплоть до ферментативного аутолиза. Присутствие в ране протея может придавать инфекционному процессу анаэробный характер. Все перечисленные возбудители раневой инфекции вырабатывают токсические вещества, избирательно повреждающие лейкоциты, подавляющие фагоцитоз, что может приводить к срыву механизмов противомикробной защиты.
Таким образом, на определенной стадии развития возбудителей их патогенные свойства, суммируясь с патогенетическими факторами раневого процесса, формируют качественно новый процесс - раневую инфекцию. Для нее характерно усугубление микротромбэмболизма, усиление отека под воздействием стафилококка; нарушения в системе протеолиза и, как следствие, возникновение очагов вторичного некроза (особенно при анаэробных формах инфекции и синегнойной палочке); усиление общих нарушений (кровообращения, легочных, печеночных и т.д.) под воздействием экзо- и эндотоксинов. Из описанных особенностей патогенеза и этиологии раневой инфекции следует, что развивающиеся патологические изменения в организме в ранние сроки после ранения в большей степени зависят от влияния первичного очага повреждения, то есть, биологического состояния тканей, окружающих рану. Именно в этот период решается вопрос - возникнут ли условия для развития только микрофлоры раны или инфекционный процесс разовьется по полной программе.
Последнее изменение этой страницы: 2017-01-18; Нарушение авторского права страницы
Еще с детства мы узнаем о том, что такое рана. Маленькие детки сбивают коленки до крови, взрослые могут легко пораниться острыми предметами, люди военных профессий могут получить пулевое ранение. У одних заживает все легко и просто, а у других может начать развиваться инфекция раневая. Что это за инфекция, каковы причины и ее симптомы, как проводится диагностика и в чем состоит особенность лечения, рассмотрим далее.
Описание раневой инфекции
Прежде всего, несколько слов о том, что такое рана. Это нарушение целостности кожного покрова тела в результате внешнего насилия. Раны могут быть:
- Поверхностными.
- Глубокими.
- Проникающими.
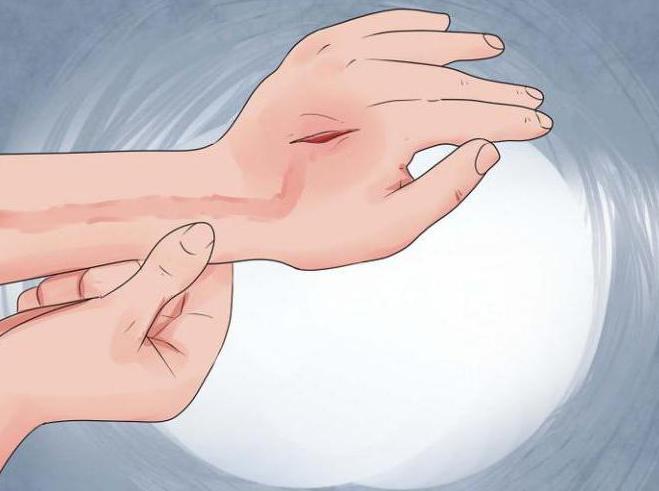
Если случайно появилась на теле рана любого происхождения, кроме тех, что получены в результате хирургического вмешательства, она уже первично загрязнена микробами. Операционные раны считаются асептичными потому, что наносятся на тело стерильными инструментами, в стерильных условиях. Если не соблюдаются правила асептики и антисептики, или на рану не была наложена своевременно стерильная повязка, возможно занесение вторичной инфекции.
На то, насколько случайная рана заражена микробами, влияет несколько факторов:
- Условия, в которых рана получена.
- Характер орудия, которым она нанесена.
Инфекция раневая - это результат развития патогенной микрофлоры в полости раны, то есть происходит осложнение раневого процесса. При случайных ранах инфицирование происходит в результате первичного загрязнения, этому способствует несвоевременное наложение стерильной повязки или неправильная обработка раны. Что касается хирургических ран, инфицирование здесь, как правило, вторичное, из–за ослабленного состояния организма больного, или внутрибольничное инфицирование.
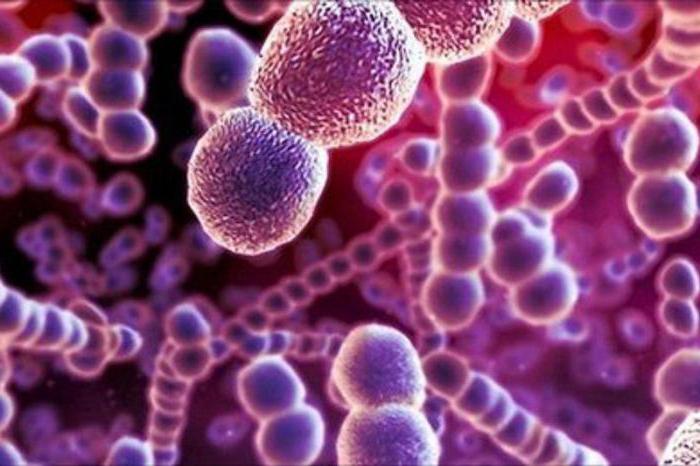
Возбудители раневой инфекции
Самый распространенный возбудитель инфекции раневой - стафилококк.
Гораздо реже встречаются:
Виды раневой инфекции
В зависимости от того, какие микробы попадают в рану и как развивается процесс, раневая инфекция бывает следующих видов:
- Гнойная раневая инфекция. Возбудителями ее являются стафилококки, кишечная палочка, стрептококки и многие другие. Микробы такого вида находятся в воздухе, в гное, на предметах. При попадании в организм и при условии наличия там благоприятной среды может развиться острое гнойное заболевание. Заражение раневой поверхности такими бактериями приведет не только к нагноению, но и будет способствовать распространению инфекции дальше.
- Анаэробная раневая инфекция. Возбудителями являются микробы столбняка, гангрены, злокачественного отека, бациллы. Место нахождения таких возбудителей - это, прежде всего, земля, особенно удобренная навозом. Поэтому частички почвы в ране являются самыми опасными, так как возможно развитие анаэробной инфекции.
- Специфическая инфекция. Возбудителями становятся палочка Леффера и гемолитический стрептококк. Такая инфекция может быть занесена со слизью, слюной, из воздуха, из тканей, соприкасающихся с раной, при разговоре, воздушно-капельным путем.
- Эндогенная инфекция. Микробы, находящиеся в самом организме пациента, могут попасть в рану при оперативном вмешательстве или после него. Распространяется инфекция по кровеносным сосудам. Хирургические раневые инфекции можно предотвратить. Необходимо правильно обработать кожные покровы антисептическими растворами, а также руки и инструмент перед оперативным вмешательством.
Классификация раневой инфекции
Помимо того, какой возбудитель спровоцировал раневую инфекцию, выделяют еще и несколько ее форм. Инфекция раневая может быть общей формы и местной. Первая является наиболее тяжелой. Развивается сепсис, он может быть как с метастазами, так и без. Опасность летального исхода очень велика. А к местным формам относят:
- Инфицирование раны. Имеется четкая граница между живой и поврежденной тканью. Причина - низкая сопротивляемость инфекциям.
- Абсцесс околораневый. Имеет капсулу, которая соединена с раной и отделяется от здоровых тканей.
- Флегмона. Инфекция выходит за пределы раны и имеет свойства распространяться.
- Гнойный затек. Развивается как следствие плохого дренажа. Гной собирается и распространяется в тканях.
- Свищи. Поверхность раны уже затянута, а внутри остался инфекционный очаг.
- Тромбофлебит. Инфекция распространяется на тромб, как осложнение далее переходит на вены.
Стоит знать: чтобы инфекция появилась и смогла развиваться, необходима благоприятная среда и много других факторов. Об этом поговорим далее.
Причины раневой инфекции
Существует несколько факторов, которые могут поспособствовать развитию инфекционного процесса в ране:
- Нарушение и несоблюдение норм асептической обработки раны.
- Нестерильный перевязочный материал.
- Отсутствие оттока из раны.
- Особенность хирургического вмешательства на полых органах, например толстом кишечнике.
- Наличие хронических инфекций в организме (тонзиллит, пиелонефрит, больные зубы).
- Степень загрязнения раны.
- Количество поврежденных тканей.
- Иммунный статус организма.
- Наличие инородных тел в ране, сгустков крови, некротических тканей.
- Большая глубина повреждения.
- Плохое кровоснабжение поврежденных тканей.
- Наличие таких заболеваний, как сахарный диабет, цирроз, лейкемия, ожирение, злокачественные образования.
Инфекция раневая начинает активизироваться в том случае, если количество микробов в ране начинает превышать критический уровень - это 100 тысяч микроорганизмов на 1 мм ткани. Это показатель для здорового человека, если же человек болен, то уровень критический может быть гораздо ниже.
Каковы симптомы раневой инфекции?
Как распознать, что инфекция раневая имеет место? Вот несколько симптомов ее проявления:
- Повышение температуры тела.
- Покраснение участка кожи вокруг раны.
- При пальпации вокруг раны возникает ощущение боли.
- Отек.

Наличие таких признаков и симптомов всегда говорит о том, что анаэробная раневая инфекция имеется. Развиться она может на 3-7 день после получения раны. Для того чтобы назначить эффективное лечение, необходимо провести диагностику.
Диагностика раневой инфекции
Конечно же, даже визуально видно по внешнему виду, выделениям, запаху, что инфекция раневая прогрессирует. Но для того чтобы назначить эффективное лечение, необходимо установить, какие бактерии вызвали инфекционный процесс. Для этого необходимо взять мазок из раны. При этом надо придерживаться нескольких правил:
- Материал необходимо брать из глубоких участков раны в достаточном количестве.
- Его берут до того, как начинают применять антибиотики.
- В лабораторию материал необходимо доставить в течение 2 часов.
После проведения исследований и выявления бактерий назначают лечение. Об этом далее.
Как лечат раневую инфекцию
Очень важно не оставлять без терапии раневые инфекции. Лечение таких патологий состоит в хирургическом вмешательстве и в назначении эффективных противомикробных препаратов. Возможно также назначение обезболивающих лекарственных средств.
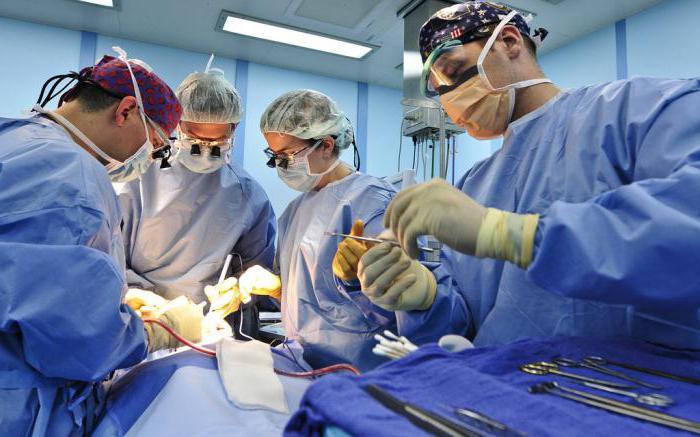
Хирургическое вмешательство - это:
- Широкое вскрытие инфицированной раны.
- Тщательное промывание и санация раневой полости.
- Иссечение мертвых тканей.
- Дренаж гнойных участков.
Далее требуется регулярная обработка раны антисептиками.
Антибиотики назначает врач с учетом специфики заболеваний, чувствительности к установленным бактериям, взаимодействия их с другими препаратами, а также влияния лекарства на организм пациента.
Применять антисептики для промывания ран также необходимо с особой осторожностью, так как раствор всасывается и при непереносимости может вызвать осложнения. Они не должны вызывать болевых ощущений. Необходимо следить за реакцией организма на длительное использование антисептиков. В некоторых случаях замедляется процесс заживления.
Будьте внимательны: самолечение может усугубить состояние вашего здоровья!
Для лучшего заживания раны рекомендуется укреплять и стимулировать иммунитет и защищать пораженный участок от случайных повреждений.
Профилактические мероприятия
Профилактика раневой инфекции заключается в следующем:
- Повышение активности иммунитета, защитных функций организма.
- Соблюдение осторожности с целью исключения получения травм.
- Незамедлительная обработка раны антисептиком и наложение стерильной повязки.

Столбняк - осложнение раневого процесса
Возбудителем столбняка является анаэробная спороносная палочка. Она легко проникает через любые кожные повреждения и поврежденную слизистую. Опасность состоит в том, что поражает она нервную систему.
В нашей стране положено делать профилактические прививки против столбняка. Если даже пациент перенес это заболевание, иммунитет к нему не вырабатывается - периодически необходима вакцинация.
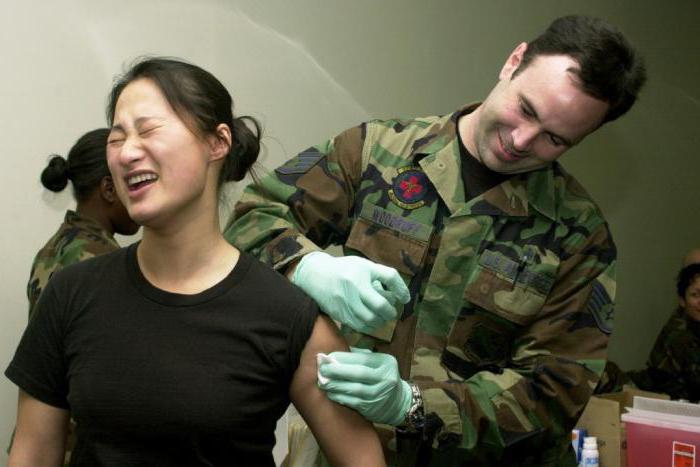
Для профилактики столбняка пациентам с большими повреждениями тканей вводят противостолбнячный иммуноглобулин или сыворотку.
Профилактическая прививка от столбняка дает гарантию того, что при повреждении кожных покровов человек не заболеет столбняком.
Берегите себя, укрепляйте иммунитет и не получайте раны. И раневая инфекция никогда вас не потревожит.
| Название вируса | Характеристика вируса | Источник инфекции | Пути проникновения в организм человека | Клиническая картина |
| Вирус бешенства |
Практическое занятие № 18
Тема: Сбор, хранение и транспортировка материала для микробиологических исследований.
Место проведения: кабинет доклинической практики
Продолжительность: 90 мин.
Тип занятия: КУЗ
В результате освоения учебной дисциплины обучающийся
§ проводить забор, транспортировку и хранение материала для микробиологических исследований;
§ дифференцировать разные группы микроорганизмов по их основным свойствам;
§ проводить простейшие микробиологические исследования;
§ осуществлять профилактику распространения инфекции.
§ роль микроорганизмов в жизни человека и общества;
должен овладеть следующими компетенциями:
ОК 1, 2, 3, 4, 8, 9, 11
ПК 1.1, 1.2, 1.3, 2.1, 2.2, 2.3, 3.1.
1. Вопросы для самоподготовки:
1. Нормальная микрофлора человека, ее функции.
2. Дисбактериоз, причины, проявления.
2. В дневнике для практических работ заполните таблицу:
Микрофлора организма человека
| № п/п | Органы | Микроорганизмы нормальной микрофлоры |
| 1. | Кожа | |
| 2. | Полость рта | |
| 3. | Желудочно-кишечный тракт: Желудок Тонкая кишка Толстая кишка | |
| 4. | Дыхательные пути | |
| 5. | Влагалище | |
| 6. | Слизистая глаз | |
| 7 | Мочеполовая система |
2. Камышева К. С. Основы микробиологии и иммунологии. – Ростов н/Д: Феникс, 2014., Раздел 1, Тема 8
3. Лекция № 14. Микрофлора организма человека.
Практическое занятие № 19
Тема: Сбор, хранение и транспортировка материала для микробиологических исследований.
Место проведения: кабинет доклинической практики
Продолжительность: 90 мин.
Тип занятия: КУЗ
В результате освоения учебной дисциплины обучающийся
§ проводить забор, транспортировку и хранение материала для микробиологических исследований;
§ дифференцировать разные группы микроорганизмов по их основным свойствам;
§ проводить простейшие микробиологические исследования;
§ осуществлять профилактику распространения инфекции.
§ роль микроорганизмов в жизни человека и общества;
должен овладеть следующими компетенциями:
ОК 1, 2, 3, 4, 8, 9, 11
ПК 1.1, 1.2, 1.3, 2.1, 2.2, 2.3, 3.1.
1. Вопросы для самоподготовки:
1. Внутрибольничные инфекции, их характеристика. Основные причины возникновения ВБИ.
2. Эпидемиология внутрибольничных инфекций.
3. Защита медицинского персонала от ВБИ.
2. Подготовить презентации:
- Профилактика внутрибольничных инфекций.
- Инфекционная безопасность медицинского персонала на рабочем месте.
- Обучение пациента и его родственников инфекционной безопасности.
Решите ситуационную задачу.
В бактериологическую лабораторию поступил исследуемый материал (фекалии) от больного с подозрением на кишечную инфекцию.
1. Перечислите правила, соблюдаемые при взятии и доставке данного материала в лабораторию.
2. Укажите цель поступления исследуемого материала в лабораторию.
3. Укажите, каким считается материал от больного с подозрением на инфекционное заболевание.
1. Камышева К. С. Основы микробиологии и иммунологии. – Ростов н/Д: Феникс, 2014., Раздел 2, Тема 10
3. Лекция № 16. Внутрибольничные инфекции, причины, профилактика. Инфекционная безопасность медицинского персонала.
Практическое занятие № 20
Тема: Сбор, хранение и транспортировка материала для микробиологических исследований.
Место проведения: кабинет доклинической практики
Продолжительность: 90 мин.
Тип занятия: КУЗ
В результате освоения учебной дисциплины обучающийся
§ проводить забор, транспортировку и хранение материала для микробиологических исследований;
§ дифференцировать разные группы микроорганизмов по их основным свойствам;
§ проводить простейшие микробиологические исследования;
§ осуществлять профилактику распространения инфекции.
§ роль микроорганизмов в жизни человека и общества;
должен овладеть следующими компетенциями:
ОК 1, 2, 3, 4, 8, 9, 11
ПК 1.1, 1.2, 1.3, 2.1, 2.2, 2.3, 3.1.
1. Вопросы для самоподготовки:
1. Правила сбора, хранения и транспортировки мочи.
1. Правила сбора, хранения и транспортировки кала.
1. Правила сбора, хранения и транспортировки крови.
1. Правила сбора, хранения и транспортировки мокроты.
1. Правила сбора, хранения и транспортировки содержимого ран.
2. Камышева К. С. Основы микробиологии и иммунологии. – Ростов н/Д: Феникс, 2014.,
3. Лекционный материал.
Дата добавления: 2018-11-24 ; просмотров: 118 ;
Читайте также:


