Васкуляризация роговицы при кератитах

Появление капилляров в роговице происходит при многих заболеваниях, которые приводят к снижению остроты зрения вплоть до слепоты.
Васкуляризация роговицы - это результат заболевания или травмы. Однако в некоторых случаях васкуляризация не расценивается как осложнение, т.к. появляется на фоне заживления. Например, при химических ожогах новообразованные сосуды могут быть обязательным компонентом регенерирующей поверхности. Индуцируется разными экспериментальными ситуациями, включая повреждение роговицы микроорганизмами, химическими и физическими факторами, недостаточностью питания, гипоксии, токсическими состояниями и иммунологическими реакциями. Эти эксперименты привели к важным наблюдениям в вопросе выяснения этиологии неоваскуляризации. Возможными причинными факторами являются отек роговицы, травма, гипоксия, влияние простагландина Е, ангиогенных, опухолевых факторов.
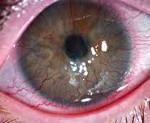
Перилимбальное сплетение, известное как поверхностная краевая аркада, сформировано передними ветвями (эписклеральными) передней цилиарной артерии. Из этого сплетения и формируются новообразованные сосуды. Поверхностная неоваскуляризация часто выглядит как паннус, который находится в 1 мм от лимба. Нормальная сосудистая сеть часто видна на фоне прозрачной роговицы в виде множества мелких сосудов, входящих в роговицу не более, чем на 1мм. Длина сосудов в 2-3 мм считается патологической. Разница между нормой и патологией несколько условна, т.к. предлимбальный сегмент часто имеет более выраженную краевую сеть. При истинном паннусе аркады множественны и неравномерны.
Многие инфекции приводят к формированию микропаннуса (трахома, коньюнктивиты, контагиозный моллюск. Поражение роговицы при этих инфекциях локализуется чаще в верхней зоне роговицы. Стафилококковый кератит и фликтена имет тенденцию к распространению в виде клина. При подозрении на контагиозный моллюск должны быть обследованы веки на предмет наличия приподнятых узелков с вдавлением посредине. Это состояние часто связано и с хроническим фолликулярным конъюнктивитом.
Наиболее частые неинфекционные причины микропаннуса: весенний катар, ревматоидный кератоконъюнктивит, верхний лимбальный кератоконъюнктивит, использование контактных линз. В последних двух случаях паннус имеет тенденцию к расположению в верхней зоне роговицы. Тщательно собранный анамнез и данные осмотра важны в диф. диагностике вышеописанных состояний.
Поражения конъюнктивы при весеннем катаре, возникающие чаще у детей и подростков с аллергической предрасположенностью, двустороннее, сопровождается зудом и слизисто-гнойным отделяемым. Верхний лимбальный конъюнктивит обычно поражает верхнюю часть лимба и сопровождается утолщением бульбарной и пальпебральной конъюнктивы.
При поражении роговицы стафилококком, при трахоме, при фликтенулезном или герпетическом кератоконъюнктивите формируется выраженный паннус. При герпетическом кератите новообразованные сосуды располагаются пучками на фоне типичных для него древовидных повреждений и нарушения чувствительности. Характерным для трахомы являются рубцы тарзальной части конъюнктивы и лимбальные фолликулы или ямки Гербертса. Менее распространенные инфекции: корь, туляремия, лепра, лимфогранулематоз могут приводить к патологической васкуляризации роговицы.
Наиболее распространенными неинфекционными факторами, приводящими к развитию паннуса, являются атопические кератокнъюнктивиты и атопические дерматиты, ношение контактных линз, поверхностные поражения при химических и токсических кератитах, а также acne rosacea (красная угревая сыпь). Паннус в нижних отделах роговицы (секторальный паннус) характерен для acne rosacea. В этом случае может наблюдаться эпителиальный кератит в комбинации с субэпителиальным, приводящий к формированию плотного белого рубца с выраженной васкуляризацией. Кроме того, эти состояния связаны с блефаритами и конъюнктивитами. Acne rosacea обычно появляются в центральной трети лица, склонны поражать как мужчин, так и женщин. Менее распространенными неинфекционными состояниями, приводящими к васкуляризации роговицы, являются гиперлипидемия, кожные заболевания (псориаз, ихтиоз), иммунные заболевания слизистых: пемфигус, токсический эпидермальный некроз, ревматоидный артрит (у взрослых), весенний катар. Болезнь Ходжкина, синдром Марфана, муколипидоз, миотоническая дистрофия, синдром Кляйнфельтера, гипопаратиреоз, дефицит витамина В, пеллагра по некоторым данным могут также приводить к развитию паннуса. Васкуляризацию дистрофического характера может вызвать глаукома, дистрофия Фукса, буллезная кератопатия.
Глубокая васкуляризация увеличивается при развитии анастомозов между передними и задними цилиарными артериями.
Инфекционными заболеваниями, приводящими к глубокой стромальной васкуляризации роговицы, являются herpes zoster, herpes simplex, туберкулез, сифилис, малярия, онхоцеркоз, лейшманиоз.
Неинфекционными заболеваниями, вызывающими глубокую стромальную васкуляризацию, являются ревматоидные заболевания, синдром Бехчета (редко), склеродермия, узелковый полиартериит, системная красная волчанка. Другими факторами являются: гиперлипидемия, интерстициальный кератит при синдроме Когана, диабет (редко), химические ожоги.
Кератит (keratitis; греч. keratos рог, роговое вещество + -itis) — воспаление роговицы, сопровождающееся ее помутнением и снижением зрения вплоть до слепоты.
Клиническая картина характеризуется так называемым роговичным синдромом (слезотечение, светобоязнь, блефароспазм), обусловленным раздражением чувствительных нервов роговицы. При кератите наблюдается помутнение роговицы, развивающееся вследствие ее инфильтрации и сопровождающееся уменьшением прозрачности и блеска, нарушением сферичности и чувствительности. Отсутствие зеркальности и блеска на фоне неровности передней поверхности роговицы в области инфильтрата свидетельствует об изъязвлении. У пациентов наблюдается также перикорнеальная инъекция, которая при сопутствующем конъюнктивите принимает смешанный характер. Возможно распространение воспалительного процесса на радужку, ресничное тело и склеру с развитием ирита, иридоциклита и склерита. Длительное или тяжелое течение заболевания может привести к таким осложнениям,как перфорация роговицы, осложненная катаракта, вторичная глаукома, неврит зрительного нерва, эндофтальмит.
Наиболее часто встречаются инфекционные кератиты, среди которых доминируют заболевания вирусной природы. Основными возбудителями вирусных кератитов являются вирусы простого герпеса и аденовирусы, они возникают также при таких вирусных заболеваниях, как ветряная оспа, корь. Среди инфекционных кератитов невирусного происхождения особенно распространены бактериальные, вызываемые кокковой флорой, синегнойной палочкой, возбудителями туберкулеза, сифилиса. Встречаются также хламидийные, грибковые, паразитарные (при токсоплазмозе, онхоцеркозе, лейшманиозе, амебиазе и др.) кератиты. Выделяют травматические кератиты, обусловленные прямым влиянием на роговицу повреждающих факторов (механических, термических, химических, лучевых). Воздействие перечисленных факторов на тройничный нерв может привести к развитию так называемого нейропаралитического кератита. Встречаются кератиты иммунного генеза (разъедающая язва роговицы Морена, склерокератит при ревматоидном артрите и узелковом некротизирующем полиартрите, сухой кератоконъюнктивит при синдроме Шегрена, пемфигус роговицы и др.), аллергические кератиты (атонический, при весеннем катаре, поллинозах, медикаментозный гигантский сосочковый кератоконъюнктивит), а также кератиты, связанные с нарушением обмена веществ (розацеа-кератит, кератит при сахарном диабете, подагре, псориазе,
В развитии заболевания имеет значение состояние общего и местного иммунитета; оно же в значительной степени определяет характер течения кератита и тяжесть патологического процесса.
Основным морфологическим признаком кератита являются отек и инфильтрация тканей роговицы. Инфильтраты, состоящие из лимфоидных, плазматических клеток или полинуклеарных лейкоцитов, имеют нечеткие границы, различную форму, величину, цвет. Последний зависит в основном от клеточного состава инфильтрата (при преобладании клеток лимфоидного ряда окраска его беловато-сероватая, при гнойной инфильтрации приобретает желтоватый оттенок). Процесс может охватывать не более 1 /3 толщины роговицы — эпителий и верхние слои стромы (поверхностный кератит) или распространяться ив всю строму (глубокий кератит). В тяжелых случаях возникает некроз роговицы, приводящий к образованию абсцессов и изъязвлений.
Признаком компенсаторных и восстановительных процессов при кератите является васкуляризация роговицы — врастание в нее новообразованных сосудов из краев петлистой сети. Характер васкуляризации зависит от глубины поражения, при поверхностных кератитах сосуды, дихотомически ветвясь, через лимб переходят с конъюнктивы на роговицу по направлению к инфильтрату, при глубоких кератитах они имеют прямолинейный ход и прорастают толщу роговицы в виде щеточки.
Наибольшее значение в клинической практике в связи с частым возникновением и серьезностью последствий имеют герпетический и бактериальные кератиты. Герпетический кератит вызывается вирусом простого герпеса. Основными его формами являются древовидный, метагерпетический и дисковидный кератиты. Древовидный кератит — типичный поверхностный кератит. Ранний признак его, определяемый при биомикроскопии глаза, — высыпание в эпителии роговицы мелких пузырьков, имеющих тенденцию вскрываться и оставлять после себя эрозированную поверхность в виде характерных фигур, чаще в форме ветвей дерева, реже снежинки или звезды. Иногда такое поражение сопровождается образованием точечных мелких инфильтратов, располагающихся в эпителии и передних слоях стромы.
Метагерпетический и дисковидный кератиты характеризуются поражением глубоких слоев стромы роговицы, сопровождающимся у значительной части больных вовлечением в процесс переднего отдела сосудистой оболочки глаза (кератоиридоциклиты). При метагерпетическом кератите отмечается тяжелое поражение стромы роговицы в виде различных по форме и величине изъязвлений. Стромальная язва часто имеет сходство с руслом реки. У половины больных при биомикроскопии глаза на фоне стромального инфильтрата обнаруживаются древовидные фигуры. Рецидивирование процесса сопровождается васкуляризацией роговицы. Заболевание нередко протекает с выраженным болевым синдромом, носит упорный характер, часто сопровождается перфорацией роговицы. Дисковидный кератит начинается с отека эпителия и стромы. В последующем, чаще в центральной зоне, формируется округлый очаг. Чувствительность роговицы значительно снижена, степень васкуляризации может варьировать. В случае замещения инфильтрата интенсивным помутнением резко уменьшается острота зрения.
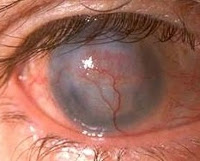
Второе место по частоте возникновения после герпетического нанимает гнойный кератит (гнойная, или ползучая, язва роговицы), типичными возбудителями которого являются кокковая флора (пневмококк, стрептококк, стафилококк), а также диплобацилла Моракса — Аксенфельда. В связи с широким применением антибиотиков частым возбудителем гнойного кератита стали условно-патогенные грамотрицательные бактерии, в основном синегнойная палочка. Участились случаи гнойного кератита у больных с редицивирующим герпетическим кератитом, получавших лечение кортикостероидами. Развитию заболевания часто предшествуют микротравма роговицы или хронический дакриоцистит, блефароконъюнктивит. Вначале (обычно в центре или парацентральной зоне роговицы) образуется серый инфильтрат, приобретающий впоследствии гнойный характер. На его месте появляется язва. Один край язвы обычно приподнят и подрыт, имеет серповидную форму. В этой зоне начинается расплавление тканей. Процесс быстро прогрессирует и в течение 3—5 дней может охватить всю роговицу. В центре роговица полностью расплавляется, в связи с чем в этой области можно обнаружить проминирующий темного цвета пузырек растянутой десцеметовой оболочки — десцеметоцеле. В процесс, как правило, вовлекаются радужка и ресничное тело. На дне передней камеры глаза скапливается гной (гипопион), занимающий более половины ее объема. Наиболее злокачественно протекает гнойный кератит, вызванный синегнойной палочкой, при котором процесс развивается особенно быстро и распространяется не только в глубь роговицы, но и на окружающую ее склеру (склерокератит). После самопроизвольной перфорации может произойти самоизлечение с образованием бельма, или гнойный процесс распространяется на глубокие отделы глаза с развитием эндофтальмита и атрофии глазного яблока, последнее особенно характерно для гнойного склерокератита.
Кератиты специфического происхождения характеризуются очаговой или диффузной инфильтрацией глубоких слоев роговицы. У детей, страдающих туберкулезным бронхоаденитом, нередко встречается туберкулезно-аллергичсское поражение роговицы и конъюнктивы с образованием на них мелких узелков — фликтен.
Диагноз кератита и его этиологические формы устанавливают на основании особенностей клинической картины и данных анамнеза, что имеет наибольшее значение при выявлении герпетического кератита, характеризующегося значительным полиморфизмом изменений. Общими для различных клинических форм герпетического кератита признаками являются связь кератита с инфекционными заболеванием, протекающим с лихорадкой, наличие герпетических высыпаний на других участках лица, нейротрофический характер поражений (например, снижение чувствительности роговицы), боли по ходу ветвей тройничного нерва, замедленная регенерация процесса, безуспешность антибактериальной терапии, частая (примерно у 50 % больных) склонность к рецидивам. Основной метод исследования при кератите — биомикроскопия глаза, позволяющая достаточно точно определить размеры и характер поражения, а также обнаружить признаки кератита на ранних стадиях заболевания. При подозрении на гнойное поражение роговицы, о чем свидетельствует желтоватый оттенок инфильтрата, проводят срочное бактериоскопическое исследование и определяют проходимость слезных путей. Наличие изъязвления подтверждается пробой с флуоресцеином. Так же, при кератите широко используют лабораторные методы — бактериологическое и цитологическое исследование эпителии конъюнктивы и роговицы, иммунологические методы исследования, аллергические диагностические пробы с различными антигенами (противогерпетической вакциной, туберкулином, бруцеллином и др.), метод зеркальной микроскопии заднего эпителия роговицы.
Лечение, особенно при глубоких формах кератита проводят в стационаре. Характер лечения определяется причиной заболевания. Лечение вирусных кератитов основано на применении противовирусных средств. В конъюнктивальный мешок закапывают иммуноглобулин, внутрь и парентерально применяют иммуномодуляторы. При изъязвлениях противовирусную терапию рекомендуют сочетать с микрохирургическими вмешательствами (микродиатермо- и лазеркоагуляцией, криоаппликацией). При герпетических кератитах, протекающих с изъязвлением, категорически противопоказано местное применение кортикостероидных препаратов в связи с опасностью развития тяжелых осложнений — присоединения бактериальной инфекции и перфорации роговицы. При отсутствии эффекта от консервативной терапии в течение 1 месяца и резком снижении остроты зрения больным производят пересадку роговицы. Для предупреждения рецидивов герпетического кератита показано введение противогерпетической вакцины.
При лечении бактериальных кератитов назначают сульфаниламиды и антибиотики широкого спектра действия в виде инстилляций, мазей и лекарственных пленок, с учетом чувствительности возбудителя. При тяжелых язвенных поражениях роговицы, причиной которых чаще являются стафилококк и синегнойная палочка, антибиотики вводят также субконъюнктивально, внутримышечно или внутривенно. При язвах роговицы показаны микродиатермокоагуляция и другие микрохирургические вмешательства. При прогрессирующей гнойной инфекции роговицы оказание неотложной помощи осуществляют в условиях поликлиники (диатермокоагуляция язвы, введение антибиотиков и сульфаниламидов), после чего больных безотлагательно направляют в стационар, где в случае неэффективности консервативных мероприятий им производят пересадку роговицы.
При лечении туберкулезных кератитов используют противотуберкулезные химиопрепараты, гипосенсибилизирующие средства, сифилитических кератитов — противосифилитическую терапию.
Наряду со специфическими средствами при кератитах различной этиологии местно назначают мидриатики, новокаиновые блокады по ходу поверхностной височной артерии, растворы антисептиков, средства, способствующие эпителизации язв. При снижении остроты зрения назначают электро- и фонофорез с ферментами, биогенные стимуляторы. По показаниям (снижение остроты зрения в результате рубцовых изменений, вторичная глаукома и др.) производят кератопластику, антиглаукоматозные и другие операции.
Прогноз во многом определяется причиной кератита, локализацией и характером инфильтрата, сопутствующими осложнениями. При своевременном и рациональном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения типа облачка. Глубокие кератиты, протекающие как с изъязвлением, так и без него (при центральной и парацентральной локализации инфильтрата), способны приводить к значительному снижению остроты зрения вследствие развития помутнений роговицы различной степени выраженности неправильного астигматизма. Кератит, осложненный эндофтальмом, приводит к полной потере зрения.
Профилактика кератита заключается в предупреждении травм (в т.ч. микротравм) глаза, своевременном выявлении и лечении блефарита, конъюнктивита, дакриоцистита, иммунодефицитных состояний и различных заболеваний, способствующих развитию кератита.
МКБ-10
Общие сведения
Неоангиогенез роговой оболочки – широко распространенная патология в практической офтальмологии. Согласно статистическим данным, около 40 млн. пациентов во всем мире нуждаются в пересадке роговицы в связи с развитием осложнений этого заболевания. Доказано, что в норме только 0,01% эндотелиоцитов находится на стадии деления. В состоянии хронической гипоксии этот показатель возрастает в десятки раз. У 14,5% больных наблюдается стойкое снижение зрительных функций. Риск развития слепоты составляет около 20-25%. Заболевание с одинаковой частотой встречается среди лиц мужского и женского пола. Географических особенностей распространений не отмечается.

Причины неоваскуляризации роговицы
Выделяют множество факторов, приводящих к данному заболеванию. Все они имеют единый механизм развития, поскольку усиленный ангиогенез – это компенсаторная реакция тканей на дефицит кислорода. Основные причины неоваскуляризации:
- Травматические повреждения. Вследствие травм (ранений, ожогов глаз) или хирургических вмешательств в области роговой оболочки, орбитальной конъюнктивы и лимба образуются рубцовые дефекты, которые приводят к глубокой неоваскуляризации.
- Хронический кератит. Длительное течение воспалительных процессов (кератит, кератоконъюнктивит) становится причиной гипоксии оболочек глаза и провоцирует неоангиогенез.
- Дегенеративно-дистрофические изменения. Множественные язвенные дефекты и рецидивирующие эрозии стимулируют сосудистую пролиферацию из-за утолщения роговой оболочки и недостаточного поступления кислорода в глубокие слои.
- Длительное ношение контактных линз. Заболевание развивается из-за механической преграды на пути поступления кислорода. При высоком риске или первых симптомах патологии пациенту рекомендуют использовать линзы с высокой кислородной проницаемостью и чередовать их с ношением очков.
Патогенез
В норме роговица – это оболочка глазного яблока, лишенная кровеносных сосудов. Ее кровоснабжение и трофику обеспечивает сосудистая сеть, расположенная в области лимба. Пусковой фактор развития заболевания – региональная гипоксия, при которой в роговицу поступает недостаточное количество кислорода. Это приводит к усиленной секреции оксида азота, что проявляется расширением и повышением проницаемости сосудов на границе склеры и роговой оболочки. Протеолитическая деградация базальной мембраны и активация плазминогена способствуют пролиферации эндотелиальных клеток. Усиленное образование эндотелиоцитов, мобилизация перицитов и клеток гладкой мускулатуры лежат в основе неоваскуляризации роговицы.
Классификация
С клинической точки зрения офтальмологи выделяют следующие формы неоваскуляризации роговицы:
- Поверхностная. Сосуды с области лимба в неизмененном виде переходят на роговицу.
- Глубокая. Сосуды, направляясь от периферических отделов к центральным, врастают в толщу роговицы. Поражаются средние и глубокие слои стромы. Склеральные и эписклеральные сосуды имеют вид параллельно идущих ниточек.
- Смешанная. Процесс неоваскуляризации затрагивает всю толщу оболочки.
Симптомы неоваскуляризации роговицы
При одностороннем процессе нарушается бинокулярное зрение. Адаптация к монокулярному зрению при поражении оптической части затруднена у больных зрелого возраста. Из-за постоянного дискомфорта, вызванного помехами перед глазами, возникает головная боль. Многие пациенты используют цветные линзы, чтобы уменьшить выраженность визуальных изменений, это еще больше усугубляет клиническую симптоматику. Длительное течение заболевания приводит к изменению радиуса кривизны роговицы, ее утолщению, что становится причиной увеличения индекса преломления и искажения зрения.
Осложнения
Наиболее распространенное осложнение неоваскуляризации роговицы – тотальное сосудистое помутнение. Помимо изменения нормального цвета глаз, бельмо приводит к слепоте. Пациенты с данной патологией входят в группу риска развития воспалительных и инфекционных заболеваний (кератоконъюнктивит, кератит). Патологическая неоваскуляризация часто осложняется кровоизлиянием в переднюю камеру глаза. Редко интенсивный ангиогенез выступает причиной гемофтальма. На поздних стадиях развивается полимегатизм, при котором наблюдается необратимое изменение размеров эндотелиоцитов.
Диагностика
- Визометрию. Измерение остроты зрения – базовый метод диагностики. В зависимости от степени разрастания сосудов острота зрения варьирует от незначительного снижения зрительных функций до их полной утраты.
- Биомикроскопию глаза. Методика позволяет изучить степень прозрачности оптических сред глаза, выявить признаки воспалительных и дистрофических изменений. При поверхностной форме определяется ток крови в новообразованных сосудах.
- Кератометрию. Исследование дает возможность изучить структуру роговой оболочки, определить, насколько изменился радиус ее кривизны.
- УЗИ глаза. Цель проведения ультразвукового исследования в В-режиме – выявить вторичные изменения, связанные с прогрессированием неоваскуляризации.
Лечение неоваскуляризации роговицы
- Сквозную кератопластику. Методика используется при врастании сосудов в роговую оболочку на ограниченном участке. После удаления измененного участка роговицы на его место подшивают донорский материал.
- Кератопротезирование. Это – метод выбора в лечении пациентов с глубокой формой неоваскуляризации или с осложненным течением патологии из-за возникновения тотального сосудистого бельма. Кератопротез устанавливают только спустя 3 месяца после имплантации опорной пластинки.
- Лазерную коагуляцию неососудов. Проводится поэтапная коагуляция эндотелиальных каналов и капилляров от центральной части к периферии. Методика более эффективна при поверхностном варианте заболевания. В позднем послеоперационном периоде возможна реканализация сосудов.
- Фотодинамическую терапию. Метод базируется на светоиндуцированной химиотерапии. Фотосенсибилизатор селективно накапливается в тканях с повышенной пролиферативной активностью.
Прогноз и профилактика
Прогноз для жизни при неоваскуляризации роговицы благоприятный, прогноз в отношении зрительных функций зависит от степени прорастания сосудов. В большинстве случае своевременное лечение обеспечивает полное восстановление остроты зрения. Специфические превентивные меры не разработаны. Неспецифическая профилактика включает соблюдение техники безопасности в условиях производства, контролирование длительности ношения контактных линз в течение суток. Пациенту, который носит линзы, необходимо обращаться за консультацией к специалисту не реже одного раза в год и выбирать линзы с высоким коэффициентом пропускания кислорода.
Роговица - передняя часть наружной фиброзной оболочки глаза, которая составляет около 1/6 её площади, то есть является самой большой преломляющей, выступающей структурой глаза, и как следствие подверженной воздействию физических, механических и химических факторов внешней среды (Копёнкин Е.П., 2003, Сотникова Л.Ф., 2008).
Условия питания роговой оболочки, как ткани бессосудистой, значительно хуже, чем у любой ткани снабжённой сосудами. Таким образом, роговица из всех оболочек глаза находится в наиболее неблагоприятных условиях, и все эти факторы нередко способствуют или вызывают развитие в ней патологического процесса. Среди них следует выделить сосудистый язвенный кератит, приводящий при несвоевременной диагностике и неправильном лечении к потере зрения животным.
В связи с этим целью нашей работы является выявление патогенетических закономерностей регенерации роговицы при язвенных процессах и роль в ней поверхностной и глубокой васкуляризации.
Васкуляризация - процесс врастания сосудов в роговицу, которых она в норме не содержит. Новообразованные сосуды происходят из сосудов конъюнктивы (поверхностные сосуды) или из более глубоких: эписклеральных и склеральных (глубокие сосуды). Быстрая прямая реакция сосудов краевой петлистой сети при воспалительных процессах роговицы возникает благодаря волокнам симпатических и парасимпатических нервов, присутствующих в перилимбальном нервном сплетении. Они делятся на два окончания, одно из которых проходит к стенкам сосуда, а другое проникает в роговицу и контактирует с разветвлённой сетью тройничного нерва (Копаева В.Г., 2002).
Процесс заживления язвы роговицы идёт в три стадии и характеризуется определёнными признаками врастания сосудов в роговицу.
Первая стадия воспалительного процесса в роговице характеризуется некрозом тканей, эрозированием и изъязвлением поверхности. Большое значение имеет состояние общего и местного иммунитета. В одних случаях язва роговицы может ограничиваться зоной первичного поражения, а в других - быстро распространяется в глубину и ширину и за несколько часов может расплавить всю роговицу. Наличие одного подрытого края с нависающим козырьком свидетельствует о прогрессировании процесса в данном направлении.
На второй стадии, которая начинается на 2-4 день воспаления, в процессе заживления начинают врастать сосуды от лимба в роговицу. При поверхностно расположенных инфильтратах ярко-красные сосуды конъюнктивы переходят границу лимба, древовидно ветвятся и направляются к инфильтрату под покровом эпителия. Это - поверхностная васкуляризация. Воспалительные процессы, глубоко проникающие в ткани роговицы, сопровождаются врастанием склеральных и эписклеральных сосудов, то есть глубокой васкуляризацией роговицы. Она имеет характерные признаки: глубокие сосуды проходят в глубоких и средних слоях стромы, с трудом пробираются между роговичными пластинами, не ветвятся, имеют вид щёточки или параллельно идущих ниточек. Яркость окраски и рисунка сосудов затушёвывается толстым слоем отёчных роговичных пластин, расположенных над ними. В сутки новообразованные сосуды продвигаются на 0,5-1 мм, врастая и образуя анастомозы, окрашивают роговицу в красный цвет.
По мере отторжения некротических масс очищаются дно и края язвы, наступает период регрессии, воспалительный процесс переходит в третью стадию, усиливается васкуляризация роговицы. Как правило, на 10-12 день воспаления сосуды достигают язвы, формируя её дно и края, и образуют грануляционный барьер. Края язвы сглаживаются, дно начинает выполняться белёсой рубцовой тканью. Появление зеркального блеска свидетельствует о начале процесса эпителизации.
Диагностические критерии язвенного процесса, интенсивность васкуляризации роговицы на различных стадиях заболевания явились базовыми для разработки различных способов лечения сосудистого язвенного кератита у собак.
При назначении лечения учитывались факторы, которые могли способствовать развитию заболевания. Так, у 3 собак (15% исследованных случаев) причиной возникновения язвы роговицы являлся энтропион, а у 1 животного (5% случаев) - инородный предмет (ость растения) под третьим веком. Собакам с энтропионом провели пластику век, а инородный предмет удалили с помощью пинцета.
Комплексное медикаментозное лечение проводили по двум схемам.
Первая схема применялась у 14 собак (70% исследованных случаев). Эти животные были, как правило, с диагнозом бактериальная язва роговицы, протекающая с поверхностной корнеальной васкуляризацией. Для лечения применялись антимикробные капли: Флоксал или Тобрекс; стимуляторы клеточного метаболизма, ранозаживляющие, репаративные средства: Солкосерил, Актовегин или Корнерегель; мидриатики-циклоплегики: атропина сульфат 1% раствор или Цикломед; нестероидные противовоспалительные глазные капли: Индоколлир, Наклоф или Дикло-Ф; антиоксидант, антигипоксант: Эмоксипин 1% глазные капли.
Вторая схема применялась у 6 собак с подтверждённым диагнозом герпетическая язва роговицы, протекающей с задержкой васкуляризации. Отличия второй схемы от первой заключаются в использовании противогерпетических глазных мазей: Виролекс, Зовиракс, Ацикловир, противовирусных, иммуномодулирующих глазных капель: Актипол или деринат, гидратирующих слёзозаменителей - Видисик, а также проводилось общее лечение иммуностимулятором Циклоферон и витаминными препаратами: Нейромультивит и Аевит.
Выводы.
- Основными диагностическими критериями язвы роговицы у собак являются: болезненность, светобоязнь, слезотечение, блефароспазм, перикорнеальная или смешанная инъекция сосудов глазного яблока, нарушение прозрачности роговицы, гладкости, сферичности, блеска и зеркальности, васкуляризация.
- Распределение сосудов является диагностическим критерием относительно локализации и глубины процесса. Поверхностные сосуды врастают при воспалении верхних слоёв роговицы: поверхностных сосудистых кератитах и язвах роговицы. Глубокая васкуляризация является патогномичным признаком глубоких кератитов и язв роговицы, а также увеита и глаукомы.
- Длина и скорость врастания сосудов дают временной ориентир. Зная о том, что на 2-4 день воспаления сосуды начинают врастать от лимба, продвигаются на 0,5-1 мм в сутки и на 10-12 день достигают язвы, можно примерно предположить, когда началось воспаление роговицы.
- Поверхностная и глубокая васкуляризация играют положительную роль, так как способствует заживлению роговицы. Сосуды достигают язвы, формируют её дно и края, образуя грануляционный барьер.
- Поверхностные эрозии и язвы, не сопровождавшиеся врастанием в роговицу сосудов, заживают, не оставляя следа. После заживления более глубоких язв с васкуляризацией роговицы образуются соединительнотканные рубцы разной степени плотности и глубины залегания.
- Разработанная схема лечебных мероприятий позволила наблюдать нерецидивирующее течение язв роговицы, что свидетельствует о возможности клинического излечения при своевременной диагностике и комбинированном лечении.
Summary
Domoskanova K.I.: Deep and superficial corneal vascularisation as the factors of ocular safety with corneal ulcers in dogs. Moscow State Academy of Veterinary Medicine and Biotechnology, Chair of biology and pathology of small domestic, exotic and laboratory animals
Pathogenetic regularities of superficial and deep corneal vascularisation with ulcerative keratitis in dogs were revealed and described.
Источник: материалы 17-Московского международного ветеринарного конгресса
Читайте также:


