Вакцины против бактериальных инфекций
Пневмо 23
Пневмококковая вакцина
Акт-Хиб
Вакцина для профилактики
инфекции, вызываемой
гемофилюс инфлюенца b
Менинго А+С
Вакцина для
профилактики менингита
№2 (2) Март-апрель 1999
|
ВАКЦИНЫ ДЛЯ ПРОФИЛАКТИКИ БАКТЕРИАЛЬНЫХ МЕНИНГИТОВ, ПНЕВМОНИЙ И ДРУГИХ СИСТЕМНЫХ ЗАБОЛЕВАНИЙ Т.А. Бектимиров Д ля детей до 5 лет, пожилых людей и лиц, страдающих хроническими заболеваниями, особенно опасными являются три группы капсульных возбудителей: гемофильная палочка, пневмококки и менингококки. Роль разных серогрупп в патологии человека неоднозначна, поэтому в состав вакцин включаются антигены бактерий этиологически значимых серотипов. С эпидемиологической точки зрения общими для всех 3 групп возбудителей является их колонизация в носоглотке и распространение преимущественно воздушно-капельным путем. Отсюда основным способом борьбы с болезнями, вызываемыми этими возбудителями, является вакцинопрофилактика. Важность вакцинопрофилактики связана также с тем, что даже самые современные антибиотики не обеспечивают излечение 100% заболевших, поскольку постоянно появляются штаммы, резистентные к антибиотикам. Даже среди леченных антибиотиками больных смертность достигает 5% и более, не говоря об отдаленных последствиях менингитов [4]. Иммунитет у заболевших и привитых обеспечивается за счет образования антител к капсульным полисахаридам возбудителей этих болезней. Отсюда почти все вакцины для профилактики этих болезней основным антигенным компонентом имеют полисахарид. Недостатком очищенных полисахаридных вакцин является их слабая иммуногенность у детей до 2-х лет. Полисахариды не способны индуцировать иммунологическую память, являясь Т-независимыми антигенами. Вместе с тем полисахаридные вакцины являются хорошими иммуногенами у детей старше 18 месяцев и взрослых. Для детей младшего возраста созданы и продолжают конструироваться конъюгированные с белком вакцины. Вакцины против гемофильной инфекции типа b Заболеваемость у привитых снижается на 90-95%, побочные реакции наблюдаются редко и кратковременно. В настоящее время в практике разных стран применяются несколько конъюгированных вакцин. Одни вакцины содержат в качестве белкового носителя дифтерийный анатоксин, другие - белок наружной мембраны комплекса нейссерий, третьи - столбнячный анатоксин ("Акт-ХИБ", "Пастер Мерье Коннот"). Все эти вакцины применяются с 2-месячного возраста. Вакцина "Акт-ХИБ" зарегистрированна в РФ. Сравнительные исследования эффективности 4 разных вакцин, проведенные в США Decker M.D. et al. [2], показали, что наиболее иммуногенной является "Акт-ХИБ", после введения которой титры антител не менее 0,15 мкг/мл и 1 мкг/мл составляли у 99 и 83% привитых соответственно. Включение вакцин против Hib-инфекции в календарь прививок ряда развитых стран привело к резкому снижению и даже ликвидации заболеваемости, вызванной этими бактериями (Финляндия, Франция, Великобритания). Вакцина может быть легко инкорпорирована в календарь прививок, поскольку может вводиться одновременно с АКДС-, полио-, противокоревой и др. вакцинами. Следует обратить внимание на то, что Hib-вакцины предупреждают не только заболевание, но и колонизацию возбудителя в орофарингеальной области, что в целом оказывает существенное влияние на снижение циркуляции возбудителя. Вакцины против пневмококковой инфекции Современная пневмококковая вакцина содержит 25 мкг полисахарида из бактерий каждого серотипа, включенных в состав вакцины (типы 1-5, 6B, 7F, 8, 9N, 9V, 10A, 11A, 12F, 14, 15B, 17F, 18C, 19F, 19A, 20, 22F, 23F и 33F) [3]. Пневмококковая вакцина относится к той категории вакцин, которые рекомендуются, прежде всего, для вакцинопрофилактики групп риска. К последним относятся лица старше 65 лет, дети с 2-летнего возраста и группы населения, страдающие хроническими заболеваниями. Однократная вакцинация указанных групп рекомендуется, прежде всего, с целью снижения смертности от пневмококковой инфекции, обычно в сочетании с гриппозной вакциной, которая показана тем же группам населения. Эффективность вакцинации у здоровых взрослых людей составляет не менее 80%, у пожилых колеблется от 60 до 70%. У привитых уровень антител, индуцированных однократной прививкой, возвращается к допрививочному периоду через 10 лет после вакцинации. Однако современная пневмококковая вакцина индуцирует относительно слабую выработку антител у детей моложе 2 лет. В связи с этим для этой категории детей разрабатываются конъюгированные вакцины. В РФ не имеется отечественной пневмококковой вакцины, но завершается регистрация 2 зарубежных вакцин, состоящих из 23 компонентов (вакцины фирм "Пастер Мерье Коннот" и "Мерк Шарп и Доум"). Вакцины против менингококковой инфекции В настоящее время выпускаются моно (A), ди (A+C) и поливалентные менингококковые вакцины, обладающие высокой протективной активностью и малой реактогенностью. В РФ выпускается моно-А-вакцина, а также зарегистрированы А и С-вакцины (НИИЭМ им. Г.Н. Габричевского, Россия и фирмы "Пастер Мерье Коннот", Франция). Вакцина, выпускаемая в США, содержит антигены 4 серогрупп: A, C, Y и W-135. Следует иметь в виду, что компонент вакцины из антигенов серогруппы А иммуногенен у детей 3 месяцев и старше, компонент из антигенов серогруппы С - у детей, начиная с 18-месячного возраста. Для контроля эпидемий, вызванных серогруппой А, детям моложе 18 месяцев делают 2-кратную прививку с интервалом 3 мес. Если детям моложе 18 мес. вводят 4-валентную вакцину, то получают иммунный ответ преимущественно к бактериям серогруппы А. Продолжительность иммунитета точно не установлена, но она не менее 3 лет у детей, привитых в возрасте старше 2 лет. Побочные реакции встречаются редко и имеют местный характер [1]. Плановая иммунизация против менингококковой инфекции не проводится, за исключением детей и взрослых из групп высокого риска. В США вакцинируются все военнослужащие. Иммунный ответ взрослых на введение менингококковых вакцин характеризуется быстрым нарастанием титров антител, достигающих пика через 2-3 недели, и затем снижением на 50% в течение 3 лет. Однако и после этого срока уровень антител остается достаточным в течение нескольких лет. Однако иммунный ответ на С-полисахарид менее стабилен, чем на А-полисахарид. Поэтому повторная иммунизация вакциной группы С детей моложе 18 мес. не обеспечивает бустерного ответа, однако имеет место при введении вакцины группы А. Поэтому 2 прививки вакциной группы А обеспечивают защиту детей с 3-месячного возраста. В России также зарегистрирована менингококковая вакцина против серогруппы В (Республика Куба), которая сконструирована на основе (оболочечных) капсульных белков бактерий серогруппы В и полисахарида бактерий группы С. Эта вакцина показала эффективность в разных странах от 50 до 80%. Однако эта вакцина оказалась малоэффективной у детей, и продолжительность иммунитета относительно короткая. Открытие метода вакцинации дало старт новой эре борьбы с болезнями. В состав прививочного материала входят убитые или сильно ослабленные микроорганизмы либо их компоненты (части). Они служат своеобразным муляжом, обучающим иммунную систему давать правильный ответ инфекционным атакам. Вещества, входящие в состав вакцины (прививки), не способны вызвать полноценное заболевание, но могут дать возможность иммунитету запомнить характерные признаки микробов и при встрече с настоящим возбудителем быстро его определить и уничтожить. Производство вакцин получило массовые масштабы в начале ХХ века, после того как фармацевты научились обезвреживать токсины бактерий. Процесс ослабления потенциальных возбудителей инфекций получил название аттенуации. Сегодня медицина располагает более, чем 100 видами вакцин от десятков инфекций. Препараты для иммунизации по основным характеристикам делятся на три основных класса.
В последние годы появился еще один вид вакцин — молекулярные. Материалом для них становятся рекомбинантные белки или их фрагменты, синтезированные в лабораториях путем применения методов генной инженерии (рекомбининтная вакцина против вирусного гепатита В). Схемы изготовления некоторых видов вакцин
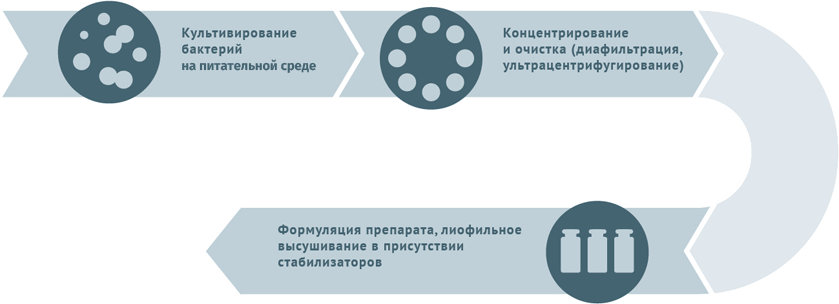
Схема подходит для вакцины БЦЖ, БЦЖ-М.
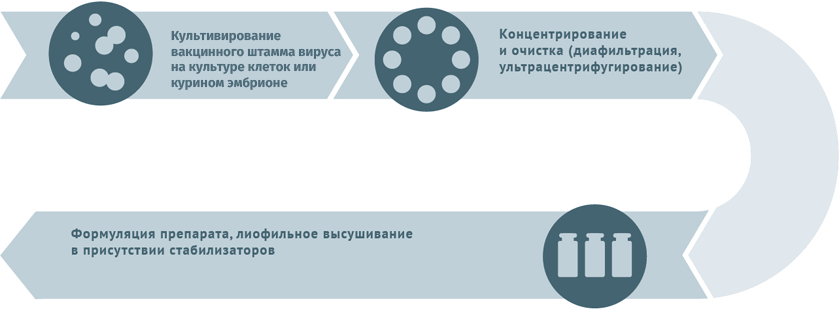
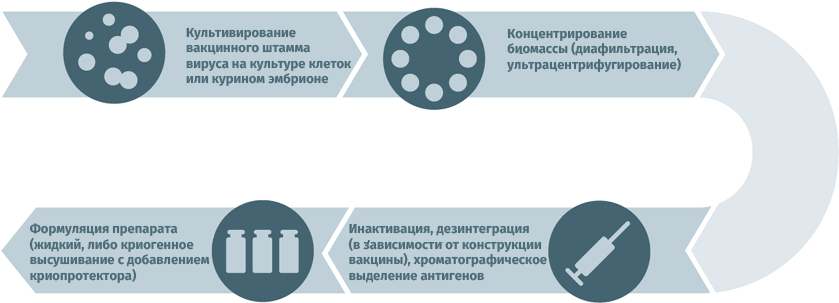
Схема подходит для производства вакцин от гриппа, ротавируса, герпеса I и II степеней, краснухи, ветряной оспы. Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться:
Первичный сырьевой материал очищают от клеточного дебриса в центрифугах и с помощью сложных фильтров.
Схема подходит для производства прививочного материала против гепатита А, желтой лихорадки, бешенства, гриппа, полиомиелита, клещевого и японского энцефалитов.
Для дезактивации вредного воздействия токсинов используют методы:
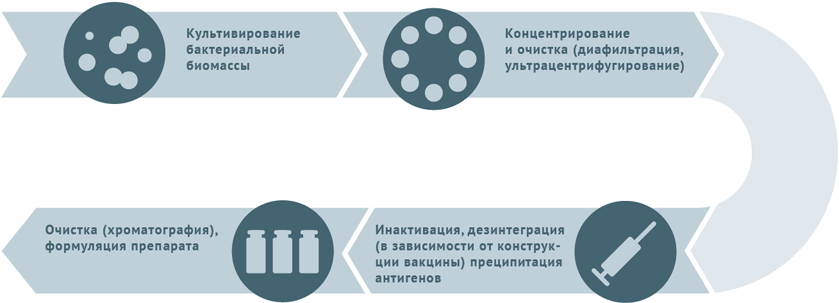
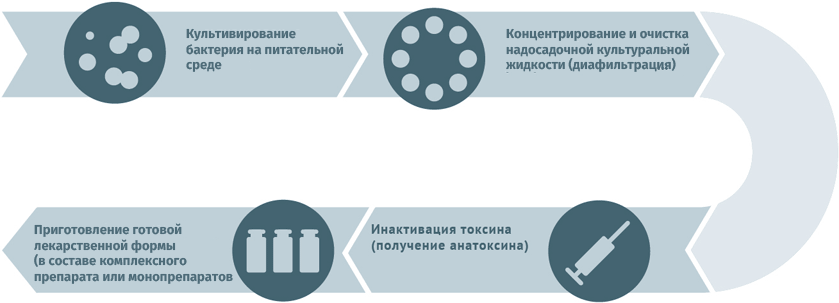
Схема подходит для производства вакцин против столбняка и дифтерии. По данным Всемирной Организации Здравоохранения (ВОЗ), на долю инфекционных заболеваний приходится 25 % от общего количества смертей на планете ежегодно. То есть инфекции до сих пор остаются в списке главных причин, обрывающих жизнь человека. Одним из факторов, способствующих распространению инфекционных и вирусных заболеваний, являются миграция потоков населения и туризм. Перемещение человеческих масс по планете влияет на уровень здоровья нации даже в таких высокоразвитых странах, как США, ОАЭ и государства Евросоюза. Задать вопрос специалисту Вопрос экспертам вакцинопрофилактики Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению? Отвечает Харит Сусанна Михайловна Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни. Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет! Отвечает Харит Сусанна Михайловна Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С. Моему сыну сейчас 7 месяцев. В 3 месяца у него случился отек Квинке на молочную смесь Малютка. Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры. Но вот на прививку АКДС нам устно дали медотвод. Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска. Отвечает Полибин Роман Владимирович В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС. Подскажите, пожалуйста, на ком и как тестируют вакцины? Отвечает Полибин Роман Владимирович Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира. Отвечает Полибин Роман Владимирович Состав вакцин изложен в инструкциях к препаратам. Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни. Отвечает Полибин Роман Владимирович В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ. Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину. В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей? Отвечает Шамшева Ольга Васильевна За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей. На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных. На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании — владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
Может быть, и к лучшему, что большинство болезней детства можно предотвратить путём иммунизации. Под болезнями детства наверняка вы догадались, что мы имеем в виду ветряную оспу, паротит (свинку) или, например, краснуху. Тема вакцинации ещё является очень острой среди родителей. Многие родители не соглашаются с такими препаратами из-за боязни аутизма у детей (чаще всего). Редакция сайта Net-Bolezniam.Ru придерживается больше к медицинским доказательствам, но, конечно же, существуют и ситуации когда ребенку противопоказано назначить определенные вакцины, так что правы, могут быть и родители (но только частично). Врачи, как правило, знают, когда ребенку нельзя назначать определенную прививку и должны проинформировать родителей об этом.
Болезнь 1. Ветряная оспа (Ветрянка)Ветрянка — распространенная болезнь у детей, но это не означает, что ею не могут заразиться взрослые люди (если не прошли вакцинацию). В развитых странах, больше детей умирают от ветряной оспы, чем от других заболеваний, от которых можно также избавиться прививками. Вирусом ветрянки можно заразиться воздушно-капельным путём или во время прямого контакта жидкостью из характерных язвочек на теле больного. Раздражение начинается с поверхностных пятен на лице, груди, спине или других частей тела. Эти пятна очень быстро наполняются прозрачной жидкостью, высыпаются и образуют корку. Прививка от ветрянки назначается в возрасте 12 — 18 месяцев. Болезнь 2. ДифтерияДифтерия является бактериальным инфекционным заболеванием, которым можно заразиться аэрогенным путём. В задней части шеи развивается плотная мембрана, которая может стать причиной таких нарушений:
В некоторых странах, эта болезнь встречается очень редко. Вакцина от дифтерии входит в комплексную прививку АКДС (DTPa), которая также содержит вакцины от коклюша и столбняка. Иммунизация против дифтерии начинается в возрасте 2 месяцев. В первые 6 лет жизни ребенку вводятся 5 доз прививок, а вот с 11 — 12 лет прививка АКДС делается через каждые 10 лет. Болезнь 3. КраснухаКраснуха — заразная болезнь, которая распространяется аэрогенным путём. Обычно, краснуха является легкой инфекцией, провоцирующая легкий жар и слабое воспаление. К сожалению, осложнения могут возникнуть у беременных женщин (которые раньше не болели краснухой). Как правило, осложнения характеризуются выкидышем или рождением ребенка с некоторыми проблемами здоровья. Прививка от краснухи входит в комплексную прививку от краснухи, кори и паротита. Обычно эта вакцина делается дважды:
Болезнь 4. Гемофильная инфекцияТакие болезни (вызванные Haemophilus influenzae B) появляются не только у детей, но и у взрослых. Эта бактерия передаётся очень легко через воздух от больного к здоровому человеку. Такие осложнения могут возникнуть в результате заражения гемофильной палочкой:
Против гемофильной палочки назначается ХИБ-вакцина (Hib-прививка). Как правило, детям вакцинация от гемофильной палочки делается в 2 месяца, 4 месяца, 6 месяцев и в возрасте 12-15 месяцев. Болезнь 5. Гепатит АО гепатите А (болезни Боткина) наслышаны почти все. Гепатит А — заболевание печени, причиной которого является вируса гепатита А. Основными путями заражения этим вирусом считаются потребление зараженных жидкостей или контакт с зараженным пациентом. Рекомендуется приём 2 доз прививки от гепатита А для всех детей. Первая доза назначается в возрасте 12 месяцев, а вторая в возрасте 24 месяцев. Болезнь 6. Гепатит ВГепатит В — вызван вирусом гепатита В и является острым кратковременным расстройством. Во время этой болезни замечаются такие симптомы:
В редких случаях, могут возникнуть осложнения: Заразиться гепатитом В возможно при контакте с жидкостями пациента (например, кровь). Передача вируса возможна и в таких ситуациях:
К сожалению, 30 % всех носителей гепатита В не знают о своем диагнозе. Противогепатитная прививка назначается детям, используя 3 дозы: первая — в момент рождения, вторая — через месяц (но не позже 4 месяцев), третья (последняя) — между 6 и 18 месяцев.
Болезнь 7. ГриппГлавная цель вакцины от гриппа уменьшить размеры эпидемии возникающая осенью и зимой. Поэтому иммунизация делается, начиная с сентября и заканчивая мартом, когда повышена вероятность заболеть гриппом. Противогриппозную вакцину можно делать детям, начиная с 6 месяцев. При первом разе для того что повысить качество иммунизации, ребенку вводятся сразу 2 дозы этой прививки. Таким образом, удастся получить необходимый уровень антител, чтобы бороться с вирусом. При малом количестве прививок от гриппа, ребенку можно назначить и одну дозу. Болезнь 8. КорьКорь — другая детская болезнь, но которой также могут заболеть и взрослые люди. К сожалению, вирус кори — самый контагиозный человеческий вирус. Этот вирус распространяется очень легко аэрогенным путём, даже во время чиханья. Основными признаками кори являются:
Корь может обостриться до таких последствий:
Обычно, вакцина от кори назначается вместе с прививками от краснухи и паротита, которые включены в комплексный препарат для иммунизации. Вакцинация от этих болезней проходит в 2 этапа:
Болезнь 9. Эпидемический паротит (свинка)Эпидемический паротит — инфекционное заболевание, возбудитель которого (вирус) распространяется вместе с зараженными выделениями из носа. Болезнь характеризуется такими симптомами:
Самыми опасными осложнениями в случае эпидемического паротита считаются:
Как и в случае кори и краснухи, прививка от паротита содержится в комплексном препарате КПК и вводится в 2 дозы:
Использование этой вакцины значительно уменьшило количество случаев заражения корью в развитых странах. Болезнь 10. Пневмококковая инфекцияЭта инфекция является главной причиной таких расстройств (у детей младше 5 лет):
Болезнь представляет особую опасность для детей младше 2 лет из-за возможных осложнений. Причиной пневмококковой инфекции является пневмококк. Распространение этой бактерии от больного человека к здоровому происходит при физическом контакте или при вдыхании каплей из носа, когда больной чихает или кашляет. Из-за того что данная бактерия стала резистентной ко многим антибиотикам, болезнь лечится очень трудно. С помощью противоневмококковой прививки можно предотвратить тяжелые случаи болезни и избежать инфекции ушей. Данная вакцина вводится в 4 дозы в возрасте от 12 до 15 месяцев. Болезнь 11. ПолиомиелитПолиомиелит возникает в результате заражения полиовирусом через рот. Эта болезнь затрагивает работу головного мозга или спинного мозга, последствиями которых могут быть паралич или даже смерть. В развитых странах, вакцинация от полиомиелита помогла почти полностью избавиться от этой болезни. Но в мире ещё существуют очаги полиовируса, из-за которых врачи не рекомендуют отказаться от этой прививки. Вакцина содержит неактивный вирус и вводится инъекционным путём. Прививка от полиомиелита вводится за 4 дозы:
Последняя доза вакцины создает шоковый эффект. Несмотря на опасения некоторых людей, вакцинация от полиомиелита не приводит к развитию болезни. Болезнь 12. Ротавирусная инфекцияРотавирусная инфекция — одна из самых частых причин острой диареи у новорожденных и детей, становясь причиной госпитализации многих детей. Большинство детей болеют ротавирусной инфекцией до 15 летнего возраста. Часто эта болезнь сопровождается и такими признаками: Прививка от ротавируса назначается только перорально! Это не означает что после приёма этой вакцины, у ребенка больше никогда не возникнет диарея (например, по другим причинам), просто ротавирус станет безобидным для него. Существуют 2 типа прививок от ротавируса:
Болезнь 13. СтолбнякСтолбняк характеризуется такими признаками:
Несмотря на серьёзность болезни, столбняк не является заразным заболеванием. Столбнячная палочка проникает в организм через царапины или раны. Вакцина от столбняка, как правило, вводится вместе с прививками от дифтерии и коклюша, которые входят в общую прививку АКДС (DTPa). Иммунизация начинается в 2 месячном возрасте. Когда ребенку исполнится 12 месяцев, у него на счету должны быть 5 полученных доз прививки АКДС. После 11 лет, ребенок получит прививку для взрослых, которая делается каждые 10 лет. Болезнь 14. КоклюшКоклюш — это болезнь, которая характеризуется острыми приступами кашля из-за чего ребенку трудно принимать еду, пить или даже дышать. Причиной коклюша являются коклюшная палочка (бактерии Борде-Жангу). Приступы коклюша могут продолжаться несколько недель и могут вызвать такие осложнения:
Тяжелые случаи коклюша — характерны для детей младше 2 лет. Обычно, заражение происходит от взрослого человека путём вдыхания капель выделенных во время чиханья или кашля. Как и в случае дифтерии или столбняка, прививка АКДС помогает при иммунизации организма от коклюша. Раньше существовала другая прививка — КДС. Разница между КДС и АКДС в том, что АКДС содержит только некоторые части коклюшной палочки (отсюда и название Pa (АК) — acellular pertussis (ацеллюлярной коклюш)). Начиная с 11 летнего возраста, назначается другая прививка от коклюша — DaP, которая защищает от коклюша и дифтерии. Болезнь 15. ТуберкулёзТуберкулёз — очень серьёзное инфекционное заболевание, которое ещё очень распространено на нашей планете. Как правило, страдают легкие, но могут быть затронуты и другие жизненно важные органы (например, головной мозг, в случае туберкулёзного менингита). В качестве вакцины от туберкулёза назначается БЦЖ-прививка. Она делается в первые 3-7 дней от рождения новорожденным с весом тела больше 2 кг. Если ребенок родился недоношенным, тогда иммунизация делается при достижении веса тела 2,3 кг, но тогда используется более безопасная прививка БЦЖ-М. Повторная вакцинация от туберкулёза делается в 7 лет. Другие виды прививокСуществуют и другие виды прививок, которые, как правило, назначаются только в определенных случаях (например, поездка в страну, где инфекция определенным вирусом/бактерией очень распространена). Если вам интересно о пользе прививок, рекомендуем прочитать и данную статью: Правда о прививках (вакцинации) и о возможных рисках Конечно же, у вакцин существуют побочные эффекты и противопоказания, о которых мы напишем в будущих материалах. Подпишитесь на наши новости, чтобы получить наши материалы. Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
|