В россии зарегистрировано инфекционных заболеваний
Инфекционная заболеваемость в Российской Федерации
за январь-апрель 2018 г.
В январе-апреле 2018 года, по сравнению с предшествующим периодом (январь-апрель в 2008-2017 гг.), тенденция к снижению заболеваемости наблюдается для следующих нозологических форм: сальмонеллезных инфекций (кроме брюшного тифа), бактериальной дизентерии (шигеллеза), острых вирусных гепатитов А, В, С, хронических вирусных гепатитов В и С, менингококковой инфекции, в том числе ее генерализованных форм, впервые выявленного бруцеллеза, псевдотуберкулеза, лептоспирозов, активных форм туберкулёза, сифилиса, гонококковой инфекции.
Тенденция к росту заболеваемости отмечена для энтеровирусных инфекций (ЭВИ), коклюша, эпидемического паротита, кори, геморрагической лихорадки с почечным синдромом (ГЛПС), болезни, вызванной вирусом иммунодефицита человека (ВИЧ) и бессимптомного инфекционного статуса, вызванного ВИЧ, внебольничным пневмониям, острым кишечным инфекциям (ОКИ), вызванным возбудителями установленной этиологии.
За истекший период зарегистрировано 6 случаев брюшного тифа (г. Москва – 4 случая, Свердловская и Новосибирская области – по 1 случаю), 16 случаев трихинеллеза, 1 случай сибирской язвы (Республика Дагестан).
Заболеваемость эпидемическим паротитом в период, охватывающий 2008-2016 гг., характеризовалась устойчивой тенденцией к снижению с СМП 0,1 на 100 тыс. населения, однако в 2017 году отмечено ухудшение эпидемиологической ситуации - заболеваемость возросла в 13,3 раза по сравнению со среднемноголетним показателем за 2008-2016 гг. (1,33 на 100 тыс. населения в январе-апреле 2017 года). Высокая заболеваемость зарегистрирована и за истекший период 2018 года (1274 случая, 0,87 на 100 тыс. населения, среди детей до 17 лет – 522 случая, 1,78), хотя по сравнению с показателями прошлого года заболеваемость снизилась на 34,9%. Наиболее высокая заболеваемость зарегистрирована в Республике Дагестан (29,91 на 100 тыс. населения, СМП - 0,06), Чеченской Республике (8,47, СМП – 0,83), причем в обоих субъектах, как в этом году, так и в прошлом, более половины заболевших составляет взрослое население.
В январе-апреле 2018 года зарегистрировано 687 случаев ЭВИ (0,47 на 100 тыс. населения, среди детей до 17 лет – 595 случаев и 2,03), что, по всей видимости, свидетельствует об очередном циклическом подъёме заболеваемости, характерном для эпидемического процесса этой группы инфекций. В январе-апреле 2017 года было выявлено 430 случаев, 0,29 на 100 тыс. населения (среди детей до 17 лет – 378 и 1,32 соответственно).
Наиболее высокая заболеваемость зарегистрирована в Мурманской области (6,05 на 100 тыс. населения, СМП – 1,13), республиках Саха (4,99, СМП – 0,98), Коми (4,69, СМП – 0,19), Кабардино-Балкарской Республике (3,71, СМП - 0), Республике Тыва (2,21, СМП – 0,58), Калининградской (1,94, СМП – 0,1), Пензенской областях (1,93, СМП – 0,48), Ханты-Мансийском автономном округе (1,53, СМП – 1,97).
В январе-апреле 2018 года вновь регистрируется подъем заболеваемости корью. За истекшие четыре месяца зарегистрировано 1149 случаев заболевания, показатель заболеваемости составил 0,78 на 100 тыс. населения. Наиболее высокая заболеваемость зарегистрирована в г. Москва (4,01 на 100 тыс. населения), Московской области (3,36). В Северо-Кавказском федеральном округе наиболее высокая заболеваемость наблюдается в Республике Дагестан (3,27 на 100 тыс. населения), Чеченской Республике (2,92) и приграничных к этим республикам субъектах (Республика Ингушетия - 2,73 на 100 тыс. населения, Северная Осетия-Алания – 1,99, Ставропольский край – 1,93).
В январе-апреле 2018 года вновь отмечается подъем заболеваемости коклюшем - зарегистрирован 3541 случай заболевания (2,41 на 100 тыс. населения), что выше показателя прошлого года в 2,2 раза и находится на уровне заболеваемости в январе-апреле 2016 года (3429 случаев, 2,35 на 100 тыс. населения). Среднемноголетний показатель заболеваемости 2008-2017 гг. составляет 1,17). Наиболее высокая заболеваемость регистрируется в гг. Санкт-Петербург (9,25, СМП – 5,85), Москва (6,5, СМП – 2,87), Мурманской (7,11, СМП – 2,52), Воронежской областях (6,3, СМП – 1,5), Республике Саха (4,58, СМП – 0,94), Иркутской области (4,27, СМП – 0,68), Свердловской области (3,97, СМП – 0,6), Краснодарском крае (3,34, СМП – 0,86).
Заболеваемость острым вирусным гепатитом А в многолетней динамике характеризуется тенденцией к снижению, а также циклическими колебаниями с подъемами заболеваемости в 2009, 2014 и 2017 гг. В январе-апреле 2018 года выявлено 1304 случая (0,89 на 100 тыс. населения), что ниже показателя прошлого года в 3 раза (3864 и 2,64) и отражает очередной циклический спад заболеваемости этой инфекцией. Высокие уровни заболеваемости отмечены в Удмуртской Республике (3,96 на 100 тыс. населения, СМП – 1,33), Пермском крае (2,28, СМП – 2,14), г. Санкт-Петербург (2,23, СМП – 2,82), Оренбургской (2,06, СМП – 1,27), Воронежской областях (2,01, СМП – 1,52), Республике Башкортостан (1,23, СМП – 2,12).
В результате увеличения объёмов и улучшения качества лабораторной диагностики отмечается рост числа выявленных случаев некоторых групп инфекций (например, ОКИ и пищевых токсикоинфекций (ПТ) установленной этиологии, внебольничных пневмоний).
За январь-апрель 2018 г. зарегистрирован 107661 случай ОКИ установленной этиологии (73,4 на 100 тыс. населения) – на уровне показателя прошлого года (73,05). Самые высокие показатели заболеваемости зарегистрированы в Ямало-Ненецком (239,97, СМП – 194,5), Ханты-Мансийском автономных округах (224,7, СМП – 233,31), Вологодской (216,57, СМП – 179,83), Амурской (210,15, СМП – 110,43), Свердловской (208,49, СМП – 161,27), Иркутской (188,56, СМП – 114,67), Тюменской (182,78, СМП – 134,62), Сахалинской (180,17, СМП – 213,1), Калининградской (167,52, СМП – 121,48), Магаданской областях (160,32, СМП – 135,6), Республике Алтай (153,64, СМП – 133,89).
За январь-апрель 2018 г. зарегистрирован 295281 случай внебольничных пневмоний (201,32 на 100 тыс. населения) – на 25,1% выше показателя прошлого года (160,88). Самые высокие показатели заболеваемости зарегистрированы в Ненецком (704,06, СМП – 266,38), Чукотском автономных округах (490,1, СМП – 304,79), Кировской (471,5, СМП – 325,26), Новгородской областях (457,74, СМП – 218,81), Удмуртской Республике (415,95, СМП – 214,79), Брянской (412,46, СМП – 170,95), Архангельской (379,74, СМП – 303,96), Ярославской областях (352,0, СМП – 214,56), Чувашской Республике (341,36, СМП –143,52), Республике Марий Эл (339,43, СМП – 154,57), Приморском крае (330,52, СМП – 260,01), Псковской области (314,46, СМП – 91,6), Республике Карелия (313,77, СМП – 199,46), Тульской (313,25, СМП – 165,73), Тверской областях (302,28, СМП – 193,98).
Характеризуется устойчивой тенденцией к снижению заболеваемость активными формами туберкулёза. В январе-апреле 2018 года выявлено 20819 случаев заболевания (14,19 на 100 тыс. населения), что ниже значений прошлого года на 8,7% (22752 и 15,54).
За истекший период 2018 г. в Российской Федерации зарегистрировано 23 случая впервые выявленной малярии (2017 г. – 24) и 75 случаев лихорадки денге (2017 г. – 76). Не зарегистрировано ни одного случая острого паралитического полиомиелита, ассоциированного с вакциной, дифтерии, краснухи, бешенства.
Ежегодно инфекционные заболевания уносят сотни тысяч жизней, а многие переболевшие получают неизлечимые осложнения на всю оставшуюся жизнь.
По статистике, именно инфекционные заболевания становятся причиной 26% всех смертей на планете (по данным Всемирной Организации Здравоохранения (ВОЗ) за 2008 год).
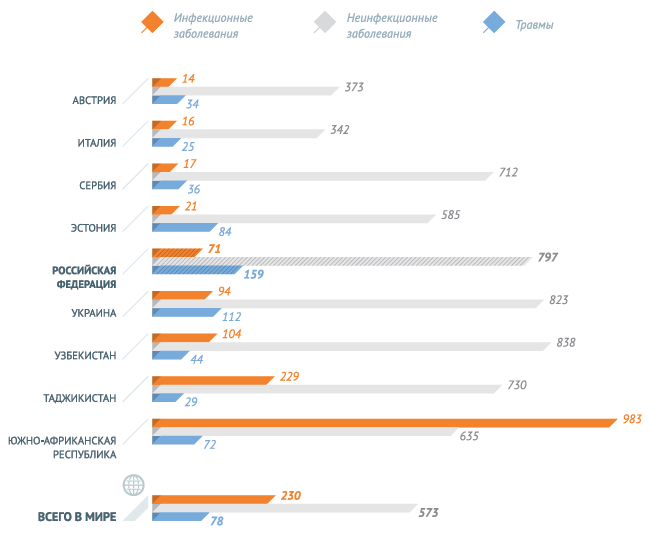
В 2012 году число смертей от инфекционных заболеваний снизилось. Неинфекционные заболевания стали причиной 68% всех случаев смерти, на инфекционные, материнские , неонатальные болезни и расстройства пищевого происхождения (вместе взятые) пришлось 23% смертей в мире, а травмы стали причиной 9% всех случаев летального исхода.
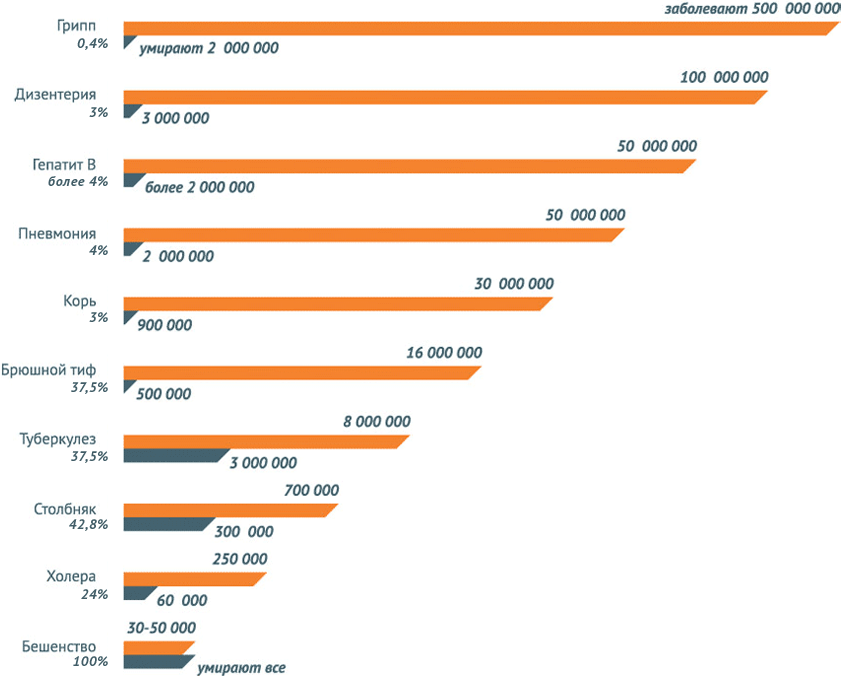

В мире регистрируются тысячи, сотни тысяч и даже миллионы случаев инфекционных заболеваний, которые поражают детей и взрослых не только в слаборазвитых или развивающихся странах, но и в странах с высоким уровнем жизни. Так, дифтерией заболевают 4880 человек в мире. Корь поражает 354820 человек, из них умерло – 139 300 (при охвате прививками 84%).
Паротитом болеют 726 169 человек, коклюш в среднем охватывает 162 047 человек, краснуха – 114449, столбняка зарегистрировано 14272 случаев.
Пальму первенства среди инфекционных заболеваний держит туберкулез – 5 772 224 случаев. В то же время, можно отметить, что благодаря вакцинации с лица планеты постепенно исчезает такая страшная болезнь как полиомиелит – всего в мире зарегистрировано 285 случаев.
И все же такие показатели стали возможными благодаря консолидированным усилиям по борьбе с инфекционными заболеваниями.
Смертность и заболеваемость инфекционными заболеваниями в России
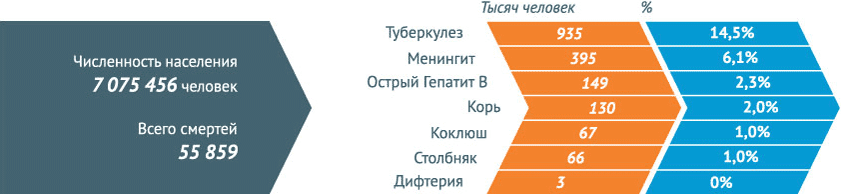
В 2013 г. в Российской Федерации зарегистрированы более 33 млн 225 тыс. инфекционных заболеваний (в 2012 г. – 31 млн 477 тыс.). В 2013 г. в России умерло 1,9 млн человек, от инфекционных болезней – 31 808 (1,7%), зарегистрировано 33 млн 255 тыс. случаев инфекционных болезней, летальный исход составил – 0,096%.
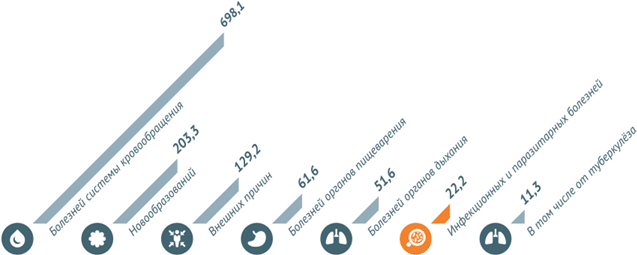
В 2013 году наибольшее число смертей в России было вызвано болезнями системы кровообращения. Некоторые инфекционные и паразитарные болезни погубили в 2013 году 22,2 из 100 тыс. человек.
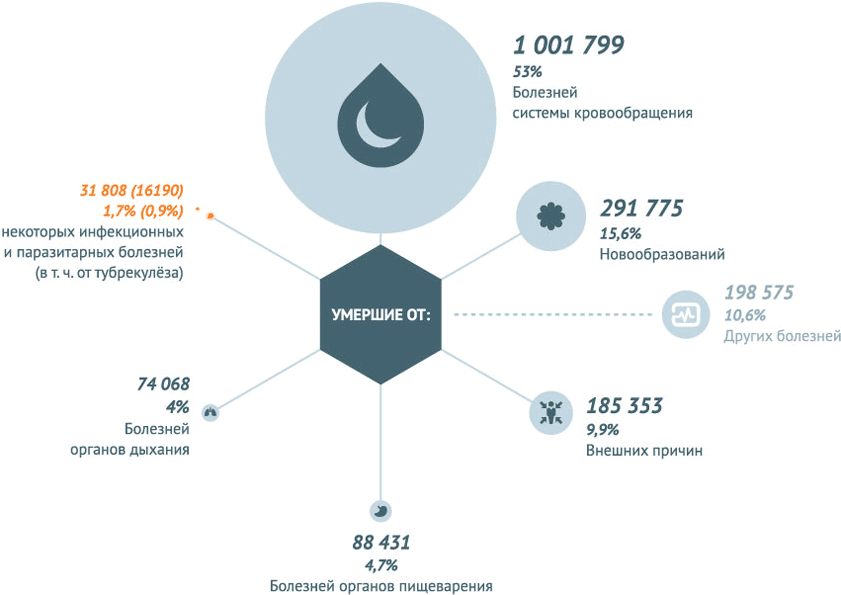
Некоторые инфекционные заболевания в 2013 году стали причиной смерти 31808 человек . Это 1,7% от всех смертей.
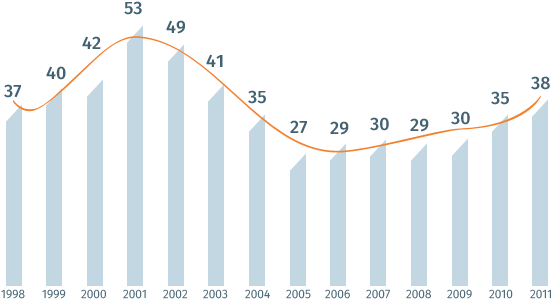
С 1998 года наибольший пик инфекционных заболеваний в России был отмечен в 2001 году – 53 млн, а наименьший – в 2005 году – 27 млн случаев. После 2005 года в нашей стране вновь наметился рост числа инфекционных заболеваний: с 29 млн в 2006 году до 35 млн в 2010-м и 38 млн в 2011 году.
Сегодня в России по целому ряду инфекционных заболеваний наблюдается незначительное снижение числа зарегистрированных случаев.
| Наименование заболевания | Число зарегистрированных случаев (январь-декабрь 2014 г) | Число зарегистрированных случаев (январь-декабрь 2013 г) |
| Острый паралитический полиомиелит | 3 | 5 |
| Острый вирусный гепатит В | 1667 | 1722 |
| Хронический вирусный гепатит В (впервые установленный) | 14693 | 15177 |
| Носительство возбудителя вирусного гепатита В | 20963 | 23876 |
| Дифтерия | 2 | 2 |
| Коклюш | 4223 | 4035 |
| Корь | 4653 | 1637 |
| Краснуха | 50 | 166 |
| Паротит эпидемический | 237 | 264 |
| Менингококковая инфекция | 909 | 1196 |
| Ветряная оспа | 859764 | 720180 |
| Туберкулез (впервые выявленный) активные формы | 70522 | 74182 |
| Грипп | 12257 | 100360 |
| Поствакцинальные осложнения | 192 | 263 |
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С.
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска.
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей?
Отвечает Шамшева Ольга Васильевна
За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей.
На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных.
На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании — владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Во всех странах мира, независимо от уровня экономического развития, отмечается рост заболеваемости инфекционными болезнями, регистрируются эпидемии.
В основе роста заболеваемости лежит ряд причин.
Во-первых, в России, на фоне дестабилизации социально-экономических условий жизни населения, осложняется эпидемиологическая обстановка и реально возрастает опасность так называемых “возвращающихся”, “классических” инфекций и “вновь возникающих” (reemerging). Наглядным примером может служить стремительный рост заболеваемости туберкулезом, в том числе активной формой болезни (81,0 на 100 тыс населения), регистрируемой даже у детей (17,7 на 100 тыс детей до 14 лет). Рост заболеваемости туберкулезом отмечен почти во всех странах мира, включая экономически высокоразвитые. Ситуация во многом осложнена тем, что болезнь, как правило, вызывается миобактериями, резистентными к существующим противотуберкулезным препаратам. Небывалого размаха достигла заболеваемость сифилисом (271 699 случаев) и другими инфекциями, передаваемыми половым путем. Нельзя не упомянуть связанный с ослаблением иммунопрофилактики рост заболеваемости дифтерией в конце 80-х – начале 90-х годов; вспышку полиомиелита в Чеченской Республике в 1995 г., также связанную с прекращением профилактической иммунизации; эпидемию холеры в Дагестане в 1994 г., возникшую в результате завоза возбудителя из Саудовской Аравии и охватившую 2435 человек (больных и носителей вибриона).
Повышение уровня пораженности населения педикулезом создает угрозу заболеваемости эпидемическим сыпным тифом и возвращения ранее ликвидированных вспышечных проявлений болезни (как это имело место в 1997 г. в г. Липецке, где в психоневрологическом диспансере было выявлено 14 больных и 15 переболевших этой инфекцией). С начала 90-х стала ухудшаться ситуация по малярии, вплоть до восстановления некоторых ранее ликвидированных эндемичных очагов.
Во-вторых, все более возрастает роль условно-патогенных микроорганизмов, особенно в эпидемиологии внутрибольничных инфекций (гнойно-септических, герпеса, цитомегаловирусов, токсоплазмоза, микоплазмоза, криптококоза, криптоспоридиоза и др.), а также возбудителей кишечных, легочных заболеваний.
В-третьих, официальная статистика в России регистрирует лишь 47 инфекционных заболеваний, хотя только в последние 2-3 десятилетия описано более 20 ранее неизвестных “emerging” инфекционных болезней, многие из которых представляют высокую эпидемическую опасность и характеризуются высокой летальностью: болезнь легионеров, геморрагические лихорадки (Эбола, Марбург, Венесуэльская, Ханта-вирусный легочный синдром, при котором погибает каждый второй заболевший от некардиогенной легочной недостаточности или шока). В эти же годы начали дифферинцировать по этиологии вирусные гепатиты. На территории Российской Федерации описаны Карельская арбовирусная лихорадка, Астраханская риккетсиозная пятнистая лихорадка, в Волгоградской области расшифрована болезнь, вызванная вирусом Западного Нила. 1981 год ознаменовался описанием синдрома приобретенного острого иммунодефицита (СПИД) – чумы XX века. Позднее была установлена длительная бессимптомная или малосимптомная стадия болезни, наиболее опасная в эпидемиологическом плане, в связи с чем (впервые в мире) у нас в России был введен термин – ВИЧ-инфекция.
В последние годы наблюдается резкое увеличение числа инфицированных ВИЧ, что связано в основном с широким распространением инъекционной наркомании. Так, в 1998 г. было выявлено 3647, в 1999 г. – 18230, и уже за первое полугодие 2000 года – 16667 инфицированных.
Серьезную эпидемиологическую значимость приобретают ранее малоизвестные микоплазменные инфекции, боррелиоз Лайма, гемофилюс инфлуэнца В инфекция, ротавирусный гастроэнтерит, кампилобактериоз и др.
В минувшее десятилетие внимание мировой общественности было приковано к заболеваниям нервной системы, вызываемым вирусоподобными агентами – прионами (название образовано от английского Protein only infections agent).
Прионы – это белковые инфекционные агенты, кодирующиеся в нормальной или мутантной форме геномом хозяина, не обладающие автономными механизмами репликации и вызывающие в процессе развития инфекционного процесса накопление фибриллярных белков, ассоциирующихся в амилоид. Известны следующие прионные болезни человека: Куру (обнаружена среди туземцев народности форс на острове Новая Гвинея в 1953 г.), синдром Герстмана – Штраусслера – Шейнкера (1928, 1936 гг.), болезнь Крейтцфельда – Якоба (начало 20 гг. XX в.). Однако их этиологическая связь с прионами установлена лишь в последние годы. При этом высказываются опасения, что в недалеком будущем прионовые болезни могут представить для человека серьезную опасность.
Судя по всему, в процессе изучения роли микроорганизмов в патологии человека и животных нас ожидает еще немало открытий.
Так, при многих болезнях, ранее считавшихся неинфекционными, выявляется инфекционный агент. Можно считать установленной связь рака шейки матки, лимфомы Беркитта, назофарингеальной карциномы, первичной гепатоклеточной карциномы с вирусами. Сравнительно недавно установлена патогенетическая связь Helicobacter pylori с язвенной болезнью желудка и двенадцатиперстной кишки. Среди людей, больных шизофренией и маниакально-депрессивным психозом, обнаружен высокий процент лиц, сероположительных к вирусу болезни Борна.
Новую главу инфекционной патологии представляют медленные инфекции. Если персистенция вирусов является закономерным, всеми признаваемым явлением, лежащим в основе ряда медленных инфекций, то проблема персистенции микробов, в частности, механизм бактериальной персистенции и ее роль в патологии человека только начинают изучаться.
Серьезную опасность представляют и хорошо известные нам инфекционные болезни. Ежегодно в РФ только официально зарегистрированных случаев кишечных инфекций насчитывается около 600–700 тыс. За первое полугодие 2000 г. зарегистрировано 74 429 больных острыми вирусными гепатитами, в том числе 23 322 – гепатитом А, 31 843 – гепатитом В, 15 929 – гепатитом С. Еще больше выявлено носителей вирусов гепатита В и С. 14 083 человека перенесли коклюш; 362 823 – краснуху (из них 311 988 – дети), 7 509 212 – грипп и 1 618 328 – острые инфекции верхних дыхательных путей. Остается высокой заболеваемость геморрагической лихорадкой с почечным синдромом (5–10 тыс. в год), клещевым энцефалитом (7–10тыс. в год), рядом других болезней.
Все вышесказанное свидетельствует о большой роли инфекционных болезней в патологии человека. Врач любой специальности в любой момент может встретиться с инфекционным больным. И от его эрудиции, знаний, во многом зависит дальнейшее распространение или пресечение эпидемического процесса.

ТАСС-ДОСЬЕ. По данным на 24 января 2020 года, число подтвержденных случаев пневмонии в Китае, вызванной новым типом коронавируса 2019-nCoV, достигло 900. Случаи заражения зафиксированы также во Вьетнаме, в Таиланде, Республике Корея, США, Сингапуре и Японии.
Информация о наиболее опасных инфекционных заболеваниях - в материале ТАСС.
Чума (или чумная болезнь) - инфекционное заболевание, возбудителем которой является бактерия чумной палочки (лат. Yersinia Pestis; открыта в 1894 году), встречающаяся на мелких животных (грызунах) и на обитающих на них паразитах - блохах. К человеку передается через укус зараженной блохи, при прямом контакте с инфицированными материалами или воздушно-капельным путем от заболевшего. Инкубационный период - 3-7 дней, затем развиваются типичные для гриппа симптомы: внезапное повышение температуры, озноб, головная боль и ломота в теле, а также слабость, тошнота и рвота. Существует три формы чумы. При бубонной - наиболее распространенной форме - бацилла чумы поражает лимфосистему. В результате лимфоузел становится твердым, на теле возникает бубон. В поздней стадии заболевания воспаленные лимфоузлы превращаются в гноящиеся раны. При септической форме инфекция проникает через трещины в кожном покрове и попадает сразу в кровь. Легочная - наиболее тяжелая и наименее распространенная форма чумы - сопровождается поражением органов дыхания. При отсутствии лечения болезнь может привести к тяжелым осложнениям и смерти (смертность - 30%-60%). В борьбе против чумы эффективно лечение антибиотиками, а также поддерживающая терапия. При отсутствии лечения болезнь может в короткий срок привести к летальному исходу.
Первые сведения о заболевании со сходными симптомами относятся к временам Древнего Рима. Однако считается, что оно имело распространение и в более ранний период на территории современных Ливии, Сирии и Египта. В прошлом чума вызывала широкомасштабные пандемии. В XIV в. одна из форм чумы, более известная как "черная смерть", по некоторым данным, унесла жизни 50 млн человек. По сведениям Всемирной организации здравоохранения (ВОЗ), в 2010-2015 годах было зарегистрировано 3 тыс. 248 случаев заболевания чумой разных форм, от болезни умерли 584 человека.
Натуральная оспа вызывается вирусом вариола (лат. Variola). Передается воздушно-капельным путем, а также через предметы, с которыми контактировал инфицированный. Инкубационный период - 7-17 дней. Заболевание начинается с резкого повышения температуры, головной боли, нередко тошноты и рвоты. Через 2-3 дня температура спадает, на коже и слизистых появляется узелково-пузырьчатая сыпь, оставляющая после себя рубцы (оспины). В 30% случаев наблюдается летальный исход, при редких формах (сливная, геморрагическая, пурпурная) смертность достигает 70% и выше.
До недавнего времени считалось, что оспа появилась к Африке или Азии в IV-м тысячетелетии до н. э. Однако сегодня ученые высказывают предположение, что вирус человека близок вирусу верблюжьей оспы и перешел к человеку в ближневосточном регионе в начале нашей эры. Эпидемия оспы впервые прокатилась по Китаю в IV в., в VI в. поразила Корею. В VIII в. болезнь была завезена в Европу (в XVII-XVIII вв. эпидемиями было охвачено практически все население Европы, ежегодно от этой болезни умирали более 1,5 млн человек; в России наивысшего распространения это заболевание достигло в XVIII в.). К началу XVI в. относятся первые упоминания об оспе в Америке, куда ее могли завезти испанские завоеватели. В конце XVIII в. оспа была завезена в Австралию.
Справиться с болезнью удалось благодаря реализуемой со второй половины 1960-х годов глобальной программе ВОЗ по вакцинации. Последний случай заболевания человека натуральной оспой был зафиксирован 26 октября 1977 года в Сомали. Официально о победе над болезнью было объявлено в 1980 году. Право на хранение вируса и проведения исследований имеют только две лаборатории - российский Государственный научный центр вирусологии и биотехнологии "Вектор" (пос. Кольцово, Новосибирская обл.) и американский Центр по контролю и профилактике заболеваний (г. Атланта, шт. Джорджия).
Холера
Холера - острая кишечная инфекция, вызываемая бактериями вида Vibrio cholerae, характеризующаяся поражением желудочно-кишечного тракта, нарушением водно-солевого обмена и обезвоживанием организма. Распространяется через загрязненную воду и продукты питания, тесно связана с плохими санитарными условиями и нехваткой чистой питьевой воды. Холера известна еще с античных времен и до середины XX в. оставалась одной из наиболее опасных эпидемических болезней. В XIX в. холера распространилась из своего первоначального резервуара в дельте реки Ганг в Индии по всему миру. Шесть последовательных пандемий унесли жизни нескольких миллионов людей по всему миру. Седьмая эпидемия началась в 1961 году в Южной Азии и распространилась в 1971 году на Африку, в 1991 году - на Америку. В настоящее время отдельные случаи и вспышки заболевания возникают в развивающихся и бедных странах, особенно при массовых стихийных бедствиях. Так, после разрушительного землетрясения на Гаити в январе 2010 года, число жертв вспышки холеры превысило 7,5 тыс. В январе 2011 года холера из Гаити была перенесена в Венесуэлу, Доминиканскую Республику, Испанию, США и Мексику, в 2012 году - на Кубу.
По данным ВОЗ, ежегодно происходит от 3 млн до 5 млн случаев заболевания холерой, из них более 100 тыс. - с летальным исходом. Для предупреждения этого заболевания используется два вида вакцин. Они обеспечивают устойчивую защиту на уровне более 50% в течение двух лет.
"Свиной грипп"
"Свиной грипп" (англ. Swine Influenza) - условное название вирусной инфекционной болезни человека, первоначально распространившейся среди домашних свиней (в 2009 году в Мексике и США). Вирус передается бытовым и воздушно-капельным путем и вызывает типичные для гриппа и ОРВИ симптомы - кашель, головную боль, повышение температуры, рвоту, диарею, насморк. Наиболее опасны осложнения, в первую очередь - пневмония. "Свиной грипп" относится к наиболее часто встречающемуся гриппу типа А и объединяет подтипы H1N1 (самый распространенный), H1N2, H3N1, H3N2 и H2N3. Наиболее надежным способом избежать заражения "свиным гриппом" является сезонная прививка.
В 1957-1958 годах к пандемии привел вирус H2N2, тогда переболело от 20% до 50% населения Земли и погибли от 1 млн до 4 млн человек, при этом чаще всего грипп поражал детей. Другой возбудитель - вирус H3N2 - вызвал эпидемию 1968-1969 годов, первые случаи которой были зафиксированы в Гонконге. Распространившаяся по всему миру болезнь унесла жизни до 4 млн человек. Значительная вспышка вируса H1N1 произошла в 2009-2010 годах. По данным ВОЗ, тогда пандемия охватила 30% населения Земли в 214 странах, умерли более 18 тыс. человек.
Считается, что одним из видов "свиного гриппа" была т. н. испанка - эпидемия 1918-1919 годов, распространившаяся по миру из Испании. Тогда заболели более 500 млн человек, погибли от 20 млн до 50 млн. Это самая массовая по количеству летальных исходов пандемия в истории человечества.
Эбола
Болезнь, вызванная вирусом Эбола (БВВЭ), поражает человека и некоторые виды животных. Впервые вирус был зафиксирован в 1976 году в Заире (ныне Демократическая Республика Конго, ДР Конго), в селении на берегу реки Эбола, в связи с чем и получил название. Считается, что носителями вируса изначально были летучие мыши. Он передается людям от диких животных и распространяется от человека человеку при тесном контакте через слизистую оболочку или повреждения на кожном покрове. Болезнь проявляется лихорадкой, желтухой, геморрагическим синдромом и почечной недостаточностью. Инкубационный период варьируется от 2 до 21 дня. В ходе вспышек заболевания смертность достигает 90%. Специалисты выделяют пять разновидностей вируса: Бундибуджио (BDBV), Заир (EBOV), Судан (SUDV), Таи Форест (TAFV), Рестон (RESTV; поражает только животных).
Вспышки лихорадки были зафиксированы в ДР Конго в 1976, 1995 и 2007 годы, в Судане в 1976 году, в Уганде в 2000 году и в Республике Конго в 2003 году. Наибольшее количество жизней унесла эпидемия в 2013-2016 годах, охватившая Гвинею, Сьерра-Леоне и Либерию. Случаи заболевания были зафиксированы также в Мали, Нигерии, Сенегале, Испании, Великобритании, Италии и США. По данным ВОЗ, с начала этой эпидемии заразились около 30 тыс. человек, умерли 11,3 тыс. человек. В 2018-2019 годах вспышки эпидемии с перерывами проходили в ДР Конго (3,4 тыс. заболевших, 2,3 тыс. умерших).
Синдром приобретенного иммунодефицита (СПИД) - заболевание, развивающееся при инфицировании вирусом иммунодефицита человека (ВИЧ). Вирус поражает иммунную систему и ослабляет защиту организма от инфекций и болезней. ВИЧ может передаваться при сексуальном контакте, переливании зараженной крови, использовании зараженных игл или острых инструментов, а также от матери ребенку во время беременности, родов и грудного вскармливания. СПИД может развиться через 2-15 лет после инфицирования. Лекарства, излечивающего от ВИЧ-инфекции, нет. Однако благодаря лечению антиретровирусными препаратами вирус можно контролировать, предотвращать его передачу и ослаблять разрушительное действие на организм.
Некоторые ученые считают, что ВИЧ передался от обезьян к человеку еще в 1920-х годах. Первой жертвой этого заболевания, предположительно, был мужчина, умерший в Конго в 1959 году (к такому выводу медики пришли, проанализировав позднее его историю болезни). Впервые симптомы заболевания, характерные для ВИЧ-инфекции, были описаны в июне 1981 года в США. В 1983 году исследователи из США и Франции описали вирус, который способен вызывать ВИЧ/СПИД.
Согласно данным Объединенной программы ООН по проблемам ВИЧ/СПИД, в 2018 году в мире насчитывалось около 37,9 млн ВИЧ-инфицированных, из них 1,7 млн - дети в возрасте до 15 лет. Наиболее неблагоприятным регионом являются страны Восточной и Южной Африки, где проживают порядка 20,6 млн зараженных. Число новых случаев заражения ВИЧ сократилось на 40% по сравнению с 1997 годом, когда этот показатель достиг пикового значения, - с 2,9 млн до 1,7 млн. В России с 1987 года, когда был выявлен первый случай заболевания, по 30 июня 2019 года было зарегистрировано 1,38 млн ВИЧ-инфекции среди граждан РФ, из них умерли 335 тыс. 867 человек.
Коронавирусы
Коронавирусы - это разновидности вирусов, принадлежащие к подсемейству Coronavirinae семейства Coronaviridae (порядок Nidovirales). Впервые они были открыты в 1960-х годах, являются причиной желудочно-кишечных и респираторных инфекций как у человека, так и у животных. Насчитывается 39 коронавирусов, в том числе вирусы Тяжелого острого респираторного синдрома и Ближневосточного респираторного синдрома.
Тяжелый острый респираторный синдром (ТОРС), также известный как атипичная пневмония - острое инфекционное респираторное заболевание, которое характеризуется скоротечным развитием и вероятностью летального исхода около 10%. Инкубационный период (интервал между инфицированием и появлением симптомов) обычно составляет до 10 дней. Болезнь начинается с повышения температуры (более 38 градусов Цельсия), появления лихорадки, озноба, головной боли и боли в мышцах. По истечении 3-7 дней начинается фаза ухудшения состояния дыхательной системы. Заболевание распространяется воздушно-капельным и контактно-бытовым путем.
Впервые вспышка ТОРС была зарегистрирована в ноябре 2002 года в южно-китайской провинции Гуандун. В дальнейшем многочисленные случаи заболевания фиксировались в Китае, во Вьетнаме, в Новой Зеландии, Индонезии, Таиланде и на Филиппинах. Помимо азиатских стран, атипичная пневмония была зарегистрирована в Северной Америке и в Европе. В России был зафиксирован только один случай заболевания (пациент излечился). По данным ВОЗ, за время эпидемии в 2002-2003 годах общее число заболевших в 37 странах мира достигло 8 тыс. 437 человек, из них умерли более 800.
Ближневосточный респираторный синдром (БВРС) был выявлен в 2012 году в Саудовской Аравии, откуда он перекинулся на другие страны Ближнего Востока. По одной из версий ВОЗ, носителями вируса выступали верблюды. Проявления БВРС похожи на обычный грипп: повышенная температура, кашель, затрудненное дыхание, общее недомогание, диарея. Инкубационный период составляет 7-14 дней. Редко передается детям (по статистике, дети до 14 лет составляют 3% всех заболевших). Смертность - 35%-40%. В 2012-2015 годах случаи заболевания были зафиксированы более чем в 20 странах, включая Великобританию, Германию, Китай и США. Всего в мире с сентября 2012 года, по данным ВОЗ, было зафиксировано более 1,3 тыс. лабораторно подтвержденных случаев инфицирования, в том числе более 460 со смертельным исходом. Применяется лечение с использованием плазмы крови пациентов, которые успешно перенесли заражение коронавирусом.
Читайте также:


