В мазке внутриклеточные инфекции

Диплококки в мазке у женщин, что это
Диплококки – это обозначение целой группы микроорганизмов. Они отличаются тем, что располагаются парами и имеют оболочку. Могут существовать в клетке и во внеклеточном пространстве:
- Внеклеточные диплококки не слишком опасны. Обнаружение их в мазке не говорит о патологии. Такие бактерии легко разрушаются под влиянием антисептиков и кислой среды, которая присутствует во влагалище здоровой женщины.
- Внутриклеточные диплококки проникают в ткани организма, вызывая опасные заболевания.
Также различают грамотрицательные и грамположительные бактерии. К первому типу относятся микроорганизмы с тонкой оболочкой и высокой устойчивостью к антибиотикам. Грамположительные диплококки легче подавляются лактобактериями во влагалище, восприимчивы к воздействию антисептиков и антибактериальных препаратов. Они обнаруживаются на слизистой здоровых людей, и способны причинить вред при активном размножении из-за снижения иммунитета или нарушения микрофлоры.
Причины обнаружения диплококков в мазке
Некоторые виды микроорганизмов, например, стрептококки, стафилококки и гарднерелла являются частью нормальной микрофлоры. Они, наряду с лактобактериями, заселяют слизистую оболочку влагалища. Здоровой женщине они не причиняют дискомфорта. Рост колоний условно-патогенных микроорганизмов приводит к дисбиозу. Происходит это преимущественно из-за снижения местного и общего иммунитета, пренебрежения правилами личной гигиены.
Нередко в мазке обнаруживаются гонококки. Это возбудители гонореи. Они передаются половым путем и способны поразить все органы мочеполовой системы.
Симптомы отклонений от нормы
Небольшое количество диплококков не вызывает неприятных ощущений. Начальные стадии дисбиоза характеризуются необычными жидкими выделениями белого или серого цвета. Иногда появляется запах несвежей рыбы. С развитием патологии слизь из влагалища становится более густой, приобретает желтоватый оттенок. Выраженный дисбиоз сопровождается зудом и жжением. Без лечения процесс может перейти в тяжелое воспаление влагалища и шейки матки. В этом случае симптомы будут зависеть от возбудителя.
Признаки гонококковой инфекции зависят от формы заболевания.
Острая стадия характеризуется:
- жжением и зудом во влагалище и уретре;
- покраснением и отечностью слизистых;
- появлением гнойных выделений;
- у входа во влагалище в месте соединения половых губ может образоваться болезненное уплотнение;
- паховые лимфатические узлы воспаляются.
Хроническая гонорея имеет вялотекущее развитие. Симптомы смазаны. Примерно у половины заболевших признаки отсутствуют при обеих формах патологии.
Диагностика
При обнаружении диплококков в мазке необходим микроскопический анализ с использованием красящего вещества, чтобы определить грамположительные это бактерии или нет. Также назначают ПЦР-исследование, которое помогает точно установить возбудителя. Дополнительно проводят бакпосев и определяют чувствительность микроорганизмов к антибиотикам.
Лечение
Грамположительные диплококки обычно не требуют проведения лечебных мероприятий. У здоровой женщины они подавляются лактобактериями и не вызывают дискомфорта. При возникновении дисбиоза требуется повышение иммунитета и восстановление баланса микроорганизмов. Как правило, в этом случае прописывают общеукрепляющие средства и пробиотики.
Серьезные воспалительные процессы купируются антибиотиками, а также антисептическими и противовоспалительными средствами. Подбирать лечение самостоятельно нельзя. Необходимо сначала определить чувствительность возбудителя к антибиотикам. Если препарат окажется неподходящим, колонии патогенов продолжат размножаться, а остатки полезной микрофлоры погибнут. Это приведет к хронизации процесса и тяжелым осложнениям вплоть до воспаления матки и бесплодия.
При обнаружении диплококков в мазке не стоит впадать в панику. Не всегда эти микроорганизмы вызывают заболевания. Даже если патология есть, на начальных стадиях от нее легко избавиться. Главное, правильно подобрать лечение и соблюдать все рекомендации врача.
Мазок на заболевания урогенитальной сферы — один из самых распространенных и информативных методов анализа в современной медицине. С его помощью можно выявить не только банальные воспаления, но и предупредить развитие онкологических заболеваний. Несмотря на надежность и доступность метода, не все женщины осознают необходимость регулярного посещения гинеколога и сдачи анализов и нередко обращаются к врачу только в запущенных случаях.
Показания к назначению анализа мазка у женщин
Каждая женщина хоть раз в своей жизни, посещая гинеколога, сдавала мазок на микрофлору или скрытые инфекции. Мазок берется со стенок влагалища, цервикального канала и шейки матки. В лабораторных условиях проводится микроскопическое исследование клеток, содержащихся в биологическом материале. Такой анализ позволяет оценить состояние эпителиальных клеток матки и влагалища, выявить патогенные микроорганизмы и заболевания, передающиеся половым путем. Мазок желательно сдавать регулярно, раз в год, даже если у женщины нет видимых поводов для беспокойства, поскольку многие инфекции в течение длительного времени могут не вызывать никаких симптомов.
В обязательном порядке назначается мазок в тех случаях, когда женщина жалуется на зуд и жжение в области половых органов, необычные выделения из них, внезапную боль внизу живота. Как правило, эти признаки указывают на наличие какого-либо заболевания, диагностировать которое можно только с помощью анализа мазка. Кроме того, желательно провести исследование биоматериала в том случае, если у женщины произошел незащищенный контакт с малоизвестным ей партнером и есть риск заразиться инфекционным заболеванием, передающимся половым путем.
Также врач-гинеколог назначает обязательную сдачу анализа мазка женщинам, планирующим беременность, готовящимся к ЭКО или другим процедурам искусственного оплодотворения (ВРТ). Женщинам, ожидающим ребенка, анализ мазка проводится трижды на всем протяжении срока, поскольку инфекции способны передаваться от матери к ребенку, осложнять роды или вызывать выкидыш.
В гинекологии существует несколько типов анализа мазка в зависимости от вида исследования.
- Самым распространенным является мазок на флору или общий мазок , при помощи которого врач определяет так называемую чистоту влагалища у женщины. Что он показывает? Этим способом можно определить состояние клеток эпителия и выявить наличие заболеваний, вызванных патогенными микроорганизмами, таких как вагинит, кандидоз (молочница), вагиноз, цервицит.
В результате проведения бактериоскопического исследования также диагностируются некоторые заболевания, передающиеся половым путем — гонорея, трихомониаз. В основе анализа лежит способность разных микроорганизмов окрашиваться в разные цвета в зависимости от степени устойчивости к воздействию антибиотиков. Эта способность была открыта датским ученым Г.К. Грамом. В результате окрашивания биоматериала выявляются грамположительные (грам+) микроорганизмы, имеющие большую чувствительность к антибиотикам, и грамотрицательные (грам—), отличающиеся более тонкой и сложной в строении оболочкой и низкой чувствительностью к препаратам. Грамотрицательные микроорганизмы способны вызвать различные заболевания женской половой сферы.
Врач-лаборант в процессе проведения анализа под микроскопом подсчитывает количество по-разному окрашенных микроорганизмов, лейкоцитов, определяет форму бактерий, их размеры и расположение. В некоторых случаях исследуются неокрашенные (нативные) мазки, что позволяет обнаружить жгутиковые формы трихомонад. Кроме того, в рамках мазка на флору может проводиться так называемый посев на микрофлору. Он используется в тех случаях, когда возбудитель заболевания из-за его малой концентрации не может быть обнаружен под микроскопом и для определения рода и вида бактерий. В этом случае биоматериал, взятый из половых органов женщины, помещают в специальную питательную среду на основе желатина, и через определенное время изучают результат.
Появление на питательном субстрате колоний микроорганизмов говорит о наличии заболевания. Метод посева также используется для определения стратегии лечения, поскольку во время созревания колонии можно выяснить, к воздействию каких групп антибиотиков она особенно неустойчива.
- Мазок на скрытые инфекции . К скрытым инфекциям относят группу болезней, которые могут бессимптомно протекать на протяжении нескольких месяцев или даже лет, вызывая осложнения, а некоторых случаях — даже бесплодие. На сегодняшний день наиболее достоверным способом выявления скрытых инфекций является исследование мазка при помощи ПЦР (полимеразной цепной реакции). Этот метод используется для диагностики инфекций, не обнаруживаемых в общих мазках. Для проведения анализа берется секрет из шейки матки, влагалища или мочеиспускательного канала и производится многоэтапное повышение концентрации нуклеиновой кислоты и копирование отдельных фрагментов ДНК присутствующих в мазке микроорганизмов. В результате врач может установить видовую и родовую принадлежность всех патогенных бактерий и их способность вызывать развитие заболеваний. В большинстве случаев ПЦР-анализ применятся при подозрении на наличие заболеваний, передающихся половым путем и имеющих на ранних стадиях практически бессимптомное течение. Преимуществами метода являются:
- высокая точность определения возбудителя инфекции;
- возможность определения именно наличия вируса, а не продуктов его жизнедеятельности или распада;
- возможность постановки точного диагноза на основе всего одной клетки микроорганизма.
- Мазок на онкоцитологию, или тест по Папаниколау (пап-тест) , позволяет выявить наличие онкологических заболеваний в шейке матки на ранних стадиях и вовремя начать терапию. Пап-тест определяет большинство воспалительных заболеваний, дисплазию эпителия и злокачественные образования. Сдавать этот мазок рекомендуется ежегодно всем женщинам в возрасте от 21 до 65 лет. В случае если у женщины наблюдаются нарушения менструального цикла, воспалительные процессы цервикального канала, бесплодие, врач назначит мазок на онкоцитологию в обязательном порядке. Также рекомендуется пройти пап-тест при диагностировании диабета, ожирения 2–3 степени, в период планирования беременности, при приеме гормоносодержщих препаратов и наличии в организме вирусов генитального герпеса и папилломы.
При анализе мазка можно получить пять типов результата в зависимости от наличия и степени патологии. Первый тип — это отрицательный показатель, говорящий о том, что никаких отклонений от нормы в организме женщины нет, и она полностью здорова. При втором типе присутствует воспалительное заболевание, требующее лечения. Третий тип свидетельствует о наличии в эпителии единичных клеток с аномальным строением ядра. Четвертый тип — подозрение на злокачественное образование или эрозию шейки матки, генитальный герпес, папиллломовирусную инфекцию, паракератоз. Пятый тип — наличие онкологического заболевания, требующего незамедлительного лечения. Следует помнить, что мазок показывает только степень изменения клеток, но не причину, их вызвавшую. Для постановки диагноза необходимы результаты других анализов, включая биопсию, кольпоскопию и гистологическое исследование.
Если в мазке будут найдены атипичные клетки, то в заключении будет об этом написано, а также будет указан тип изменений. Если в расшифровке мазка на цитологию нет особых примечаний, это говорит о том, что в ходе исследования никаких патологий обнаружено не было.
При выборе дня для взятия мазка нужно учитывать менструальный цикл. Желательно сдавать анализ перед началом менструации или через несколько дней после ее окончания (оптимальный срок — пятый день), чтобы избежать попадания крови в мазок. Хотя процедура взятия мазка и не слишком сложна, все же необходимо заранее принять некоторые дополнительные меры, чтобы обеспечить чистоту результата. Подготовка к мазку на инфекции у женщин заключается в следующем:
- Не использовать вагинальные свечи, тампоны, мази перед анализом.
- Отказаться от спринцевания.
- При наличии воспалительного заболевания, сопровождающегося обильным выделением секрета необходимо сначала провести лечение и только после полного выздоровления сдавать мазок.
- Воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
- Не использовать средства интимной гигиены накануне и в день процедуры.
- Воздержаться от опорожнения мочевого пузыря в ближайшее время перед сдачей мазка.
В остальном женщина может вести обычный образ жизни: не требуется ограничений ни по питанию, ни по физической активности.
Взятие у женщины мазка на флору, на скрытые инфекции и на онкоцитологию несколько различается. Во всех случаях перед процедурой женщина проходит общий гинекологический осмотр на кресле с помощью зеркала.
При мазке на флору после визуальной оценки стенок влагалища врач специальным стерильным шпателем осуществляет забор материала из трех участков — влагалища, шейки матки и наружного отверстия мочеиспускательного канала. В некоторых случаях забор производится только с двух первых участков. Взятый шпателем материал равномерно широким мазком распределяется по стерильному предметному стеклу. Нанесение материала каплей, толстым слоем или небольшим мазком считается неправильным, поскольку затрудняет работу врача-лаборанта. При этом материалы из разных участков должны наносится на стекло отдельно друг от друга. С обратной стороны стекла врач делает пометки о месте взятия мазка: U — мочеиспускательный канал, V — влагалище, С — шейка матки. После этого стекло высушивается и направляется в лабораторию на исследование.
При сдаче мазка у женщин на скрытые инфекции и на онкоцитологию забор материала производится специальной щеточкой или с помощью особых стерильных ватных тампонов. Перед взятием материала обязательно удаляют слизь, так как ее наличие может дать ложный результат. Поскольку большинство микроорганизмов являются внутриклеточными паразитами, точное обнаружение их возможно только при исследовании соскоба со стенок половых органов. При анализе на скрытые инфекции материал со щеточки помещают в физраствор, хранящийся в холодильнике. Мазок на онкоцитологию наносят на предметное стекло и высушивают.
Как правило, процедура забора мазка для женщины практически безболезненна. Неудобство может вызывать соприкосновение с гинекологическим зеркалом из-за разницы температур между телом и металлическим инструментом. При взятии материала тампоном или щеточкой с шейки матки может отмечаться незначительное болевое ощущение, которое проходит сразу после окончания манипуляции. Мазок на онкоцитологию иногда способен вызывать незначительные кровянистые выделения в течение двух-трех дней. Если возникают сильные кровотечения, повышение температуры, боли в животе, то необходимо срочно обратиться к гинекологу, поскольку такие симптомы при взятии мазка нормой не являются.
После проведения анализа мазка пациентка получает результаты, которые полностью зависят от типа, назначенного ей исследования.
При расшифровке анализа мазка на флору необходимо знать показатели нормы:
- Плоский эпителий (пл.эп) — у здоровой женщины этот показатель не должен превышать 15 клеток в поле зрения. Большее их количество говорит о воспалительном процессе, а меньшее — о наличии гормональных нарушений.
- Лейкоциты (L) . Нормальное количество во влагалище — не более 10-ти, а в шейке матки не более 30-ти единиц.
- Палочки Дедерлейна , обеспечивающие нормальную микрофлору женских половых органов. В мазке здоровой женщины они должны присутствовать в большом количестве, поскольку их недостаток свидетельствует о нарушенной микрофлоре влагалища.
- Слизь должна присутствовать в мазке в умеренном количестве. Обильные выделения слизи — признак воспаления или инфекции.
- Грибки рода кандида, гонококки, трихомонады в мазке выявляться не должны. Их наличие свидетельствует о заболевании.
Кроме этих показателей в анализе может быть указана одна из четырех степеней чистоты влагалища. Нормальными являются только первая и вторая степень, третья и четвертая являются признаком заболевания половых путей.
Результаты анализа мазка на скрытые инфекции можно получить через 1–2 суток после сдачи. В некоторых случаях они могут быть готовы прямо в день прохождения процедуры. При помощи мазка выявляются следующие инфекции:
- герпес-вирус человека 1 и 2 типов;
- вирус Эпштейна-Барр;
- цитомегаловирус;
- герпес-вирус человека;
- вирус папилломы человека;
- бледная трепонема;
- мобилункус;
- бактероиды;
- гонококк;
- гарднерелла;
- микоплазма;
- уреаплазма;
- хламидии.
Мазок на инфекции в большинстве случаев является достаточно надежной диагностической процедурой. С его помощью можно выявить большинство серьезных заболеваний половой сферы, при этом стоимость анализа является вполне доступной даже в частных клиниках.
Диплококки внутриклеточно обнаруживают в мазке у мужчин и женщин. Эти бактерии – причина развития пневмонии, менингита, других серьезных заболеваний.
Все инфекционные патологии развиваются при проникновении в организм болезнетворных микробов. Чтобы лечение было эффективным, необходимо провести диагностику, выявить возбудителя болезни.
Что собой представляет внутриклеточный диплококк?
Диплококки – это шарообразные парные бактерии. Они обитают на слизистых оболочках и вызывают бактериальные патологии органов дыхательной, нервной, мочеполовой систем.
Микроорганизмы могут обитать внутри клеток человека, или перемещаться по всему организму.
Виды бактерий
| Вид диплококка | Краткое описание | Пути заражения | Какие системы поражает |
|---|---|---|---|
| Гонококки | Наиболее опасные, выявляют в мазке. Грамотрицательные, при окрашивании становятся красными или розовыми. | Половой, реже – бытовой | Мочеполовая |
| Менингококки | Отличаются малой подвижностью, защитная капсула непостоянная, не выносят низкие температуры. При окрашивании по Граму дают синий цвет | Воздушно-капельный, бактерии содержится в слюне, мокроте | Дыхательная, нервная, поражают спиной и головной мозг |
| Пневмококки | Грамположительные, надежно защищены плотной оболочкой, но вне человеческого организма быстро гибнут, не выносят кипячение, антисептические и дезинфицирующие препараты. | Воздушно-капельным путем | Органы дыхательной системы, инфекции сопровождаются болью в грудной области, светобоязнью, нарушением координации и ориентации в пространстве. |
Гонорея и уретрит – следствие заражения внутриклеточными диплококками, которые называются гонококками. Бактерии имеют бобовидную форму, могут образовывать цепочки.
Диагностические мероприятия
При появлении признаков заражения диплококками необходимо посетить гинеколога, уролога, но непосредственным лечением будет заниматься венеролог. После осмотра и сбора анамнеза врач назначает анализы, которые помогут определить возбудителя воспалительного процесса, оценить степень тяжести заболевания.
Методы диагностики при инфицировании диплококками:
- бактериологическое, микроскопическое исследование мазка из уретры или влагалища, носоглотки;
- посев образцов биологического материала на асцит-агар;
- клинический анализ мочи;
- общий анализ крови для оценки степени воспалительного процесса;
- ПЦР – анализ показывает, ДНК каких микробов присутствуют в организме, их количество и давность заражения;
- анализы на ВИЧ, сифилис, другие венерические болезни;
- при признаках менингита проводят пункцию спинномозговой жидкости, делают КТ или МРТ головного мозга;
- при необходимости назначают культуральную диагностику.
Чтобы результат исследования мазка на диплококки был достоверным, необходимо правильно подготовиться к сдаче анализа. За 2 дня до посещения врача противопоказаны половые контакты, спринцевание, прием любых сильнодействующих препаратов.
В день сдачи анализа нельзя проводить интимную гигиену, посетить туалет следует минимум за 2 часа до забора биологического материала.
Что означает обнаружение микроорганизма в мазке?
Занимаюсь обнаружением и лечением паразитов уже много лет. С уверенностью могу сказать, что паразитами заражены практически все. Просто большинство из них крайне трудно обнаружимы. Они могут быть где угодно - в крови, кишечнике, легких, сердце, мозге. Паразиты в буквальном смысле пожирают вас изнутри, заодно отравляя организм. В итоге, появляются многочисленные проблемы со здоровьем, сокращающие жизнь на 15-25 лет.
Основная ошибка - затягивание! Чем раньше начать выводить паразитов, тем лучше. Если же говорить о лекарствах, то тут всё проблематично. На сегодняшний день существует только один действительно эффективный антипаразитный комплекс, это Toximin . Он уничтожает и выметает из организма всех известных паразитов - от головного мозга и сердца до печени и кишечника. На такое не способен больше ни один из существующих сегодня препаратов.
В рамках Федеральной программы, при подаче заявки до 12 октября . (включительно) каждый житель РФ и СНГ может получить одну упаковку Toximin БЕСПЛАТНО!
Присутствие диплококков в образцах биологических материалов указывает, прежде всего, на нарушение баланса микрофлоры, а не на конкретную болезнь. По этой причине анализы всегда назначают дважды, а при диагностике учитывают наличие других патологических показателей.
У мужчин чаще всего в мазке присутствуют гонококки, реже – диплококки, вызывающие менингит и пневмонию.
Через 3–5 суток после заражения диплококками, иногда раньше, появляются основные признаки инфекции:
- выделения зелено-желтого цвета из уретры;
- выраженный дискомфорт при опорожнении мочевого пузыря;
- увеличивается число позывов к мочеиспусканию;
- яички отекают и болят.
Изначально опасные диплококки проникают в уретру, постепенно распространяются во все органы мочеполовой системы, нарушают целостность слизистой оболочки и верхнего слоя эпителия.
Через 10 дней болезнетворные бактерии поражают лимфатическую систему, что проявляется в виде уплотнения и воспаления паховых лимфоузлов. Без надлежащей терапии развиваются гнойные процессы. Течение болезни усугубляется на фоне приема спиртных напитков, острой, тяжелой пищи.
Виды гонореи
| Название | Основные проявления |
|---|---|
| Острая | Незначительный зуд быстро переходит в сильное жжение, наблюдается повышение температуры |
| Подострая | Симптомы смазаны, распознать патологию можно по появлению резкого рыбного запаха и уретры, часто наблюдается выделение гноя |
| Торпидная | Признаки во многом схожи с подострой формой, но проявляются более интенсивно |
Признаком гонококковой инфекции может быть синдром артрита-дерматита. На ранних стадиях развития появляется боль в сухожилиях и суставах, затем развивается гнойный артрит, чаще всего страдают колени.
У женщин нормальная влагалищная микрофлора довольно разнообразна, основу составляют лактобациллы и молочные бактерии.
Присутствие в выделениях внутриклеточных диплококков свидетельствует о гонорее, реже – менингите или уретрите. Его сопровождает увеличение количества лейкоцитов.
Гонококковые инфекции у женщин:
- цервицит – воспалительный процесс локализуется в шейке матки, характеризуется болью ноющего характера внизу живота и паховой области, гнойными выделениями, слабостью, повышением температурных показателей;
- симптомы гонореи у женщин – зуд наружных половых органов, боль и жжение при мочеиспускании и во время полового акта, появление обильных выделений с выраженным запахом рыбы;
- аноректальная гонорея – бактерии поражают анальную область, возникает зуд, отечность в заднем проходе, из трещин выделяется гной;
- вагинит – опасное заболевание, часто вызывает тяжелые сопутствующие патологии, сопровождается зудом, выраженным хроническим дискомфортом в области половых органов, появляются обильные пенистые выделения.
Причины появления патогенных бактерий
Гонококки проникают в организм через влагалище или уретру во время незащищенного полового акта. Значительно реже заражение диплококками происходит через общие предметы обихода.
Появление диплококков могут спровоцировать:
- длительный, бессистемный прием антибактериальных препаратов;
- несоблюдение элементарных гигиенических норм;
- авитаминоз;
- раннее начало половой жизни, частые аборты;
- часта смена половых партнеров, контакт с больным человеком или носителем инфекции;
- чрезмерное увлечение спринцеванием;
- постоянное ношение узкого нижнего белья из синтетических материалов.
Гонококковые инфекции передаются новорожденным от матери при прохождении по родовым путям и чаще всего проявляются в виде глазных воспалительных патологий.
Ребенку проводят экстренную антибактериальную терапию против диплококков, обрабатывают глаза нитратом серебра или Эритромициновой мазью.
При заражении пневмококками велика вероятность летального исхода у грудничков.
Единственный надежный способ избежать гонореи – придерживаться моногамных отношений, пользоваться презервативами при сексе с новыми партнерами.
После незащищенного сексуального контакта можно промыть половые органы раствором Хлоргексидин. Сделать это нужно не позднее 2 часов после секса, предварительно опорожнив мочевой пузырь.
Методы лечения
При диагностировании инфекций, вызванных диплококками, проводят активную антибактериальную терапию с использованием нескольких препаратов широкого спектра действия.
Что означает присутствие диплококков в мазке у женщины?
Продолжительность лечения составляет в среднем 7–10 дней. При острых формах назначают внутривенное или внутримышечное введение, после купирования основных симптомов переводят пациента на таблетки.
Чем лечить инфекции, вызванные диплококками?
| Название препарата | К какой группе относится | Дозировка | Побочные реакции |
|---|---|---|---|
| Цефотаксим | Цефалоспорин III поколения, препарат выбора при диплококковых инфекциях | Внутривенно по 2 г в сутки в 4 приема. | Сильные аллергические реакции – зуд, сыпь, редко диагностируют анафилактический шок. |
| Цефтриаксон | Антибиотик широкого спектра действия | По 0,5 г 3–4 раза в день внутривенно или внутримышечно | Тошнота, мигрень, аллергические проявления. |
| Ванкомицин | Антибиотик из резервной группы, применяют для уничтожения диплококков у людей с ослабленным иммунитетом. | 30–60 мг/день внутримышечно или внутривенно | Диспепсические расстройства, временное ухудшение зрения. |
| Дексаметазон | Кортикостероид | Назначают до начала антибактериальной терапии, или после первого введения антибиотика. Разовая дозировка – 0,15 мг/кг с повтором через 6 часов. Продолжительность лечения – 4–5 дней. | Практически отсутствуют. |
При тяжелых формах гонореи используют одновременно Цефтриаксон (250 мг) и Азитромицин (1 г).
О значении гонококков в "мужском" мазке в видео:
На время лечения и в течение недели после окончания терапии инфекций, вызванных диплококками, нельзя заниматься сексом и спортом, употреблять алкоголь, есть соленые или острые блюда.
Внутриклеточные диплококки – опасные патогенные микроорганизмы, которые вызывают острые воспалительные, гнойные процессы в мочеполовой системе, а также разрушают слизистые оболочки. Заражение сопровождается выраженным зудом, болевым синдромом, появлением специфических выделений из уретры или влагалища.

Диплококки — разновидность бактерий, имеющих округлый вид, и, как правило, существующих парами. В отдельных случаях, присутствуя в организме, диплококк может быть окружен плотной капсулой.
К диплококкам принято относить следующие виды микроорганизмов: Нейссерии (менингококк, гонококк) и пневмококк (Streptococcus pneumoniae). Иногда во время лабораторного тестирования у женщин диагностируются диплококки в мазке.
Наличие бактерии не свидетельствует о протекающем венерическом заболевании. Но может говорить о других, существующих патологических процессах.
При попадании микроорганизма в урогенитальный тракт могут развиваться разнообразные воспалительные и инфекционные процессы. Если микрофлора влагалища не нарушена, кислотная среда и местный иммунитет в норме, бактерия быстро погибает, не успевая спровоцировать заболевание.
Выявить диплококк можно в нескольких стадиях: внеклеточной (в покое), внутриклеточной (в активной фазе).
В первом случае наблюдаются признаки дисбактериоза влагалища, во втором — симптомы гонорейной инфекции.
- Внеклеточная фаза диплококка
- Причины диагностики диплококков в мазке
- Клинические признаки
- Что делать?
- Диплококки в мазке у мужчин: симптомы
- Методы терапии
- Когда не нужно лечить
- К кому обратиться, если обнаружены?
- Другие заболевания, связанные с диплококками
Внеклеточная фаза диплококка
Для внеклеточной фазы бактериального агента характерно:
- микроорганизм находится в стадии полного покоя, отсутствует рост патогена, его размножение, следовательно, бактерия не провоцирует патологических изменений
- у диплококка в стадии покоя отмечается отсутствие внутриклеточного строения
- нередко выступает в качестве паразитарного микроорганизма
Если обнаружены диплококки в мазке, основные причины явления — нарушение здорового баланса микрофлоры влагалища.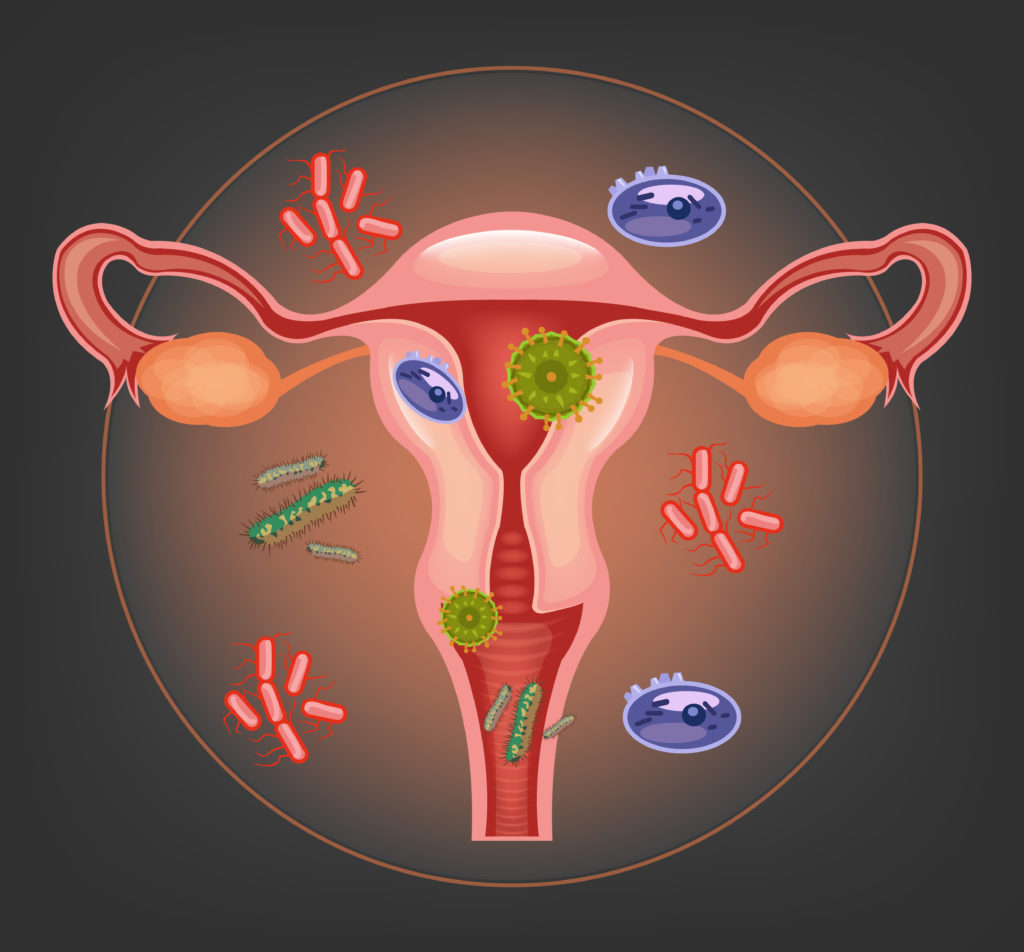
В небольшом количестве диплококки могут присутствовать, не провоцируя развитие патологических нарушений. Но при снижении местного иммунитета и нарушения баланса микрофлоры могут провоцировать ряд негативных изменений. В частности, привести к развитию гонореи.
Причины диагностики диплококков в мазке
Диплококки в мазке могут быть обнаружены по следующим причинам:
- Частое использование антисептических средств для проведения спринцевания влагалища. Как следствие происходит гибель нормальной микрофлоры и замена ее на патогенную.
- Длительное применение бактериостатических препаратов, негативно влияющих на микрофлору кишечника и влагалища.
- Сексуальная активность, начатая в слишком раннем возрасте и частая смена партнеров.
- Половые контакты без использования надлежащих методов контрацепции, некачественная гигиена половых органов.
Клинические признаки
Симптомы, будут достаточно выраженными.
Первое, что можно заметить — изменение выделений из влагалища, появление неприятного запаха. Также зуд, жжение и болезненность при половом контакте. Выделения могут изменять свою консистенцию и цвет, становится более вязкими, приобретать желтый или зеленоватый оттенок.
Диплококки оказывают влияние на работу урогенитального тракта, могут провоцировать симптомы уретрита, цистита, воспаления яичников.
Что делать ?
Что делать, если в мазке появились диплококки?
Присутствие в организме бактерии говорит о текущем воспалительном процессе и необходимости его немедленного лечения. 
В первую очередь, назначается сдача мазков и ПЦР-анализ для постановки точного диагноза. В данном случае, лабораторное тестирование разрешается в период менструации, при этом, результаты анализов искажены не будут.
При выявлении внеклеточной бактерии лечение будет направлено на устранение дисбаланса микрофлоры, а не на терапию венерической патологии.
Возможность развития осложнений при наличии внеклеточного диплококка в мазке не меньше, при выявлении внутриклеточного. Патогенный микроорганизм способен серьезно нарушать микрофлору влагалища.
Он провоцирует воспалительные, инфекционно-гнойные процессы, сопутствует развитию тяжелых форм кандидоза. Независимо от типа микроорганизма потребуется лечение антибиотиками.
После курса бактериостатических препаратов будет назначено лечение с целью восстановления здорового баланса микрофлоры и мочеполовой системы.
Выбор препаратов должен осуществляться квалифицированным врачом. Категорически запрещается заниматься самолечением или заменять один антибиотик другим.
Диплококки в мазке у мужчин: симптомы
Диплококки у мужчин могут проявляться разнообразной симптоматикой, чаще всего следующей:
На 5-7 день после заражения наблюдаются клинические признаки уретрита — воспаление мочеиспускательного канала. Пациент жалуется на жжение, болезненность в момент мочеиспускания, тянущие боли внизу живота.
Незначительно повышается температуры тела.
После развития яркой симптоматики наступает некоторое облегчение. Признаки воспаления могут полностью исчезнуть на несколько дней.
Примерно на 14 дней от момента инфицирования клиническая картина возобновляется и дополняется новыми симптомами:
- изменение цвета мочи
- развитие болевого синдрома в пояснице
- появление патологических выделений из уретрального канала с неприятным запахом
Постепенно, в ходе прогрессирования патологического процесса проявляются симптомы пиелонефрита и цистита бактериологической природы.
Методы терапии
Основное лечение инфекции заключается в приеме противобактериальных препаратов. Как правило, назначаются антибиотики широкого спектра действия, с высоким бактериостатическим эффектом.
Назначаемые антибиотики при диплококке в мазке:
- Cefotaximum (Цефотаксим). Антибиотик полусинтетического типа, относится к цефалоспоринам III поколения. Эффективен относительно грамположительных и грамотрицательных бактерий. Выпускается в виде порошка для смешивания со стерильной водой и введения внутримышечно. Вводить препарат необходимо медленно, в течение 3-4 минут. В качество побочных эффектов могут проявиться аллергические реакции в виде кожных высыпаний и нарушения со стороны ЖКТ: тошнота, диарея, боли в животе.
- Ceftriaxone (Цефтриаксон). Цефтриаксон относится к классу лекарств, известных как цефалоспориновые антибиотики, купирует жизнедеятельность бактерий и предотвращает их рост. Препарат назначается для инъекционного введения, обычно один или два раза в день. Из побочных эффектов может возникнуть отек, покраснение или боль в месте инъекции. Также могут наблюдаться нарушения работы желудочно-кишечного тракта: тошнота, рвота, диарея. Цефтриаксон не рекомендуется применять одновременно с препаратами кальция и оральными контрацептивами (антибиотики могут снижать эффективность контрацептивов, рекомендуется использовать дополнительные методы защиты).

- Vancomycin (Ванкомицин). Бактериостатический препарат, продуцируемый Amycolatopsis Orientalis. Перед назначением лекарства проводится диагностика, определяющая чувствительность микрофлоры к данному препарату. Выпускается в виде порошка, для последующего разведения и использования в качестве инъекций. Инъекция Ванкомицина может вызвать побочные эффекты: тошнота, покраснение в месте введения медикамента, незначительное повышение температуры. Не рекомендуется к использованию в период лактации и в первом триместре беременности.
- Dexamethasone (Дексаметазон). В терапии диплококка дополнительным препаратом может стать кортикостероид. Медикамент назначается при развитии неврологических осложнений на фоне инфекционного процесса. Является синтетическим препаратом, полностью имитирующим гормоны надпочечников человека. Выпускается в таблетированной форме и для внутримышечного введения. Противопоказан при острых сердечно-сосудистых нарушениях и психических расстройствах. Также не назначается при язвенном поражении ЖКТ и почечной недостаточности. Из побочных явлений отмечают нарушение работы ЖКТ в виде диареи и тошноты.
При диагностировании гонорейной инфекции, вызванной диплококками, чаще прибегают к назначению Азитромицина. Поскольку в последнее время участились случаи резистентности бактерии к цефалоспоринам.
Классическая доза Азитромицина составляет 0,25 г (одна капсула) один раз в день, в течение двух суток.
В клинических испытаниях большинство сообщаемых побочных эффектов были от легкой до умеренной степени тяжести. Побочные реакции возникают с частотой 1% или менее. Это могут быть следующее симптомы: боль в груди, диспепсия, метеоризм, рвота, вагинит, головокружение, сонливость.
Контрольные анализы после лечения назначаются спустя несколько недель; если диплококки в мазке присутствуют, назначают повторную терапию антибиотиками.
Когда не нужно лечить
Антибактериальная терапия не потребуется, если бактерия является внеклеточной, а также при условии отсутствия симптоматики.
Но, в данном случае будут рекомендованы препарата на основе Lactobacillus и Bifidobacterium для нормализации влагалищной микрофлоры.
К кому обратиться, если обнаружены?
Лечением занимается врач-венеролог.
Также можно обратиться к урологу или гинекологу.
Какова основная профилактика, позволяющая снизить к минимуму риски обнаружения диплококка в мазке?
Минимизировать беспорядочные половые контакты, тщательно следить за гигиеной половых органов и своевременно проводить лечение инфекционных патологий.
Другие заболевания, связанные с диплококками
Neisseria meningitidis (менингококк)
Neisseria meningitidis — это грамотрицательная бактерия, которая колонизирует носоглотку человека. Она имеет 13 серотипов и является основной причиной бактериального менингита и сепсиса (заражение крови).
Патогенность бактерии заключается в том, что капсула, которой окружена нейссерия, сопротивляется фагоцитозу человеческого тела.
Заставляет ее размножаться в организме, вызывая инфекционные процессы. В основном вызывает воспаление лобных пазух, бронхит, плеврит, сепсис и т. д.
Менингококк обычно заражает детей и подростков с ослабленным иммунитетом. Как правило, болезнь начинается через день-два после проникновения патогена в организм.
Бактерия локализуется в верхних дыхательных путях, не вызывая никаких симптомов. Основной путь передачи – воздушно-капельный.
Существует несколько видов менингококковой инфекции, диагностируемых в 90% случаев.
Оба заболевания потенциально опасны для жизни:
Самый известный тип менингококковой инфекции. Бактерии атакуют мозговые оболочки, вызывая их воспаление.
Болезнь проявляется неврологическими симптомами. Такими как острая головная боль, скованность в шее и неспособность согнуть голову вперед.
Данные симптомы сопровождаются лихорадкой, тошнотой и рвотой.
Летальный исход от инфекции диагностируется только в 10% случаев. В некоторых случаях менингококк может провоцировать суставные инфекции и воспаление миокарда.
Большинство менингококковых инфекций встречаются в более теплых районах, в основном зимой и весной.
- Менингококковый сепсис
Вещество выделяется в больших количествах в кровь. Вызывает сильный иммунный ответ на фоне чрезмерного продуцирования патогенов. Как следствие, наблюдается острое нарушение кровообращения.
Организм пытается предотвратить распространение инфекционного агента. Но вместе с тем не нарушить работу сердца, головного мозга и надпочечников.
Как следствие, другие органы страдают от дефицита кислорода и питательных веществ. Наблюдается острое нарушение их функционирования. В первую очередь, страдает печень и почки.
Менингококковый сепсис сопровождается понижением артериального давления, увеличением сердечного ритма, частоты дыхания, бледностью и нарушением мочеиспускания.
Тяжелая инфекция может привести к опасной гипотензии (шоку), склонности к кровотечениям и дисфункции нескольких органов ((например, печени и почек) (отказ)). От 10 до 15% пациентов с менингитом умирают даже после лечения.
Среди выздоравливающих людей 10-20% будут иметь серьезные осложнения. Такие как постоянная глухота, умственная отсталость, в тяжелых случаях может потребоваться ампутация пальцев ног, рук. Нередко инфекция протекает медленно и вызывает умеренно прогрессирующие симптомы, к примеру, незначительное повышение температуры тела.
Основное лечение: внутривенные антибиотики (обычно пенициллин) и внутривенная регидратация (восстановление водного баланса). Может потребоваться использование кортикостероидов.
Гонококк (Neisseria gonorrhoeae)
Neisseria gonorrhoeae является одной из наиболее распространенных инфекций, передаваемых половым путем (ИППП). 
Это исключительно человеческий патоген, который уклоняется от иммунной системы хозяина посредством множества механизмов.
N. gonorrhoeae подавляет способность антигенпредставляющих клеток индуцировать пролиферацию CD4 Т-клеток.
Гонококк имеет вид неподвижного парного кокка, половинки которого визуально напоминают кофейное зерно. При развитии неблагоприятных условий (воздействие бактериостатическими препаратами), бактерия трансформируется и изменяет собственные свойства. Гонококк отличается повышенной устойчивостью в организме человека, но во внешней среде быстро погибает.
Neisseria gonorrhoeae передается путем сексуального контакта, где не были использованы защитные методы контрацепции. У некоторых пациентов заболевание протекает в бессимптомной форме, данное явление чаще встречается у женщин.
Основная локализация гонококков и их паразитирование наблюдается на слизистой уретрального канала, шейки матки, нижней части прямой кишки, конъюнктивы. Инфекция склонна протекать совместно с другими типами ЗППП.
Часто при наличии гонореи диагностируется хламидиоз, сифилис, трихомониаз. Терапия инфекционного процесса заключается в использовании антибактериальных препаратов. Наиболее эффективными считаются средства цефалоспоринового ряда.
Пневмококк (Streptococcus pneumoniae)
Пневмококки представляют собой грамположительные бактерии рода Streptococcus. Принадлежат к семейству Lactobacillales и окружены полисахаридной капсулой. Структура капсулярных полисахаридов имеет решающее значение для серотипа и антигенности. Капсула также отвечает за патогенность возбудителя и защищает его от фагоцитоза.
Антитела против патогена обычно появляются через 5-8 дней после заражения и направлены против капсулярных полисахаридов. Тем не менее, иммунный ответ зависит от В-клеток. Это объясняет, почему дети не развивают специфический для серотипов иммунитет в первые два года жизни. Поэтому подвергаются особому риску.
Морфологически пневмококки являются диплококками, поскольку бактерии расположены парами.
Пневмококк является одной из наиболее распространенных бактериальных причин пневмонии. Бактерии обычно инфицируют дыхательные пути, которые ранее были ослаблены местной вирусной инфекцией. Симптомы включают высокую температуру тела, кашель с отхаркиванием слизи и гноя, боль в груди и одышку.
Pneumococcus может распространяться на миндалины и вызывать классический тонзиллит. Болезнь сопровождается высокой температурой, недомоганием и выраженной болью в горле. Боль обычно усиливается при глотании, миндалины увеличены, красные и покрыты беловатым налетом.
Пневмококк является распространенной причиной инфекции среднего уха. Заболевание проявляется сильной болью в ухе, лихорадкой, недомоганием и иногда снижение слуха.
В качестве заболевания особенно опасен менингит. При этом пневмококки после менингококков представляют собой вторую по распространенности причину бактериального менингита. Заболевание часто встречается у детей в результате инфекции верхних дыхательных путей.
Симптомы зависят от возраста детей. Пневмококковая болезнь лечится антибиотиками, такими как цефалоспорины.
При выявлении диплококков в мазке обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:


