
Доклад зав. отдела артериальной гипертензии НИИ терапии им. Л.Т. Малой д.м.н. Коваля С.Н. “Проблемы торможения прогрессирования поражения сердца у больных артериальной гипертензией и сахарным диабетом 2-го типа: рациональная антиипертензивная и антидиабетическая терапия”

Доклад к.м.н., с.н.с., зав.отделением ультразвуковой и клинико-инструментальной диагностики и миниинвазивных вмешательств ГУ “Института общей и неотложной хирургии им. В.Т. Зайцева НАМН Украины” Волкова Д.Е. “Особенности интервенционных методов лечения аритмий у больных сахарным диабетом”.
Презентации по кардиологии:
[youtube.player]
1 Протокол ведения пациентов с инфекционным эндокардитом (2015) Список сокращений: АБТ антибактериальная терапия. АЛТ алатаминотрансфе АСТ аспартатаминотрансфе ГКМП гипертрофическая кардимиопатия ИЭ инфекционный эндокардит Ле-формула лейкоцитарная формула ОСН острая сердечная недостаточность ПРИТ палата реанимации и интенсивной терапии РБ республиканская больница РФ ревматоидный фактор СН - сердечная недостаточность СОЭ скорость оседания эритроцитов СРБ С реактвиный белок ТТ ЭхоКС трансторакальная эхокардиоскопия ЧП ЭхоКС чрезпищеводная эхокардиоскопия ХСН хроническая сердечная недостаточность ЭКГ электрокардиография PVE инфекционный эндокардит протезированного клапана.
2 Показания для госпитализации в кардиологическое отделение РБ: 1. Неконтролируемый инфекционный процесс (сохранение лихорадки на фоне АБТ). 2. Наличие сердечной недостаточности или дисфункции клапана. 3. Осложненное течение ИЭ (абсцесс, перфорация, фистула клапана, эмболические осложнения). 4. Острая почечная недостаточность. Показания для госпитализации в ПРИТ: нарушение сознания, дыхательная недостаточность 2-3 степени, острая сердечная недостаточность, выраженная декомпенсация ХСН, острая почечная недостаточность. Во всех остальных случаях больной госпитализируется в общую палату. Первичный осмотр в кардиологическом отделении: Больной должен быть осмотрен лечащим врачом-кардиологом и заведующим отделением. При общем осмотре обратить внимание на наличие иммунопатологических симптомов: узелки Ослера, пятна Джануэйя, петехии. Оценить выраженность симптомом ХСН: одышка, отеки, размеры печени. Во время аускультации сердца при наличии шума определить эпицентр шума, его распространение в другие точки аускультации. в случае выявления другого, кроме ИЭ, заболевания, обусловливающего тяжелое состояние больного, не допускающего транспортировку пациента в больницу скорой медицинской помощи (БСМП), вызов дежурного врача соответствующего профиля (терапевт, невролог, хирург). Объем обследования больного с ИЭ: Клинический анализ крови+ле-формула+соэ. Биохимический анализ крови: электролиты, мочевина, креатинин, билирубин, АЛТ, АСТ, общий белок+фракции, сахар, СРБ, РФ, фибриноген. Прокальцитониновый тест (качественный и количественный). Посев крови (правила забора см. ниже). Общий анализ мочи. ЭКГ. ЭхоКС (правила выполнения см. ниже). Рг-графия органов грудной полости. При наличии показаний: СКТ органов грудной клетки, общий анализ мокроты, УЗИ брюшной полости. Осмотр челюстно-лицевого хирурга для решения вопроса о необходимости санации полости рта. ЭхоКС Главные критерии при диагностике ИЭ: вегетация, абсцесс, и новая несостоятельность протезного клапана. ТТ ЭхоКС должна быть выполнена всем больным при поступлении. 2
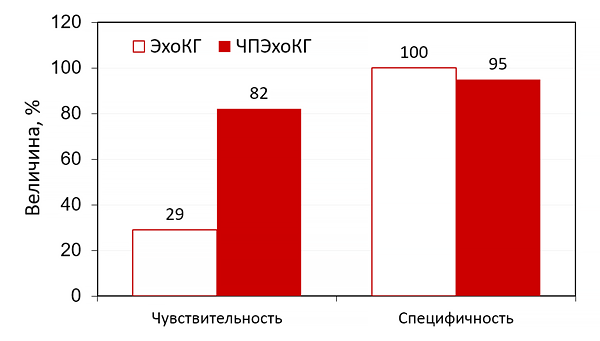
3 В случаях с первоначально отрицательной проверкой, повторная ЭхоКС должна быть выполнена 7 10 дней спустя, если клинические подозрения не уменьшились, или еще раньше в случае инфекции S. aureus. Повторные ТТ и ЧП ЭхоКС рекомендуются при подозрении на новые осложнения ИЭ (новые шум, эмболия, постоянная лихорадка, сердечная недостаточность, абсцесс, атриовентрикулярная блокада) ТТ ЭхоКС рекомендуется при завершении антибиотикотерапии для динамики сердечной и клапанной морфологии и функции Показания для ЧП ЭхоКС: 1) у пациентов при клиническом подозрении ИЭ и нормальной ТТ ЭхоКС. 2) ЧП ЭхоКС должна быть обсуждена у большинства взрослых пациентов с подозреваемым ИЭ, даже в случае с положительной ТТ ЭхоКС, вследствие ее лучшей чувствительности и специфичности, в частности для диагностики абсцесса и определения размера вегетаций. 3) Протез клапана. 4) При отсутствии хорошей визуализации посредством ТТ ЭхоКС. ЧП ЭхоКС не показана пациентам с отрицательной ТТ ЭхоКС хорошего качества и низким клиническим подозрением ИЭ Посев крови: Принципы посева крови: 1. Должен проводиться у всех больных с подозрением на ИЭ вне зависимости от лихорадки. 2. Забор при возможности должен проводиться до начала АБТ. 3. Забор из центральных венозных катетеров надо избегать ввиду высокого риска заражения (ложно положительного, обычно стафилококкового). 4. Не менее трех заборов крови (каждый не менее 10 мл) из разных периферических вен: - в течение 1 часа при остром ИЭ. - в течение 24 часов при подостром ИЭ*. 5. Материал срочно доставляют в лабораторию, не допуская переохлаждения*. 6. При невозможности немедленно доставить держать в термостате при Т 37С. Хранение в холодильнике не допустимо*. * выполнение данных пунктов в условиях РБ невозможно по техническим причинам. Причины отрицательно посева крови: - предшествующая АБТ. - группа НАСЕК. -небактериальный патоген (грибы, хламидии). -неадекватная технология микробиологического исследования. -неинфекционный эндокардит (при СКВ). Общие принципы АБТ Успешное лечение ИЭ основано на эрадикации микробов антибактериальными препаратами. 3
4 АБТ начинать сразу после взятия проб крови на посев. Бактерицидные режимы более эффективны, чем бактериостатическая терапия. В/в способ введения. Оценка эффективности АБТ осуществляется в течение 7 дней. Острый ИЭ нативного клапана (кроме трикуспидального) Терапия первой линии Альтернатива Резерв Цефуроксим 1,5 г 3 + Амикацин мг/кг/сут 3 Цефепим 2,0 г 2 + Амикацин мг/кг/сут 3 Цефепим 2,0 г 2 + Ванкомицин 1,0 г 2 Цефепим 2,0 г 2 + Имипенем 0,5 г 4 + Линезолид 0,6 г 2 + Имипенем 0,5 г 4 Цефепим 2,0 г 2 + Линезолид 0,6 г 2 Подострый ИЭ нативного клапана (кроме трикуспидального) Терапия первой линии Альтернатива Резерв Цефтриаксон 2,0 г 1 раз + Цефтриаксон 2,0 г 1 раз + Имипенем 0,5 г 4 + Гентамицин 80 мг 3 Ванкомицин 1,0 г 2 Ванкомицин 1,0 г 2 ИЭ нативного трикуспидального клапана Терапия первой линии Альтернатива Резерв Цефуроксим 1,5 г 3 + Имипенем 0,5 г 4 +/- Имипенем 0,5 г 4 + Ванкомицин 1,0 г 2 Ванкомицин 1,0 г 2 Цефепим 2,0 г 2 + Ванкомицин 1,0 г 2 Имипенем 0,5 г 4 +/- Линезолид 0,6 г 2 Имипенем 0,5 г 4 + Линезолид 0,6 г 2 Ранний ИЭ протезированного клапана (до 6 месяцев после протезирования) Терапия первой линии Цефепим 2,0 г 2 + Ванкомицин 1,0 г 2 При неэффективности терапии первой линии Имипенем 0,5 г 4 + Поздний ИЭ протезированного клапана (более 6 месяцев после протезирования) Терапия первой линии Цефтриаксон 2,0 г 1 раз + Ванкомицин 1,0 г 2 При неэффективности терапии первой линии Имипенем 0,5 г 4 + или Ванкомицин 1,0 г 2 При наличии признаков ОСН или ХСН терапия по принципам лечения СН. 4
5 Показания для консультации невролога: очаговые неврологические расстройства, головная боль, спутанность сознания, судорожный припадок. - Должна быть выполнена визуализация в любом случае ИЭ с неврологическими симптомами. - Субтракционная рентгеноконтрастная ангиография* остается золотым стандартом и должна быть выполнена, когда неинвазивные методы отрицательные, а подозрение остается. * выполнение данного пункта в условиях РБ невозможно по техническим причинам. Показания для хирургического лечения нативного левостороннего инфекционного эндокардита А СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ АТОЧНОСТЬ Аортальный или митральный ИЭ с тяжелой острой регургитацией или клапанной обструкцией, вызывающей рефрактерный отек легких или кардиогенный шок - Экстренно Аортальный или митральный ИЭ с фистулой сердечной камеры или перикарда, вызывающей рефрактерный отек легких или шок - Экстренно Аортальный или митральный ИЭ с тяжелой острой регургитацией или клапанной обструкцией и постоянной сердечной недостаточностью или эхокардиографическими признаками плохой гемодинамической толерантности (раннее митральное закрытие или легочная гипертензия) - Ургентно Аортальный или митральный ИЭ с тяжелой регургитацией и без СН - Планово В НЕКОНТРОЛИРУЕМАЯ ИНФЕКЦИЯ Локальная неконтролируемая инфекция (абсцесс, ложная аневризма, фистула, растущие вегетации) - Ургентно Постоянная и положительная культура крови > 7-10 дней - Ургентно Инфекция вызвана грибами или мультирезистентными возбудителями - Ургентно/планово C ПРЕДОТВРАЩЕНИЕ ЭМБОЛИИ Аортальный или митральный ИЭ с большими вегетациями (> 10 мм), сопровождающийся одним или больше эпизодами эмболии несмотря на соответствующую антибиотикотерапию - Ургентно Аортальный или митральный ИЭ с большими вегетациями (> 10 мм) и другими предикторами осложненного течения (сердечная недостаточность, постоянная инфекция, абсцесс) - Ургентно Изолированные очень большие вегетации (> 15 мм) - Ургентно Показания и время операции при протезном клапанном инфекционном эндокардите (PVE) А СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ PVE с тяжелой дисфункцией протеза (несостоятельность или обструкция), вызывающей рефрактерный отек легких или кардиогенный шок - Экстренно 5
6 PVE с фистулой в камеру сердца или полость перикарда, вызывающей отек легких или шок -Экстренно PVE с тяжелой дисфункцией и персистирующей сердечной недостаточностью - Ургентно Тяжелая протезная несостоятельность без СН - Планово В НЕКОНТРОЛИРУЕМАЯ ИНФЕКЦИЯ Локальная неконтролируемая инфекция (абсцесс, псевдоаневризма, фистула, растущая вегетация) - Ургентно PVE, вызванный грибами или мультирезистентными организмами - Ургентно/планово PVE с персистирующей лихорадкой и положительными культурами крови > 7-10 дней - Ургентно PVE, вызванный стафилококками или грам-отрицательными бактериями (большинство случаев раннего PVE) - Ургентно/планово C ПРЕДУПРЕЖДЕНИЕ ЭМБОЛИИ PVE с повторной эмболией, несмотря на соответствующую антибиотикотерапию Ургентно PVE c большими вегетациями (> 10 мм) и другими предикторами осложненного течения (сердечная недостаточность, персистирующая инфекция, абсцесс) - Ургентно PVE c изолированными очень большими вегетациями (> 15 мм) Ургентно Показания для хирургического лечения правостороннего нативного инфекционного эндокардита Микроорганизмы, трудные для эрадикации (например, персистирующие грибы) или бактериемия более 7 дней (например, S.aureus, P.aeruginosa), несмотря на адекватную антимикробную терапию Персистирующие вегетации трикуспидального клапана > 20 мм после повторной легочной эмболии с или без сопутствующей правой сердечной недостаточности Правая СН вторичная к тяжелой трикуспидальной регургитации с плохим ответом на диуретическую терапию Вторичная профилактика ИЭ только для пациентов с высоким риском ИЭ. К группе пациентов высокого риска относятся: 1. Пациенты с протезированным клапаном или протезным материалом, используемым для кардиальной клапанной пластики 2. Пациенты с предыдущим ИЭ 3. Пациенты с врожденным пороком сердца: а. цианотический врожденный порок сердца без хирургической пластики, или с остаточными дефектами, паллиативными шунтами или трубками b. врожденный порок сердца с полной пластикой с протезным материалом после операции или чрезкожной техники, до 6 месяцев после процедуры с. когда остаточный дефект сохраняется в месте имплантации протезного материала или устройства вследствие кардиальной операции или чрезкожной техники. только перед процедурами высокого риска: стоматологические процедуры, требующие манипуляций на деснах или периапикальной области зубов или перфорации слизистой оболочки рта. 6
7 Антибиотическая профилактика не рекомендуется: при локальных инъекций анестетика в неинфицируемую ткань, снятии швов, рентгенографии зубов, установка или регулировка съемных зубных протезов или ортодонтических аппаратов или скоб. при выпадении молочных зубов или травме губ и слизистой рта. при процедурах на респираторном тракте, включая бронхоскопию или ларингоскопию, трансназальную или эндотрахеальную интубацию. при гастроскопии, колоноскопии, цистоскопии или трансэзофагеальной эхокардиографии. Единственная доза за минут до процедуры: Нет аллергии к пенициллину или ампициллину: амоксициллин 2 г перорально или в/в. Аллергия к пенициллину: клиндамицин 600 мг перорально или в/в. *Альтернативно: цефалексин 2 г в/в, цефазолин или цефтриаксон 1 г в/в. 7
[youtube.player]
Справочник болезней

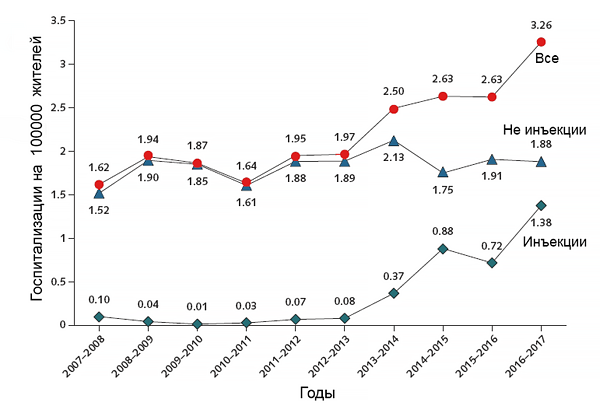
Инфекционного эндокардита
• Ревматическая болезнь сердца.
• Врожденные (цианотичные) пороки сердца.
• Искусственные клапаны сердца.
• Гемодиализ.
• Венозные катетеры.
• Внутривенное введение препаратов.
• Иммунодепрессанты.
• Пожилой и старческий возраст.
Тромбоэмболий
• Вегетации >10 мм (Mohananey D, et al, 2018).
• Флотирующие вегетации.
• Поражение митрального клапана.
• Инфекция Staph. aureus.
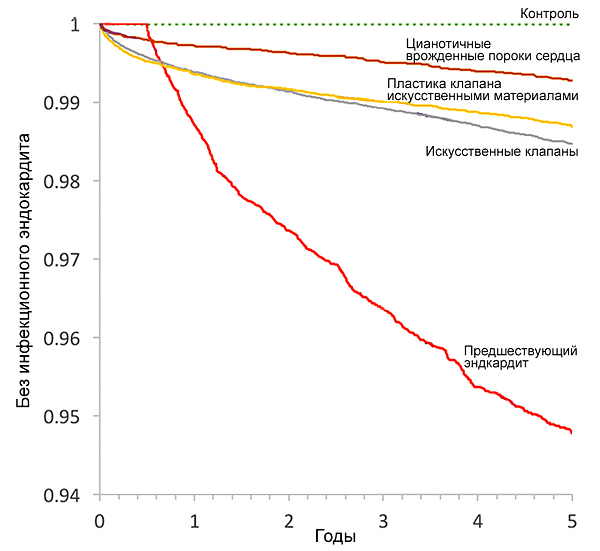
БОЛЬШИЕ КРИТЕРИИ
1. Положительная культура крови
1.1. Типичные микробы в 2 пробах крови:
• Str. viridans, Str. gallolyticus (bovis), Staph. aureus, HACEK группа.
• Внебольничные Enterococci без первичного очага.
1.2. Повторные культуры крови, характерные для ИЭ:
• ≥2 культур крови с интервалом >12 ч.
• Все 3 культуры крови или большинство из ≥4 проб.
1.3. Культура Coxiella burnetti или IgG в титре >1:800.
2. Визуальные признаки
2.1. Эхокардиографические признаки:
• Вегетация,
• Абсцесс, псевдоаневризма, интракардиальная фистула.
• Перфорация или аневризма клапана.
• Новое частичное раскрытие искусственного клапана.
2.2. Аномальная активность возле искусственного клапана по 18Ф-ФДГ ПЭТ/КТ (имплантация >3 мес) или СПЕКТ/КТ сцинтиграфии с меченными лейкоцитами.
2.3. Паравальвулярное повреждение по КТ сердца.
МАЛЫЕ КРИТЕРИИ
1. Предрасполагающие заболевания сердца, инъекции.
2. Лихорадка >38°С.
3. Сосудистые феномены: эмболии крупных артерий, септические инфаркты легких, микотические аневризмы, внутричерепные кровоизлияния, кровоизлияния в конъюнктиву, повреждения Джейуэя.
4. Иммунные нарушения: гломерулонефрит, узелки Ослера, пятна Рота, ревматоидный фактор.
5. Культура крови, не соответствующая большим критериям, или серологические признаки активной инфекции микробом, способным вызвать ИЭ.
Определенный ИЭ = 2 больших, или 1 большой + 3 малых, или 5 малых.
Вероятный ИЭ = 1 большой + 1 малый или 3 малых.
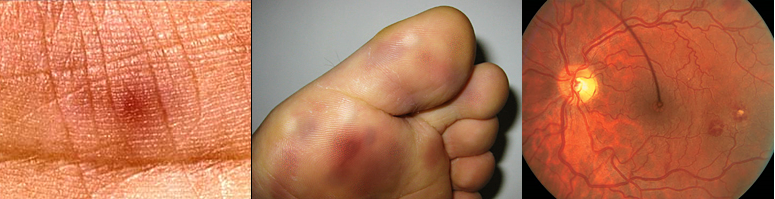
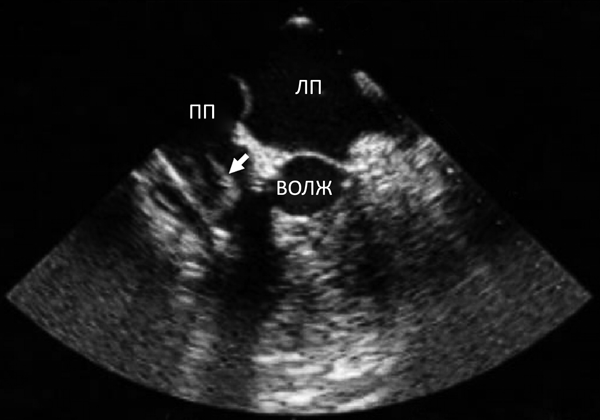
Ds: Инфекционный эндокардит митрального клапана с умеренной регургитацией и лабильной вегетацией (2х0.5 см), активный. Фибрилляция предсердий. ХСН II ФК. [I33.0]
Ds: Инфекционный эндокардит аортального клапана с тяжелой регургитацией, излеченный, пресинкопе, ХСН III ФК, 2б. [I33.0]
Осложнения: Инфаркт миокарда (2011), инфаркт правой почки.
Ds: Инфекционный эндокардит искусственного аортального клапана, активный, поздний. [I33.0]
Сопутствующий Ds: Желудочное кровотечение, вызванное варфарином (12.10.2016).
Ds: Инфекционный эндокардит трехстворчатого клапана с умеренной недостаточностью, повторный. Острая сердечная недостаточность. [I33.0]
Осложнения: Рецидивирующая легочная эмболия, пневмония.
Ds: Инфекционный эндокардит трехстворчатого клапана с выраженной регургитацией, ассоциированный с наркотиками, активный. Сердечная недостаточность, декомпенсация. [I33.0]
Лечение острого ИЭ до выявления микроба
• Ампициллин + Оксациллин по 12 г/сут в 4 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м.
• Ванкомицин 30 мг/кг/сут в 2 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м.
• Ванкомицин 30 мг/кг/сут в 2 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м + Рифампин 900–1200 мг в 2 приема в/в, per os при нозокомиальном или раннем эндокардите искусственного клапана.
Стрептококк, чувствительный к пенициллину
• Цефтриаксон 2 г однократно или Амоксициллин 100–200 мг/кг/сут в 4 приема в/в [4 нед].
• Цефтриаксон 2 г однократно или Амоксициллин 100–200 мг/кг/сут в 4 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Ванкомицин 30 мг/кг/сут в 2 приема в/в [4 нед].
Стрептококк, относительно нечувствительный к пенициллину
• Цефтриаксон 2 г однократно или Амоксициллин 200 мг/кг/сут в 4 приема в/в [4 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Ванкомицин 30 мг/кг/сут в 2 приема в/в [4 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Терапия 6 вместо 4 нед при эндокардите искусственного клапана.
Стафилококк, чувствительный к метициллину
• Оксациллин 12 г/сут в 4 приема в/в [4–6 нед].
• Оксациллин 12 г/сут в 4 приема в/в + Рифампин 900–1200 мг в 2 приема в/в, per os [≥6 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед] при искусственном клапане.
Стафилококк, нечувствительный к метициллину
• Ванкомицин 30–60 мг/кг/сут в 2 приема в/в [4–6 нед].
• Даптомицин 10 мг/кг однократно в/в [4–6 нед].
• Ванкомицин 30–60 мг/кг/сут в 2 приема в/в + Рифампин 900–1200 мг в 2 приема в/в, per os [≥6 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед] при искусственном клапане.
Сердечная недостаточность
• Выраженная регургитация или обструкция с симптомами СН или эхокардиографическими признаками нарушенной гемодинамики.
• Отек легких или кардиогенный шок.
Неконтролируемая инфекция
• Локальная: абсцесс, ложная аневризма, фистула, растущие вегетации.
• Инфекция грибами или мультирезистентными микроорганизмами.
• Персистирующая позитивная культура крови, несмотря на адекватную антибиотикотерапию и контроль септических метастатических очагов.
• Эндокардит искусственных клапанов, вызванный стафилококками или не-HACEK грамотрицательными бактериями.
Профилактика эмболий
• Эндокардит аортального или митрального клапанов с персистирующими вегетациями >10 мм после ≥1 эмболического эпизода, несмотря на адекватную антибиотикотерапию.
• Эндокардит аортального или митрального клапанов с изолированными вегетациями >30 мм.
[youtube.player]
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.





















