Туберкулез развившийся у ранее инфицированного человека называется
Пути передачи туберкулезной инфекции.
ПУТИ ЗАРАЖЕНИЯ ТУБЕРКУЛЕЗОМ
Эпидемиология.
Этиология.
Туберкулез-хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза (МБТ).
Туберкулез у детей и подростков
Заболеваемость туберкулезом в мире остается в целом высокой. По оценке экспертов ВОЗ до настоящего времени ежегодно заболевает более 10 млн. человек, умирает до 3 млн. Наименьшая заболеваемость отмечается в высокоразвитых странах, наибольшая - в афроазиатском регионе. Почти во всех странах СНГ и Балтии заболеваемость туберкулезом выше, чем в Беларуси. Так, если в Беларуси она равнялась 45,5 на 100 тысяч населения (2002), то, в России, например, около 90, а Литве и Латвии около 70. Главной причиной этого является сохранение, в основном, в Беларуси комплексной системы противотуберкулезных мероприятий, отработанной еще в советский период.
Возбудитель называется микобактерия туберкулеза (МБТ) или бактерия Коха (БК). Туберкулез вызывают два вида микобактерий - человеческий и бычий.
МБТ хорошо переносят низкую температуру. Они погибают:
· при воздействии хлорсодержащих (хлорамин, хлорная известь) препаратов;
· под влиянием ультрафиолетовых лучей, в частности прямого солнечного света;
· при воздействии ультразвука.
Основными источниками туберкулезной инфекции являются:
- больной туберкулезом (бактериовыделитель);
- больные животные, в основном, коровы (употребление в пищу зараженных молочных продуктов приводит к инфицированию человека).
а) воздушно-капельная инфекция, когда бактериовыделитель при кашле, чихании и разговоре выделяет капельки мокроты, содержащие МБТ, а находящиеся поблизости здоровые люди вдыхают их;
б)пылевая инфекция, осевшие капельки высыхают и попадают в дыхательные пути здоровых лиц;
2. алиментарный (пищевые продукты могут быть инфицированы либо от больного туберкулезом животного, либо от больного человека, контактирующего с продуктами, посудой и т.д.);
3.контактный (весьма редким является заражение через поврежденную кожу, конъюнктиву глаза, слизистую оболочку миндалин);
4.трансплацентарный (крайне редко встречается внутриутробное заражение, когда БК проникают через плаценту. Переноса инфекции с половыми клетками не происходит).
При проникновении МБТ в большинстве случаев инфицирование туберкулезом не приводит к развитию болезни. Благодаря защитным силам организма, не происходит массивного размножения туберкулезных микобактерий, часть из них ингибируется фагоцитами, другие переходят в L-формы,обеспечивая противотуберкулезный иммунитет. Когда ослаблена резистентность организма, в сочетании с массивной и повторяющейся инфекцией, создаются условия для интенсивного размножения МБТ. При этом выделяются токсические продукты и развивается туберкулезный процесс различного характера. В дальнейшем инфекция чаще всего распространяется контактным, бронхогенным (в легких), лимфогенным, лимфо-гематогенным.
Клиническая классификация туберкулеза.
Группа I - Туберкулезная интоксикация у детей и подростков
Группа II - Туберкулез органов дыхания. Первичный туберкулезный комплекс.
Туберкулез внутригрудных лимфатических узлов. Диссеминированный туберкулез легких. Милиарный туберкулез. Очаговый туберкулез легких. Инфильтративньгй туберкулез легких и др.
Группа III - Туберкулез других органов и систем.
Туберкулез мозговых оболочек и центральной нервной системы.
- " - кишечника, брюшины и брыжеечных лимфатических узлов.
-" - костей и суставов.
- " - мочевых, половых органов.
- " - кожи и подкожной клетчатки " – глаза.
-" - периферических лимфатических узлов " - прочих органов.
Диагностическими критериями, свидетельствующими в пользу туберкулеза, являются:
· наличие одностороннего поражения (не всегда),
· вираж туберкулиновой пробы или гиперергическая реакция пробы Манту,
· обнаружение МБТ в материале (мокроте, моче, спинномозговой жидкости и т. д.).
Эффект от специфического лечения подтверждает диагноз.
Лечение длительное, проводится в стационаре и санатории. Согласно инструкции дети и подростки, заболевшие активным туберкулезом, находятся в стационарно-санаторных
условиях до клинического выздоровления
Понятие о первичном и вторичном туберкулезе
Первичным называется туберкулезный процесс, который развивается вследствие первичного заражения неинфицированных ранее людей и охватывает время от проникновения в организм микобактерий туберкулеза до полного заживления туберкулезного очага.
Вторичный туберкулез развивается на фоне перенесенного первичного инфицирования или излеченного первичного туберкулеза. Возникновение вторичного туберкулеза связано с нарушением резистентности организма и может зависеть от повторного инфицирования организма микобактериями, а также от эндогенной реактивации имеющихся в организме остаточных туберкулезных изменений. Иногда в патогенезе заболевания имеют значение оба этих фактора.
Первичный туберкулез в основном возникает у детей и подростков. Основными особенностями первичного туберкулеза являются:
· поражение лимфатической системы с накоплением возбудителя в лимфатических узлах,
· лимфогематогенное распространение туберкулезной инфекции,
· склонность к высокому уровню специфической сенсибилизации,
· частое вовлечение в процесс серозных оболочек (плевры), а также внелегочные локализации.
Существует несколько форм первичного туберкулеза:
· туберкулезная интоксикация,
· первичный туберкулезный комплекс,
· туберкулез внутригрудных лимфатических узлов,
· хронически текущий первичный туберкулез.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Инфекционное заболевание, вызывается специфическим возбудителем — микобактериями туберкулеза.
Различается несколько видов микобактерий — человеческий, бычий, птичий, которые патогенны для человека и при заражении ими могут вызвать туберкулез. Имеется также большая группа микобактерий, которые принято называть атипичными, они условно-патогенны для человека. При заражении ими и развитии заболевания его называют микобактериозом.
Этиология и патогенез. Основным источником заражения микобактериями туберкулеза является больной человек, выделяющий в окружающую среду возбудителя болезни. Определенную опасность для человека представляет больной туберкулезом крупный рогатый скот, в меньшей мере — другие животные, в том числе домашние; заражение в этих случаях наступает микобактериями бычьего вида. Куры изредка также могут быть источником заражения человека птичьим видом микобактерий; болезнь характеризуется тяжелым прогрессирующим течением. Заражение происходит чаще всего аэрогенным путем, возбудитель проникает через бронхиальное дерево в легкие. Возможно также заражение алиментарным путем — через желудочно-кишечный тракт и редко — контактным путем. Вне зависимости от пути проникновения возбудителя туберкулеза в организме заражающегося человека при первом в жизни контакте с микобактериями развивается бактериемия в результате их размножения и проникновения в кровяное русло. Постепенно развивается аллергия; от момента заражения до ее появления проходят 4-6 нед, иногда больше.
Можно выделить неосложненное, осложненное и прогрессирующее течение первичного туберкулеза. При неосложненном варианте первичного туберкулеза отмечаются поражение внутригрудных лимфатических узлов, первичный комплекс с ограниченной воспалительной реакцией, экссудативный плеврит. Для осложненного течения характерно наличие множественных проявлений первичного туберкулеза: бронхоаденит с наличием плеврита, диссеминацией в легких или ателектазом за счет поражения бронха, первичный комплекс с очагами-отсевами, осложненный эндобронхитом, плевритом, ателектазом и др.
Прогрессирующее течение встречается в настоящее время редко, характеризуется развитием казеозной пневмонии, первичной каверны в легком, казеозного лимфаденита, гнойного плеврита, полисерозита, милиарного туберкулеза и менингита.
Первичное заражение может наступить в детстве, чаще — в подростковом возрасте При неосложненном первичном туберкулезе при лечении наступает заживление с минимальными остаточными изменениями, при осложненном и прогрессирующем течении также может наступить заживление, но с уже более выраженными остаточными изменениями; у ряда больных заживления может не наступить, развивается хронический первичный туберкулез. В результате прогрессирования может наступить и смертельный исход. Лица, выздоровевшие от первичного туберкулеза, не гарантированы от нового заболевания, наоборот, при наличии остаточных изменений в различных органах риск развития туберкулеза в 20-40 раз больше, чем у неболевших. Между первичным инфицированием туберкулезом и развитием туберкулеза в последующем может пройти много лет Источником развития туберкулеза у лиц с остаточными изменениями являются чаще эндогенная реактивация старых очагов и размножение находившихся в них в персистирующем состоянии микобактерий туберкуле за. Реже туберкулез развивается в результате нового заражения — суперинфекции. Туберкулез, возникший у ранее инфицированных лиц, перенесших первичную туберкулезную инфекцию, называется вторичным. В развитии вторичного туберкулеза большое значение имеет снижение уровня специфического иммунитета, который развивается у лиц, перенесших первичную туберкулезную инфекцию, заканчивающуюся заживлением. Снижение иммунитета часто обусловлено различными сопутствующими заболеваниями (диабет, язвенная болезнь желудка и двенадцатиперстной кишки, неспецифические заболевания легких, алкоголизм и др.).
Патогенез вторичного туберкулеза несколько отличается от первичного. При вторичном туберкулезе чаще всего (92-94 %) поражаются органы дыхания, при этом внутригрудные лимфатические узлы поражаются сравнительно редко. Наиболее частые проявления — очаговый и инфильтративный туберкулез. В последние годы значительно чаще стал отмечаться туберкулез в пожилом и старческом возрасте, сочетающийся, как правило, с другими заболеваниями.
Эпидемиология. Статистика. Эпидемиология туберкулеза изучает величину резервуара инфекции путем количественной оценки числа больных туберкулезом людей и животных, представляющих эпидемиологическую опасность для контактирующих с ними, пути передачи инфекции и распространение ее.
Наибольшую опасность заболеть имеют лица, ранее не имевшие контакта с больными туберкулезом и не подвергающиеся профилактической противотуберкулезной вакцинации БЦЖ. Лица, перенесшие первичный туберкулез, в последующем чаще всего заболевают вследствие эндогенной реактивации старых, остаточных изменений, в которых сохраняется возбудитель, и реже вследствие повторного заражения (суперинфекция).
Лица, заразившиеся и перенесшие первичный туберкулез, завершившийся выздоровлением, называются инфицированными и дают положительную реакцию на введенный туберкулин.
Число инфицированных туберкулезом лиц среди населения называется показателем инфицированноети, выражается в % по отношению к населению той или иной территории. Число заболевших туберкулезом лиц в течение календарного года и выявленных при обращении за медицинской помощью или при проведении массовых профилактических исследований (скрининг) называется показателем заболеваемости. Число заболевших рассчитывается на 10 000 или 100 000 населения для удобства сравнения показателя заболеваемости в разных территориях с различной численностью населения. Регистрация впервые заболевших и выявленных больных производится противотуберкулезным диспансером и является обязательной. Число впервые выявленных больных туберкулезом в истекшем году и за предыдущие годы, также рассчитанное на 10 000 или 100 000 населения, называется показателем болезненности. Число умерших от туберкулеза больных за каждый истекший год на 10 000 или 100 0000 населения называется показателем смертности.
Два эпидемиологических параметра дают количественную характеристику величины основного резервуара инфекции: заболеваемость заразными формами туберкулеза и общее число зарегистрированных больных, представляющих эпидемиологическую опасность. Как известно, не все больные туберкулезом являются заразными для окружающих, поэтому для определения источника инфекции и всего резервуара в целом большое значение имеет определение степени эпидемиологической опасности каждого зарегистрированного больного. Наибольшую опасность для окружающих представляют больные легочным туберкулезом, выделяющие с мокротой микобактерии; это, как правило, больные с наличием воспалительных изменений и каверны в легких. Микобактерии туберкулеза в мокроте таких больных могут быть выявлены двумя методами — при микроскопии мокроты и посеве на питательную среду.
Наиболее опасную в эпидемиологическом отношении группу составляют больные с деструктивным процессом в легких и массивным бактериовыделением, выявленным методом микроскопии. Именно эта категория больных составляет в настоящее время основной резервуар туберкулезной инфекции.
В условиях уменьшения резервуара туберкулезной инфекции, снижения риска первичного заражения и сохраняющегося еще высокого уровня инфицированноети населения возрастает значение эндогенной реактивации туберкулеза у инфицированных лиц, особенно с выраженными остаточными изменениями туберкулезного генеза (рентгеноположительные). В этой группе населения заболеваемость туберкулезом в 20-30 раз выше по сравнению с лицами, не имеющими остаточных изменений (рентгенотрицательные). Поэтому рентгеноположительные лица рассматриваются как угрожаемая часть населения в отношении заболевания туберкулезом. К факторам риска, способствующим его развитию, относятся также сахарный диабет, заболевания, требующие длительного приема кортикостероидов, язвенная болезнь и особенно состояние после резекции желудка, неспецифические заболевания, сопровождающиеся депрессивным состоянием. Туберкулез чаще выявляется у лиц, страдающих алкоголизмом, уклоняющихся от профилактических осмотров, а также других профилактических мер, в том числе ведущих асоциальный образ жизни.
В связи с этим для осуществления профилактики заболеваний вследствие эндогенной реактивации остаточных изменений туберкулезного генеза эти лица находятся под диспансерным наблюдением как группа населения с повышенным риском заболевания туберкулезом. Количественный анализ численности группы повышенного риска позволяет прогнозировать уровень заболеваемости.
При осуществлении программ борьбы с таким заболеванием, как туберкулез, требуется постоянный эпидемиологический контроль за динамикой распространенности этого заболевания не только ретроспективно, но и в процессе осуществления мероприятий, предусмотренных программой.
Туберкулез как проблема для здравоохранения сохраняет свою актуальность, несмотря на успехи в борьбе с этим заболеванием. На земле еще сохраняется большой резервуар туберкулезной инфекции; по ориентировочным подсчетам среди населения нашей планеты имеются 15-20 млн. больных, из них ежегодно 3-4 млн. умирают от туберкулеза, вновь заболевают до 10 млн. человек. При этом 2/3 всех больных — это жители Азии, Африки и Латинской Америки.
Наличие такого резервуара инфекции представляет опасность не только для населения развивающихся стран, но и для экономически развитых стран, особенно в условиях высокого уровня миграции населения.
В большинстве стран Европы до настоящего времени сохраняется высокий уровень инфицированности населения, особенно старших возрастов, что поддерживает сравнительно высокий уровень заболеваемости за счет эндогенной реактивации остаточных изменений туберкулезного характера. Первичное заражение микобактериями туберкулеза неинфицированных наступает в настоящее время у большинства не в детском, как ранее, а в юношеском и молодом возрасте.
Концепция, высказанная в конце 50-х годов рядом эпидемиологов в странах Западной Европы о возможности глобального искоренения туберкулеза на земле или его ликвидации как массового заболевания и проблемы здравоохранения, не оправдалась. В странах Азии, Африки и Латинской Америки уменьшения распространенности туберкулеза не отмечается. В США, странах Западной Европы в условиях уменьшения распространенности в целом имеет место высокая заболеваемость среди беднейших слоев населения, в том числе иностранных рабочих. Ликвидации туберкулеза до настоящего времени не удалось добиться ни в одной стране, периодически возникают эпидемические вспышки туберкулеза среди лиц, тесно контактирующих друг с другом (учебные заведения, экипажи судов и т. д.). Все это требует проведения различных профилактических мер, точной диагностики и выявления заболевших и постоянного эпидемиологического контроля.
[youtube.player]реакции Манту, называется:
5. Для туберкулезной интоксикации характерна температура:
6. Проба Манту проводится с целью:
а) выработки иммунитета;
б) выявления уровня иммунитета и инфицированности;
в) вместо прививки БЦЖ.
7. Детей до 14 лет направляют в противотуберкулезный диспансер для обследования:
а) с реакцией на пробу Манту более 17 мм или если есть пузырек, некроз;
б) с папулой на пробу Манту 9 мм;
в) при отсутствии инфильтрата на пробу Манту.
8. Вторичный туберкулез развивается:
а) у детей, родители которых больны туберкулезом;
б) после перенесенного когда – то туберкулеза в любой форме;
в) у взрослых до 30 лет с отрицательной реакцией Манту и отсутствием рубца после
9. Для вторичного туберкулеза легких характерно:
а) кашель с гнойной мокротой, лихорадка, слабость;
б) изменение на флюорографии, кашель, явления туберкулезной интоксикации;
в) частые простудные заболевания, флюорография без изменений.
10. В диагностике туберкулеза наибольшее значение имеет:
а) сбор информации, анализ крови, вакцинация БЦЖ, флюорография;
б) туберкулинодиагностика, осмотр, сбор информации, рентгеновское обследование.
11. Достоверным признаком легочного кровотечения может служить:
а) приступообразный кашель, кровохаркание, бледность кожи;
б) выделение пенистой алой крови с кашлевыми толчками или непрерывно;
в) рвота с примесью крови или типа кофейной гущи, снижение АД.
12. Полость в легком, образованная в результате туберкулезного распада:
13. Химиопрофилактика туберкулеза проводится:
а) детям и подросткам при семейных контактах, инфицированным детям и подросткам;
б) людям, перенесшим туберкулез с остаточным явлением на флюорографии;
в) все перечисленное верно.
14. Перед ревакцинацией БЦЖ проводится:
а) анализ крови, мочи;
в) флюорографическое обследование.
15. Текущая влажная уборка в противотуберкулезных учреждениях должна
проводиться:
а) ежедневно 1 раз;
б) ежедневно 2 раза;
II. Дополнить (ответ оценивается в 0 – 5 баллов):
16. Пробу Манту при отрицательных предыдущих реакциях делают…
17. Вираж туберкулиновой пробы – это…
Пациент интересуется влиянием солнца на организм при туберкулезе. Смысл
ваших рекомендаций.
19. Ревакцинацию БЦЖ проводят…
ОКР
Вариант 2
I. Выбрать правильный ответ (каждый ответ оценивается 0 – 2 балла)
1. Возбудитель туберкулеза:
б) микобактерия кислотоустойчивая;
2. Возбудитель туберкулеза может поражать:
а) легкие, бронхи, плевру;
б) кости, глаза, кожу;
3. Туберкулезный бугорок – это:
а) очаг казеозного некроза, эпителиоидные, гигантские клетки Пирогова – Лангханса,
б) очаг казеозного некроза, клетки Шарко – Лейдена, лимфоциты;
в) очаг казеозного некроза, тромбоциты, лимфоциты.
4. Первичным туберкулезом болеют:
а) люди любого возраста;
б) преимущественно дети и подростки;
в) преимущественно женщины.
5. К физиологическим проблемам при первичном туберкулезе относятся:
а) утомляемость, снижение работоспособности, субфебрилитет;
б) проживание в коммунальной квартире, материальные затруднения, кашель;
в) вероятность длительного лечения, слабость.
6. Туберкулин при пробе Манту вводят:
в) способом насечек.
7. Гиперреакцией на пробу Манту у взрослых считается:
а) папула более 15 мм;
б) папула более 21 мм, есть пузырек, некроз;
в) отсутствие папулы.
8. Наиболее часто встречающая форма туберкулеза органов дыхания:
9. К социально – бытовым проблемам при туберкулезе относятся:
а) проживание в коммунальной квартире, головные боли, температура;
б) профессиональные ограничения, кашель, утомляемость.
10. Наиболее опасны для окружения формы туберкулеза:
11. При легочном кровотечении пациенту следует придать положение:
б) горизонтальное с приподнятыми ногами;
в) полусидячее с наклоном в сторону пораженного легкого.

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
[youtube.player]Инструкция: Выберите один правильный вариант ответов
1. Ученый, открывший возбудитель туберкулеза:
4) Р. Кох;
4. Первый противотуберкулезный диспансер был открыт:
5. Какая туберкулиновая проба получила всеобщее признание в современных условиях:
6. Какие льготы получили больные туберкулезом в соответствии с постановлением Правительства РФ:
7. Схема государственной борьбы с туберкулезом включает все, кроме:
2) охрана материнства и детства;
8. Ученый, открывший Х-лучи, дающие возможность объективной диагностики туберкулеза внутренних органов и костей:
9. Ученый, открывший стрептомицин:
10. Возбудителем туберкулеза является:
11. Ученые, создавшие вакцину БУЖ:
12. Заболеваемость туберкулезом наиболее высока:
13. Эпидемическая ситуация по туберкулезу характеризуется показателями, кроме:
2) числа рентгенопозитивных;
14. Причины смертности от туберкулеза:
4) прогрессирование туберкулеза, нетуберкулезных заболеваний и
внешние причины;
15. Путь заражения туберкулезом - все, кроме:
16. Источник заражения человека туберкулезом - все:
17. Для несвоевременно выявленного туберкулеза типично:
3) обнаружение полости распада и бактериовыделения;
18. Наиболее высока заболеваемость туберкулезом:
19. О наличие туберкулеза свидетельствует все, кроме:
5) обнаружение в мокроте эозинофилов и спиралей Куршмана.
20. Распространенность туберкулеза- это:
3) число больных активным туберкулезом на 100 тыс. населения на
конец года;
21. Показатель заболеваемости туберкулезом- это:
5) число впервые выявленных больных туберкулезом на 100 тыс. населения.
22. Показатель смертности от туберкулеза- это:
1) число умерших на 100 тыс. населения на конец года;
23. К первичному туберкулезу легких относится все, кроме:
3) очаговый туберкулез легких;
24. Для патогенеза первичного туберкулеза характерно:
25. К исходам первичного туберкулеза относится:
5) кальцинаты в лимфатических узлах и очаги Гона в легких.
26. Ранней формой первичного туберкулеза считается:
4) туберкулезная интоксикация;
27. Для первичного туберкулеза типично:
28. К параспецифическим реакциям относится:
29. Морфология параспецифических реакций:
3) лимфоидные и лимфогистиоцитарные узелки с макрофагальной
инфильтрацией
30. При туберкулезе ВГЛУ наиболее типично поражение:
1) бронхопульмональных, трахеобронхиальных, паратрахеальных лимфатических узлов;
31. Выделяют формы туберкулеза внутригрудных лимфатических узлов:
32. Типичные клинические признаки при инфильтративном бронхоадените:
4) интоксикационный синдром и сухой кашель;
33. Симптом укорочения перкуторного звука ниже первого грудного позвонка- это:
1) симптом Кораньи;
34. Название очага при исходе первичного туберкулезного комплекса:
35. Диагноз туберкулезной интоксикации у детей и подростков ставится в первую очередь на основании:
36. Туберкулез внутригрудных лимфатических узлов осложняется:
1) бронхолимфатическим свищем;
37. Множественные полиморфные по размерам и по интенсивности очаги характерны:
2) подострого диссеминированного туберкулеза легких;
38. Кальцинация в зоне множественных полиморфных по
плотности и размерам очагов и плевроапикальные наложения характерны:
1) для хронического диссеминированного туберкулеза легких;
39. Генерализованный процесс- это:
3) милиарный туберкулез с множественной локализацией;
40. Для милиарного туберкулеза легких типично распространение:
2) гематогенное с поражением капиллярной системы легких;
41. Диссеминированный туберкулез легких вызывает:
а) туберкулез гортани;
42. Клинические варианты течения милиарного туберкулеза легких:
43. Диссеминированный туберкулез легких может протекать:
6) верно 1, 2, 3, 4.
44. Большое количество плотных кальцинированных очагов в обоих легких на фоне диффузного фиброза характерно:
5) хронического диссеминированного туберкулеза легких.
45. Милиарный туберкулез легких чаше осложняется:
2) менингитом и менингоэнцифалитом
46. Наибольшая летальность при диссеминированном туберкулезе легких отмечается:
1) при милиарной форме с множественной локализацией;
47. Дифференциальную диагностику острого диссеминированного туберкулеза легких проводят:
5) со всем выше перечисленным.
48. Туберкулез с наличием множества очагов в легких и других органах называется:
49. Ранней формой вторичного туберкулеза легких является:
2) очаговый туберкулез легких;
50. Туберкулез, развивающийся у человека, имеющего кальцинаты в корнях легких, называют:
51. Очаг в рентгенологическом понятии - это тень размером:
52. К своевременно выявленной форме туберкулеза относится:
3) очаговый туберкулез легких;
53. Под очаговым туберкулезом легких понимают наличие:
4) группы очагов размером не более 1 см в диаметре с локализацией в верхушке одного или (реже) обоих
легких.
54. Очаговый туберкулез выявляется:
3) на основе флюорографического обследования;
55. Дифференциальную диагностику очагового туберкулеза легких проводят с заболеванием:
56. Рентгенологическая картина фиброзно-очагового туберкулеза характеризуется наличием:
1) очагов повышенной интенсивности с четкими контурами на фоне пневмосклеротических изменений в области верхушки легкого;
57. При очаговом туберкулезе легких в фазе инфильтрации можно прослушать:
3) единичные мелкопузырчатые хрипы после покашливания;
58. При очаговом туберкулезе в фазе рубцевания и кальцинации возможны аускультативные изменения в виде:
4) единичных сухих хрипов на фоне жесткого дыхания;
59. Об активности очагового туберкулеза легких свидетельствует:
5) все перечисленное вместе.
60. Наиболее частый исход очаговой формы туберкулеза
легких:
4) ограниченный участок пневмофиброза с единичными плотными
очагами;
61. Исход очагового туберкулеза легких при его прогрессирующем течении:
5) переход в инфильтративный туберкулез легких.
62. Открыл возбудителя туберкулеза: туберкулезную бациллу
[youtube.player]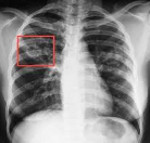
Туберкулез – хроническая инфекция, вызываемая бактериями Mycobacterium tuberculosis complex. При поражении туберкулезными микобактериями чаще всего страдают органы дыхания, кроме того, встречается туберкулез костей и суставов, мочеполовых органов, глаз, периферических лимфоузлов. Диагностика туберкулеза состоит в проведении туберкулиновой пробы, рентгенологического исследования легких, выявлении микобактерий туберкулеза в мокроте, смывах с бронхов, отделяемом кожных элементов, дополнительном инструментальном обследовании пораженных туберкулезом органов. Лечение туберкулеза представляет собой комплексную и длительную системную антибиотикотерапию. По показаниям проводится хирургическое лечение.
МКБ-10
Общие сведения
Туберкулез – хроническая инфекция, вызываемая бактериями Mycobacterium tuberculosis complex. При поражении туберкулезными микобактериями чаще всего страдают органы дыхания, кроме того, встречается туберкулез костей и суставов, мочеполовых органов, глаз, периферических лимфоузлов. Наиболее часто инфицирование происходит воздушно-капельным путем, реже - контактным или алиментарным.
Причины туберкулеза
Mycobacterium tuberculosis complex представляет собой группу видов бактерий, способных вызывать у человека туберкулез. Наиболее часто возбудителем является Mycobacterium tuberculosis (устар. – палочка Коха), представляет собой грамположительные кислотоустойчивые палочки семейства актиномицетов, рода микобактерий. В редких случаях туберкулез вызывается другими представителями этого рода. Эндотоксинов и экзотоксинов не выделяют.
Микобактерии крайне устойчивы к воздействию окружающей среды, длительно сохраняются вне организма, но погибают под воздействием прямого солнечного света и ультрафиолетового облучения. Могут образовывать маловирулентные L-формы, способствующие при присутствии в организме формировать специфический иммунитет без развития заболевания.
Резервуаром инфекции и источником заражения туберкулезом являются больные люди (чаще всего заражение происходит при контакте с больными туберкулезом легких в открытой форме – когда туберкулезные бактерии выделяются с мокротой). При этом реализуется респираторный путь заражения (вдыхание воздуха с рассеянными бактериями). Больной с активным выделением микобактерий и выраженным кашлем способен в течение года заразить более десятка человек.
Инфицирование от носителей со скудным выделением бактерий и закрытой формой туберкулеза возможно только при близких постоянных контактах. Иногда случается заражение алиментарным (бактерии попадают в пищеварительный тракт) или контактным путем (через повреждения кожных покровов). Источником заражения может стать больной крупнорогатый скот, домашняя птица. Туберкулез при этом передается с молоком, яйцами, при попадании испражнений животных в водные источники. Далеко не всегда попадание туберкулезных бактерий в организм вызывает развитие инфекции. Туберкулез – заболевание, зачастую связанное с неблагоприятными условиями жизни, снижением иммунитета, защитных свойств организма.
Патогенез
В течении туберкулеза выделяют первичную и вторичную стадии. Первичный туберкулез развивается в зоне внедрения возбудителя и характеризуется высокой чувствительности к нему тканей. В первые же дни после заражения активизируется иммунная система, вырабатывая специфические антитела для уничтожения возбудителя. Чаще всего в легких и внутригрудных лимфоузлах, а при алиментарном или контактном пути инфицирования – и в желудочно-кишечном тракте и коже, формируется очаг воспаления. При этом бактерии могут рассеиваться с током крови и лимфы по организму и формировать первичные очаги в других органах (почках, костях, суставах).
Вскоре первичный очаг заживает, а организм приобретает стойкий противотуберкулезный иммунитет. Однако при снижении иммунных свойств (в юношеском или старческом возрасте, при ослаблении организме, синдроме иммунодефицита, гормональной терапии, сахарном диабете и др.) происходит активизация инфекции в очагах и развивается вторичный туберкулез.
Классификация
Туберкулез различают на первичный и вторичный. Первичный в свою очередь может быть долокальным (туберкулезная интоксикация у детей и подростков) и локализованным (первичный туберкулезный комплекс, представляющий собой очаг в месте проникновения инфекции, и туберкулез внутригрудных лимфатических узлов).
Вторичный туберкулез различается по локализации на легочные и нелегочные формы. Легочный туберкулез в зависимости от распространенности и степени поражения бывает милиарный, диссеминированный, очаговый, инфильтративный, кавернозный, фиброзно-кавернозный, цирротический. Также выделяют казеозную пневмонию и туберкулему. В качестве отдельных форм выделен туберкулезный плеврит, эмпиема плевры и саркоидоз.
Вне легких встречается туберкулез головного и спинного мозга и мозговых оболочек, туберкулез кишечника, брюшины, мезентериальных лимфоузлов, костей, суставов, почек, половых органов, молочных желез, кожи и подкожной клетчатки, глаз. Иногда отмечается поражение других органов. В развитии туберкулеза выделяют фазы инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания и обызвествления. В отношении выделения бактерий различают открытую форму (с выделением бактерий, МБТ-положительную) и закрытую (без выделения, МБТ-отрицательную).
Симптомы туберкулеза
В силу многочисленности клинических форм, туберкулез может проявляться самыми разнообразными симптомокомплексами. Течение заболевания хроническое, обычно начинается постепенно (долгое время может протекать бессимптомно). Со временем, проявляются симптомы общей интоксикации – гипертермия, тахикардия, слабость, снижение работоспособности, потеря аппетита и похудание, потливость. При прогрессировании инфекции и ее распространении по организму интоксикация может быть довольно интенсивной. Больные значительно теряют в массе тела, черты лица заостряются, появляется болезненный румянец. Температура тела не поднимается выше субфебрильных цифр, но держится продолжительное время. Лихорадка возникает только в случае массивного поражения.
- Туберкулез легких, как правило, сопровождается кашлем (первоначально сухим), обостряющимся ночью и с утра. Существование упорного кашля на протяжении более чем трех недель является тревожным симптомом, и следует в таких случаях обязательно обращаться к врачу. При прогрессировании заболевания может появляться кровохарканье. Туберкулез легких может осложниться опасным для жизни состоянием – легочным кровотечением.
Туберкулез других органов и систем случается намного реже и выявляется, как правило, после исключения других патологий.
- Туберкулез мозговых оболочек и головного мозга. Развивается постепенно на протяжении 1-2 недель, чаще всего у детей и лиц с иммунодефицитом, у больных сахарным диабетом. Первоначально, помимо симптомов интоксикации, появляются расстройства сна, и головные боли, со второй недели заболевания присоединяется рвота, головная боль становится интенсивной и упорной. К концу первой недели отмечается менингеальная симптоматика (ригидность затылочных мышц, симптомы Кернига и Брудзинского), неврологические расстройства.
- Туберкулез органов пищеварительного тракта характеризуется сочетанием общей интоксикации с нарушением стула (запоры, чередующиеся с поносами), симптоматикой диспепсии, болью в животе, иногда кровянистыми примесями в кале. Туберкулез кишечника может способствовать развитию непроходимости.
- Туберкулез костей, суставов и позвоночника. При туберкулезе суставов отмечается симптоматика артритов (боль в пораженных суставах, ограничение в подвижности), При поражении костей отмечается их болезненность, склонность к переломам.
- Туберкулез органов мочеполовой системы. При локализации очага инфекции в почках больные отмечают симптоматику нефрита, боль в спине, возможно появление крови в моче. Довольно редко может развиваться туберкулез мочевыводящих путей, в этом случае проявлениями будет дизурия (нарушение процесса мочеиспускания), болезненность при мочеиспускании. Туберкулез половых органов (генитальный туберкулез) может быть причиной бесплодия.
- Туберкулез кожи характеризуется появлением плотных узелков под кожей, при прогрессировании увеличивающихся и вскрывающихся на кожу с выделением белых творожистых масс.
Осложнения
Туберкулез легких может осложняться кровохарканьем и легочным кровотечением, ателектазом, пневмотораксом и сердечно-легочной недостаточностью. Кроме того, туберкулез может способствовать возникновению свищей (бронхиальных и торакальных, иной локализации при внелегочных формах), амилоидоза органов, почечной недостаточности.
Диагностика
Поскольку зачастую туберкулез первое время протекает бессимптомно, значительную роль в его диагностике играют профилактические обследования. В диагностике легочной формы туберкулеза применяются:
- Методы скрининга. Взрослым ежегодно необходимо произвести флюорографию органов грудной клетки, детям – пробу Манту (методика туберкулинодиагностики, выявляющая степень инфицированности организма туберкулезной палочкой и реактивности тканей). В качестве альтернативы туберкулиновой пробе и диаскин-тесту предложены лабораторне методики, позволяющие выявить латентную и активную тубинфекцию: T-SPOT тест и квантиферон-тест.
- Топическая лучевая диагностика. Основным методом диагностики туберкулеза является рентгенография легких. При этом можно обнаружить очаги инфекции, как в легких, так и в других органах и тканях. При необходимости выполняют КТ легких.
- Исследование биологических сред. Для определения возбудителя производят посев мокроты, промывных вод бронхов и желудка, отделяемого из кожных образований. При невозможности высеять бактерию из биологических материалов, можно говорить о МКБ-отрицательной форме.
- Биопсия. В некоторых случаях для уточнения диагноза проводят бронхоскопию с биопсией, биопсию лимфатических узлов.
Данные лабораторных анализов неспецифичны и указывает на воспаление, интоксикацию, иногда (протеинурия, кровь в кале) могут говорить о локализации очага. Однако всестороннее исследование состояния организма при туберкулезе имеет значение при выборе тактики лечения.
При подозрении на внелегочную форму туберкулеза нередко прибегают к более углубленной, чем Манту, туберкулиновой диагностике – пробе Коха. Диагностику туберкулезного менингита или энцефалита нередко проводят неврологи. Пациента обследуют при помощи реоэнцефалографии, ЭЭГ, КТ или МРТ головного мозга. Для выделения возбудителя из ликвора производят люмбальную пункцию.
При развитии туберкулеза органов пищеварения необходима консультация гастроэнтеролога, УЗИ органов брюшной полости, копрограмма. Туберкулез опорно-двигательной системы требует проведения соответствующих рентгенологических исследований, КТ позвоночника, артроскопии пораженного сустава. К дополнительным методам обследования при туберкулезе мочеполовой системы относится УЗИ почек и мочевого пузыря. Пациенты с подозрением на туберкулез кожи нуждаются в консультации дерматолога.
Лечение туберкулеза
Лечение туберкулеза направлено на заживление очагов и ликвидацию симптоматики. Запущенный туберкулез поддается лечению заметно хуже, чем своевременно выявленный, даже более тяжелого течения (деструктивные формы). Лечение туберкулеза занимает год и более, является комплексным (сочетает методы медикаментозной терапии, физиотерапию). Первоначально лечение проводят в туберкулезном диспансере до прекращения выделения микроорганизмов. После чего больные выписываются для продолжения амбулаторного лечения. Пациентам, прошедшим курс терапии туберкулеза рекомендовано лечение в специализированных санаториях и профилакториях.
Хирургическое лечение показано в случаях, когда консервативная терапия не достаточна для достижения излечения (кавернозная форма туберкулеза легких, различные осложнения). Наиболее частой хирургической методикой лечения туберкулеза является частичная резекция легкого с иссечением пораженных сегментов. Применяется также оперативная коллапсотерапия. Пациентам, страдающим туберкулезом, назначается специальная высококалорийная диета (стол №11), богатая легкоусвояемым белком, витаминами С и группы В.
Постельный режим прописан только больным с высокой степенью деструкции легких, выраженным кровохарканьем. В остальных случаях больным рекомендованы прогулки, лечебная физкультура, активная физическая деятельность.
Прогноз
В настоящее время в большинстве случаев при своевременном выявлении и соблюдении необходимых лечебных мер прогноз благоприятный – происходит заживление туберкулезных очагов и стихание клинических признаков, что можно считать клиническим выздоровлением. После лечения в месте локализации очагов могут оставаться рубцы, участки фиброза, инкапсулированные очаги, содержащие бактерии в дремлющем состоянии. При ухудшении состояния организма возможно рецидивирование заболевания, поэтому больные после клинического излечения находятся на диспансерном учете у фтизиатра и подвергаются регулярному обследованию. После перенесения и излечения туберкулеза туберкулиновая проба остается положительной.
В случае отсутствия лечения или несоблюдения рекомендаций смертность от туберкулеза достигает 50% случаев. Кроме того, прогноз ухудшается у лиц пожилого возраста, ВИЧ-инфицированных и людей, страдающих сахарным диабетом.
Профилактика
Профилактические меры, проводимые специализированными противотуберкулезными лечебными учреждениями вместе с заведениями общего лечебного профиля, включают профилактические осмотры граждан (обязательная ежегодная флюорография), выявление больных, страдающих открытыми формами туберкулеза, их изолирование, обследование контактных лиц, специфическую профилактику туберкулеза.
Специфическая профилактика (вакцинация) направлена на формирование противотуберкулезного иммунитета, включает введение вакцины БЦЖ или профилактических химических средств. У лиц, вакцинированных БЦЖ, туберкулез протекает в более легких, доброкачественных формах, проще поддается лечению. Иммунитет обычно формируется через 2 месяца после вакцинации и стухает через 5-7 лет. Меры химиопрофилактики применяются среди лиц с повышенным риском заражения: лицам, контактировавшим с больными туберкулезом с отрицательной туберкулиновой пробой (первичная химиопрофилактика) и инфицированным лицам (вторичная).
[youtube.player]Читайте также:


