Типичная форма инфекции что это такое
Инфекция – процесс взаимодействия между микроорганизмом и макроорганизмом, протекающий в конкретных условиях внешней и социальной среды.
Инфекционный процесс представляет собой совокупность физиологических и патологических реакций, развивающихся в макроорганизме в процессе инфекции.
Инфекционное заболевание – есть одна из форм инфекционного процесса.
Развитие инфекции обусловлено несколькими факторами: состояние защитных сил организма, свойств возбудителя заболевания и его инфицирующей дозы, условий внешней среды, путей передачи и входных ворот инфекции.
Формы инфекции. В зависимости от свойств, природы возбудителя, его локализации в макроорганизме, путей распространения, состояния макроорганизма различают следующие основные формы инфекции:
· экзогенная форма возникает в результате проникновения патогенного микроорганизма извне – от больных или бактерионосителей, из окружающей среды с водой, пищей, воздухом, почвой.
· эндогенная форма инфекции вызывается условно-патогенными микроорганизмами – представителями нормальной микрофлоры организма в результате снижения резистентности макроорганизма (переохлаждение, травма, оперативные вмешательства, иммунодефицитные состояния).
Инфекции также подразделяют на острые и хронические. Острая инфекция характеризуется внезапным началом и кратковременным течением. Хроническая инфекция протекает длительно и возбудитель может находиться в макроорганизме в течение нескольких месяцев или лет.
По локализации возбудителя в макроорганизме различают очаговую форму инфекции, при которой микроорганизм локализуется в одном конкретном очаге и генерализованную, когда возбудитель распространяется по всему макроорганизму лимфогенным и гематогенным путем. В этом случае развивается бактериемия или вирусемия. При сепсисе в крови больного происходит размножение возбудителя. В случае возникновения гнойных очагов во внутренних органах развивается септикопиемия. Поступление в кровь токсинов микроорганизмов носит название токсинемии.
Существуют понятия моноинфекция, (микст)-инфекция, реинфекция, вторичная инфекция, аутоинфекция. В зависимости от количества видов микроорганизмов, вызывающих заболевание, различают моноинфекцию или смешанную (микст)-инфекцию. Моноинфекция вызывается одним видом микроорганизма, смешанная инфекция – двумя или несколькими видами.
Реинфекция – это заболевание, вызванное повторным заражением организма тем же возбудителем.
Суперинфекция – инфицирование макроорганизма тем же возбудителем до его полного выздоровления.
Рецидив – возврат клинических симптомов болезни, без повторного заражения микроорганизмами, за счет оставшихся возбудителей в макроорганизме.
Вторичная инфекция – к развивающейся первичной инфекции присоединяется другая инфекция, вызываемая новым видом возбудителя.
Аутоинфекция – развитие инфекционного процесса, вызванного собственной микрофлорой, чаще всего условно-патогенной.
Кроме того инфекции принято делить на две основные группы:
1. манифестные инфекции – имеют выраженную симптоматику.
2. бессимптомные инфекции – заболевание не имеет выраженных симптомов.
Типичная инфекция – при развитии заболевания клинические симптомы характерны для данной болезни.
Атипичная инфекция – клинические симптомы болезни стерты, носят невыраженный характер. Такое течение болезни связывают со слабой вирулентностью возбудителя, высокой напряженностью иммунитета, либо эффективным лечением.
Медленные инфекции – характеризуются длительным инкубационным периодом, прогрессирующим течением болезни, слабым иммунным ответом и тяжелым исходом. Возбудитель сохраняется в организме человека продолжительное время (месяцы, годы) в латентном состоянии, и при благоприятных для него условиях начинает активно размножаться и вызывать тяжелое заболевание.
Персистентная инфекция – возбудитель, проникая в организм, вызывает заболевание, но под воздействием активного лечения химиопрепаратами и приобретенным специфическим иммунитетом подвергается L-трансформации. Такие формы бактерий не чувствительные ко многим химиопрепаратам, а также к антителам и могут длительное время переживать в организме больного. При определенных условиях (снижении резистентности организма, прекращении лечения) возбудитель восстанавливает свои патогенные свойства и вызывает рецидив болезни.
Латентная инфекция. Заболевание протекает скрытно, без внешних клинических симптомов.
Бактерионосительство. После латентной инфекции или перенесенного инфекционного заболевания организм человека не в состоянии освободиться от возбудителя – эта форма инфекции называется бактерионосительством или вирусоносительством. Это состояние формируется при слабой напряженности постинфекционного иммунитета. При этом человек после клинического выздоровления становится носителем возбудителя в течение многих месяцев и лет, являясь источником инфекции для окружающих.
Абортивная инфекция – возбудитель проникает в макроорганизм, но не размножается в нем, но в связи с высокой резистентностью организма, инфекционный процесс не развивается.
Не нашли то, что искали? Воспользуйтесь поиском:
Какие назначения необходимы при подозрении на инфекцию нижних дыхательных путей? Какие патогенные факторы играют существенную роль? Как вести больных? Респираторные заболевания являются частой причиной обращения к врачу в Великобритании,
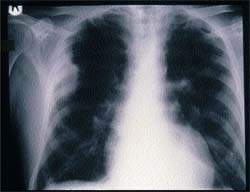 |
Респираторные заболевания являются частой причиной обращения к врачу в Великобритании, причем в большинстве случаев они относятся к инфекционным [1]. Трем четвертям пациентов, обращающихся с признаками острого заболевания нижних дыхательных путей, врач общей практики назначает антибиотики, хотя лишь в немногих случаях удается выделить возбудителя и антибиотики или вообще не влияют, или мало влияют на естественный ход заболевания [2,3].
Назначая антибиотики, врач руководствуется ожиданиями пациента и старается действовать согласно определенной терапевтической стратегии, хотя зачастую, выписывая рецепт, чувствует, что при этом состоянии антибиотики будут неэффективны [4,5].
Причины, по которым пациент первый раз приходит на прием к своему врачу и затем повторно обращается за консультацией, довольно сложны и часто никак не соотносятся с течением болезни. Как правило, они обусловлены обеспокоенностью своим здоровьем или давлением со стороны друзей, семьи и сотрудников.
При необходимости назначить антибиотик для лечения инфекции нижних дыхательных путей обычно выбирают амоксициллин. Пациенты, повторно обращающиеся к врачу, скорее всего, получат другой антибиотик, например эритромицин или новейшее средство из группы макролидов, хинолонов или пероральный цефалоспорин [3,6].
Проведенные нами недавно исследования показали, что повторное обращение пациентов с инфекциями нижних дыхательных путей, уже получивших назначения на первичном приеме, никак не связано с антибиотикотерапией. Только у 4% таких больных сохранялась бактериальная инфекция и ни у одного из них не было устойчивости к амоксициллину [7]. Повторно приходить на прием побуждают пациентов немедицинские факторы, такие как привычка обращаться к врачу.
- Пациент неверно представляет себе естественное течение болезни
- Пациент продолжает беспокоиться по поводу симптомов болезни
- Пациенту нравится ходить на прием к врачу
- По настоянию членов семьи, друзей, сотрудников
- У пациента появились соображения, касающиеся важности симптомов
- Инфекция хронизируется или к ней присоединяется другая инфекция
- Проявляется серьезное основное заболевание
При повторном обращении по поводу респираторного заболевания врач общей практики прежде всего должен попытаться установить причину такого обращения (табл. 1). Вполне возможно, что оно вызвано необоснованными ожиданиями пациента, и наилучшим средством здесь было бы объяснение нормальных сроков выздоровления от простуды. Или же есть какое-то основное заболевание, не распознанное на первичной консультации, например астма, недолеченное хроническое обструктивное легочное заболевание, рак или бронхоэктазы.
В том случае если врач считает, что причина в продолжающейся инфекции, необходимо определить возможного возбудителя и выбрать соответствующий антибиотик (табл. 2). Ниже мы обсудим некоторые сложные случаи, которые необходимо иметь в виду [8,9]. Однако нужно помнить, что наиболее распространенными возбудителями остаются Streptоcoccus pneumoniae и респираторные вирусы, а сложные случаи составляют скорее исключение, чем правило в ежедневной общей практике.
Пенициллин-резистентный Streptococcus pneumoniae. Хотя число случаев развития лекарственной устойчивости неуклонно возрастает и представляет серьезную проблему для целого ряда европейских стран, в Англии антибиотикорезистентность пока не считается причиной неудачного лечения инфекций дыхательных путей. Нужно убеждать врачей общей практики проводить пневмококковую вакцинацию населения, входящего в группу риска, а антибиотики назначать строго по показаниям и в адекватной дозе.
Амоксициллин-резистентный Haemophilus influenzae. Haemophilus influenza (Hi) является частой бактериальной причиной обострения хронических обструктивых заболеваний легких (ХОЗЛ), а также вызывает персистирующий бронхит у здоровых взрослых людей. Некоторые антибиотики, такие как эритромицин и цефалоспорины первого поколения, недостаточно эффективны в отношении Hi. Наличие b-лактамазы объясняет отсутствие реакции на амоксициллин. Такие штаммы называются амоксициллин-резистентными Hi (АRHi).
инфекция
Амоксициллин-резистентный
Haemophilus influenzaе
Распространенные атипичные
инфекции
Mycoplasma pneumoniae
Chlamydia pneumoniae
Moraxella catarrhalis
Пенициллин-резистентный
Streptococcus pneumoniaе
Другие бактериальные возбудители
Иные атипичные инфекции
Chlamydia psittaci
Coxiella burnetti, Legionella pneumophila
Заболеваемость, обусловленная АRHi, растет и составляет сегодня в Великобритании 10-25% общего числа респираторных заболеваний в зависимости от региона. В других странах, таких как Испания, Португалия и некоторые районы Франции, уровень лекарственной устойчивости гораздо выше — это нужно иметь в виду в тех случаях, когда пациент мог заразиться зарубежом.
Об этом возбудителе следует помнить, если у пациента с ХОЗЛ после лечения часто повторяющимися курсами амоксициллина сохраняются симптомы заболевания и гнойная мокрота. В данном случае целесообразным будет недельный курс хинолона или коамоксиклава. От назначения ципрофлоксацина следует воздержаться, если пациент принимает теофиллин.
Moraxella catarrhalis. Некоторым название этого микроорганизма может показаться незнакомым, поскольку раньше его относили к роду Neisseria вида Branhamella.
Это грамотрицательный диплококк, входящий в нормальную микрофлору молодых и пожилых людей. Вслед за Haemophilus influenza и Streptococcus pneumoniae он является третьей по распространенности причиной обострения ХОЗЛ и часто поражает пациентов с тяжелыми хроническими легочными заболеваниями или раком легких.
Обнаружение этого микроорганизма служит показателем тяжести процесса. Сообщалось о недавнем наблюдении 42 случаев пневмонии, вызванной M. catarrhalis, когда около половины пациентов погибло от основного заболевания в течение трех месяцев после обнаружения инфекции.
Важно и то обстоятельство, что практически все штаммы сегодня являются b-лактамазопродуцирующими и соответственно амоксициллинорезистентными. Имеется предположение, что b-лактамаза, продуцируемая M. Catarrhalis, обеспечивает устойчивость к амоксициллину в норме чувствительных респираторных возбудителей, таких как S. pneumoniae и H. influenzae. Проводимая терапия не отличается от той, которая применяется в случаях АРHi (см. выше).
Pseudomonas aeruginosa. Об этом возбудителе нужно помнить в связи с возможностью развития бронхоэктазов и кистозной болезни. Стоит один раз заразиться Pseudomonas aeruginosa, и рецидивы могут следовать один за одним. В настоящее время единственным эффективным пероральным средством является ципрофлоксацин, но к нему быстро развивается устойчивость, и пациентов приходится госпитализировать для проведения внутривенной антибиотикотерапии и физиотерапии.
Другие бактериальные возбудители. Изредка выделяют грамотрицательную кишечную палочку, или Staphylococcus aureus. Эти возбудители чаще связаны с больничными пневмониями, но иногда обнаруживаются у пациентов, недавно выписавшихся из больницы.
- Атипичные инфекции
Под атипичными обычно подразумеваются инфекции, вызываемые Mycoplasma pneumoniae, Chlamydia psittaci, Chlamydia pneumoniae, Coxiella burnetti и Legionella pneumophila. Лихорадка Q, возбудителем которой служит Coxiella burnetti, встречается редко (как правило, в сельской местности), поэтому не будет упоминаться в дальнейшем. Все атипичные инфекции трудно поддаются распознаванию на ранних стадиях; серологические исследования, проведенные как в острый период, так и в период реконвалесценции, редко дают положительный ответ и не представляют клинической ценности.
Ни один из возбудителей атипичных инфекций не поддается воздействию b-лактамных антибиотиков, что объясняет отсутствие эффекта от назначения амоксициллина.
Mycoplasma pneumoniae. Эпидемия, вызванная этим возбудителем, случается каждые три-четыре года, и в такой период может составлять значительную часть всех респираторных заболеваний.
Обычно она охватывает школьников, студентов и людей среднего возраста; маленькие дети и старики страдают редко.
В отличие от бактериальных инфекций, заболевание начинается постепенно, через 10-14 дней после заражения, проявляясь сухим кашлем или выделением скудной чистой мокроты. Общее недомогание и повышение температуры тела обычно умеренные, при исследовании грудной клетки обнаруживаются незначительные изменения. Иногда такие проявления, как сыпь, буллезный мирингит, а также выявление холодовых агглютининов помогают поставить диагноз.
Микоплазменную инфекцию следует заподозрить, если взрослый человек, до этого не жаловавшийся на здоровье, при отсутствии серьезных патологических симптомов и признаков интоксикации не поддается лечению амоксициллином. В этом случае имеет смысл попробовать назначить антибиотик из группы макролидов; альтернативный подход — тетрациклины. Кашель, как правило, медленно поддается лечению.
Хламидии. Большинствo врачей общей практики время от времени сталкиваются со случаями пситаккоза, вызванного длительным контактом с какой-нибудь любимой домашней птичкой. В последние годы установлено, что наиболее распространенным возбудителем инфекций дыхательных путей является Chlamydia pneumoniae, передающаяся от человека к человеку [10]. Эта инфекция проявляется такими же стертыми симптомами, как и микоплазменная, среди которых выделяются кашель и фарингит. Но, в противоположность микоплазменной инфекции, данное заболевание поражает и пожилых людей, часто вследствие реинфекции.
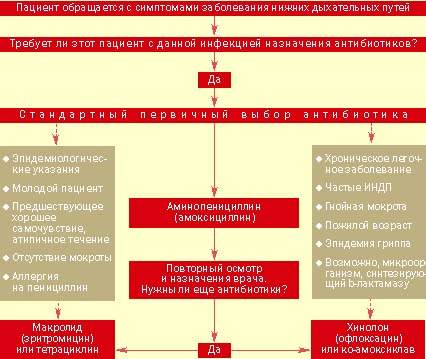 |
| Рисунок 2. Тактика ведения больного с выраженными клиническими показаниями для назначения антибиотиков при остром заболевании нижних дыхательных путей |
В некоторых исследованиях обнаружена связь между Chlamydia pneumoniaе и болезнями коронарных артерий и бронхиальной астмой, возможно обусловленная наличием хламидиального антигена, прикрепляющегося к эндотелию и эпителию. Рекомендуемое лечение — антибиотик из группы макролидов или тетрациклинов.
Legionella pneumophila. Болезнь легионеров все еще находится в центре внимания. Легионелла — редкий возбудитель пневмонии, развивающейся в местах большого скопления людей. Похоже, что легионелла не вызывает такие менее тяжелые заболевания дыхательной системы, как бронхит или инфекции верхних дыхательных путей. Состояние пациентов с болезнью легионеров достаточно тяжелое; обычно им требуется лечение в условиях стационара.
Известна связь этого заболевания с зараженными легионеллами источниками воды, поэтому упоминание пациента о заграничной поездке, пребывании в отеле или больнице, ванне джакузи помогает врачу общей практики правильно поставить диагноз. Нередко встречаются такие осложнения, как дыхательная недостаточность и энцефалит, поэтому все больные, даже в сомнительных случаях, должны быть направлены на госпитальное обследование.
- Практические советы по ведению больных с инфекциями дыхательных путей
Назначение антибиотиков. Подход к ведению больных с острыми инфекциями нижних дыхательных путей представлен на рис. 2. Ключевым моментом является принятие решения о назначении или неназначении антибиотиков. Большинство врачей общей практики считают необходимым применение антибиотиков при серьезных системных нарушениях, постоянном выделении гнойной мокроты, появлении местных признаков поражения легких и отягощенности предшествующими заболеваниями. Если уже решено использовать этот вид лечения, выбор нужного препарата не представляет особого труда.
 |
| Рисунок 3. Пациентам, входящим в группу риска, необходимо провести пневмококковую вакцинацию |
В большинстве случаев назначается амоксициллин. Согласно последним рекомендациям, доза амоксициллина принята равной 500 мг (а не 250 мг, как было раньше), чтобы снизить частоту развития резистентности пневмококков. Однако эта проблема лучше разрешается путем уменьшения общего количества назначений антибиотиков при инфекциях нижних дыхательных путей.
Врач общей практики не должен рекомендовать больному прием антибиотиков просто потому, что это самый легкий способ, или в случае, когда нет четких клинических показаний для их назначения. Проблемы резистентности возбудителей инфекций дыхательных путей решаются при назначении антибиотиков, обусловленном строгими показаниями. Снабжение пациентов простыми информационными листками значительно снижает необходимость повторных консультаций.
Литература
1. Office of Population Censuses and Surveys. Morbidity statistics from general practice: foutrh national study 1992. London: HMSO, 1995 (Series MB5;3).
2. Orr P. H., Scherer K., Macdonald A., Moffatt M. E. Randomosed placebo controlled trials of antibiotics for acute bronchitis: a critical review of the literature. J Fam Pract 1993; 36:507–512.
3. Macfarlane J. T., Holmes W. F., Macfarlane R. M., Lewis S. Contemporary use of antibiotics in 1089 adults presenting with acute lower respiratory tract illness in general practice in the UK: implications for developing managment guidelines. Respiratory Medicine, 1997; 91:427–434.
4. Holmes W. F., Macfarlane J. T., Macfarlane R. M., Lewis S. The influence of antibiotics and other factors on reconsultation for acute lower respiratory tract illness in primary care. Br J Gen Pract (in press).
5. Macfarlane J. T., Holmes W. F., Macfarlane R. M. Acutr lower respiratory tract illness in general practice; a study of the view on 787 patients and their influence on antibiotic prescribing. BMJ, 1997; 315:1211–1214.
6. Macfarlane J. T, Colville A., Guion A., Macfarlane R. M., Rose D. H. Prospective study of aetiology and outcome of adult lower respiratory tract infection in the community. Lancet, 1993; 341:511–514.
7. Macfarlane J., Prewett J., Rose D., Gard P., Guion A., Cunnigham R., Myint S. A prospective, case control study of the aetiology of community acquired lower respiratory tract infections in adult who felt to improve with initial antibiotics. BMJ, 1997; 315:1206–1210.
8. Venkatesan P., Innes J. A. Antibiotic resistance in common acute respiratory pathogenes. Thorax, 1995; 50:481–483.
9. Anon. Lower respiratory tract infections. MeReC Bulletin 1994; 5:5–8.
10. Torres A., ElEbiary M. Relevance of Chlamydia pneumoniae in community acquired respiratory infections. Eur Respir J, 1993; 6:7–8.
11. Macfarlane J. T., Holmes W. F., Macfarlane R. Reducing reconsultations for acute lower respiratory tract illness with an information leaflet. Br J Gen Pract, 1997; 47:710–722.
| Признак | Наименование форм инфекций |
| По виду возбудителя | бактериальная вирусная грибковая протозойная смешанная |
| По происхождению | экзогенная эндогенная (аутоинфекция – как разновидность) |
| По локализации возбудителя | местная (очаговая) общая (генерализованная): бактериемия, вирусемия, токсинемия, сепсис, септицемия, септикопиемия, токсико-септический шок |
| По длительности пребывания в организме | острая подострая хроническая носительство: транзиторное, реконвалесцентное |
| По числу видов возбудителей | моноинфекция смешанная (микст) инфекция |
| По наличию симптомов | бессимптомная манифестная: типичная, атипичная (стертая, молниеносная, абортивная) персистирующая |
| По механизму передачи | кишечные инфекции (фекально-оральный механизм) инфекции дыхательных путей (аэрогенный механизм) кровяные инфекции (трансмиссивный механизм) заболевания, передающиеся половым путем (контактный механизм) раневая инфекция (контактный механизм) |
| По источнику инфекции | антропонозы зоонозы антропозоонозы сапронозы |
| По степени распространенности | спородическая заболеваемость эпидемическая вспышка эпидемия пандемия эндемические заболевания экзотическая заболеваемость |
| Повторные заболевания | вторичная инфекция реинфекция суперинфекция рецидив |
Экзогенная инфекция – инфекция, возникающая в результате заражения человека патогенными микроорганизмами, поступающими из окружающей среды с пищей, водой, воздухом, почвой, выделениями больного.
Эндогенная инфекция – инфекция, вызываемая представителями нормальной микрофлоры – условно-патогенными микроорганизмами самого индивидуума.
Аутоинфекция – разновидность эндогенной инфекции, которая возникает в результате самозаражения путем переноса возбудителя из одного биотопа в другой.
Местная (очаговая) инфекция – микроорганизмы локализуются в местном очаге. Генерализованная инфекция – инфекция, при которой возбудитель распространяется по организму лимфогенным или гематогенным путем.
Бактериемия/вирусемия – распространение возбудителя гематогенным путем, при этом кровь является механическим переносчиком возбудителя, т.к. микроорганизмы в ней не размножаются.
Токсинемия – наличие микробных токсинов в крови.
Сепсис (от греч. sepsis – гниение) – генерализованная форма инфекции, характеризующаяся размножением возбудителя в крови. Выделяют 2 формы сепсиса:
Септицемия (первичный сепсис) – возбудитель сразу из входных ворот попадает в кровь и размножается в ней.
Септикопиемия (вторичный метастатический сепсис) развивается в результате генерализации локального инфекционного процесса и характеризуется возникновением вторичных гнойных очагов во внутренних органах.
Токсико-септический шок (бактериальный) – возникает при массивном поступлении бактерий и их токсинов в кровь.
Моноинфекция вызывается одним видом возбудителя, смешанная – двумя или несколькими.
Острая инфекция протекает в короткие сроки (до 1-3 мес.).
Подострая инфекция протекает в сроки от 4 до 6 месяцев.
Хроническая инфекция характеризуется длительным пребыванием микроорганизмов в организме (более 6 мес.).
Микробоносительство – своеобразная форма инфекционного процесса, при котором макроорганизм не способен полностью элиминировать микроорганизмы, а микроорганизмы не в состоянии больше поддерживать активность инфекционного заболевания. Выделяют носительство транзиторное (случайное, продолжительностью несколько дней) и реконвалесцентное (после перенесенного заболевания). В зависимости от длительности реконвалесцентное носительство разделяют на: острое (до 3 месяцев после клинического выздоровления) и хроническое (свыше 3 месяцев вплоть до пожизненного, как например, при брюшном и сыпном тифе).
Бессимптомная инфекция (инаппарантная) характеризуется отсутствием клинических проявлений болезни.
Манифестная инфекция (от лат. manifestus – явный) характеризуется наличием клинических проявлений. Выделяют типичные, при которых отмечается характерный данной болезни симптомокомплекс, и атипичные формы (стертые, молниеносные и абортивные). При стертых формах отсутствует один или несколько характерных симптомов, остальные – слабовыраженны. Молниеносные (фульминантные, от лат. fulminare – убивать молнией) формы характеризуются очень тяжелым течением с быстрым развитием всех клинических симптомов (в большинстве случаев заканчиваются летально). При абортивных формах инфекционное заболевание начинается типично, но внезапно обрывается.
Персистирующая инфекция (от лат. persistentia – упорство, постоянство) характеризуется чередованием бессимптомных периодов (ремиссии) с периодами клинических проявлений (обострений, рецидивов).
Раневая инфекция (инфекция наружных покровов) – возбудитель попадает в организм человека или животного через порезы, ссадины и другие травматические повреждения целостности кожных покровов (столбняк, газовая гангрена).
Антропонозы – болезни, при которых только человек является источником инфекции (дифтерия, коклюш, лепра).
Зоонозы – болезни, при которых источником инфекции являются животные (бешенство, туляремия, бруцеллез).
Антропозоонозы – источником инфекции могут быть как животные, так и человек.
Сапронозы – инфекционные болезни, возбудители которых являются свободно-живущими в окружающей среде организмами (легионеллез).
Спородическая заболеваемость – единичные, не связанные между собой заболевания.
Эпидемическая вспышка – групповые заболевания, связанные одним источником инфекции и не выходящие за пределы семьи, коллектива, населенных пунктов.
Эпидемия – широкое распространение инфекционной болезни, охватывающее население региона, страны или нескольких стран.
Пандемия – распространяется во многих странах или даже во всех частях света.
Эндемия (природно-очаговое заболевание) – постоянно регистрируемая на определенной территории заболеваемость, обусловленная социальными и природными условиями.
Экзотическая заболеваемость – заболеваемость, несвойственная данной местности, развивается в результате заноса или завоза возбудителя с других территорий.
Вторичная инфекция – к первоначальной болезни присоединяется другая, вызванная новым возбудителем.
Реинфекция – заболевание, возникающее после перенесенной инфекции в случае повторного заражения тем же возбудителем.
Суперинфекция – инфицирование макроорганизма тем же возбудителем еще до выздоровления.
Рецидив – возврат клинических проявлений болезни без повторного заражения за счет оставшихся в организме возбудителей.
Карантинные заболевания – особо опасные инфекции, система информации и меры профилактики которых обусловлена международным соглашением (конвенцией – 01.10.1952 г. Международные медико-санитарные правила). К ООИ относятся чума, холера, раньше натуральная оспа, желтая лихорадка, вирусные геморрагические лихорадки Ласа, Марбург и Эбола, малярия и другие инфекции, передаваемые комарами (лихорадки денге, Чинкунгунья, Рифт-валли, Западного Нила, западный, восточный и венесуэльский энцефаломиелиты, японский, калифорнийский, Сан-Луи и долины Муррей энцефалиты.)
Периоды инфекционного заболевания.
Каждая манифестная инфекция характеризуется определенным симптомокомплексом и циклическим течением болезни, т.е. последовательной сменой отдельных ее периодов, отличающихся продолжительностью, клиническими симптомами, микробиологическими, иммунологическими и эпидемиологическими особенностями.
I. Инкубационный период(от лат. incubation – скрытый) – промежуток времени от проникновения возбудителя в организм и появления первых клинических симптомов заболевания. Характеризуется адгезией возбудителя на чувствительных клетках и адаптацией к внутренней среде макроорганизма. Длительность инкубационного периода различна при разных инфекциях (от нескольких часов до нескольких лет) и даже у отдельных больных, страдающих одним и тем же заболеванием. Она зависит от вирулентности возбудителя и его инфицирующей дозы, локализации входных ворот, состояния организма человека перед заболеванием, его иммунного статуса. Больной не представляет опасности для окружающих, поскольку возбудитель обычно не выделяется из организма человека в окружающую среду.
II. Продромальный (начальный) период (от лат. prodromos – предвестник) – появление неспецифических симптомов заболевания. В данный период возбудитель интенсивно размножается и колонизирует ткань в месте его локализации, а также начинает продуцировать соответствующие ферменты и токсины. Клинические признаки заболевания в этот период не имеют четких специфических проявлений и зачастую одинаковы при разных заболеваниях: повышение температуры тела, головная боль, миалгии и артралгии, недомогание, разбитость, снижение аппетита и т.д. Обычно продолжается от нескольких часов до нескольких дней. При многих инфекционных заболеваниях возбудители в период продромы не выделяются во внешнюю среду (исключение, корь, коклюш и др.).
III. Разгар болезни – появление и нарастанием наиболее характерных, специфичных для конкретного инфекционного заболевания клинических и лабораторных признаков. В начале данного периода обнаруживаются специфические антитела (IgM) в сыворотке крови больного, титр которых в дальнейшем увеличивается и в конце периода синтез IgM заменяется на синтез IgG и IgА. Возбудитель продолжает интенсивно размножаться в организме, накапливаются значительные количества токсинов и ферментов. Вместе с тем, происходит выделение возбудителя из организма больного, вследствие чего он представляет опасность для окружающих.
IV. Исход заболевания:
Ø выздоровление (реконвалесценция);
Ø переход в хроническую форму;
Реконвалесценцияразвивается после угасания основных клинических симптомов. При полном выздоровлении восстанавливаются все функции, нарушенные вследствие инфекционного заболевания. Титр антител достигает максимума. При многих заболеваниях в период реконвалесценции возбудитель выделяется из организма человека в большом количестве.
Читайте также:


