Статья в газету по менингококковой инфекции
Следственное управление проводит проверку по факту гибели двухлетней девочки в Абаканской городской больнице. Менингококк (meningococcus) ‑ разновидность болезнетворных бактерий, вызывающих симптомы опасного заболевания в виде таких его форм, как менингит, менингококковый назофарингит, менингококцемия, менингококковый сепсис.
Впервые менингококк был выделен из спинномозговой жидкости больных менингитом и подвергнут подробному изучению в 1887 году А.Вейксельбаумом.
Переносчиками менингококковой инфекции могут быть только люди. Менингококки живут в носоглотке человека и распространяются при кашле, чихании и разбрызгивании слюны. Восприимчивость к менингококку невысока. Менингококк распространяется только на близком расстоянии (около полуметра) при довольно длительном общении (полчаса) воздушно‑капельным путем. Наиболее вероятно заразиться менингококком в местах скученности населения: в транспорте, общежитиях, поликлиниках, детских садах, школах, концертных залах, театрах. Подъем заболеваемости приходится на период с октября по апрель. Связано это с тем, что зимой дети больше концентрируются в замкнутых непроветриваемых помещениях. Но отдельные случаи заболевания наблюдаются и в весенне‑летний период.
Первичный вариант менингококковой инфекции ‑ это ее локализованная форма, назофарингит. У больного повышается температура тела, появляется насморк, ощущается першение в горле, увеличиваются лимфатические узлы. Начало болезни по симптоматике мало отличается от обычного респираторного вирусного заболевания. Воспалительный очаг расположен преимущественно в области задней стенки глотки. Менингококковый назофарингит может так и не перейти в генерализованную форму заболевания ‑ менингококцемию и/или менингит.
При менингите менингококк локализуется главным образом в мягких мозговых оболочках, вызывая в них гнойное воспаление. У большинства больных через два-пять дней внезапно возникает сильная головная боль, рвота. У младенцев появляется монотонный сильный, так называемый "мозговой" крик. Быстро развиваются нарушения сознания, бессонница: симптомы воспаления мозговых оболочек, то есть менингита.
От менингита люди умирают редко. Но после окончания лечения у переболевших им могут наблюдаться снижение интеллекта, повышение внутричерепного давления, парезы, параличи, нарушения психического статуса.
Одна из тяжелейших форм менингококковой инфекции - менингококцемия, при которой менингококк попадает в кровеносную систему. В этом случае происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле больного появляются множественные кровоизлияния (геморрагическая сыпь).
Инкубационный период у менингококковой инфекции от двух до десяти дней, в среднем четыре‑шесть. Когда гнойное воспаление поражает многие органы, развивается инфекционно‑токсический шок. Такой вариант заболевания часто протекает молниеносно и приводит к летальному исходу. И наоборот, иногда болезнь протекает нетипичным образом, симптомы инфекции выражены очень слабо.
У менингококковой инфекции (в большей степени ‑ менингита) очень много осложнений, и все они очень неприятные: глухота, слепота, водянка головного мозга.
Своевременное правильно начатое лечение позволяет излечить 95% больных. При обнаружении симптомов болезни необходима обязательная госпитализация в больницу и лечение под постоянным контролем врача. Наиболее эффективна интенсивная терапия пенициллином. Эффективны также полусинтетические пенициллины (ампициллин, оксациллин). Проводят дезинтоксикацию организма (внутривенное введение дезинтоксикационных растворов и т.д.), лечение кислородом, витаминами. При появлении симптомов отека и набухания мозга осуществляют дегидратационную терапию, способствующую выведению лишней жидкости из организма.
Меры профилактики
Универсального средства защиты от болезней, вызванных менингококком, не существует, но уменьшить риск заболевания помогает профилактика. Оптимальный способ профилактики определяется возрастом, состоянием здоровья и окружающей средой.
Для профилактики, например, менингита в некоторых случаях (ослабленным больным, тем, кто меняет место жительства, попадает в те места, где есть наибольшая вероятность заражения менингитом) делается прививка. Чаще всего прививки против менингита делают детям в раннем возрасте, но действует она не более четырех лет. И все‑таки на сегодня вакцинация является одним из наиболее эффективных методов профилактики подобных заболеваний.
Существует несколько видов вакцин, которые препятствуют развитию менингита и сопровождающих его болезней:
‑ Haemophilus influenzae ‑ это вакцина, направленная против воспаления легких, туберкулеза и менингита. Такие прививки обычно делают детям до 5 лет.
‑ Менингококковая вакцина действует против некоторых видов бактерий вызывающих менингит. Подобные прививки делают подросткам 11‑12 лет.
‑ Пневмококковая вакцина также способна развить иммунитет от заболевания менингитом. Выделяют два типа такой вакцины ‑ конъюгационная (для детей младше двух лет) и полисахаридная (для взрослых).
Помимо вакцинации, врачи рекомендуют использовать следующие средства для профилактики: во‑первых, необходимо воздерживаться от контакта с больными менингитом.
Некоторые типы менингита передаются воздушно‑капельным путем, например, при поцелуях, кашле, чихании, а также в результате совместного использования предметов личной гигиены, например, зубной щетки или полотенца. Если в вашей семье есть больные менингитом, постарайтесь изолировать их от остальных членов семьи.
Во‑вторых, всегда надо мыть руки с мылом после контакта с больным менингитом, а после близкого контакта с больным обязательно обратиться к врачу. В зависимости от степени близости контакта и типа менингита необходимо принять антибиотик для профилактики заболевания.
В‑третьих, необходимо быть особенно осторожными во время путешествий в потенциально опасные районы. Некоторые типы менингита переносятся животными и насекомыми, поэтому надо стараться держаться от них как можно дальше, и не забывать пользоваться средством против насекомых
Материал подготовлен на основе информации открытых источников
Все справки>>

Менингококковая инфекция — одна из самых тяжелых бактериальных инфекций, вызываемая менингококком и протекающая в различных формах, наиболее тяжелыми из которых являются: менингит (гнойное воспаление оболочек головного мозга); менингококцемия (менингококковой сепсис); эндокардит (воспаление внутренней оболочки сердца), артрит (воспаление суставов) и т. д.
Источником менингококковой инфекции является инфицированный человек.
Передача возбудителя от больного здоровому человеку происходит воздушно-капельным (аэрозольным) путем при непосредственном тесном общении- расстоянии до 1 метра от инфицированного лица. Во время кашля, разговора, при поцелуе частицы слюны, слизи больного или бациллоносителя, содержащие менингококки, попадают в носоглотку здорового.
Способствуют заражению условия близкого общения, переуплотнение, влажность, высокая температура в помещениях. Менингококк неустойчив во внешней среде и передача его через предметы обихода не зарегистрирована. Менингококк погибает от прямых солнечных лучей, любых дезинфицирующих веществ, мыльно-содовых растворов, высокой температуры. Однако можно допустить, что заражение может осуществиться через общую чашку и ложку во время еды и питья при инфицировании этих предметов слюной бактерионосителя.
Восприимчивость к менингококковой инфекции является всеобщей, этой инфекции подвержены все возрастные группы, но чаще болеют дети до 5 лет и подростки.
М
енингококковой инфекции свойственны сезонность и периодичность. Наибольшее число заболеваний регистрируется зимой и весной. Зимне-весенная сезонность объясняется концентрацией людей в помещениях в холодное время года, снижением резистентности слизистой оболочки носоглотки в связи с большой частотой вирусных заболеваний респираторного тракта, колебаниями температуры воздуха и повышенной влажностью, а также снижением иммунитета. Периодические подъемы заболеваемости отмечаются каждые 10-15 лет.
Инкубационный период составляет от 1 до 10 дней (чаще 2-4 дня). Проявления менингококковой инфекции коварны и обманчивы. Первые симптомы – неспецифичны, поставить правильный диагноз при начальных признаках заболевания бывает очень сложно.
Различают следующие клинические формы болезни:
1. Первично-локализованные формы:
б) Острый назофаринзит характеризуется субфебрильной лихорадкой в течение 3-5 дней, слабовыраженными симптомами интоксикации и ринофарингитом
(необильная ринорея, заложенность носа, охриплость голоса, гиперемия, отечность задней стенки глотки, гиперплазия лимфоидных фолликулов). Острый назофарингит не отличается по клиническим симптомам от ОРЗ другой природы. Диагноз устанавливается только на основании положительных результатов исследования.
2. Генерализованные формы:
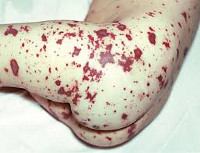
а) менингококцемия - начинается остро, но возможен продромальный период в виде назофарингита. Появляется озноб, сильная головная боль, боль в мышцах и суставах, возможна рвота, резко повышается температура. Наиболее характерным симптомом является геморрагическая сыпь, появляющаяся через 6-18 часов, редко на 2-й день болезни. Элементы сыпи имеют неправильную звездчатую форму размером от мелких петехий до крупных экхимозов диаметром в несколько сантиметров. Элементы плотноваты на ощупь, слегка возвышаются над поверхностью кожи. В начальном периоде болезни сыпь может носить розеолезно-папулезный характер или сочетаться с геморрагической. Излюбленная локализация сыпи - дистальные отделы конечностей, ягодицы, боковая поверхность туловища. Менингококцемия протекает в легкой, среднетяжелой и тяжелой формах. Особое внимание заслуживает молниеносная форма менингококцемии, протекающая с инфекционно-токсическим шоком.
б) менингит, менингоэнцефалит
Менингит- Болезнь развивается остро, иногда на фоне назофарингита. Температура повышается с ознобом до 38-40 град. С, рано появляется и быстро усиливается диффузная головная боль, становясь нестерпимой, возникает повторная рвота. На 1-2 дни болезни появляются и быстро нарастают менингеальные симптомы. Степень проявления отдельных менингеальных симптомов не всегда одинакова. Характерная менингеальная поза (запрокинутая голова и поджатые к животу ноги) появляется не ранее 3-5 дня болезни.
Менингококковый Менингоэнцефалит - характеризуется длительными расстройствами сознания, судорожным синдромом, стойкой очаговой симптоматикой (парезы черепных нервов и конечностей, подкорковые и мозжечковые нарушения), психическими расстройствами.
в) сочетанная форма (менингококцемия + менингит, менингоэнцефалит)
Возможны: менингококковая пневмония, эндокардит, артрит, иридоциклит.
При малейшем подозрении на заболевание менингококковой инфекции немедленно следует вызвать врача на дом или скорую помощь. Никогда не занимайтесь самолечением! Чем раньше будет оказана квалифицированная медицинская помощь, тем быстрее и эффективнее будут результаты выздоровления.
Каковы меры профилактики?
Родители ребенка должны помнить, что в случае простудных проявлений они могут явиться источником заболевания для своего ребенка, поэтому при появлении первых признаков заболевания необходимо пользоваться марлевыми масками.
Чтобы не заболеть и не заразить окружающих, нужно лечить хронические заболевания носоглотки - фарингита, тонзиллита, ларингита.
Полноценное и сбалансированное питание, обогащенное витаминами и микроэлементами, занятие спортом, закаливание организма способствуют устойчивости организма к инфекции.
Рекомендуется больше гулять с ребенком на открытом воздухе, избегать поездок в общественном транспорте, длительно не находиться в помещениях, где имеется большое скопление людей (магазины, рынки, парикмахерские и т.д.).
Поскольку возбудитель неустойчив во внешней среде, важно соблюдать режимы проветривания, влажной уборки с применением моющих, дезинфицирующих средств, использование бактерицидных ламп для обеззараживания воздуха.

Профилактические прививки против менингококковой инфекции относятся к иммунизации Национального календаря по эпидемическим показаниям, и вакцинация рекомендуется следующим категориям населения:
дети и взрослые в очагах менингококковой инфекции.
население в эндемичных регионах.
лица, подлежащие призыву на военную службу.
К сожалению, многие родители не в полной мере осознают опасность заболевания, а поэтому отказываются от квалифицированной медицинской помощи.
Учитывая внезапное начало и тяжесть заболевания менингококковой инфекцией, необходимо при первых его признаках как можно раньше обратиться за помощью к врачу, от этого будут зависеть результаты успешного лечения и благоприятного исхода заболевания.

Это острое инфекционное заболевание, причиной которого является бактерия – Neisseria meningitidis. Тяжесть менингококковой инфекции колеблется от назофарингита до молниеносного сепсиса, приводящего к смерти за несколько часов. Немногие инфекции имеют столь катастрофичное течение.
Формы менингококковой инфекции
Менингококковая инфекция начинается в носоглотке, откуда у возбудителей есть несколько путей. Самая легкая форма заболевания – это менингококковый назофарингит, который проявляется как банальная простуда, и часто не бывает правильно диагностирован. На этом заболевание может закончиться, и инфекция может уйти из организма совсем или перейти в бессимптомное носительство. Однако в других менее благоприятных случаях бактерии попадают в кровь и вызывают менингококкемию (или менингококковый сепсис). При этом бактерии размножаются в крови и вызывают нарушения свертывания крови, что приводят к кровоизлияниям в кожу и внутренние органы, и нередко заканчивается летальным исходом. Менингококковый сепсис может осложниться менингитом. Менингитом называют воспаление мозговой оболочки, покрывающей головной и спинной мозг. Менингит бывает не только менингококковый – причиной воспаления могут быть другие бактерии (пневмококк, стафилококк), а также вирусы и даже грибы. Менингококк же обладает повышенной склонностью поражать именно мозговые оболочки.
Симптомы менингококковой инфекции
Проявления менингококковой инфекции коварны и обманчивы. Первые симптомы – неспецифичны, поставить правильный диагноз при начальных признаках заболевания бывает очень сложно. Однако при появлении развернутой картины заболевания, больного часто уже невозможно спасти.
Существует три формы менингококковой инфекции, каждая из которых может возникать отдельно и самостоятельно, или же иметь последовательное развитие: от назофарингита к сепсису и менингиту.
Симптомы менигококкового назофарингита аналогичны проявлениям обычной простуды: это повышение температуры, в среднем до 38ºС, насморк, боль в горле, головная боль. Но, в отличие от банального ОРВИ, когда наблюдается повышенная потливость и покраснение кожи, при менингококковом назофарингите кожа бледная и сухая.
Симптомы общие для менингита и менингококкемии : лихорадка (которая может не реагировать на жаропонижающие средства); тошнота и рвота; слабость; спутанность сознания и дезориентация во времени, пространстве; головокружение; беспокойство и возбуждение.
Симптомы, характерные для менингита :сильная головная боль, не проходящая после приема обезболивающих средств; боль в спине; боль и затруднение движения в шее; непереносимость яркого света; судороги.
Симптомы, характерные для менингококкемии : высокая лихорадка до 39-40ºС, сопровождающаяся похолоданием рук и ног; озноб; боль в мышцах и суставах; боль в животе или груди; бледная кожа, иногда с серым оттенком; частое дыхание; понос; сыпь: начинается с розовых пятен размером 2-10мм, затем превращается в багровые пятна неправильной (звездчатой) формы, не выступающие над поверхностью кожи, не исчезающие при надавливании. Начинаются чаще всего с ягодиц, туловища, ног.
Необходимо регулярно осматривать больного на предмет сыпи: появление любых пятен на коже должно быть основанием для вызова скорой медицинской помощи. Однако не следует ждать появления сыпи – сыпь может быть поздним симптомом, а может не появиться вовсе. При появлении нескольких из перечисленных признаков (не обязательно всех) следует немедленно обратиться к врачу.
Диагностика менингоккоковой инфекции
В связи с неспецифичностью симптомов менингококковой инфекции даже опытные врачи могут ошибаться в диагнозе. Поэтому если при осмотре врач решил, что высокая лихорадка и интоксикация обусловлена другой инфекцией, следует, тем не менее, тщательно контролировать состояние больного, и осматривать тело на предмет высыпаний.
Если врач решил, что это не менингококковая инфекция, а больному становится хуже, не стесняйтесь вызвать другого врача или отвезти больного сразу в больницу.
Для постановки диагноза менингококковой инфекции необходимо выделить возбудителя из биологических жидкостей – крови, спинномозговой жидкости, суставной жидкости или из биоптата кожи. Обнаружение менингококков в носоглотке не свидетельствует о наличии заболевания, а всего лишь о носительстве.
Как можно заразиться менингококковой инфекцией
Менингококковая инфекция встречается во всех странах мира, во всех климатических поясах. Источником возбудителей является только человек. Путь передачи возбудителя как нельзя более прост – воздушно-капельный, т.е. заражение происходит при кашле, чихании, разговоре, поцелуях. Опасность представляет также то, что бактерии могут обитать в носоглотке совершенно здоровых людей, которые являются хроническими бессимптомными носителями.
Когда чаще болеют менингококковой инфекцией
Выше всего заболеваемость зимой и ранней весной. Это происходит потому, что иммунная система человека в это время ослаблена большим количеством вирусов, которые тоже активизируются в это время года – ОРВИ, грипп и др.
Кроме того, немаловажным пусковым фактором развития менингококковой инфекции являются переохлаждения.
Профилактика менингококковой инфекцией
Заразиться менингококковой инфекцией можно не только от больного человека, но и от здоровых хронических носителей менингококка. Для предотвращения заражения необходимо соблюдать простые правила личной гигиены.
Вакцинацинопрофилактика менингококковой инфекцией
Существует несколько разновидностей менингококка: серогруппы А, С, W 135, Y . Наиболее распространены серогруппы А и С. Вакцина представляет собой частицы бактерии, поэтому заболеть после вакцинации невозможно. Обычно вакцинация хорошо переносится, в месте укола может возникать незначительное покраснение. Вакцинация проводится однократно, эффективность составляет около 90%, иммунитет формируется в среднем в течение 5 дней и сохраняется 3-5 лет.
Менингококковая инфекция - острое инфекционное заболевание, вызываемое возбудителем Neisseria meningitidis и характеризующееся поражением оболочек головного мозга с развитием менингита, менингоэнцефалита, энцефаломиелита, а также генерализацией инфекции с избирательным поражением эндотелия капилляров и развитием инфекционно-токсического шока. Таким образом, в патогенезе менингококковой инфекции мы можем отметить 2 момента:
Поражение оболочек головного мозга
Поражение эндотелия капилляров с развитием ДВС-синдрома и, как высшего его проявления, инфекционно-токсического шока.
Характерна периодичность возникновения эпидемических вспышек и пандемий. Сейчас мы переживаем очередную эпидемическую вспышку. Начиная с 1900 года, первая вспышка была в 1904-1907 году, следующая 1925-45 годы (она характеризовалась так называемой двугорбой эпидемической волной, подъем заболеваемости в 1925 году и спад в 1930 году, н не до обычного уровня, затем резкий скачок вверх в 1937 году и спад до первоначальных межэпидемических значений в 1945 году). Вплоть до 1967 года был так называемый межэпидемический период, то есть заболеваемость была 0.68 на 100000 населения.
3 серовара Neisseria meningitidis А, В, С. кокки, чрезвычайно неустойчивы во внешней среде, хорошо растут на питательных средах с добавлением белка, поселяются в лейкоцитах и в мазке видны как бобовидные зерна внутри лейкоцита. Хорошо окрашиваются анилином. Индекс контагиозности достаточно невысок.
Источник инфекции - больные генерализованной формой менингококковой инфекции, носители и больные локализованными формами. Наибольшую эпидемическую опасность представляют больные генерализованными формами менингококковой инфекцией, так как в этих случаях возбудители наиболее активные и вирулентные, следовательно, и концентрация возбудителей у этих больных будет достаточно велика; индекс контагиозности здесь будет равен 6. Индекс контагиозности больных локализованными формами менингококковой инфекции равняется 3, индекс контагиозности носителей, менингококка равен 1.
Но практически, больной генерализованной формой менингококковой инфекции находится в контакте с окружающими всего примерно 1 день, остальное же время он прикован к постели, следовательно, не может явиться источником такого массивного распространения заболевания.Напротив, больные локализованной формой, а тем более, бактерионосители являются основным источниками распространения менингококковой инфекции (МИ).
Путь передачи МИ - воздушно-капельный. Менингококк с капельками слюны и слизи попадает на слизистую оболочку носоглотки, где находит благоприятные условия, поселяясь там и вызывая воспалительные реакции, проявляющиеся острым назофарингитом. В ряде случаев отмечается кратковременность пребывания менингококка в носоглотке, и обладая тропизмом к эндотелию капилляров, возбудитель гематогенным путем попадает в оболочки головного мозга, где находит благоприятные условия для своей жизнедеятельности, адсорбируется за счет наличие пилей с рецептором к мозговым оболочкам.
В процессе метаболизма менингококк гибнет, освобождая эндотоксин, который является мощным нейротропным и сосудистым ядом, который, как и сам возбудитель усиливает продукцию спинномозговой жидкости, чем и обусловлено развитие гипертензионного синдрома, который усугубляется изменением качественного состава ликвора. Возбудитель, являясь представителем кокков и поселяясь на оболочках воспаления последних. Нарушается отток жидкости через foramen ovale, Lushke, Magandi, гипертензия усиливается, как и давление на вещество мозга, вследствие чего интерорецепторы находятся в состоянии перевозбуждения, и головная боль носит постоянный характер.
Менингококк по адвентициальным пространствам сосудов оболочек мозга проникает в вещество мозга, вызывая развитие менингоэнцефалита. У больного развивается очаговая симптоматика, выраженность проявления которой зависит от уровня поражения вещества мозга. Возбудитель проникает и в боковые желудочки, вызывая воспаление эпендимы последних - развивается эпендиматит, заканчивающийся водянкой мозга.
Возбудитель проникает также и в спинной мозг, поражая его корешки (чаще шейный и грудной отделы); поражение корешков передних рогов приводит к спастическому сокращению заднешейных и затылочных мышц, следствием чего является появление симптомов ригидности затылочных мышц; при поражении грудного и поясничного отделов определяются симптомы Кернига, верхний, средний и нижний Брудзинский - симптомов натяжения. Также может поражаться вещество спинного мозга (миелит), что заканчивается формированием парезов и параличей.
Наибольшая концентрация гноя наблюдается на основании мозга, где расположены жизненно важные центры, ядра черепно-мозговых нервов и chiasma opticum, что приводит к соответствующим нарушениям (снижение зрения, остроты слуха и т.д.).Таким образом, поселяясь на оболочках мозга, менингококки вызывают следующие состояния:
Смерть больных наступает от отека и набухания мозга, происходит смещение мозга вдоль церебральной оси и вклинение миндалин мозжечка в большое затылочное отверстие, результатом чего является остановка дыхания.
Патогенез менингококковой инфекции, протекающей по типу менингококкового сепсиса (менингококкемии). В этом случае возбудитель проявляет свои другие качества - тропизм к эндотелию капилляров. Заражение происходит также аэрогенным путем и возбудитель попадая в кровь, разносится по всем органам и тканям, вызывая развитие менингококкемии. Возбудитель абсорбируется на стенках капилляров всех органов и тканей, в том числе кожи.
Менингококк, высвобождая токсин, вызывает повреждение сосудистой стенки, в ответ на это активируются тромбоцитарные простогландины, которые ответственны за агрегационную способность тромбоцитов, которые выстраиваются в виде монетных столбиков вдоль сосудистой стенки, начинают аггломерировать. В ответ на это активируются фибриноген, фибрин и т.п., в результате чего формируется тромб. Это приводит к раздражению интерорецепторов стенки сосудов, развивается парез вазамоторов, и все нефункционирующие капилляры расширяются, что приводит к падению ОЦК, уменьшается венозный возврат, и, следовательно, сердечного выброса, результатом чего является развитие гипоксии головного мозга, ацидоза, раздражающих симпатоадреналовую систему. Происходит выброс катехоламинов, что вызывает спазм периферических сосудов. Раздражается дыхательный центр, синусовый узел - развивается одышка и тахикардия.
Повреждаются сосуды всех органов, в том числе надпочечников, что приводит к кровоизлиянию в них, таким образом, развивается синдром Waterhouse-Fredericson, клиническими проявлениями которого является стойкая гипотония.
Также развивается так называемая инфекционно-токсическая почка: увеличивается резорбция жидкости в канальцах, а появляющиеся эритроцитарные тромбы приводят к олигоанурии.Наличие тромбов в сосудах вызывают развитие ДВС-синдрома, характеризующегося наличием 2-х фаз:
первая фаза - гиперкоагуляция
вторая фаза - коагулопатия потребления, когда на формирование тромба уходит весь пластический материал. Клинически проявляется кровотечениями, фаза необратима.
Все что происходит внутри организма, присутствует и на коже: проявляется в виде сыпи, которая в первые часы носит розеолезно-папулезный характер, затем сменяющийся геморрагическим элементом, растекающийся, с некрозом в центре.
Смерть больных менингококкемией наступает вследствие инфекционно-токсического шока, высшим проявлением которого является ДВС-синдром с формированием синдрома Уотерхауса-Фредириксона.
Клиническая классификация (В.И. Покровский).
менингококкемия: типичная, атипичная, хроническая
смешанная форма: менингит плюс менингококкемия
Менингококковая инфекция – инфекционная болезнь, совмещающая целую группу заболеваний, которые имеют разнообразные клинические проявления: от назофарингита до менингококкового сепсиса и менингита. Объединяет их то, что все они вызываются менингококками, которые переносятся воздушно-капельным путем. Менингококковая инфекция представляет опасность, так как широко распространена, скоротечна, может вызывать тяжелые осложнения и привести к летальному исходу.
МКБ-10
Общие сведения
Менингококковая инфекция – инфекционное заболевание, имеющее типичные клинические проявления в виде поражения слизистой оболочки носоглотки. Для этой болезни характерно распространение процесса, что приводит к специфической септицемии и гнойному лептоменингиту. Менингококковая инфекция распространилась по всем странам мира, в которых наблюдаются как спорадические случаи, так и эпидемические вспышки, бывают и эпидемии. Самое большое распространение менингококковая инфекция получила в странах Центральной Африки, Южной Америки, в Китае. Вспышки этого заболевания часто возникают там, где большая скученность населения сочетается с антисанитарными условиями обитания.
В нашей стране заболеваемость менингококковой инфекцией стабилизировалась и в среднем держится на уровне 5 на 100 тысяч населения. Как показывает географический анализ, есть несколько неблагополучных зон, где показатель заболеваемости более высок. Это, в первую очередь, дальневосточные области, расположенные рядом с границей Китая и Монголии. Другой регион, который дает стабильно высокий уровень заболеваемости – Мурманская и Архангельская области.

Этиология и патогенез
Возбудителем менингококковой инфекции является менингококк Neisseria meningitidis. Это грамотрицательный диплококк, не имеющий жгутиков и капсул и не образующий спор. Менингококки хорошо видны на окрашенных анилиновыми красками препаратах из чистой культуры. Они располагаются парно, как два боба, обращенных друг к другу вогнутой поверхностью. Оптимальная температура для роста менингококков – 37 °С. Во внешней среде они малоустойчивы, быстро погибают при воздействии солнечных лучей, дезинфицирующих средств, при высыхании и понижении температуры до 22 °С. Различают несколько серологических типов менингококков, основными из которых считаются четыре: А, B, C, D.
В результате воздушно-капельного механизма распространения инфекции менингококки проникают в носоглотку, полость рта, верхние дыхательные пути здоровых людей, затем гематогенным путем начинают распространяться в организме. В патогенезе менингококковой инфекции решающую роль играет комбинация процессов токсического и септического характера с присоединившимися аллергическими реакциями.
Заражение менингококковой инфекцией
Единственный источник возбудителя менингококковой инфекции - человек с клинически выраженными признаками болезни, а также носитель менингококков. Путь передачи менингококков - аспирационный. Распространение инфекции происходит при разговоре, чиханье, кашле, когда с капельками слизи возбудители попадают в окружающее больного воздушное пространство. Способствует заражению тесный контакт между людьми, особенно в закрытом помещении.
Менингококковая инфекция характеризуется некоторой сезонностью. Число заболевших в сырое и холодное время года увеличивается, достигая пика в марте-мае. Для менингококковой инфекции типичны периодические подъемы заболеваемости, имеющие интервалы в 10-15 лет. Болезнь может поражать людей практически любого возраста, но преимущественно болеют дети. Они составляют почти 70% от общего количество всех больных. Большое значение в развитии менингококковой инфекции имеет ослабленная иммунная система человека.
Классификация
Соответственно клинической классификации менингококковую инфекцию делят на локализованную и генерализованную. К локализованным формам относят менингококконосительство, острый назофарингит и изолированную менингококковую пневмонию. Генерализованные формы: острая и хроническая менингококкемия, менингококковый менингоэнцефалит, менингококковый менингит. Существуют редкие формы: менингококковый артрит или полиартрит, менингококковый эндокардит и иридоциклит. Частое распространение получили смешанные формы менингококковой инфекции.
Симптомы менингококковой инфекции
Инкубационный период при менингококковой инфекции длится от 1 до 10 дней, в среднем 2-3 дня. При менингококконосительстве чаще всего состояние здоровья не нарушается. Обычно болезнь начинается остро, однако у некоторых больных бывает продромальный период: слабость и потливость, головная боль и небольшое повышение температуры.
Менингококковый острый назофарингит может иметь субклиническое течение, когда отсутствуют клинические симптомы. Также он может протекать в легкой, среднетяжелой и тяжелой форме. Чаще всего встречается легкая форма назофарингита со слабой интоксикацией и субфебрильной температурой. При среднетяжелой форме температура повышается до 38-38,5 °С. У больных наблюдается такая симптоматика общей интоксикации, как головная боль и головокружение, слабость и разбитость. Наряду с этими симптомами дополнительно возникают першение и боли в горле, заложенность носа и небольшие слизисто-гнойные выделения, изредка сухой кашель. Кожные покровы обычно сухие и бледные. Тяжелое течение назофарингита проявляется высокой температурой, которая достигает 39 °С и более. Кроме головной боли наблюдается рвота, часто присоединяются менингеальные симптомы. Назофарингит нередко может предшествовать развитию генерализованных форм заболевания.
Менингококковый менингит обычно начинается остро с озноба и повышения температуры до 38-40 °С. Общее состояние больного резко ухудшается. Основной жалобой являются сильнейшие головные боли, отмечается светобоязнь. Быстро появляются и прогрессируют менингеальные симптомы. Отмечается ригидность затылочных мышц, положительный симптом Кернига и другие. Характерны двигательное беспокойство, гиперемия лица, горячая на ощупь кожа, красный дермографизм, иногда наблюдается гиперестезия кожи. Больной занимает в постели вынужденную позу, для которой характерно запрокидывание назад головы и подтягивание ног к животу.
При менингококковом менингите может наступить расстройство сознания и психические нарушения. Возможны бред, возбуждение, галлюцинации или адинамия, заторможенность, сопор, даже кома. У детей часто возникают судороги, иногда гиперкинезы. У большинства больных отмечается угнетение или усиление периостальных и сухожильных рефлексов, а также их неравномерность, происходит поражение черепных нервов. Может развиться гнойный лабиринтит, который приводит к полной потере слуха. Реже бывает неврит зрительного нерва.
Менингококкемия представляет острый менингококковый сепсис, для которого типично острое начало, высокая лихорадка, ряд септических явлений, в том числе значительные изменения в деятельности сердечно-сосудистой системы, раннее появлением сыпи и тяжелое течение. Сыпь появляется чаще на туловище и нижних конечностях в виде розеолезных и папулезных элементов интенсивно-розового или слегка синюшного оттенка. Кроме того, на коже бывают разной величины геморрагические элементы и звездчатые красные пятна, переходящие в некроз.
При менингококкемии отмечаются кровоизлияния в конъюнктивы, склеры и слизистые оболочки носоглотки. У больных могут наблюдаться носовые, маточные, желудочные кровотечения, субарахноидальные кровоизлияния, микро- и макрогематурия. В отдельных случаях возникают артриты и полиартриты. Тяжелая менингококкемия у взрослых часто сочетается с менингитом.
Менингококковый менингоэнцефалит характеризуется судорогами и нарушением сознания уже с первых дней болезни, нередко появляются зрительные или слуховые галлюцинации. Для него типичны ранние параличи и парезы.
Осложнения
Возможны специфические осложнения в раннем и позднем течении болезни. К ним относятся:
К неспецифическим осложнениям относят такие, как герпес, отит, пневмония, пиелонефрит и другие.
Диагноз менингококковой инфекции
Чтобы поставить правильный диагноз, необходимо изучить клиническую картину заболевания. Принимают во внимание также эпидемиологические данные, анамнез, результаты лабораторных исследований крови и цереброспинальной жидкости, взятой путем люмбальной пункции. При подозрении на менингококконосительство или менингококковый назофарингит проводят бактериологическое исследование слизи, которую собирают с задней стенки глотки. Используют также иммунологические методы.
Дифференциальный диагноз следует проводить с другими заболеваниями. Назофарингит дифференцируют с острыми вирусными инфекциями, ангиной, фарингитом. Смешанную форму менингококковой инфекции и менингококкемию сравнивают с другими инфекционными болезнями. Менингококковый менингит дифференцируют с гнойными менингитами другой этиологии.
Лечение менингококковой инфекции
При менингококковой инфекции необходима ранняя госпитализация в специализированные отделения инфекционной больницы. При развитии осложнений больных определяют в отделение реанимации. В случаях выраженной интоксикации, лихорадки назначают антибиотики. В тяжелых случаях проводят противошоковые мероприятия, дегидратационную и дезинтоксикационную, противосудорожную терапию. Назначают анальгетики, применяют кортикостероиды, оксигенотерапию, искусственную вентиляцию легких и другие средства. По показаниям используют витамины, ноотропные препараты и сердечные гликозиды. Выписка из стационара может быть произведена после исчезновения клинических симптомов, при наступлении выздоровления и отсутствии в бактериологических исследованиях слизи из зева и носа менингококков.
В большинстве случаев при своевременном лечении менингококковой инфекции прогноз благоприятен. По статистике летальные исходы возможны при таких осложнениях, как отек и набухание головного мозга, инфекционно-токсический шок. Остаточные явления встречаются у пациентов, лечение которых было начато только в поздние сроки заболевания. Могут быть функциональные нарушения нервно-психической деятельности. Пациентам, перенесшим менингококковую инфекцию показано амбулаторное наблюдение и долечивание у невролога.
Профилактика менингококковой инфекции
Важно вовремя поставить диагноз больным с разными видами менингококковой инфекции и госпитализировать их. Противоэпидемическими мерами является выявление носителей инфекции и проведение им санации носоглотки. Большое значение для профилактики имеет повышение иммунитета людей. За теми, кто был в контакте с больным, устанавливается медицинское наблюдение и проводится бактериологическое обследование. По показаниям осуществляется вакцинация комплексной полисахаридной вакциной против менингококков серологических групп А и С, иммунитет от которой сохраняется в течение 3-5 лет. Повторную иммунизацию при угрозе эпидемии можно проводить через три года.
Читайте также:


