Способы профилактики гематогенных инфекций
ПРОФИЛАКТИКА ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ
Роль микробной флоры в развитии хирургической
Инфекции.
Возбудителями хирургической инфекции являются гноеродные микробы - аэробы и анаэробы.
Для жизнедеятельности аэробов необходим кислород. Анаэробы, наоборот, живут и размножаются в бескислородной среде. Эти знания имеют практическое применение. Например, если воспалительный процесс в ране вызван анаэробом, то для обработки раны следует применить перманганат калия или перекись водорода, содержащие в своем составе молекулы кислорода.
К аэробам относятся:стафилококк (самый частый возбудитель хирургической инфекции),стрептококк,пневмококк и др.
К анаэробам принадлежат:палочка газовой гангрены, столбнячная палочка.
Эти возбудители вызывают специфическую или неспецифическую инфекцию, острую или хроническую по течению. Кишечная палочка вызывает гнилостную инфекцию и развивается как в присутствии кислорода, так и в его отсутствии.
Входные ворота гнойной инфекции
Необходимым условием проникновения возбудителя в организм является наличие входных ворот. Таковыми чаще всего являются повреждения кожи и слизистых. Ворота могут быть разного размера, от большой раны до места укуса или инъекции.
Входными воротами также могут быть протоки желез, по которым возбудитель попадает в ткань железы. Так может возникнуть мастит – воспаление молочной железы, или паротит – воспаление околоушной слюнной железы.
Пути проникновения инфекции в рану
Возбудитель может попасть в операционную рану экзогенным путем, т.е. из окружающей среды, или эндогенным - из воспалительного очага в самом организме (фурункул, гнойная миндалина, кариозный зуб).
1. Воздушный - через воздух;
2. Капельный - через жидкость, попавшую в рану;
3. Контактный - через предметы, соприкасающиеся с раной;
4. Имплантационный - через предметы, которые должны остаться в ране.
1. Гематогенный - с током крови;
2. Лимфогенный - с током лимфы.
Реакция организма на инфекцию
На внедрение возбудителя реагируют ткани в области входных ворот - это местная реакция, так и весь организм - это общая реакция.
Признаки местной реакции: гиперемия (покраснение);отек (припухлость);боль;местное повышение температуры;нарушение функции.
Признаки общей реакции: слабость, недомогание;головная боль,тошнота, рвота;повышение температуры тела, озноб;изменения в анализе крови.
Для борьбы с микробами в ране Листер предложил ряд мероприятий и назвал их антисептикой. Бергман избрал другой путь борьбы с инфекцией: предупреждение ее попадания в организм, и предложил другие мероприятия, называемые асептикой.
Антисептика заключается в борьбе с инфекцией уже попавшей в рану, поэтому является методом лечебным, а асептика - профилактическим.
АСЕПТИКА
Асептика - это комплекс мероприятий, обеспечивающих непопадание микробов в организм человека, в том числе в операционную рану. Для достижения этой цели используются:
организационные мероприятия (зоны особого режима),физические факторы (проветривание, уборка, УФО),химические средства (дезинфектанты, антисептики и др).
Зоны особого режима:операционная,реанимация,процедурный кабинет,
Работа в зоне особого режима имеет особенности: ограниченный допуск персонала,соблюдение формы одежды,выполнение асептических стандартов (уборка помещений).
Асептика обеспечивается дезинфекцией и стерилизацией.
Дезинфекция уничтожает только вегетативных форм патогенных и условно-патогенных микробов, а стерилизация – это полное уничтожение микробов и их спор в стерилизуемом материале. Предметы, которые будут соприкасаться с раной, должны быть стерильны.
Отвечает за соблюдение асептики - медицинская сестра. Она должна следить за соблюдением санитарно-противоэпидемического режима - СЭР.
СЭР - это комплекс организационных и санитарно-профилактических мероприятий, направленных на предупреждение внутрибольничной инфекции.
Методы стерилизации
Стерилизация осуществляется физическими методами (паровой, воздушный, в среде нагретых шариков) и химическим (химические вещества, газы). Паровой, воздушный и газовый методы требуют упаковки изделий в упаковочные материалы: двойная мягкая упаковка из бязи, пергамент, непропитанная мешочная бумага, мешочная влагопрочная бумага, упаковочная высокопрочная бумага, крепированная бумага).
Паровой метод требует использования стерилизационных коробок (биксов без фильтров и с фильтрами). Воздушный метод, а иногда паровой и газовый, допускает стерилизацию инструментов в открытом виде, то есть на лотках без упаковки. Паровой – в автоклаве, где достигается температура от 110° до 135° . Воздушный – в сухожаровом шкафу, где достигается температура от 160° до 180° .
Для стерилизации в среде нагретых стеклянных шариков применяются гласперленовые шариковые стерилизаторы, стерилизуют стоматологические изделия. Они находятся в стерилизаторах неупакованными. Режимы даются к конкретным стерилизаторам.
Химическая стерилизация – это вспомогательный метод, так как не позволяет стерилизовать изделия в упаковке, и после стерилизации изделия требуют промывания стерильным физраствором.
Газовый метод – окись этилена, пары формальдегида в этиловом спирте и др. требует разного температурного режима (от 18 до 80 градусов). Проводится метод в специальных стационарных стерилизаторах. На изделиях, стерилизуемых газовым способом, не должно быть влаги.
Методы профилактики экзогенной инфекции
Профилактика воздушной инфекции :
- влажная уборка помещений;
- проветривание (на 30% уменьшает количество микробов в воздухе);
- ношение спецодежды и сменной обуви персоналом;
Виды уборки операционной (приказ МЗ № 720):
- предварительная; делается до начала работы и заключается в протирании горизонтальных поверхностей и включении бактерицидной лампы для дезинфекции воздуха;
- текущая; проводится во время операции - с пола поднимается упавший шарик, салфетка, вытирается кровь;
- промежуточная; между операциями убирается весь использованный материал и протирается пол;
- окончательная; в конце дня моется пол и оборудование, проводится проветривание;
- генеральная; 1 раз в неделю моются стены, окна, оборудование, пол.
Влажная уборка проводится с дезинфектантом - это комплекс, состоящий из 6% перекиси водорода и 0,5% моющего средства или 1% раствора активированного хлорамина (с добавлением 10% аммиака). После уборки включается бактерицидная лампа на 2 часа.
Из современных средств, действие которых направлено против бактерий, вирусов, грибковых и туберкулезных возбудителей применяется хлорапин в таблетках или гранулах, из которых готовится рабочий раствор для обработки мебели, полов, посуды, выделений, медицинских изделий, сантехники и предметов ухода.
Амифлайн – спрей для дезинфекции небольших поверхностей, приборов и оборудования.
Лизафин и лизафин-специаль одновременно осуществляют предстерилизационную очистку и дезинфекцию изделий медицинского назначения. Они так же предназначены для помещений, сантехники, предметов ухода и проведения генеральной уборки.
Для профилактики воздушной инфекции в хирургических стационарах выделены операционные для плановых и экстренных, для чистых и гнойных операций, а в каждой операционной соблюдается порядок проведения операций: от менее инфицированной к более инфицированной. Строго соблюдаются зоны стерильности в оперблоке:
Зона абсолютной стерильности - это операционная, предоперационная и стерилизационная комната оперблока.
Зона строгого режима - это комната для надевания спецодежды, хранения наркозной аппаратуры и обработки инструментов.
Зона ограниченного режима - это комната хранение препаратов, инструментов, операционного белья, комнаты для персонала оперблока.
Зона общего режима - это кабинеты для заведующего отделением и старшей медицинской сестры.
Профилактика капельной инфекции :
- ношение масок в операционной и перевязочной. (Маска должна иметь не менее 4-х слоев марли размером 16 на 20 см.) В операционной применяются только стерильные маски! Они меняются после 3 часов использования. Одноразовые маски различных типов эффективны 1-3 часа;
- запрещение вести лишние разговоры во время операции и перевязки;
- запрещение находиться в операционной и перевязочной людям, больным ОРЗ и с гнойничковыми заболеваниями.
Профилактика контактной инфекции :
- хирургическая антисептика рук,
- стерилизация перевязочного материала и операционного белья,
ПРОФИЛАКТИКА ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ
Роль микробной флоры в развитии хирургической
Инфекции.
Возбудителями хирургической инфекции являются гноеродные микробы - аэробы и анаэробы.
Для жизнедеятельности аэробов необходим кислород. Анаэробы, наоборот, живут и размножаются в бескислородной среде. Эти знания имеют практическое применение. Например, если воспалительный процесс в ране вызван анаэробом, то для обработки раны следует применить перманганат калия или перекись водорода, содержащие в своем составе молекулы кислорода.
К аэробам относятся:стафилококк (самый частый возбудитель хирургической инфекции),стрептококк,пневмококк и др.
К анаэробам принадлежат:палочка газовой гангрены, столбнячная палочка.
Эти возбудители вызывают специфическую или неспецифическую инфекцию, острую или хроническую по течению. Кишечная палочка вызывает гнилостную инфекцию и развивается как в присутствии кислорода, так и в его отсутствии.
Входные ворота гнойной инфекции
Необходимым условием проникновения возбудителя в организм является наличие входных ворот. Таковыми чаще всего являются повреждения кожи и слизистых. Ворота могут быть разного размера, от большой раны до места укуса или инъекции.
Входными воротами также могут быть протоки желез, по которым возбудитель попадает в ткань железы. Так может возникнуть мастит – воспаление молочной железы, или паротит – воспаление околоушной слюнной железы.
Пути проникновения инфекции в рану
Возбудитель может попасть в операционную рану экзогенным путем, т.е. из окружающей среды, или эндогенным - из воспалительного очага в самом организме (фурункул, гнойная миндалина, кариозный зуб).
1. Воздушный - через воздух;
2. Капельный - через жидкость, попавшую в рану;
3. Контактный - через предметы, соприкасающиеся с раной;
4. Имплантационный - через предметы, которые должны остаться в ране.
1. Гематогенный - с током крови;
2. Лимфогенный - с током лимфы.
Реакция организма на инфекцию
На внедрение возбудителя реагируют ткани в области входных ворот - это местная реакция, так и весь организм - это общая реакция.
Признаки местной реакции: гиперемия (покраснение);отек (припухлость);боль;местное повышение температуры;нарушение функции.
Признаки общей реакции: слабость, недомогание;головная боль,тошнота, рвота;повышение температуры тела, озноб;изменения в анализе крови.
Для борьбы с микробами в ране Листер предложил ряд мероприятий и назвал их антисептикой. Бергман избрал другой путь борьбы с инфекцией: предупреждение ее попадания в организм, и предложил другие мероприятия, называемые асептикой.
Антисептика заключается в борьбе с инфекцией уже попавшей в рану, поэтому является методом лечебным, а асептика - профилактическим.
АСЕПТИКА
Асептика - это комплекс мероприятий, обеспечивающих непопадание микробов в организм человека, в том числе в операционную рану. Для достижения этой цели используются:
организационные мероприятия (зоны особого режима),физические факторы (проветривание, уборка, УФО),химические средства (дезинфектанты, антисептики и др).
Зоны особого режима:операционная,реанимация,процедурный кабинет,
Работа в зоне особого режима имеет особенности: ограниченный допуск персонала,соблюдение формы одежды,выполнение асептических стандартов (уборка помещений).
Асептика обеспечивается дезинфекцией и стерилизацией.
Дезинфекция уничтожает только вегетативных форм патогенных и условно-патогенных микробов, а стерилизация – это полное уничтожение микробов и их спор в стерилизуемом материале. Предметы, которые будут соприкасаться с раной, должны быть стерильны.
Отвечает за соблюдение асептики - медицинская сестра. Она должна следить за соблюдением санитарно-противоэпидемического режима - СЭР.
СЭР - это комплекс организационных и санитарно-профилактических мероприятий, направленных на предупреждение внутрибольничной инфекции.
Методы стерилизации
Стерилизация осуществляется физическими методами (паровой, воздушный, в среде нагретых шариков) и химическим (химические вещества, газы). Паровой, воздушный и газовый методы требуют упаковки изделий в упаковочные материалы: двойная мягкая упаковка из бязи, пергамент, непропитанная мешочная бумага, мешочная влагопрочная бумага, упаковочная высокопрочная бумага, крепированная бумага).
Паровой метод требует использования стерилизационных коробок (биксов без фильтров и с фильтрами). Воздушный метод, а иногда паровой и газовый, допускает стерилизацию инструментов в открытом виде, то есть на лотках без упаковки. Паровой – в автоклаве, где достигается температура от 110° до 135° . Воздушный – в сухожаровом шкафу, где достигается температура от 160° до 180° .
Для стерилизации в среде нагретых стеклянных шариков применяются гласперленовые шариковые стерилизаторы, стерилизуют стоматологические изделия. Они находятся в стерилизаторах неупакованными. Режимы даются к конкретным стерилизаторам.
Химическая стерилизация – это вспомогательный метод, так как не позволяет стерилизовать изделия в упаковке, и после стерилизации изделия требуют промывания стерильным физраствором.
Газовый метод – окись этилена, пары формальдегида в этиловом спирте и др. требует разного температурного режима (от 18 до 80 градусов). Проводится метод в специальных стационарных стерилизаторах. На изделиях, стерилизуемых газовым способом, не должно быть влаги.
Методы профилактики экзогенной инфекции
Профилактика воздушной инфекции :
- влажная уборка помещений;
- проветривание (на 30% уменьшает количество микробов в воздухе);
- ношение спецодежды и сменной обуви персоналом;
Виды уборки операционной (приказ МЗ № 720):
- предварительная; делается до начала работы и заключается в протирании горизонтальных поверхностей и включении бактерицидной лампы для дезинфекции воздуха;
- текущая; проводится во время операции - с пола поднимается упавший шарик, салфетка, вытирается кровь;
- промежуточная; между операциями убирается весь использованный материал и протирается пол;
- окончательная; в конце дня моется пол и оборудование, проводится проветривание;
- генеральная; 1 раз в неделю моются стены, окна, оборудование, пол.
Влажная уборка проводится с дезинфектантом - это комплекс, состоящий из 6% перекиси водорода и 0,5% моющего средства или 1% раствора активированного хлорамина (с добавлением 10% аммиака). После уборки включается бактерицидная лампа на 2 часа.
Из современных средств, действие которых направлено против бактерий, вирусов, грибковых и туберкулезных возбудителей применяется хлорапин в таблетках или гранулах, из которых готовится рабочий раствор для обработки мебели, полов, посуды, выделений, медицинских изделий, сантехники и предметов ухода.
Амифлайн – спрей для дезинфекции небольших поверхностей, приборов и оборудования.
Лизафин и лизафин-специаль одновременно осуществляют предстерилизационную очистку и дезинфекцию изделий медицинского назначения. Они так же предназначены для помещений, сантехники, предметов ухода и проведения генеральной уборки.
Для профилактики воздушной инфекции в хирургических стационарах выделены операционные для плановых и экстренных, для чистых и гнойных операций, а в каждой операционной соблюдается порядок проведения операций: от менее инфицированной к более инфицированной. Строго соблюдаются зоны стерильности в оперблоке:
Зона абсолютной стерильности - это операционная, предоперационная и стерилизационная комната оперблока.
Зона строгого режима - это комната для надевания спецодежды, хранения наркозной аппаратуры и обработки инструментов.
Зона ограниченного режима - это комната хранение препаратов, инструментов, операционного белья, комнаты для персонала оперблока.
Зона общего режима - это кабинеты для заведующего отделением и старшей медицинской сестры.
Профилактика капельной инфекции :
- ношение масок в операционной и перевязочной. (Маска должна иметь не менее 4-х слоев марли размером 16 на 20 см.) В операционной применяются только стерильные маски! Они меняются после 3 часов использования. Одноразовые маски различных типов эффективны 1-3 часа;
- запрещение вести лишние разговоры во время операции и перевязки;
- запрещение находиться в операционной и перевязочной людям, больным ОРЗ и с гнойничковыми заболеваниями.
Профилактика контактной инфекции :
- хирургическая антисептика рук,
- стерилизация перевязочного материала и операционного белья,
Абсцесс (патогенез, клиника, лечение).
Это ограниченное скопление гноя в тканях и различных органах. Может возникнуть
при остром воспалении кожи, подкожной клетчатки (фурункул, карбункул), лимфатических сосудов, узлов, при ссадинах, ранениях, инъекциях, при септикопиемии.
Локализоваться могут как в мягких тканях, так и во внутренних органах (печень, легкие, селезенка, вещество мозга и т.д.) и полостях тела (плевральная, брюшная).
Абсцесс развивается или в уже погибших тканях (травма) или в живых, подвергшихся большому микробному обсеменению. По течению абсцесс может быть острым и хроническим.
В начале ограниченный участок ткани инфильтрируется экссудатом и лейкоцитами. Под влиянием ферментов лейкоцитов, ткань расплавляется, образуется полость, заполненная гнойным экссудатом.
Стенки абсцесса сначала выстилаются гнойно-фибринозными наложениями и некро-тизированными тканями. Потом по периферии развивается зона демаркационного воспале-ния, этот инфильтрат является основой развития пиогенной мембраны, образующей стенку абсцесса. Это образование представляет собой грануляционную ткань. Со временем слой этой грануляционной ткани, обращенный в сторону тканей созревает и превращается в со-единительную ткань. Поэтому в хронических абсцессах пиогенная мембрана представляет собой два слоя: внутренний - грануляционную ткань и наружный - зрелую соединительную ткань.
Абсцесс обычно опорожняется наружу или в полый орган, что приводит к самоизле-чению. При нарушении грануляционного вала вокруг может произойти генерализация ин-
Установленный диагноз является показанием к вскрытию абсцесса. Вскрытие производят широко, выбирая кратчайший анатомический доступ. Если имеется многокамерный абсцесс, то камеры его объединяют в одну. Производят дренирование абс-цесса по общепринятым методикам. Рану после вскрытия ведут по законам гнойной хирургии.
Источники инфекции могут быть экзогенными и эндогенными. Основным источником экзогенной инфекции является окружающая больного внешняя среда. Патогенные микроорганизмы могут передаваться от больного человека, от бациллоносителей, от животных. Они попадают во внешнюю среду с гноем, слизью, слюной, мокротой и другими выделениями человека, а из внешней среды в рану через воздух, через руки медицинского персонала, через окружающие предметы, недостаточно обработанные материалы и инструменты, которые соприкасаются с раной или остаются в тканях больного (шовный и пластический материал, катетеры, сосудистые шунты, протезы и т. п.).

Рис. 1. Основные источники и пути распространения экзогенной хирургической инфекции.
Различают воздушный путь распространения микроорганизмов, когда они проникают в организм больного через воздух, но чаще через воздух содержащий капельки жидкости, например при чихании. Такой путь распространения инфекции называется воздушно-капельным.
Контактный путь распространения инфекции - попадание микроорганизмов в рану при соприкосновении с бактериально загрязненными предметами.
Контакт может быть прямым - от источника к хозяину и косвенным – через предметы: катетеры, хирургический инструментарий, эндоскопическую и дыхательную аппаратуру, постельное белье, перевязочные материалы, поверхности кранов и другие предметы ухода и обслуживания.
Особую опасность представляет заражение раны возбудителями столбняка или газовой гангрены. Эти микроорганизмы, попадающие во внешнюю среду с испражнениями животных, способны длительное время существовать в земле в виде спор. При попадании в рану в результате случайной травмы они могут вызвать тяжелый инфекционный процесс.
Трансмиссионный путь передачи инфекции:
1)заражение через введенное лекарственное вещество, при переливании крови и других трансфузионных средств, через пищу, воду;
2) заражение через живого переносчика.
Опасность трансмиссионной инфекции в последние годы резко возросла. Это объясняется всё более широким применением трансфузионной терапии, особенно в отделениях реанимации и интенсивной терапии, что позволило сохранять жизнь крайне тяжелым больным, но увеличило опасность распространения инфекции, например, возможность заражения вирусом СПИДа, гепатита при переливании крови т.п. В последние годы отмечается значительный рост нозокомиальной (внутрибольничной) инфекции, в возникновении и распространении которой трансмиссионный путь играет не последнюю роль. В настоящее время недооценивать трансмиссионный путь распространения инфекции опасно как для больного, так и для медицинского персонала.
Оставление в тканях и органах больного бактериально загрязненных предметов: шовного материала, катетеров, протезов и т. п. называется имплантационным инфицированием.
Эндогенная инфекция развивается при наличии очага инфекции в организме самого больного, например, при заболеваниях кожи, зубов, миндалин и т. п.. В таком случае инфекция может распространяться по лимфатическим путям (лимфогенно), с током крови (гематогенно), а также при контакте с воспаленным органом во время операции. Инфицирование раны возможно и при вскрытии во время операции полых органов, содержимое которых попадает в рану.
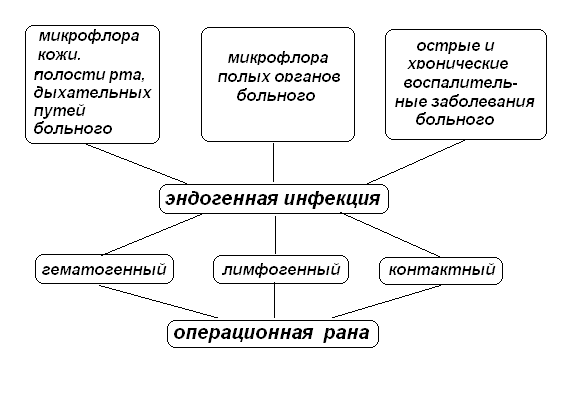
Рис. 2. Источники и пути распространения эндогенной инфекции.
Предупреждение инфицирования раны и уничтожение инфекции, как в ране, так и в организме в целом - главный принцип хирургии, который решается методами антисептики и асептики.
№26. Кровотечение в ткани (причины, клиника, лечение)
Источниками возбудителей инфекции являются места обитания и размножения патогенных микробов. По отношению к организму больного различают экзогенные и эндогенные источники. Экзогенные находятся вне организма, т.е. микробы попадают в организм (или рану) из внешней среды. Эндогенные источники находятся внутри организма, и микробы распространяются по внутренним путям.
Механизмы и закономерности экзогенной передачи микробов изучает наука эпидемиология. Согласно ее основам, существуют четыре пути передачи возбудителей инфекции: алиментарный, воздушный, контактный, трансмиссивный и вертикальный.
Алиментарным (фекально-оральным) путем передаются, как правило, кишечные инфекции, не входящие в сферу деятельности хирургов. В то же время некоторые кишечные инфекции могут приводить к осложнениям, требующим хирургического течения (перфорация язвы кишечника при брюшном тифе).
Воздушный путь инфицирования заключается в переносе микробов с пылью (воздушно-пылевой), или брызгами слюны при кашле и чихании, гноя и т.п. (воздушно-капельный). Этот путь имеет большое значение в хирургии для прямого и опосредованного (при оседании брызг и пыли на операционных инструментах и перевязочном материале) инфицрования операционных ран.
Контактный путь передачи осуществляется при прикосновении к ране инфицированного предмета (инструмент, руки, перевязочный материал, инородные тела). Разновидностью контактного инфицирования, встречающейся преимущественно в хирургии, является имплантационный путь инфицирования, реализующийся при помещении в ткани нестерильных или инфицированных в процессе операции инородных тел (шовные нити, протезы сосудов, связок и суставов).
Трансмиссивный путь передачи возбудителей инфекции заключается в распространении микробов с какой-либо биологической средой больного или бактерионосителя (кровь, плазма), попадающей непосредственно во внутренние среды восприимчивого организма. В качестве передатчика могут выступать кровососущие насекомые (малярия) или препараты крови (вирусный гепатит, ВИЧ, сифилис). Этот путь инфицирования особенно важен для хирургии, поскольку персонал постоянно работает в контакте с потенциально инфицированными биологическими средами (кровь, раневое отделяемое, гной и пр.) и чаще, чем в других областях медицины используется переливание крови и ее препаратов.
Вертикальный путь распространения инфекции - это передача возбудителя от матери плоду. В настоящее время вопрос наиболее актуален для таких заболеваний как ВИЧ-инфекция и вирусные гепатиты.
Источниками эндогенного инфицирования являются очаги острых и хронических инфекционных процессов и сапрофитная флора кишечника, полости рта, дыхательных путей. Различают три пути эндогенного распространения: контактный, гематогенный и лимфогенный.
Контактный путь реализуется при нарушении анатомической целостности органа или области, где находится источник возбудителей инфекции - расплавление гноем фасциальных перегородок, прободение стенки желчного пузыря или червеобразного отростка при их воспалении, вскрытие во время операции гнойной полости или просвета кишечника.
Лимфогенный и гематогенный пути распространения инфекции реализуются путем попадания микробов из первичного септического очага в кровь или лимфу. При сохраненной реактивности организма микробы в этих средах погибают, но при поражении иммунитета или массивном поступлении в кровь или лимфу высокопатогенных микробов, возможно, их распространение по организму с образование вторичных септических очагов.
В 70-80-е годы ХХ века в эпидемиологии появилось новое понятие – внутрибольничная (госпитальная, нозокомиальная) инфекция. Этим термином стали обозначать инфекционные заболевания и осложнения вызываемые высокопатогенными штаммами микроорганизмов, циркулирующими внутри лечебных учреждений и практически не встречающиеся за их пределами. Эти штаммы сформировались в результате отбора наиболее приспособленных (т.е.вирулентных), антибиотикорезистентных микробов, передающихся от больных персоналу и наоборот. В первую очередь к ним были отнесены микроорганизмы легко выявляемые при стандартных аэробных посевах: золотистый стафилококк, кишечная палочка, синегнойная палочка, протей. В последние годы было выяснено, что их числу необходимо добавить большое количество анаэробов (бактероиды, пептококки) и грибов. Согласно определению ВОЗ внутрибольничные случаи заражения вирусным гепатитом и ВИЧ так же следует рассматривать как внутрибольничную инфекцию.
Резервуарами госпитальных инфекций являются:
Кожа. У 10—20% (иногда до 40%) персонала и больных, находящихся в больнице, на коже обнаруживаются стафилококки. У 30% родильниц уже на пятый день после родов кожные покровы заселены стафилококками. Кишечная палочка была выявлена у 13—21% больных и у б—9% персонала.
Волосы. Путем фаготипирования удалось установить, что при возникновении послеоперационных раневых инфекций волосы чаще бывают резервуаром стафилококков, чем носоглотка и кожа.
Постель больного. Согласно результатам бактериологических исследований с постельных принадлежностей более чем в 90% случаев высеваются патогенные микробы. Необходима регулярная, своевременная смена постельных принадлежностей (см. ниже); дезинфекция (сухожаровая обработка) матрасов и подушек после каждого использования; применение матрасов из негигроскопичных материалов.
Спецодежда медперсонала. До 80% выявляется золотистый стафилококк. Спецодежду необходимо менять не реже 2-3 раз в неделю. Стирка спецодежды должна происходить с учетом необходимости ее дезинфекции. В экономически развитых странах запрещена стирка спецодежды на дому.
Полость рта. Среди больных число носителей стафилококков в глотке может достигать 65%.
Кишечник. В фекалиях больных, находящихся в медицинских учреждениях, прежде всего обнаруживают энтеровирусы, сальмонеллы, энтеропатогенную кишечную палочку, грибы рода кандида. Синегнойная палочка выделяется у здоровых людей в 1—3% случаев.
Согласно современным представлениям основным путем передачи возбудителей внутрибольничных инфекций является контактный (ранее считалось – воздушный). Специфических методов профилактики и борьбы с внутрибольничными инфекциями не существует. Тем не менее, выявленные факторы риска позволяют оптимизировать профилактические мероприятия.
В хирургии в ⅓ случаев их развитие связано с использованием инвазивных процедур в диагностических или лечебных целях (Фроленко С.И., 2001).
Риск внутрибольничной инфекции растет прямо пропорционально длительности нахождения пациента в стационаре. Особенно это касается больных с гнойно-септическими заболеваниями.
Развитию внутрибольничных инфекций способствует длительное пребывание больных на постельном режиме, ограничение двигательной активности.
Селекция антибиотикоустойчивых штаммов происходит особенно быстро при бесконтрольном применении антимикробных препаратов.
В большинстве экономически развитых стран, а в последние годы и в некоторых лечебных учреждениях нашей страны ведется постоянный бактериологический мониторинг возбудителей внутрибольничной инфекции. При наличии показаний (расширенные операции, ослабленные больные и пр.) с профилактической целью назначаются антимикробные препараты, к которым чувствительны выявленные на текущий момент возбудители внутрибольничных инфекций (Страчунский Л.С., 2000).
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


