Слюнные железы при лихорадке
Изменения в организме, возникающие при лихорадке - раздел Философия, Патология Лихорадка Всегда Является Симптомом Какого-Либо Заболевания, Поэтому Возникаю.
Лихорадка всегда является симптомом какого-либо заболевания, поэтому возникающие при этом изменения в органах и системах будут, прежде всего, проявлением основного заболевания.
Центральная нервная система. На фоне лихорадки у животных происходит торможение условных рефлексов. У детей младшего возраста, имеющих по данным ЭЭГ высокую судорожную готовность, могут возникать судороги. Наиболее частыми жалобами у лихорадящих больных являются головная боль, сонливость, разбитость, апатия, гиперестезия. Заболевания, сопровождающиеся лихорадкой, могут протекать как с явлениями угнетения высшей нервной деятельности, так и ее активации. Могут возникать бред и галлюцинации.
Сердечно-сосудистая система. Повышение температуры на 1°С сопровождается обычно учащением сердцебиения на 8—10 ударов в 1 мин, которое обусловлено повышением тонуса симпатического отдела вегетативной нервной системы и прямым действием нагретой крови на синусовый узел сердца. Артериальное давление в начале лихорадки несколько повышено за счет спазма периферических сосудов. Приток крови к внутренним органам увеличивается за счет ограничения периферического кровообращения. На этом, в частности, основана пиротерапия почечной гипертонии. В период критического падения температуры давление может резко снизиться из-за ослабления тонуса сосудов.
Тахикардия при лихорадке бывает не всегда, при некоторых заболеваниях (брюшной тиф и др.) на фоне высокой температуры отмечается брадикардия. Эти заболевания сопровождаются выраженной интоксикацией, и система гемодинамики реагирует на действие экзо- и эндотоксинов в большей степени, чем на высокую температуру.
Система дыхания. В первой стадии лихорадки частота дыхания незначительно снижается (для уменьшения потерь тепла с выдыхаемым воздухом). Во второй стадии частота дыхания увеличивается, иногда в два- три раза, но легочная вентиляция при этом практически не изменяется, так как глубина дыхания уменьшается. Отмечено, что повышение температуры головного мозга вызывает учащенное дыхание (тахипноэ). Вместе с тем, потребление кислорода тканями мозга в диапазоне изменений температуры 38-42°С нарастает незначительно.
Система пищеварения. Одной из постоянных жалоб больных с лихорадочными заболеваниями является потеря аппетита. Снижается секреторная деятельность всех пищеварительных желез (слюнных, желудочных, кишечных), что связано как с действием интерлейкина-1, так и с активацией симпатической и угнетением парасимпатической нервной системы. Отмечаются также двигательные расстройства желудка и кишечника (гипомоторика).
Изменение обмена веществ. Специфичным для лихорадки, как таковой, следует считать активацию окислительных процессов. Наблюдается повышение основного обмена. На каждый 1°С повышения температуры основной обмен увеличивается на 10-12 %.
Введение пирогенных веществ людям и животным не вызывает нарушений белкового обмена. В то же время при заболеваниях, сопровождающихся лихорадкой, часто обнаруживается отрицательный азотистый баланс - увеличивается выделение с мочой азотистых продуктов обмена, в частности мочевины и мочевой кислоты. Причиной распада белка при ряде инфекционных заболеваний является интоксикация, дегенеративные и воспалительные изменения в тканях, а также сопутствующее голодание из-за пониженного аппетита и ухудшения усвоения пищи.
Изменения в углеводном и жировом обмене происходят, прежде всего, за счет активации гипоталамо-гипофизарно-надпочечниковой системы. В печени активируется гликогенолиз и глюконеогенез, снижаются запасы гликогена, в крови отмечается гипергликемия. При уменьшении углеводных резервов отмечается усиленное использование жиров для теплопродукции. При истощении в печени запасов гликогена окисление жира идет не до конечных продуктов, накапливаются кетоновые тела, с мочой выделяется ацетон - ацетонурия. Последняя наблюдается лишь в случаях нарушенного питания больного, когда голодание способствует мобилизации жира из жировых депо.
Лихорадка часто сопровождается изменением водно-электролитного обмена. В первой стадии усиление почечного кровотока, вследствие активации симпатической нервной системы, сопровождается увеличением диуреза. Во второй стадии диурез снижается, происходит задержка воды в ряде органов, мышцах и воспалительных очагах. В связи с повышенной секрецией альдостерона ограничивается выведение из организма ионов натрия. Вместе с натрием задерживаются ионы хлора. В третьей стадии лихорадки диурез повышается, увеличивается секреция воды потовыми железами, с мочой и потом выделяется значительное количество хлорида натрия, что, в конечном итоге, может приводить к развитию значительной гипогидратации и гемоконцентрации (сгущение крови).
Заболевания слюнных желез у детей в большинство случаев имеют инфекционную природу, развиваются остро и проходят самостоятельно. Тем не менее, некоторые заболевания заслуживают отдельного рассмотрения.
а) Сбор анамнеза. Обычно пациента беспокоит увеличение одной или нескольких слюнных желез. Отмечается скорость развития симптомов, внезапное или постепенное проявление; наличие боли; чем провоцируется развитие симптомов (например, боль при приеме пищи) и т.п.
Необходимо уточнить в анамнезе наличие царапин или укусов животных, недавних стоматологических манипуляций, любых других заболеваний. Документируются все жалобы общего характера (лихорадка, недомогание, ознобы). Также необходимо провести полный детальный осмотр, обращать внимание на наличие сопутствующих системных заболеваний (в первую очередь иммунодефицитных состояний).
б) Осмотр ребенка с признаками болезни слюнной железы. Определяется выраженность и характер увеличения слюнных желез, наличие гиперемии, изменения цвета кожи над пораженной железой. Пальпацию необходимо проводить бимануально, это поможет дифференцировать диффузно увеличенную железу от новообразования в толще ее паренхимы или от расположенного рядом образования (увеличенного лимфоузла, кисты жаберной щели). Все дополнительные образования должны быть тщательно описаны (плотность, наличие флюктуации, болезненность, смещаемость).
При осмотре полости рта необходимо обратить внимание на количество, консистенцию и внешний вид слюны (скудная, чистая, гнойная). Выводные протоки пальпируются для исключения наличия конкрементов.
Диагностика. При подозрении на инфекционную природу заболевания рассчитывается количество лейкоцитов крови и лейкоцитарная формула. Также диагностически ценными могут оказаться другие неспецифические маркеры воспаления (С-реактивный белок, СОЭ). При необходимости определяются содержание вирусов (Эпштейн-Барр, ВИЧ, вирус эпидемического паротита), выполняются специфические бактериальные пробы (титры Bartonella henselae, туберкулиновая проба). Слюна отправляется на посев (на предмет как аэробных, так и анаэробных культур).
Для визуализации слюнных желез чаще всего используются УЗИ, рентгенография, КТ и МРТ. Более инвазивные процедуры, например, сиалография, во время которой пациенту в проток слюнной железы вводится контрастный препарат, используются редко. УЗИ используется для проведения дифференциального диагноза между солидными и кистозными образованиями, для определения расположения образования по отношению к слюнной железе (вне или внутри паренхимы), а также для контроля тонкоигольной биопсии. Преимуществами УЗИ являются отсутствие ионизирующего излучения, возможность выполнять исследование без медикаментозной седации.
Рентгенография полезна для диагностики рентгеноконтрастных конкрементов протоков слюнных желез (80% камней поднижнечелюстной, 20% околоушной железы). КТ и МРТ позволяют оценить расположение новообразования по отношению к окружающим тканям. МРТ позволяет лучше визуализировать мягкие ткани, но из-за более длительного времени проведения исследования чаще требуется медикаментозная седация (у маленьких детей и младенцев иногда даже приходится прибегать к общей анестезии).
Необходимость выполнения тонкоигольной биопсии слюнных желез спорна, но с ее помощью возможно дифференцировать доброкачественную опухоль от злокачественной вплоть до 93% случаев. Также биопсия позволяет определить гистологическую структуры тканей (ткань слюнной железы, окружающие мягкие ткани, лимфоузел). У маленьких детей биопсия выполняется под седацией или общей анестезией.
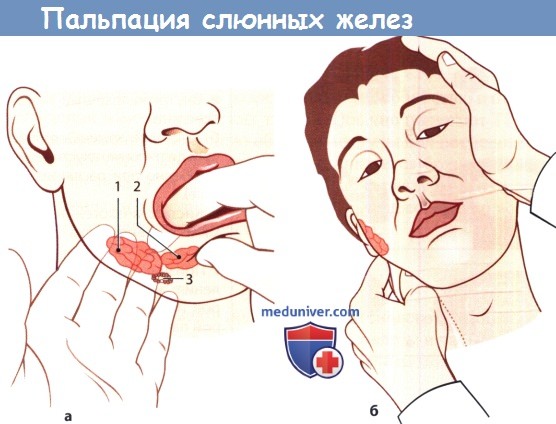
а Бимануальная пальпация поднижнечелюстной (1) и подъязычной (2) железы и перигландулярного лимфатического узла или камня (3) в поднижнечелюстном протоке.
б Техника пальпации ретромандибулярной части околоушной железы. Голову пациента наклоняют, чтобы ослабить натяжение шейной фасции.
е) Инфекционное воспаление слюнной железы (сиалоаденит):
1. Острый бактериальный сиалоаденит. Большая часть случаев инфекционного сиалоаденита имеет бактериальную природу. Пораженная железа увеличена в размерах, болезненна, пациентов также беспокоят общие симптомы инфекции. При массаже железы из ее протока поступает гнойное отделяемое. Околоушная железа поражается чаще поднижнечелюстной.
Предполагается, что слюна, производимая поднижнечелюстной железой вследствие своего слизистого характера обладает большими антибактериальными свойствами, чем серозная слюна околоушной железы. Вне зависимости от пораженной железы, инфекционный процесс возникает вследствие застоя слюны, причиной которой могут являться конкременты, дегидратация, сдавление протока извне. Слюна посылается на посев и окрашивание по Граму. Наиболее часто высеваются Staphylococcus aureus и Streptococcus viridans. Для лечения используются защищенные пенициллины (амоксициллин с клавулановой кислотой), массаж железы, теплые компрессы, обильное питье, а также вещества, способствующие слюноотделению (кислые леденцы, лимонный сок).
Если лихорадка и боль сохраняются на фоне антибактериальной терапии, необходимо заподозрить формирование абсцесса внутри железы. Для диагностики используется КТ или УЗИ. Вскрытие абсцесса проводится под наркозом.
2. Хронический бактериальный сиалоаденит. Несколько бактериальных возбудителей, способных образовывать гранулемы, могут поражать лимфоузлы, расположенные около или в толще слюнных желез. Туберкулезное поражение часто сопровождается лимфоаденопатией со стороны прикорневых и медиастинальных лимфоузлов, для диагностики также используется туберкулиновая проба. Лечение проводится системными противотуберкулезными препаратами. У детей атипичная микобактериальная инфекция встречается достаточно часто, наиболее часто поражаются органы головы и шеи.
Подозрение на микобактериальную инфекцию должно возникнуть в том случае, если кожа над пораженным участком приобретает синюшный оттенок. Наиболее часто возбудителем является Mycobacterium avium. Туберкулиновая проба слабоположительная. Для получения положительного результата посева может потребоваться больше времени. Диагноз часто ставится на основе клинических данных и анализа возбудителя. Поскольку системная антибактериальная терапия чаще всего оказывается неэффективной, проводится хирургическое удаление пораженной ткани.
Болезнь кошачьей царапины (доброкачественный вирусный лимфаденит), вызываемая Bartonella henselae, может привести к хроническому увеличению лимфоузлов, расположенных около или в толще околоушной слюнной железы, имитируя новообразование. При детальном расспросе пациент может вспомнить о царапине или укусе животного. Результаты тонкоигольной биопсии серебрятся по Вартину-Старри, в результате чего определяются характерные не кислотостойкие грамотрицательные бациллы. Лечение симптоматическое. Для ускорения выздоровления могут использоваться макролиды.
3. Вирусный сиалоаденит. Одной из причин сиалоаденита может быть эпидемический паротит, вызываемый парамиксовирусом. В последние годы из-за распространения вакцинации заболеваемость резко снизилась. За продромальным периодом (лихорадка, недомогание, симптомы ОРЗ) развивается болезненное, диффузное увеличение в размерах больших слюнных желез. Возможно также развитие воспаления мозговых оболочек, яичек, яичников, поджелудочной железы. Диагноз ставится после определения титра вируса. Лечение поддерживающее. К осложнениям относится нейросенсорная тугоухость, а также бесплодие вследствие орхита или оофорита.
Причиной хронического увеличения слюнных желез может стать ВИЧ-инфекция. Чаще всего в толще околоушной слюнной железы образуются лимфоэпителиальные кисты. Нередко первым проявлением заболевания является диффузное увеличение объема желез вследствие лимфоидной гиперплазии. Лечение при кистах консервативное, возможна их пункция при наличии косметического дефекта или иных неудобств. Паротидэктомия не рекомендуется из-за риска повреждения лицевого нерва.
Сиалоаденит может быть частью симптомокомплекса инфекционного мононуклеоза (вызываемого вирусом Эпштейна-Барр), который также характеризуется болью в горле, задней шейной лимфоаденопатией, возможно гепатоспленомегалией.
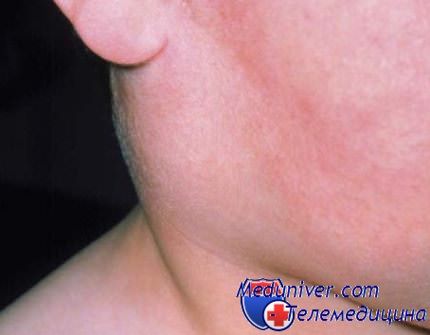
Свинка у ребенка - эпидемический паротит
ж) Обструктивные заболевания слюнных желез. Слюнные конкременты или сиалолиты представляют собой отложения солей кальция вокруг органического матрикса. В 10% случаев поражается околоушная железа, в 90% — поднижнечелюстная. Повышенная частота встречаемости сиалолитов поднижнечелюстной железы объясняется двумя факторами: во-первых, ее слюна имеет щелочной pH и более вязкий характер, во-вторых, транспорт слюны по вартонову протоку осуществляется против силы тяжести. Конкременты нарушают отток слюны из железы, вызывая боль и периодическое увеличение слюнной железы в размерах часто наблюдается во время приема пищи. Сиалоаденит часто развивается вследствие застоя слюны.
При пальпации протока поднижнечелюстной железы камни определяются по его ходу или в области выводного соустья. Конкременты околоушной железы пропальпировать сложнее. На простых рентгенограммах или КТ без контраста визуализируются только рентгеноконтрастные конкременты (80% камней поднижнечелюстной, 20% околоушной желез). Если конкремент расположен рядом с выводным соустьем протока, его можно или продавить наружу, или достать через небольшой внутриротовой разрез. При расположении конкрементов в толще железы требуется либо резекция поднижнечелюстной слюнной железы, либо поверхностная паротидэктомия.
Рецидивирующий сиалоаденит может вести к хроническому воспалению железы с нарушением ее архитектоники. Возможно формирование стриктур, нарушающих отток от железы. Через какое-то время проксимальный конец протока расширяется (сиалэктаз), вызывая хроническое увеличение железы.
з) Врожденные образования слюнных желез. В слюнных железах могут локализоваться различные врожденные кисты. Дермоидные кисты чаще всего возникают в околоушной слюнной железе, для предотвращения рецидивов необходимо полное удаление. Также в области околоушной слюнной железы могут локализоваться пороки развития первой жаберной щели. Аномалия I типа по Work представляет собой дупликатуру мембранозной части наружного слухового прохода, II типа — дупликатуру мембранозной и хрящевой частей. Обычно они располагаются кзади и книзу от угла нижней челюсти, часто прилежат к лицевому нерву. У младенцев иногда встречаются врожденные ретенционные кисты. Обычно они регрессируют самостоятельно, требуется лишь динамическое наблюдение.
и) Новообразования слюнных желез у детей:
1. Сосудистая опухоль слюнной железы. В отличие от взрослых, наиболее часто встречающимися опухолями у детей являются сосудистые опухоли, из них наиболее распространены гемангиомы. Они возникают практически сразу после рождения, обычно за периодом роста и пролиферации на протяжении от нескольких месяцев до года следует период инволюции, который может длиться неопределенно долго. Поскольку в большинстве случаев гемангиомы регрессируют самостоятельно, требуется лишь динамическое наблюдение, целью которого является недопущение развития осложнений.
К возможным осложнениям относится изъязвление, кровотечения, функциональные нарушения, инфицирование, неполная инволюция с остаточным косметическим дефектом, а также быстрый рост в рамках синдрома Казабаха-Меррит (коагулопатия потребления, развивающаяся вследствие захвата тромбоцитов опухолью). Лечение варьирует от консервативных методов (пропранолол, кортикостероиды) до более инвазивных (лазерная абляция, хирургическое удаление).
Лимфатические мальформации, называемые также лимфангиомы, представляют собой сжимаемые новоообразования, состоящие из деформированных, расширенных лимфатических протоков. В зависимости от размеров кистозного расширения они подразделяются на макрокистозные, микрокистозные или смешанные. Они могут увеличиваться до больших размеров, вызывая сдавление дыхательных путей. Излечение достигается путем полного удаления. В последние годы также набирает популярность использование склерозирующих агентов, например, ОК-432, особенно в случае ма-крокистозных лимфангиом.
Наконец, сосудистые мальформации могут возникать в толще слюнных желез. В отличие от гемангиом, они постепенно растут по мере взросления ребенка. Спонтанной инволюции не наблюдается.
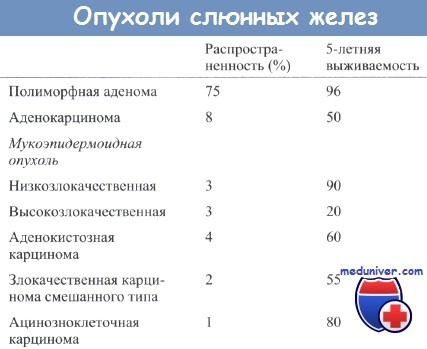
2. Доброкачественные опухоли слюнной железы. Наиболее частой доброкачественной опухолью слюнных желез у детей является плеоморфная аденома. У взрослых она представляет собой медленнорастущую, плотную опухоль. Для постановки диагноза достаточно тонкоигольной биопсии. Методом хирургического лечения является поверхностная паротидэктомия.
3. Злокачественные опухоли слюнной железы. У детей наиболее часто встречается мукоэпидермоидный рак. В зависимости от гистологического строения подразделяется на высоко- низкодифференцированный. Стадии аналогичны таковым у взрослых. Высокодифференцированные опухоли успешно излечиваются после полного хирургического удаления с захватом части здоровых тканей железы. Низкодифференцированные опухоли требуют полной паротидэктомии, диссекции лимфоузлов шеи и, возможно, лучевой терапии. В обоих случаях следует пытаться сохранить лицевой нерв, если только он не находится в толще опухоли.
Вторым по частоте встречаемости является ацинарный рак. Чаще всего опухоли являются высокодифференцированными, лечение аналогично таковому при высокодифференцированном мукоэпидермоидном раке: полное удаление с попыткой сохранения лицевого нерва.
к) Сиалорея у ребенка. Сиалорею, избыточную продукцию слюнных желез, необходимо отличать от птиализма (гиперсаливации). В основе птиализма обычно лежит сразу несколько факторов: как избыточная продукция слюны, так и нарушение ее оттока (чаще всего в результате дисфагии). Лечение обычно консервативное логопедическое, направленное на коррекцию акта глотания. В качестве фармакотерапии используются скополамин и гликопирролат.
Хирургическое лечение используется только при неэффективности консервативного. Применяются инъекции бутулотоксина А в толщу слюнной железы под контролем УЗИ, резекция поднижнечелюстной слюнной железы, изменение хода вартонова протока, интраоральное лигирование выводных протоков слюнных желез, резекция барабанной струны.
л) Ключевые моменты:
• Большинство заболеваний слюнных желез у детей имеют инфекционную или обструктивную природу. Но злокачественные новообразования слюнных желез у детей встречаются чаще, чем у взрослых.
Лихорадка в своем развитии проходит три стадии. В первой стадии лихорадки — отмечается повышение температуры тела; во второй стадии — температура тела держится на высоких цифрах; в третьей стадии температура снижается. В первой стадии лихорадки наблюдается ограничение теплоотдачи, на что указывает сужение кровеносных сосудов кожи и в связи с этим ограничение кровотока, понижение температуры кожи, уменьшение или прекращение потоотделения. Одновременно с этим возрастает теплообразование, увеличивается газообмен. Обычно эти явления сопровождаются общим недомоганием, ознобом, тянущими болями в мышцах, головной болью. С прекращением подъема температуры тела и переходом лихорадки во вторую стадию теплоотдача возрастает и уравновешивается с теплопродукцией на новом уровне. Кровообращение в коже становится интенсивным, бледность кожи сменяется гиперемией, температура кожи повышается. Чувство холода и озноб проходят, усиливается потоотделение. Третья стадия лихорадки характеризуется преобладанием теплоотдачи над теплопродукцией. Кровеносные сосуды кожи продолжают расширяться, потоотделение усиливается.
Биологическое значение лихорадки. Изменение функции слюнных желез при лихорадке
Биологическое значение лихорадки
При инфекционных заболеваниях повышение температуры тела поддерживает выздоровление двумя путями: 1. тормозится передвижение и размножение микроорганизмов и 2. иммунные процессы макроорганизма протекают значительно быстрее. Патогенные микроорганизмы, которые проникли в организм человека, скорее распознаются и эффективнее нейтрализуются, нежели при нормальной температуре.
Обычно отек слюнных желез ассоциируется с эпидемическим паротитом (свинкой), возникающий примерно в 30% - 40% случаях эпидемического паротита. Он обычно начинается примерно через 48 часов после возникновения других симптомов, таких как лихорадка и головная боль.Бактериальные инфекции обычно вызывают односторонний отек слюнных желез . Другие симптомы, такие как лихорадка и боль, сопровождают отек. Бактерии, это, как правило, те, что обычно находятся в полости рта, а также бактерии стафилококка. Эти бактерии наиболее часто влияют на отек околоушной железы. Обезвоживание и недоедание увеличивают риск заражения бактериальной инфекцией.
Понятие о пиротерапии. Патофизиологическое обоснование применения пиротерапии в стоматологии.
Пиротерапия — метод лечения различных заболеваний с помощью искусственного повышения температуры тела человека, или искусственного вызывания гипертермии.
Этиология и патогенез основных типов гипоксии. Срочные и долговременные адаптивные реакции при гипоксии; их механизмы.
ГИПОКСИЯ - состояние, возникающее в результате недостаточного обеспечения тканей организма кислородом и /или нарушения его усвоения в ходе биологического окисления.
Виды гипоксии
Гипоксическая, или экзогенная, гипоксия развивается при снижении парциального давления кислорода во вдыхаемом воздухе. Наиболее типичным примером гипоксической гипоксии может служить горная болезнь. Ее проявления находятся в зависимости от высоты подъема. В эксперименте гипоксическая гипоксия моделируется при помощи барокамеры, а также с использованием дыхательных смесей, бедных кислородом.
Дыхательная, или респираторная, гипоксия возникает в результате нарушения внешнего дыхания, в частности нарушения легочной вентиляции, кровоснабжения легких или диффузии в них кислорода, при которых нарушается оксигенация артериальной крови (см. раздел XX — "Патологическая физиология внешнего дыхания").
Кровяная, или гемическая, гипоксия возникает в связи с нарушениями в системе крови, в частности с уменьшением ее кислородной емкости. Гемическая гипоксия подразделяется наанемическую и гипоксию вследствие инактивации гемоглобина. Анемия как причина гипоксии описана в разделе XVIII
Тканевая гипоксия — нарушения в системе утилизации кислорода. При этом виде гипоксии страдает биологическое окисление на фоне достаточного снабжения тканей кислородом. Причинами тканевой гипоксии являются снижение количества или активности дыхательных ферментов, разобщение окисления и фосфорилирования.
ПАТОГЕНЕЗ
Как и любой другой патологический процесс, гипоксия развивается в две стадии — компенсации идекомпенсации. Сначала благодаря включению компенсаторно-приспособительных реакций оказывается возможным поддерживать нормальное снабжение тканей кислородом вопреки нарушению доставки его. При истощении приспособительных механизмов развивается стадия декомпенсации или собственно кислородное голодание.
Компенсаторно-приспособительные реакции при гипоксии развиваются в системах транспорта и в системе утилизации кислорода. Кроме того, выделяют механизмы "борьбы за кислород" и механизмы приспособления к условиям пониженного тканевого дыхания.Увеличение легочной вентиляции происходит в результате рефлекторного возбуждения дыхательного центра импульсами с хеморецепторов сосудистого русла, главным образом синокаротидной и аортальной зон, которые обычно реагируют на изменение химического состава крови и в первую очередь на накопление углекислоты (гиперкапния) и ионов водорода.
При гипоксии можно выделить срочный и долговременный этапы адаптации. Срочный этап адаптации заключается в учащении и углублении дыхания, расширении бронхов, активации сердечно- сосудистой системы, в результате чего происходит повышение доставки кислорода в организм и выделения СО2.Если гипоксия продолжается длительно, возникает долговременный этап адаптации, при котором организм приобретает повышенную устойчивость к гипоксии. В системах, ответственных за транспорт кислорода и его утилизацию, развиваются явления гипертрофии и гиперплазии. Увеличивается масса дыхательных мышц, функционирующих легочных альвеол, костного мозга, возрастает количество эритроцитов и гемоглобина в крови, количество митохондрий в клетках.


Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Нервная дистрофия – это такое нарушение трофики, в основе которого лежит поражение иннервации элементов (в данном случае – полости рта).
Эти нарушения могут затрагивать: все слизистые (десны, неба, щек, миндалин и т.д.)
Соединительную ткань десны
Может нарушаться трофика костной ткани.
В зависимости от степени поражения нервной ткани проявления могут быть большей или меньшей степени выраженности.
1) Истончение слизистой десен, кровоточивость, повышение чувствительности (сначала ↑, а затем чувствительности), болезненность. Вплоть до мелких кровоизлияний 3-5 мм.
2) Пародонтоз (со всеми его проявлениями)
3) Расшатывание и выпадения зубов (следствие атрофии альвеолярного отростка)
4) Твердые ткани зуба становятся ломкими (может сломаться коронка, а корень остаться)
ЭКЗАМЕНАЦИОННЫЕ ВОПРОСЫ
для студентов стоматологического факультета БГМУ
1. Предмет и задачи патологической физиологии. Ее место в системе высшего медицинского образования. Патофизиология как теоретическая основа клинической медицины.
2. Моделирование заболеваний. Основные условия постановки биологического эксперимента. Морально-этические аспекты экспериментирования на животных. Острый и хронический эксперимент (Клод Бернар, И.П. Павлов).
3. Определение понятия "болезнь". Стадии развития болезни, ее исходы.
4. Понятие о патологическом процессе, патологической реакции, патологическом состоянии. Взаимоотношение между понятием "патологический процесс" и " болезнь". Понятие о типовых патологических процессах.
5. Факторы, определяющие специфичность патологического процесса и избирательность локализации основных структурно-функциональных нарушений.
6. Закономерности угасания и восстановления жизненных функций. Терминальные состояния: преагония, агония, клиническая смерть, их характеристика. Постреанимационная болезнь.
7. Учение об этиологии. Основные теории возникновения болезни: монокаузализм, кондиционализм, конституционализм, их критическая оценка. Современные представления о причинах и условиях возникновения болезни.
8. Принцип обратной связи в норме и патологии (И.П. Павлов, М.М. Завадовский, П.К. Анохин). Понятие о патологической системе, ее отличияот функциональной системы. Патологическая доминанта, ее роль в патологии. Роль порочных кругов в развитии болезни.
9. Взаимосвязь сомы и психики в норме и патологии. Роль охранительного торможения в патологии. Слово как болезнетворный и лечебный фактор. Медицинская деонтология. Понятие об ятрогении.
10. Взаимоотношения между местными и общими, специфическими и неспецифическими проявлениями болезни на примере патологии полости рта и челюстно-лицевой области.
11. Двойственная природа болезни. Движущая сила ее развития.
12. Понятие об адаптации и компенсации. Общая характеристика, виды адаптационных и компенсаторных реакций.
13. Структурные основы и механизмы компенсаторно-приспособительных процессов. Понятие о "цене" адаптации и компенсации.
14. Общая характеристика патологических и компенсаторных реакций больного организма, примеры, патогенетическая оценка.
15. Характеристика стадий болезни с учетом соотношения степени выраженности патологических и компенсаторных реакций, состояния функциональных резервов организма при различных исходах болезни: а) выздоровлении, б) смерти.
16. Феномен стресса (Г. Селье). Стресс-реализующие и стресс-лимитирующие системы. Адаптивные и повреждающие эффекты стресс-реакции. Роль стресса в патологии.
17. Реактивность организма. Определение понятия, виды, основные показатели, роль в патологии. Значение возраста и пола в развитии болезни. Особенности течения болезни в детском, зрелом и старческом возрасте.
18. Неспецифическая резистентность организма. Определение понятия; факторы, снижающие неспецифическую резистентность. Пути и средства повышения неспецифической резистентности организма.
19. Учение о конституции. Основные принципы классификации конституциональных типов. Роль конституции в патологии.
20. Иммунологическая реактивность. Понятие об иммунопатологических процессах. Иммунодефицитные состояния, их классификация и проявления.
21. Аллергия, определение понятия. Формы аллергических реакций. Характеристика основных форм аллергических реакций (немедленного и замедленного типа). Анафилактический шок.
22. Понятие об экстремальных факторах, экстремальных условиях существования и экстремальных состояниях организма, общая характеристика.
23. Действие электрического тока на организм. Электротравма. Особенности электрического тока как повреждающего фактора.
24. Общие и местные проявления при поражении электрическим током. Патогенез электротравмы, причины смерти. Принципы оказания первой помощи.
25. Влияние повышенного и пониженного барометрического давления на организм. Высотная и кессонная болезнь. Дизбаризм.
26. Действие высокой температуры на организм. Гипертермия. Тепловой и солнечный удар, их патогенез.
27. Действие низкой температуры на организм. Гипотермия, ее патогенез.
28. Действие ионизирующего излучения на организм. Лучевые поражения. Общая характеристика, классификация, патогенез.
29. Острая лучевая болезнь, патогенез, формы, исходы.
30. Костно-мозговая форма острой лучевой болезни, патогенез, клинические проявления, исходы.
31. Кишечная форма острой лучевой болезни, патогенез, проявления, исход.
32. Токсемическая и церебральная формы острой лучевой болезни, патогенез, проявления, исход.
33. Хроническая лучевая болезнь, патогенез, основные проявления.
34. Отдаленные последствия действия ионизирующей радиации. Понятие о стохастических и нестохастических эффектах ионизирующей радиации.
35. Шок. Определение понятия, виды, стадии, общие механизмы развития.
36. Травматический шок. Этиология, патогенез, стадии, проявления. Теории травматического шока.
37. Сущность и механизмы нарушений гемодинамики при шоке. Централизация и шунтирование кровотока, их патогенетическая оценка.
38. Коллапс, его виды, патогенез, отличия шока и комы.
39. Кома, ее виды, общие звенья патогенеза коматозных состояний.
40. Понятие о наследственных и врожденных болезнях. Классификация наследственных форм патологии. Роль наследственных и средовых факторов в развитии болезней. Фенокопии.
41. Понятие о пенетрантности и экспрессивности, роль в патологии.
42. Этиология наследственных форм патологии. Мутации, их виды. Понятие об антимутагенезе и антимутагенных факторах.
43. Генные болезни. Этиология, общие закономерности патогенеза. Клинические проявления некоторых наследственно обусловленных болезней обмена веществ (алкаптонурии, фенилкетонурии, галактоземии. гепато-церебральной дистрофии).
44. Хромосомные болезни. Трисомии: болезнь Дауна, Клайнфельтера, трисомия X, XYY, синдром Патау. трисомия 8, синдром Эдвардса. Кариотип, клинические проявления.
45. Хромосомные болезни. Моносомии и делеции: синдромы Шерешевского-Тернера, Вольфа-Хиршхорна, "кошачьего крика"). Кариотип, клинические проявления.
46. Врожденные и наследственные пороки развития челюстно-лицевой области, общая характеристика.
47. Артериальная и венозная гиперемии. Определение понятий, классификация, этиология, патогенез, проявления, исходы.
48. Ишемия. Определение понятия, классификация, этиология, патогенез, проявления, исходы. Типы строения коллатералей в различных органах. Механизмы включения коллатерального кровотока. Факторы, определяющие последствия ишемии.
49. Тромбоз. Определение понятия, этиология, патогенез тромбообразования, последствия и исходы тромбоза.
50. Эмболии, определение понятия, классификация, проявления и последствия эмболий. Виды
51. Типовые нарушения микроциркуляции: вне-, внутрисосудистые, интрамуральные. Сладж, капилляротрофическая недостаточность. Этиология, патогенез, исходы.
52. Повреждение клетки. Этиология и наиболее общие звенья патогенеза повреждения клетки Специфические и неспецифические проявления повреждения клетки.
53. Воспаление. Определение понятия, классификация. Компоненты воспаления, их общая характеристика. Воспаление как типовой патологический процесс. Местные и системные проявления воспаления.
54. Этиология воспаления. Первичная и вторичная альтерация при воспалении. Роль медиаторов воспаления в развитии вторичной альтерации.
55. Медиаторы воспаления, их происхождение, принципы классификации, основные эффекты. Эндогенные противовоспалительные факторы.
56. Физико-химические изменения в очаге воспаления, механизмы их развития, значение.
57. Сосудистые реакции, динамика нарушений периферического кровообращения в очаге воспаления, биологическое значение.
58. Экссудация, определение понятия. Причины и механизмы повышения проницаемости сосудистой стенки в очаге воспаления. Значение экссудации при воспалении. Виды экссудатов.
59. Стадии, пути и механизмы эмиграции лейкоцитов при воспалении. Основные хемоаттрактанты, обусловливающие миграцию лейкоцитов.
60. Определение понятия и биологическая роль фагоцитоза (И.И. Мечников). Стадии фагоцитоза, механизмы бактерицидности фагоцитов. Причины и виды нарушения фагоцитоза. Наследственные дефекты фагоцитов.
61. Стадия пролиферации, ее основные проявления и механизмы развития. Виды и исходы воспаления. Основные теории воспаления.
62. Связь местных и общих явлений при воспалении. Роль нервной, эндокринной и иммунной систем в развитии воспаления. Положительное и отрицательное значение воспаления для организма.
63. Воспалительные процессы в тканях челюстно-лицевой области. Особенности их возникновения и течения.
64. Особенности изменений системы белой крови при воспалительных процессах в тканях челюстной-лицевой области.
65. Лихорадка. Определение понятия. Этиология лихорадки. Первичные пирогены, их виды. Роль первичных пирогенов в развитии лихорадки.
66. Патогенез лихорадки. Вторичные пирогены, их происхождение, центральные и системные эффекты. Стадии лихорадки. Изменение процессов терморегуляции в различные стадии лихорадки.
67. Изменение функций органов и систем при развитии лихорадки. Биологическое значение лихорадочной реакции. Понятие о пирогенной терапии.
68. Виды лихорадки. Типы температурных кривых.
Изменения функции слюнных желез и состояния ротовой полости при лихорадке.
70. Гипоксия. Определение понятия, классификация, патогенетическая характеристика различных типов гипоксии.
71. Механизмы срочных и долговременных компенсаторно-приспособительных реакций при гипоксии. Адаптация к гипоксии, стадии развития. Принципы патогенетической терапии гипоксиче-ских состояний.
Дата добавления: 2015-10-01 ; просмотров: 1431 . Нарушение авторских прав
Читайте также:


