Системная красная волчанка иммунологические синдромы
Иммунологические нарушения при системной красной волчанке развиваются во всем организме и проявляются воспалением, поражением сосудов (васкулопатией и васкулитом) и отложением иммунных комплексов. Иммунология занимает ведущее место в возникновении этого заболевания.
Наиболее подробно изучены патологические изменения в почках: пролиферация мезангиальных клеток и мезангиального матрикса, воспаление, пролиферация клеток, поражение базальной мембраны, отложение иммунных комплексов. При электронной микроскопии отложения выявляют в мезангии, а также на субэндотелиальной и субэпителиальной сторонах базальной мембраны клубочков. Поражение почек классифицируют в соответствии с двумя системами, учитываемыми при оценке клинической стадии. Волчаночный нефрит имеет множество вариантов, отличающихся по тяжести и частоте.
Поражения кожи при системной красной волчанке представляют воспаление и дегенерацию на границе дермы и эпидермиса: базальный и зародышевый слои вовлекаются в первую очередь. Зернистые отложения компонентов комплемента имеют вид полоски, которую можно наблюдать при иммунофлюоресцентной микроскопии. Некротизирующий васкулит также приводит к поражению кожи. В других системах органов, страдающих при волчанке, обычно развивается неспецифическое воспаление или поражение сосудов, однако в некоторых случаях патологические изменения бывают минимальными. К примеру, несмотря на тяжесть поражения ЦНС, типичные изменения включают кортикальные микроинфаркты и умеренную васкулопатию с дегенеративными или пролиферативными изменениями. Воспаление и некроз вследствие васкулита возникают редко.
В сердце можно обнаружить неспецифические очаги воспаления в перикарде, миокарде и эндокарде даже при отсутствии клинически значимых проявлений. Бородавчатый эндокардит (известный как эндокардит Либмана-Сакса) — классическое поражение сердца при системной красной волчанке, проявляющееся образованием вегетаций, чаще на митральном клапане. Вегетации состоят из иммунных комплексов, воспалительных клеток, фибрина и некротизированных фрагментов.
Часто при системной красной волчанке наблюдают окклюзионную васкулопатию с венозным и артериальным тромбозом. Тромбообразование может быть результатом воспаления, но аутоантитела также могут запускать тромбоз. Эти антитела носят название антифосфолипидных, антикардиолипиновых антител или волчаночных антикоагулянтов. Некоторые из указанных антител связываются с липидными антигенами, остальные направлены против сывороточного белка р2-гликопротеина I, образующего комплексы с липидами. Поражение сосудов при СКВ происходит в результате увеличения адгезивности эндотелиальных клеток посредством механизма, аналогичного реакции Швартцмана, запускаемой грам- отрицательными бактериями.
Связь с воспалением других патологических изменений, обнаруживаемых при СКВ, точно не доказана. Больные, в том числе женщины без известных факторов риска сердечно-сосудистых заболеваний, часто страдают быстропрогрессирующим атеросклерозом и имеют высокий риск инсульта и инфаркта миокарда. Являются эти нарушения результатом глюкокортикоидной терапии, артериальной гипертензии или поражения сосудов на фоне тяжелого хронического воспаления — неизвестно. Остеонекроз, как и нейродегенерация у людей с тяжелыми хроническими заболеваниями, может быть результатом васкулопатии, иммунологических поражений или побочным эффектом лекарственных средств.
Антинуклеарные антитела
Основное иммунологическое нарушение при системной красной волчанке — образование аутоантител, направленных против компонентов ядер, цитоплазмы или поверхности собственных клеток организма. Кроме того, сыворотка крови при волчанке содержит антитела к таким растворимым молекулам, как и факторы свертывания. В связи с большим количеством антигенов-мишеней СКВ относят к системным аутоиммунным заболеваниям.
Антитела к определенным ядерным антигенам (например, к ДНК и гистонам) часто образуются одновременно. Это явление получило название сцепления. Сцепление предполагает, что комплекс, а не отдельные компоненты, является мишенью аутореактивности, как и стимулирующий ее антиген. Среди всех АНА при СКВ два вида являются специфичными. Антитела к двуспиральной ДНК обнаруживают только у больных волчанкой, в связи с чем они включены в критерии классификации. Антитела к ДНК являются серологическими маркёрами, но они отличаются экспрессией и ассоциированными клиническими проявлениями. Количество антител к ДНК может значительно варьировать.
Возможно, наиболее отличительная черта синтеза анти-ДНК — его связь с иммунопатологическими нарушениями при системной красной волчанке, особенно с гломерулонефритом. Это заключение было сделано на основании выявленной корреляции между уровнем антител к ДНК в крови и активностью заболевания, а также развития нефрита при введении антител к ДНК нормальным животным. Связь между количеством антител к ДНК и активностью нефрита неустойчива. Некоторые больные с активным нефритом могут иметь низкий уровень антител к ДНК, тогда как у других при высоком их уровне нефрит не развивается.
Развитие нефрита в отсутствие антител к ДНК можно объяснить патогенетическим действием других аутоантител. В противоположной ситуации при клинической ремиссии на фоне серологической активности следует предполагать, что только некоторые антитела к ДНК провоцируют гломерулонефрит. Антитела, обладающие этим свойством, называют нефритогенными. К признакам, ответственным за патогенность, относят изотип, заряд, способность фиксировать комплемент и связываться с компонентами клубочков. Антитела к ДНК — подтип патогенных антител, связывающихся с нуклеосомами (форма ДНК в циркулирующей крови и иммунных отложениях). В отсутствии нефритогенных антител можно быть уверенным только после проведения полного анализа на все антинуклеосомные антитела.
В дополнение к прямому участию в возникновении нефрита антитела к ДНК вызывают иммунные нарушения, в результате чего усиливается системное воспаление (следовательно, усугубляется нефрит). Так, иммунные комплексы с ДНК, могут стимулировать экспрессию интерферона альфа специализированной популяцией дендритных клеток, известных как плазмоцитоидные дендритные клетки. Такой ответ требует присутствия в иммунных компонентах как антител, так и ДНК и реализуется при участии Fc-рецепторов. Механизм данного ответа пока не совсем изучен. Считают, что в стимуляции могут участвовать TLR, а также другие сигнальные системы, не связанные с TLR, реагирующие на интернализованные нуклеиновые кислоты. Антитела к другим ядерным антигенам, в том числе к РНП-комплексам, также могут стимулировать данный ответ, это увеличивает вероятность того, что иммунные комплексы, помимо повреждения органов, участвуют в нарушении функции иммунной системы.
Помимо антител к ДНК, другие аутоантитела также могут вызывать характерные клинические проявления вследствие специфического поражения определенных органов при системной красной волчанке. Связь других аутоантител с проявлениями заболевания представлена ассоциациями антител к рибосомальным Р-белкам (анти-Р) с нервно-психическими нарушениями и гепатитом; антител к фосфолипидам с сосудистым тромбозом, тромбоцитопенией и повторными выкидышами; антител к клеткам крови и цитопениями.
Влияние АНА на клинические проявления системной красной волчанки является сложным для понимания, поскольку внутриклеточное расположение антигенов-мишеней по идее должно защищать их от действия антител. Локализация этих антигенов не всегда бывает фиксированной: некоторые из них могут перемещаться на мембрану и становиться доступными для атаки антителами либо во время роста клетки, либо во время апоптоза. Таким образом, во время развития сердечной мышцы молекула, которая распознается антителами к Ко, появляется на поверхности миоцитов, и в присутствии комплемента развивается локальное воспаление с повреждением проводящей системы.
Иммунные комплексы могут вызывать повреждение почек, но их количество в сыворотке обычно ограничено. Эти данные позволили предположить, что комплексы вероятнее всего образуются не в циркуляции. Согласно такой точке зрения, иммунные комплексы собираются в почках на ДНК или других компонентах нуклеосом, прилежащих к базальной мембране клубочков. Другой механизм волчаночного нефрита — непосредственное взаимодействие аутоантител с клубочковыми антигенами. Многие антитела к ДНК полиспецифичны и взаимодействуют с другими молекулами (кроме ДНК). Связывание антител к ДНК с этими молекулами активирует систему комплемента и инициирует воспаление.
Патогенез других иммунологических нарушений при системной красной волчанке менее изучен, однако вероятным механизмом считают отложение иммунных комплексов в соответствующих органах. Действительно, частое сочетание сниженного содержания комплемента и признаков васкулита с активной волчанкой позволяет предполагать, что иммунокомплексы играют серьезную роль в запуске повреждения органов (или обострения соответствующих симптомов). Однако нельзя исключить возможность повреждения тканей в результате клеточно-опосредованной цитотоксичности или прямого повреждения антителами тканей-мишеней.
[youtube.player]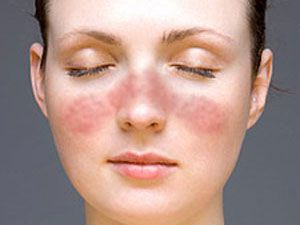
Системная красная волчанка (СКВ) – системное аутоиммунное заболевание, характеризующееся поражением соединительной ткани и сосудов, вследствие отложения в них патогенных аутоантител и циркулирующих иммунных комплексов. СКВ болеют лица обоего пола, чаще молодые женщины.
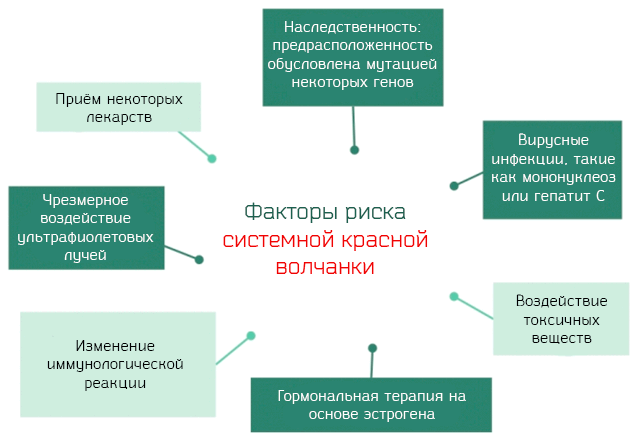
Этиология заболевания неизвестна. Полагают, что факторами, способствующими аутоиммунизации организма, способны выступать вирусная инфекция, генетическая предрасположенность, эндокринные перестройки и метаболические расстройства.
В пользу того, что вирусная инфекция играет важную роль в развитии заболевания, свидетельствуют следующие факты: выявление у больных СКВ в эндотелии капилляров поврежденных тканей (почек, кожи) вирусоподобных включений; выявление в сыворотке антител к двуспиральной РНК, являющихся маркерами персистирующей вирусной инфекции, развитие заболевания часто начинается после перенесенной инфекции.
В пользу детерминированности СКВ свидетельствуют: факты семейной распространенности заболевания, значительно превышающей популяционную, наличие у родственников больных других болезней соединительной ткани (ревматоидного артрита, системной склеродермии); наличие гипергамма-глобулинемии, антинуклеарных антител, ложноположительной реакции Вассермана; случаи заболевания у однояйцевых близнецов. Также установлены :ассоциации между СКВ и носительством определенных HLA- антигенов (HLA-DR2, DR3, C4A); связь с генетически детерминированной недостаточностью фермента N-ацетилтрансферазы, метаболизирующей многие лекарственные вещества и дефицитом компонентов комплемента.
Участие половых гормонов в развитии СКВ подтверждается более высокой частотой заболеваний среди женщин, чем мужчин (10:1), обострением заболевания после родов или аборта, наличием связи СКВ с нарушением метаболизма эстрогенов и повышением их активности, увеличение случаев заболеваний среди больных с синдромом Клайнфельтера.
Провоцирующими факторами способны выступать различные внешние воздействия: ультрафиолетовое облучение, лекарственные вещества, химические агенты и токсины, стресс, лекарственная аллергия, поствакцинные реакции.
Присутствие в сыворотке больных антител к клеткам крови приводит к лейкопении, лимфопении, тромбоцитопении и анемии. Наличие антифосфолипидных антител вызывает развитие антифосфолипидного синдрома. Таким образом, системные васкулопатии и одновременное поражение различных тканей и органов приводит к причудливому сочетанию различных симптомов и синдромов при СКВ.
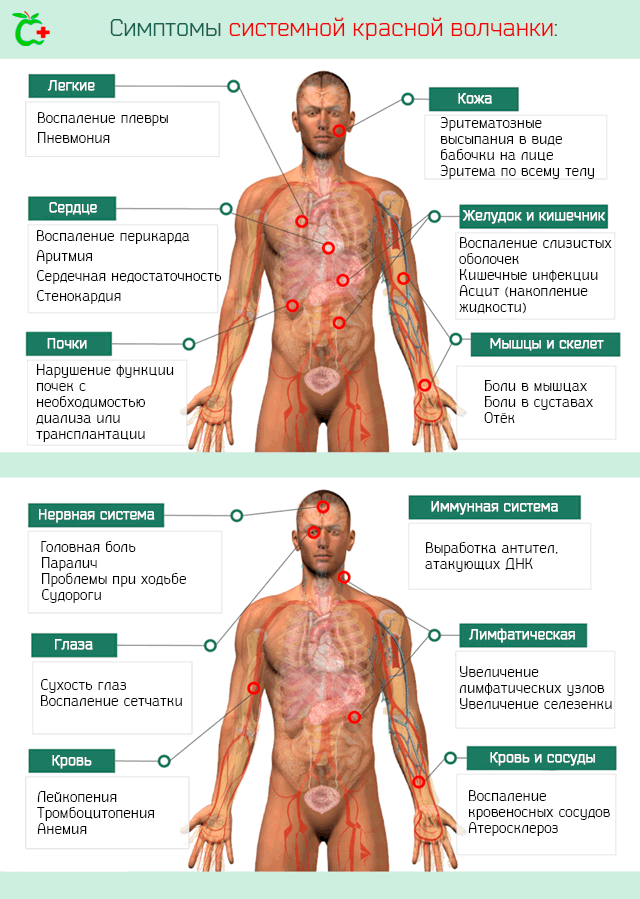
Для СКВ характерны: изменения в коже (дерматит), опорно-двигательном аппарате (полиартриты) и серозных оболочках (полисерозиты-плевриты, перикардиты).
Диагностическими критериями СКВ являются:
– эритема в виде бабочки; фиксированная эритема на лице в носогубной области;
– дискоидные высыпания; эритематозные, выступающие над
– кожей пятна с кератозом и фолликулярными пробками;
– фотосенсибилизация; повышенная реакция кожи (в виде покраснения и сыпи) на солнечный свет;
– изъязвления полости рта и носоглотки;
– неэрозивный артрит, с поражением двух или более периферических суставов;
– серозит-плеврит или перикардит;
– персистирующая протеинурия (более 0,5 г/сутки) или цилиндрурия;
– неврологические нарушения – судорожные припадки или психозы;
– изменения со стороны крови: гемолитическая анемия, лейкопения (менее 4000/мм3), лимфопения (менее 1500/м3), тромбоцитопения (менее 100000/мм3), не индуцированные медикаментами;
– иммунологические нарушения: наличие антител к ДНК, Sm-антигену, ложноположительная реакция Вассермана, LE-клетки; (антитела к двуспиральной ДНК выявляются у 60-80%больных, в высоких титрах отражают активность течения заболевания; антитела к односпиральной ДНК – имеют небольшую диагностическую ценность);
– повышение титра антинуклеарных антител (выявляются у 95% больных).
– Наличие любых 4 или более критериев считается достаточным для постановки диагноза СКВ.
[youtube.player]Медицинский эксперт статьи

Диагноз системной красной волчанки ставят на основании совокупности имеющихся у больного клинических, инструментальных, лабораторных и морфологических признаков, что требует проведения комплексного обследования.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Лабораторная диагностика системной красной волчанки
Клинический анализ крови. Для активного периода системной красной волчанки характерно увеличение СОЭ, развитие лейкопении с лимфопенией, реже обнаруживают гемолитическую анемию с положительной реакцией Кумбса. Гипохромная анемия может быть следствием хронического воспалительного процесса и интоксикации, скрытых кровотечений и др.
Тромбоцитопению (чаще умеренную) обычно диагностируют у пациентов со вторичным АФС. В отдельных случаях развивается аутоиммунная тромбоцитопения, обусловленная появлением антител к тромбоцитам.
Общий анализ мочи. Выявляют протеинурию, гематурию, лейкоцитурию, цилиндрурию различных степеней выраженности, коррелирующих с типом и активностью волчаночного нефрита.
Биохимический анализ крови. Изменения биохимических показателей неспецифичны, их исследование проводят для оценки функций различных органов и систем. Повышение уровня С-реактивного белка для системной красной волчанки не характерно, его обычно отмечают при присоединении вторичной инфекции.
Иммунологическая диагностика системной красной волчанки
АНФ (антинуклеарные антитела) - гетерогенная группа антител, реагирующих с различными компонентами ядра. Чувствительность этого теста очень значительна (95% больных системной красной волчанкой), но специфичность невелика (нередко его определяют у больных с другими ревматическими и неревматическими заболеваниями).
Антитела к двуспиралъной ДНК регистрируют у 20-70% больных системной красной волчанкой. Высокоспецифичны для системной красной волчанки, их уровень обычно коррелирует с активностью заболевания, особенно при наличии волчаночного нефрита.
Антитела к гистонам более характерны для лекарственного волчаночноподобного синдрома, при системной красной волчанке ассоциированы с развитием артрита.
Антитела к Sm-антигену высокоспецифичны для системной красной волчанки, однако их определяют лишь у 20-30% больных.
Регистрируемые низкие титры AT к малым ядерным рибонуклеопротеидам при системной красной волчанке обычно ассоциированы с синдромом Рейно и лейкопенией; их высокие титры обнаруживают у больных смешанным заболеванием соединительной ткани.
Антитела к SS-A/Ro-антигену, SS-B/La-антигену менее характерны для системной красной волчанки, ассоциированы с лимфопенией, тромбоцитопенией, фотодерматитом и лёгочным фиброзом. Их обнаруживают у 60-80% больных с синдромом Шёгрена, эти антигены также характерны для подострой кожной и лекарственной волчанки.
Антитела к кардиолипину (АКЛ), антитела к S2-гликопротеину 1, волчаночный антикоагулянт определяют в среднем у 60% детей с системной красной волчанкой. Это маркёры вторичного АФС.
Ревматоидный фактор (аутоантитела класса IgM, реагирующие с Fc-фрагментом IgG) нередко отмечают у детей с системной красной волчанкой, имеющих выраженный суставной синдром.
Снижение общей гемолитигеской активности комплемента (СН50) и его компонентов (СЗ, С4) обычно коррелирует с активностью волчаночного нефрита и в отдельных случаях может быть следствием генетически детерминированного дефицита.
Инструментальные методы диагностика красной волчанки
Опорно-двигательный аппарат: рентгенография костей и суставов, УЗИ суставов и мягких тканей, МРТ (при наличии показаний), денситометрия.
Дыхательная система: рентгенография органов грудной клетки (не реже одного раза в год), КТ органов грудной клетки (при наличии показаний), ЭхоКГ (для выявления лёгочной гипертензии).
Сердечно-сосудистая система: ЭКГ, ЭхоКГ, мониторирование ЭКГ по Холтеру (при наличии показаний).
ЖКТ: УЗИ органов брюшной полости, эзофагогастродуоденоскопия, КТ и МРТ (при наличии показаний).
Нервная система: при наличии показаний - электроэнцефалография, КТ, МРТ.
Для установления диагноза системной красной волчанки наиболее широко используют классификационные критерии Американской ревматологической ассоциации.
Критерии Американской ревматологической ассоциации для диагностики системной красной волчанки (1997)
Высыпания в скуловой области
Фиксированная эритема плоская или приподнимающаяся на скуловых дугах с тенденцией к распространению на назолабиальные складки
Эритематозные приподнимающиеся бляшки с кератотическим нарушением и фолликулярными пробками; на старых очагах могут быть атрофические рубчики
Кожные высыпания как результат необычной реакции на инсоляцию по данным анамнеза или наблюдениям врача
Язвы полости рта
Язвы во рту или носоглоточной области, обычно безболезненные, наблюдаемые врачом
Неэрозивный артрит 2 или более периферических суставов, характеризующийся болезненностью, припухлостью или выпотом
а) Плеврит (плевральные боли в анамнезе, шум трения плевры при аускультации, плевральный выпот);
б) перикардит (шум трения перикарда, выпот в перикарде, ЭКГ-признаки)
а) Стойкая протеинурия >0,5 г/сут;
б) цилиндрурия (эритроцитарные, гемоглобиновые, зернистые, смешанные цилиндры)
Судороги или психоз, не связанные с приёмом лекарств или метаболическими нарушениями вследствие уремии, кетоацидоза, электролитного дисбаланса
а) Гемолитическая анемия с ретикулоцитозом;
б) лейкопения ( 9 /л) при 2 или более определениях;
в) лимфопения ( 9 /л) при 2 или более исследованиях;
г) тромбоцитопения ( 9 /л), не связанная с приемом лекарств
а) Антитела к нативной ДНК в повышенных титрах;
б) наличие антител к Sm-антигену;
повышенный титр АКЛ (IgM или IgG); выявление волчаночного антикоагулянта стандартным методом; ложноположительная реакция Вассермана в течение не менее 6 мес при отсутствии сифилиса, подтверждённом с помощью реакции иммобилизации бледной трепонемы или в тесте абсорбции флюоресцирующих антитрепонемных антител
АНФ (антинуклеарные антитела)
Повышение титра АНФ в тесте иммунофлюоресценции или в другом сходном, не связанное с приёмом лекарств, способных вызывать лекарственную волчанку
При наличии у больного 4 или более признаков в любом сочетании диагноз считают достоверным, при наличии 3 признаков - вероятным.
Чувствительность данных критериев составляет 78-96%, а специфичность - 89-96%.
Степени активности системной красной волчанки
Активность системной красной волчанки определяют на основании тяжести состояния больного с учётом совокупности и степени выраженности имеющихся клинических и лабораторных признаков заболевания.
Выделяют 3 степени активности системной красной волчанки:
При высокой активности (III степени) отмечают высокую лихорадку, выраженные изменения со стороны внутренних органов (нефрит с нефротическим синдромом, эндомиокардит, перикардит с выпотом и/или экссудативный плеврит), тяжёлое поражение ЦНС, кожи (дерматит), опорно-двигательного аппарата (острый полиартрит и/или полимиозит) и другие, сопровождающиеся выраженными изменениями лабораторных показателей, в том числе значительным повышением СОЭ (более 45 мм/ч) и иммунологических показателей (повышение титров АНФ и антител к ДНК, значительное снижение общей гемолитической активности комплемента и его компонентов СЗ, С4).
Волчаночный криз констатируют у больных в критических состояниях, характеризующихся развитием функциональной недостаточности какого-либо органа на фоне чрезмерно высокой активности патологического процесса.
При умеренной активности (II степени) лихорадка обычно субфебрильная, признаки поражения различных органов выражены умеренно. У больных могут отмечать полиартралгии или полиартрит, дерматит, умеренную реакцию со стороны серозных оболочек, нефрит без нефротического синдрома и нарушения почечных функций, миокардит и др. СОЭ повышена в пределах 25-45 мм/ч, отмечают повышение титров АНФ, антител к ДНК, циркулирующих иммунных комплексов.
При низкой активности (I степени) общее состояние больных обычно не нарушено, лабораторные показатели изменены мало, признаки поражения внутренних органов определяют только при комплексном инструментальном исследовании. Клинически отмечают неяркие признаки кожного и суставного синдромов.
Оценка степени активности патологического процесса имеет решающее значение для определения тактики лечения больного на каждом этапе болезни.
Состояние ремиссии констатируют при отсутствии у больного клинических и лабораторных признаков активности процесса.
Для более точной оценки состояния пациентов при динамическом наблюдении используют различные балльные индексы.

[14], [15], [16], [17], [18], [19], [20]
Оценка активности системной красной волчанки по шкале ECLAM (European Consensus Lupus Activity Measurement)
1. Общие симптомы (любые из перечисленных ниже х 0,5 балла)
Утренняя температура выше 37,5 С, не связанная с инфекцией
Субъективное ощущение повышенной утомляемости
2. Симптомы поражения суставов (любые из перечисленных ниже х 0,5 балла)
Неэрозивный артрит с поражением 2 и более периферических суставов (запястья, дистальных или проксимальных межфаланговых суставов, пястно-фаланговых суставов)
Локализованная боль без объективных симптомов воспаления 2 и более периферических суставов)
За. Симптомы активного поражения кожи и слизистой
Эритематозная сыпь в скуловой области
Фиксированная эритема плоская или возвышающаяся в скуловой области с тенденцией к распространению на носогубную область
Пятнисто-папулёзная сыпь, не связанная с приёмом лекарств. Может быть на любом участке тела вне зависимости от пребывания на солнце
Эритематозная или депигментированная возвышающаяся бляшка с приросшей кератической чешуйкой или фолликулярной пробкой
Включая дигитальные язвы, пурпуру, крапивницу, буллёзные высыпания
Язвы ротовой полости
Язвы во рту или носоглотке, обычно безболезненные, обнаруживаемые врачом
| 3b. Развитие симптомов поражения кожи и слизистых (х 1 балл, если вышеназванные признаки появляются вновь; +1 балл, если отмечают нарастание выраженности признаков после последнего наблюдения) | |
| 4. Миозит (х 2 балла, если подтверждён повышенными уровнями КФК и/или данными ЭМГ или гистологическим исследованием) | |
| 5. Перикардит (х 1 балл, если подтверждён с помощью ЭКГ или ЭхоКГ или выслушиванием шума трения перикада при аускультации) | |
| 6. Признаки поражений кишечника (любые из перечисленных ниже х 2 балла) | |
| Васкулит кишечника | Очевидные признаки острого васкулита кишечника |