Системная красная волчанка диагноз формулировка обоснование
3. Системная красная волчанка, хроническое течение, степень активности I, дискоидные очаги в области лба, полиартралгии, интерстициальная пневмония.
Клиническая картина
В 20—30% случаев первым признаком СКВ является поражение почек, сопровождающееся повышением артериального давления. Если боли в суставах не предшествуют появлению изменений в моче, то такой пациент, как правило, попадает на прием к нефрологу. В большинстве случаев именно поражение почек и определяет в дальнейшем прогноз.
При остром начале СКВ больной способен указать не только день, но и время, когда заболел, высокая лихорадка, выраженный суставной синдром с припуханием многих суставов, общая слабость, головная боль — вот первые симптомы заболевания. Больные с быстро прогрессирующим течением СКВ могут погибнуть в ближайшие 1-2 года.
При объективном обследовании больных СКВ выявляются симптомы и синдромы, обусловленные активностью болезни (лихорадка, артриты, кардит и др.) или развитием необратимых изменений в органах и системах вследствие обострений болезни (почечная недостаточность, фиброз легких, органические изменения психического состояния и др.), а также связанные с побочными эффектами проводимой терапии (асептический некроз костей, вторичные инфекционные осложнения, ранний атеросклероз)
Наиболее характерные клинические проявления системной красной волчанки
Язвочки на губах и слизистой носа
В 90% случаев пациенты жалуются на общую слабость. Артралгии и миалгии часто сочетаются с недомоганием и быстрой утомляемостью. Реже наблюдается лихорадка и потеря массы тела, однако эти признаки заболевания являются неблагоприятными и отражают активность СКВ.
Поражение слизистых оболочек и кожи
Язвочки на слизистых оболочках являются нередким признаком СКВ и наблюдаются примерно у 30% больных. Их преимущественной локализацией является красная кайма губ и слизистые оболочки носовых ходов. Язвочки, как правило, безболезненны и редко выявляются самими больными. Однако они могут осложняться развитием вторичной инфекции, в том числе кандидозной.
У 25% больных СКВ проявляется дискоидными кожными изменениями, характеризующимися сыпью в виде пузырьков в области шеи и верхней половины туловища, после разрешения которой остаются мелкие рубчики. Провоцирующим фактором любых кожных поражений при СКВ может являться инсоляция.
Иногда, преимущественно на коже нижних конечностей, наблюдаются геморрагические мелкоточечные высыпания размером с булавочную головку, которые могут быть обусловлены либо тромбоцитопенией, либо геморрагическим васкулитом.
В некоторых случаях, особенно при вторичном антифосфолипидном синдроме, отмечается сетчатое ливедо (мраморный рисунок кожи в области конечностей и туловища) .
Возможно выпадение волос в период обострения заболевания, которое может носить как распространенный характер, так и гнездный. Требуется несколько месяцев для того, чтобы они отросли вновь. В некоторых случаях волосы на голове начинают ломаться на расстоянии 1—3 см от поверхности кожи в лобной и височной областях по линии роста волос.

Рисунок. А. Высыпания на скулах. В. Подострая кожная форма красной волчанки. С. Дискоидные очаги.
У каждого третьего больного СКВ наблюдается феномен Рейно, для которого характерны изменения цвета кожи кистей или стоп (побеление и/или цианоз) не постоянного, а приступообразного характера. Типичным является двух- или трехфазный характер нарушений кровотока, когда вслед за побелением и/или цианозом пальцев развивается гиперемия. Трофические расстройства кожи пальцев возникают постепенно, причем, как правило, ограничиваются кончиками пальцев.
Поражение опорно-двигательного аппарата
Приблизительно 90% пациентов с СКВ имеют суставной синдром в виде артралгий или артритов. Наиболее часто больные предъявляют жалобы на боли в мелких суставах кистей и стоп (межфаланговые, пястно-фаланговые), однако могут поражаться средние (лучезапястные) и крупные суставы (коленные, голеностопные). В отличие от ревматоидного артрита поражение суставов при СКВ не носит явно эрозивный характер, а следовательно, не развивается их деформация. Пораженные суставы могут припухать с явлениями гиперемии кожи. Артриты могут сопровождаться вовлечением в патологический процесс периартикулярных мягких тканей, прежде всего связок. Однако артрит обычно бывает нестойкий и со временем исчезает. Это может приводить к развитию артропатии Жаку, особенностью которой является формирование подвывихов, что напоминает деформации.
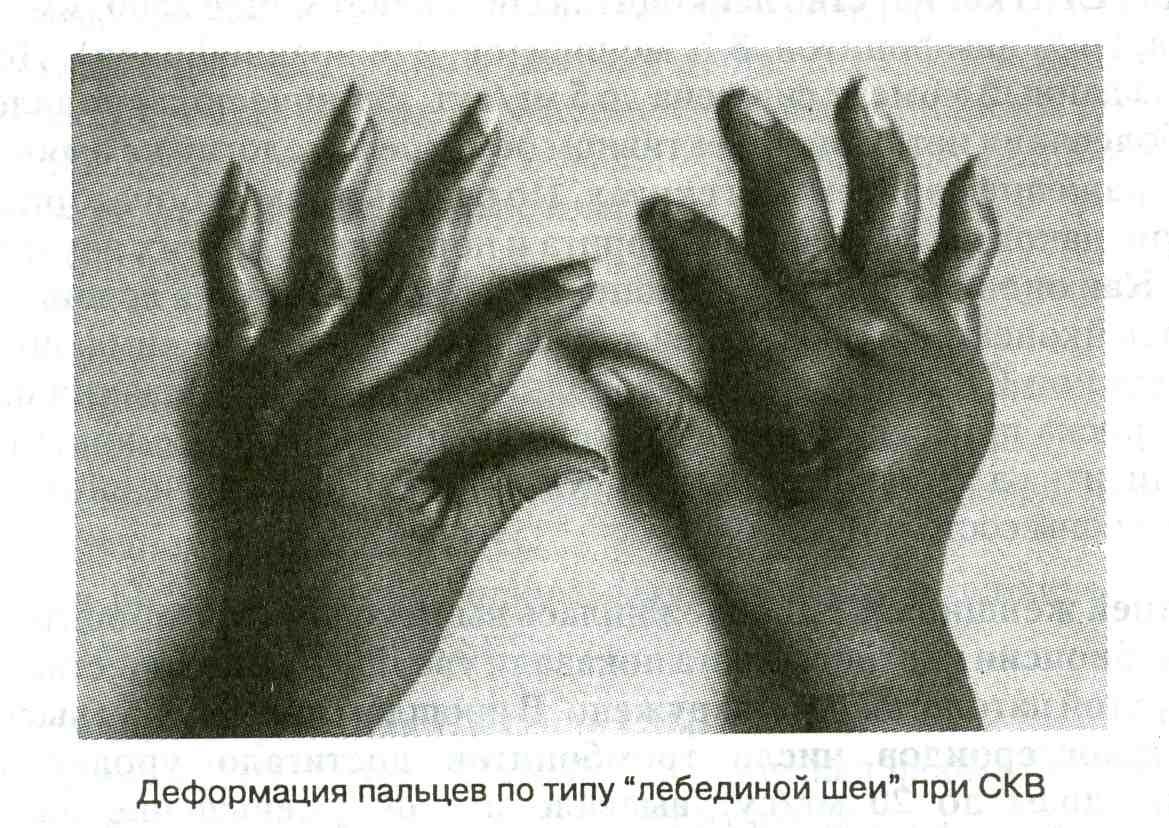
В ряде случаев развиваются интенсивные боли в тазобедренных суставах, что, как правило, обусловлено развитием асептического некроза головок бедренных костей.
Часто у больных СКВ наблюдаются боли в мышцах, усиливающиеся при надавливании на них. В дальнейшем развивается мышечная слабость и атрофия. Реже во время очередного обострения может развиваться миозит. Боли в мышцах могут также быть обусловлены миопатией, индуцированной ГКС. Явный миозит сопровождается повышением в крови таких ферментов, как креатинкиназа, лактатдегидрогеназа или альдолаза.
Плеврит, перикардит, асептический перитонит могут иметь место у каждого второго пациента с СКВ. Причем количество выпота в серозные полости обычно бывает незначительным. Однако в некоторых случаях возможны экссудативные серозиты с большим количеством выпота и развитием таких осложнений, как тампонада сердца, дыхательная и сердечная недостаточность.
Поражение сердечно-сосудистой системы
Часто встречающимися признаками поражения сердечно-сосудистой системы при СКВ являются кардиалгии, сердцебиение, аритмии, одышка при физической нагрузке и даже в покое. Указанные симптомы могут быть обусловлены экссудативным перикардитом или миокардитом, что в дальнейшем может привести к нарастающей сердечной недостаточности. По данным различных авторов, частота развития перикардита может достигать 30% (по результатам аутопсий), однако, как правило, перикардит протекает бессимптомно и редко приводит к таким тяжелым осложнениям, как тампонада сердца.
Миокардиты развиваются примерно в 25% случаев и часто сочетаются с перикардитом. Основными признаками миокардита являются: расширение границ сердца, глухость тонов, тахиаритмия, изменение сегмента SТ—Т и повышение МВ- фракции креатинкиназы.
При СКВ в патологический процесс может также вовлекаться эндокард, особенностью поражения которого является развитие асептического эндокардита Либмана—Сакса, протекающего с утолщением пристеночного эндокарда в области атриовентрикулярного кольца. Чаще в патологический процесс вовлекаются митральный и аортальный клапаны. Указанные патоморфологические изменения обычно обнаруживаются при
При вторичном антифосфолипидном синдроме описаны случаи тромботического вальвулита и тромбоза камер сердца. Коронарит при активной СКВ может привести к развитию инфаркта миокарда с типичными для стенокардии ангинозными приступами.
У женщин с СКВ в пременопаузальном периоде высок риск развития атеросклероза (6—10%). Механизм формирования атеросклероза при СКВ сложен и обусловлен отложением депозитов иммунных комплексов в стенке сосудов. Дополнительное влияние на формирование атеросклероза может оказывать длительная терапия ГКС за счет гиперлипидемии и гипертриглицеридемии. Причем тяжесть атеросклероза зависит от длительности заболевания и кумулятивной дозы глюкокортикоидов.
Можно выделить следующие клинические варианты: плеврит, волчаночный пневмонит, хронический диффузный интерстициальный фиброз легких, легочная гипертензия, эмболия сосудов легких и легочное кровотечение.
Плеврит встречается значительно чаще, чем все остальные легочные проявления СКВ. Больные предъявляют жалобы на сильную, острую, постоянную боль в грудной клетке, усиливающуюся при дыхании, одышку, сухой кашель. При наличии жалоб на рентгенограммах легких удается обнаружить жидкость в плевральной полости. В ряде случаев при наличии подобных жалоб могут выявляться очаги уплотнения легочной ткани, что свидетельствует о развитии либо пневмонии, либо альвеолита, причиной которого является легочный васкулит. В последнем случае возрастает риск развития вторичной инфекции в легких в виде пневмонии, абсцесса легких или эмпиемы плевры.
Хронический диффузный интерстициальный фиброз легких — относительно редкий для СКВ вариант поражения легких. Следует исключать другие причины, которые могли привести к его развитию. Если у больных с СКВ формируется легочная гипертензия, то она плохо поддается коррекции и, как правило, прогрессирует, приводя к смерти. Антифосфолипидный синдром может быть причиной тромбоэмболии ветвей легочной артерии. Высокий риск тромбоэмболии наблюдается при снижении содержания протеина S (собственный антикоагулянт) и длительном пребывании в постели. При полиорганной недостаточности может развиваться легочное кровотечение.
Поражение желудочно-кишечного тракта
Поражение почек по типу гломерулонефрита наблюдается у 25—50% больных в дебюте заболевания, а в целом встречается в 60% случаев. В его генезе лежит иммунокомплексныи механизм, характеризующийся отложением на базальной мембране почек иммунных депозитов, содержащих антитела к ДНК. Наличие антител к ДНК в сыворотке крови и гипокомплементемия могут являться предвестником клинических проявлений почечной патологии. Вместе с тем известен ряд факторов риска прогрессирования волчаночного нефрита, которые можно разделить на две группы: модифицируемые и немодифицируемые
Факторы, ассоциируемые с повышенным риском хронической болезнью почек у больных СКВ
Применение преднизолона в виде монотерапии при пролиферативных формах гломерулонефрита
[youtube.player]• Системная красная волчанка, подострое тече
ние, активность 2 степени: подострый полиартрит, ФН
1 ст.; экссудативный плеврит, ДН 1 ст.; экссудативный
перикардит; эндокардит, недостаточность митрально
го клапана; миокардит, СН 1 ф. кл.; хронический диф
фузный гломерулонефрит - изолированный мочевой
синдром, ХПН 0.
• Системная красная волчанка, хроническое те
чение, активность 1 ст., левосторонний плеврит, ДН
I ст. Дискоидная волчанка. Психологический, соци
альный статусы формулируются по общим принципам.
• Ревматическую полимиалгию приходится
дифференцировать с системной красной волчанкой
у женщин пожилого возраста с высокими цифрами
СОЭ. Учитываются диагностические критерии по-
лимиалгии: боль и скованность мышц плечевого и
тазового пояса, утренняя скованность, отсутствие по
лиартрита. При полимиалгии не бывает гломеруло-
нефрита, полисерозита, кожного синдрома, LE-фе
номен а.
• Смешанное соединительнотканное заболева
ние - это одновременное или последовательное су
ществование у одного больного симптомов двух или
трех болезней: системной красной волчанки, систем
ной склеродермии, поли- или дерматомиозита. Все
больные имеют обязательный иммунологический
признак - высокие цифры сывороточных антител к
рибонуклеопротеиду. Болезнь характеризуется очень
редким поражением почек, высокой эффективностью
глюкокортикостероидов, хорошим прогнозом.
• Узелковый периартериит в классическом ва
рианте чаще поражает мужчин, протекает с лихорад
кой, миалгиями, артралгиями, потерей массы тела.
Системная красная волчанка
• Гранулематоз Вегенера протекает, как и сис
темная красная волчанка, с симптомамл гломеруло
нефрита, артрита, пневмонита. Однако нозологичес
кое своеобразие этой болезни определяет некроти-
зирующий гранулематоз с преимущественным пора
жением верхних дыхательных путей и легких (рино-
синуситы, носовые кровотечения, боли в области гай
моровых и лобных пазух, разрушение хрящевых и
костных структур носа, небного свода, глазниц и реже
турецкого седла). f
• Неспецифический аортоартериит, как и си
стемная красная волчанка, - болезнь молодых жен
щин. Ведущие синдромы - поражение дуги аорты со
снижением зрения, головокружением, обмороками,
асимметрией пульса и артериального давления на
руках, систолическим шумом на сосудах шеи; пора
жение брюшного отдела аорты с реноваскулярной ги
пертонией, систолическим шумом в эпигастрии; по
ражения системы легочной артерии с одышкой, каш
лем, кровохарканьем. Перечисленные симптомоком-
плексы сочетаются с лихорадкой, полиартралгией.
Отсутствуют типичные для системной красной вол
чанки гломерул о нефрит, полисерозит, кожный синд
ром, LE-феномен.
Цель лечения: улучшение индивидуального прогноза болезни при сохранении удовлетворительного качества жизни.
• купирование обострения путем подбора адек
ватной терапии при тщательном мониториро-
вании эффекта и минимизации побочных дей
ствий лекарственных препаратов;
• поддержание достигнутой медикаментозной
ремиссии.
Показания к госпитализации в ревматологическое отделение:
• первая клиническая манифестация болезни с
целью уточнения диагноза, оценки висцераль
ных поражений, активности процесса, подбо
ра адекватной терапии;
• рецидивы болезни с острым и подострым те
чением при активности 2-3 ст., висцеритах;
• осложнения лекарственной терапии, труднос
ти в подборе адекватной терапии;
• полисиндромное поражение, полиорганная
недостаточность в период исходов.
Показания к госпитализации в терапевтическое отделение:
• Обострение болезни 1-2 ст. активности при
невозможности организовать лечение амбу-
латорно или в дневном стационаре (лица,
нуждающиеся в уходе, одинокие и др.).
Показания к госпитализации в отделение гемодиализа:
• люпус-нефрит, тяжелая ХПН;
амбулаторные пациенты осматриваются об-
щепрактикующим врачом или участковым те
рапевтом не реже четырех раз в год. Контро
лируются анализы крови и мочи, LE-феномен,
производятся рентгенологические исследова
ния органов грудной клетки, ЭКГ, ЭХО-кар-
диограмма (по показаниям). Проводится под
держивающая терапия глюкокортикостеро ида
ми, а по показаниям и другими препаратами.
Критерии эффективности поддерживающей
терапии - стабилизация процесса, уменьшение
сроков временной нетрудоспособности, сохра
нение трудоспособности.
Информация для пациента и его семьи:
• Системная красная волчанка - заболевание,
поражающее многие органы и системы. Типично по
ражение кожи, суставов, серозных оболочек, почек.
• Заболевание протекает весьма вариабельно:
наряду с тяжелыми формами (поражение почек, цен
тральной нервной системы, сердца) встречаются хро
нические формы с невысокой активностью, пораже
нием кожи и нетяжелым артритом.
• Современная наука располагает активными
эффективными методами лечения системной крас
ной волчанки, позволяющими улучшить прогноз у
пациентов, считавшихся ранее некурабельными.
• Как правило, больной системной красной вол
чанкой вынужден лечиться пожизненно. Исходы бо
лезни в значительной степени зависят от уровня со
трудничества пациента с врачом, пунктуальности па
циента в выполнении врачебных рекомендаций.
Советы пациенту и его семье:
• Исключаются физические и психические пере
грузки, инсоляция, переохлаждение, перегревание,
злоупотребление алкоголем, табаком.
• Пациент должен вести правильный образ жиз
ни, умело чередовать труд и отдых. Малые физичес
кие нагрузки не противопоказаны. Диета полноцен
ная, богатая белками, витаминами.
• Исключаются вакцинация, введение чужерод
ных белков, применение сульфаниламидов, триме-
топрима, пероральная контрацепция.
23*
• При системной красной волчанке острого и по-
дострого течения, 2-3 ст. активности, с висцеритами
лечение начинается в стационаре. Назначаются глю-
кокортикостероиды (преднизолон до 50-60 мг/сут, в
тяжелых случаях в дозе 1 мг/кг массы тела/сут или
метипред в дозе 40-50 мг/сут). Лечение указанными
дозами проводится длительно, до 6-12 нед. При лю
пус-нефрите глюко кортико стер о иды обычно сочета
ются с азатиоприном в дозе 2,5 мг/кг массы тела/сут
или хлорбутином в дозе 0,2-0,4 мг/кг массы тела/сут.
В результате комплексного лечения начальные при
знаки улучшения выявляются через 3-4 нед., СОЭ
снижается через 5-6 нед.
В поликлинике дозы глюко кортико стероидов и цитостатиков постепенно снижаются до поддерживающих. Как правило, дозу преднизолона снижают на 5 мг в 2-3 нед. Мы предпочитаем вести пациентов на дозе преднизолона 30-35 мг/сут в сочетании с 50-100 мг/сут азатиоприна длительно, до 3 мес, а затем снижаем дозу преднизолона до 15 мг/сут. Многим больным удается сохранять достигнутую таким образом ремиссию в течение нескольких лет. Утром пациент получает 10 мг преднизолона, вечером 5 мг, днем 50 мг азатиоприна.
Иной вариант снижения доз преднизолона успешно апробирован E.S. Shiom(1992). По дням, последовательно с 1-го по 36-й день, даются такие дозы преднизолона (мг/сут): 40; 35; 40; 30; 40; 25; 40; 20; 40; 15; 40; 10; 40; 7,5; 40; 7,5; 40; 7,5; 40; 5; 40; 5; 40; 5; 40; 2,5; 40; 2,5; 40; 2,5; 40; 0; 40; 0; 40; 0. В последующие дни преднизолон назначается через день: по нечетным дням, с 37-го дня (в мг/сут): 35; 30; 25; 20; 15; 10. С 49-го дня по нечетным дням дозы составляют (в мг/сут): 7,5; 7,5; 7,5; 5; 5; 5; 2,5; 2,5; 2,5. По четным дням пациент не получает преднизолон вовсе. Пользуясь описанной методикой, E.S. Shiom удавалось избавить многих пациентов от необходимости постоянного приема больших доз преднизолона.
ми, в клиниках используются пульс-терапия, экстракорпоральные методы (плазмаферез, гемосорбция), введение в спинномозговой канал метотрексата и дек-саметазона. Если удается частично купировать симптоматику, пациента ведут на глюкокорти ко стероидах и цитостатиках, дозы которых очень медленно снижаются амбулаторно (см. выше).
• При склонности к тромбозам (антифосфоли-
пидный синдром) показан длительный прием ацетил
салициловой кислоты (100 мг/сут), непрямых анти
коагулянтов.
Немедикаментозные методы. Физиотерапия, санаторно-курортное лечение, в т.ч. по поводу ин-теркуррентных заболеваний, противопоказаны. При суставном синдроме в период ремиссии используются массаж, ЛФК.
• Беременность при системной красной волчан
ке возможна, если нет тяжелого полиорганного по
ражения. Во время беременности возможен прием
небольших доз глюко кортико стероидов. Если забе
ременела пациентка, принимавшая или принимаю
щая цитостатики, возрастает риск тератогенеза пло
да. Необходима пренатальная диагностика со своев
ременным принятием решения о целесообразности
сохранения беременности.
• Экспертиза временной нетрудоспособнос
ти.Критерии восстановления трудоспособности: ак
тивность процесса не выше I ст., компенсация или
субкомпенсация функции органов. При острых и по-
дострых формах с высокой активностью процесса
пациент трудоспособен до 2-3 мес, при хроничес
ком течении, обострении с активностью 1-2 ст. - до
1-2 мес.
• Медико-социальная экспертиза.Показания
к направлению на МСЭК: острые и подострые фор
мы болезни с поливисцеритами или отсутствие вос
становления трудоспособности в течение 4 мес. Хро
нические формы с частыми обострениями, при раз
витии ХПН, сердечной декомпенсации, дыхательной
недостаточности, поражения мозга.
• Военно-врачебная экспертиза.В соответ
ствии с Положением о военно-врачебной эксперти
зе (ст. 64) лица, страдающие системной красной вол
чанкой со значительным или умеренным нарушени
ем функций и частыми обострениями, признаются
негодными к несению военной службы, при незна
чительном нарушении функций с редкими обостре
ниями - ограниченно годными.
• Предварительные и периодические ме
дицинские осмотры.Согласно Перечню общих ме
дицинских противопоказаний (п. 16) больным сис
темной красной волчанкой работа в контакте с вред
ными, опасными веществами и производственными
факторами противопоказана.
(Прогрессирующий системный склероз
(шифр Μ 34)
Статистика.Патологическая пораженность составляет 2-12 случаев на 1 млн. населения в год. Болеют чаще женщины (соотношение женщин к мужчинам 7:1), начало болезни приходится на возраст 30-50 лет.
Этиология, факторы риска:
• Установлена достоверная корреляция между
системной склеродермией и антигенами гисто-
совместимости HLA-DR5, HLA-DR1.
• Факторы, реализующие заболевание: контакт
с органическими растворителями, инфекции, трав
мы, вибрация, переохлаждение. Последнему факто
ру, особенно локальному переохлаждению рук, боль
шое значение придавал Е.М. Тареев.
Патогенез. Патологическая анатомия:
• В основе нарушения фиброзообразования ле
жит высокая активность фибробластов, приводящая
к увеличению биосинтеза коллагена.
• Повышена активность иммунокомпетентных
клеток, выявлены антитела к коллагену, доказана ци-
тотоксичность некоторых сывороточных факторов.
• Микроциркуляторные нарушения обусловле
ны поражением эндотелия, спазмом сосудов, обли
терацией капиллярной сети.
С позиций патоморфолога системная склеродермия - вариант иммунного воспаления с участием Т-
лимфоцитов, тучных клеток, фибробластов, клеток эндотелия. Маркером болезни является избыточное фиброзообразование с замещением грубой соединительной тканью слизистых оболочек, тканевых элементов кожи, мышц. Характерны васкулиты с пери-васкулярными инфильтратами, утолщение интимы, микротромбозы. Отсюда нарушение трофики тканей, явления некробиоза и некроза.
Клиника, диагностика.Первые клинические манифестации: синдром Рейно, отек пальцев кистей и стоп с постепенным уплотнением кожи; поли-артралгии; реже нарушения со стороны пищеварительного тракта (изжога, дисфагия) или легких (одышка).
На более поздних этапах развертывается клиника полисиндромного страдания.
Слизистые глаз, полости рта сухие вследствие поражения слезных и слюнных желез (синдром Шег-рена).
• Подкожно-жировая клетчатка. Ограниченный
кальциноз в кончиках пальцев и периартикулярно
(рентгенологически - синдром Вессенбаха).
CREST-синдром: кальциноз мягких тканей, синдром Рейно, эзофагит, склеродактилия, телеангиэктазии.
Легкие. Фиброзирующий альвеолит, диффузный пневмосклероз, спайки плевры. Тип нарушения дыхания рестриктивный. Нарастает одышка, сочетающаяся с сухим непродуктивным кашлем. У части больных вследствие васкулитов сосудов малого круга развивается хроническое легочное сердце.
Сердце. Кардиосклероз, ишемия и некоронаро-генные некрозы миокарда с клиническими эквивалентами в виде кардиомегалии, аритмий и блокад сердца. Нередок фибринозный перикардит, протекающий латентно. Изредка формируется клапанный порок сердца - недостаточность митрального клапана, умеренно выраженная.
Почки. Истинная склеродермическая почка -следствие генерализованного поражения почечных сосудов - драматическое проявление системной склеродермии. Клинические признаки: высокая или злокачественная артериальная гипертензия с ретинопатией, энцефалопатией, мочевой синдром (олигурия, белок, цилиндры), подострая ХГТН ренального типа. У ряда больных развивается нефропатия по типу хронического гломерулонефрита с изолированным мочевым синдромом.
Лабораторная диагностика.Гипохромная анемия. Лейкопения, реже лейкоцитоз, СОЭ увеличена умеренно (15-30 мм/ч), умеренные изменения острофазовых показателей. В 30-45% обнаруживается ревматоидный фактор, в 2-6% - LE феномен. Специфическими для склеродермии считаются антитела к Scl-70 антигену (при диффузной форме) и антицент-ромерные антитела при лимитированной форме и CREST-синдроме.
Капилляроскопия ногтевого ложа: расширение и извитость капиллярных петель, поля аваскуляриза-ции, геморрагии.
Биоптаты кожи - фиброзная трансформация.
Классификация.По Н.Г. Гусевой, выделяются клинические формы: лимитированная с поражением кожи лица и кистей, или CREST-синдром, и диффузная с поражением кожи и внутренних органов.
Течение: острое (быстропрогрессирующий кож-но-суставной синдром, висцериты, истинная склеродермическая почка); подострое (типичное поражение кожи, полиартрит, хронический гломерулонеф-рит); хроническое (лимитированная форма, суставной сидром, синдром Рейно, постепенное формирование контрактур, присоединение висцеритов).
Активность процесса - минимальная (1 ст.), умеренная (2 ст.), высокая (3 ст.) - определяется по характеру течения болезни, темпам ее прогрессирова-ния, выраженности изменений лабораторных показателей.
В диагнозе отражаются основные синдромы болезни, степень органной компенсации.
[youtube.player]СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
- Ассоциация ревматологов России
Оглавление
1. Краткая информация
Системная красная волчанка (СКВ) – аутоиммунное ревматическое заболевание с многочисленными клиническими проявлениями и непредсказуемым течением.
- Гиперпродукция антинуклеарных антител (АНА) обусловлена избыточной активностью В-лимфоцитов в результате нарушения иммунорегуляторных механизмов: супрессорной и хелперной Т-клеточной регуляции, недостаточной продукции ИЛ-2.
- Взаимодействие антигенов и антител образует циркулирующие иммунные комплексы (ЦИК) с высокой антигенной активностью, откладывающиеся в микроциркуляторном русле.
- Под влиянием ЦИК освобождаются лизосомальные ферменты, повреждающие органы и ткани и приводящие к иммунному воспалению с деструкцией соединительной ткани.
- Продукты деструкции соединительной ткани являются новыми антигенами, к которым образуются новые антитела.
Семейная распространенность во много раз выше популяционной.
Конкордантность монозиготных близнецов 50%.
Содержание антиядерных антител и гипергаммаглобулинемия выявляется у 2/3 больных.
СКВ ассоциирована с носительством антигенов гистосовместимости HLA и СКВ.
При СКВ чаще встречаются антигены HLA All, В7, В35, DR2 и DR3.
В развитии СКВ играет роль эстрогенная стимуляция и снижение тестостерона при относительном повышении эстрадиола.
- Заболеваемость 2.7-50 на 100 тысяч населения
- Соотношение больных женщин и мужчин как 9:1
- Инвалидизация 50-75%
- 10-летняя выживаемость 93%
Системная красная волчанка (M32)
M32.0 Лекарственная системная красная волчанка
M32.1 Системная красная волчанка с поражением других органов или систем
M32.8 Другие формы системной красной волчанки
M32.9 Системная красная волчанка неуточненная
Классификационные критерии СКВ (ACR, 1997)
1. Сыпь на скулах
2. Дискоидная сыпь
3. Фотосенсибилизация
4. Язвы ротовой полости
5. Неэрозивный артрит 2-х или более периферических суставов
6. Серозит: плеврит, перикардит
7. Поражение почек: персистирующая протеинурия не менее 0,5 г/сутки и/или цилиндрурия
8. Поражение ЦНС: судороги, психоз
9. Гематологические нарушения: гемолитическая анемия с ретикулоцитозом, 2 раза и более лейкопения 9 /л, тромбоцитопения 9/л
10. Иммунологические нарушения: а-ДНК, анти-Sm, анти-КЛ, положительный тест на волчаночный антикоагулянт, ложноположительная реакция Вассермана не менее 6 месяцев
11. Повышение титров АНФ
2. Диагностика
Диагноз ставится на основании классификационных критериев:
- по ACR (1997г.) – 4 любых критерия из 11;
- по SLICC (2012) – 4 критерия: обязательно 1 клинический и 1 иммунологический.
Рецидивирующе-ремиттирующее течение - в течении года 2 и более обострений СКВ по индексу SLEDAI2К или Selena SLEDAI.
Хронически активное течение - персистирующая активность заболевания в течение года.
Ремиссия СКВ - полное отсутствие клинических проявлений в течение года при незначительном увеличении антител ДНК, снижении С3 или С4.
Степени активности СКВ по индексу SLEDAI2К или Selena SLEDAI:
- нет активности (0 баллов),
- низкая (1-5 баллов),
- средняя (6-10 баллов),
- высокая (11-19 баллов),
- очень высокая (более 20 баллов).
Обострение СКВ при увеличении индекса SLEDAI2К или Selena SLEDAI между двумя визитами:
- умеренное - 3-12 баллов,
- выраженное - более 12 баллов.
Примеры формулировки диагнозов:
- Основной: СКВ острого по началу течения с поражением кожи (эритема-бабочка, выраженные эритематозные высыпания на коже голеней, зоне декольте, грудной клетке и спине), поражением суставов (полиартрит), поражением почек (люпус-нефрит II класса, ИА=3, ИХ=2), гематологическими нарушениями (лейкопения, тромбоцитопения) и иммунологическими нарушениями ( повышение антител к ДНК, снижение комплемента C3, C4, положительный изолированный Кумбс-тест. АНФ+)
- Активность 3 (SLEDAI 28). ИП SLICC 2
- Сопутствующий: Катаракта обеих глаз. Асептический некроз правого тазобедренного сустава.
Жалобы разнообразны, но чаще:
- боли в суставах
- лихорадка
- нарушение аппетита
- ухудшение сна
- усиленное выпадение волос
Подострое начало с рецидивирующего полиартрита, температуры, кожных высыпаний, недомогания, слабости, потери веса.
У детей и подростков СКВ часто дебютирует с поражения ЦНС: депрессия, повышенная возбудимость, упорные головные боли.
Часто в анамнезе недавние:
- беременность
- роды
- интенсивная инсоляция
- стресс
- инфекционное заболевание
- СКВ или другое аутоиммунное ревматическое заболевание у родственников.
При развитии плеврита, диафрагматита - ассоциированные с дыханием боли в грудной клетке.
При поражении почек – отеки, снижение диуреза, жажда, сухость кожи.
При поражении ЦНС – нарушение настроения, памяти, упорные головные боли, нарушение зрения, парестезии.
При поражении спинного мозга – параличи, нарушение функции тазовых органов.
По критериям ACR:
- персистирующая протеинурия >0,5 г/день
- и/или 5 эритроцитов, 5 лейкоцитов или цилиндров без инфекции мочевых путей
- дополнительно данные нефробиопсии с подтверждением иммуннокомплексного нефрита
Диагноз СКВ устанавливают на основании характерных клинических признаков:
- Поражение кожи – эритема на скулах, переносице, верхней трети груди, шее, буллезные высыпания, фотосенсибилизация, подострая кожная волчанка, волчанка обморожения, Гатчинсона (кончики пальцев, ушные раковины, пятки, икры, кончик носа), панникулит.
- Поражение суставов – неэрозивный артрит (синдром Жакку)
- Алопеция – очаговое или диффузное выпадение волос
- Поражение сосудов, васкулит – капилляриты, синдром Рейно, сетчатый ливедо
- Поражение слизистых полости рта – стоматит, язвы, энантема твердого и мягкого неба.
Обязательное исследование основных лабораторных биомаркеров СКВ антител:
- антиядерных (АНФ);
- к нативной двухспиральной ДНК (a-DNA);
- к антигену Смита (a-Sm) у 10-30%.
Не показано исследование антител:
- к гистонам - характерны для лекарственной волчанки;
- к РНК-содержащим молекулам (малым ядерным рибонуклеопротеинам).
Рекомендуется исследование антител:
- к Ro/SS-A, ассоциированных с лимфопенией, тромбоцитопенией, фотодерматитом, легочным фиброзом, синдромом Шегрена;
- La/SS-B - часто определяются вместе с антителами к Ro;
- к фосфолипидам;
- к кардиолипину;
- волчаночного антикоагулянта.
Определение в анализе крови:
- СОЭ - увеличение как признак интеркуррентной инфекции, но не активности СКВ;
- уровня лейкоцитов и лимфоцитов - снижение ассоциировано с активностью СКВ;
- уровня гемоглобина;
- реакция Кумбса (у 10 %);
- уровня тромбоцитов;
- С3 и С4 фракции комплемента.
Общий анализ мочи, исследование суточной протеинурии и уровня клубочковой фильтрации.
Рентгенография суставов при жалобах или при артрите:
- выявление ранних структурных повреждений для уточнения диагноза;
- выявление осложнений терапии и заболевания – асептический некроз;
- перед ортопедическим и хирургическим лечением и ортезированием.
Рентгенография органов грудной клетки при первичном обследовании и затем ежегодно.
КТ/МРТ легких уточняют характер волчаночного поражения и позволяют диффдиагноз.
ЭХО-к ардиография для уточнения характера поражения: перикардит, эндокардит, кардит, легочная гипертензия.
Для уточнения диагноза СКВ.
При признаках поражения почек - биопсия почек, оценка по классификации ISN/RPS.
- кардиолога – при кардиоваскулярных заболеваниях, при ССН до назначения ГИБП;
- эндокринолога – для диагностики сахарного диабета, влияющего на выбор терапии РА;
- гастроэнтеролога/эндоскописта – при назначении НПВП;
- фтизиатра – при назначении ГИБП и подозрения на латентный туберкулез;
- психиатра - для оценки психического статуса пациента и коррекции нарушений;
- дерматолога - для исключения специфических заболеваний кожи;
- гематолога – при подозрении на заболевание крови.
Класс I Минимальные изменения мезангиума
Класс II Мезангиально-пролиферативный ВН
Класс III Очаговый ВН ( 50% пораженных клубочков): диффузно-сегментарный (IV-S) или глобальный (IV-G)
- IV A - активные поражения
- IV A/C - активные и хронические
- IV C – хронические
Класс V Мембранозный ВН (одновременно могут быть изменения III и IV классов).
Класс VI Нефросклероз без признаков активности
3. Лечение
Противопоказания для ГИБП:
- активные инфекции, сепсис, тяжелые инфекции (туберкулез, гепатиты В и С, ВИЧ)
- гиперчувствительность к компонентам ГИБП
- иммунодефицитные состояния (гипогаммаглобулинемия, низкие CD4 и СВ8)
- печеночная недостаточность (увеличение АЛТ и АСТ >5 х ВГН)
- в анамнезе ЗНО (кроме немеланомного рака кожи).
- Стандартные инфузионные реакции (СИР);
- Реакции немедленной гиперчувствительности (анафилаксия);
- Реакции, связанные синтезом анти-лекарственных антител (АЛА).
Связанные с иммунными механизмами:
- Гематологические;
- Сердечно-сосудистые;
- Легочные (не связанные с инфекцией);
- Желудочно-кишечные;
- Метаболические;
- Кожные;
- Неврологические
Риск реактивации латентной туберкулезной инфекции на фоне лечения ГИБП:
- высокий: инфликсимаб (ИНФ), адалимумаб (АДА), голимумаб (ГЛМ), цертолизумаб (ЦЗП)
- умеренный: этанерцепт (ЭТЦ), абатацепт (АБЦ), тоцилизумаб (ТЦЗ)
- низкий: ритуксимаб (РТМ)
При латентном туберкулезе проводится профилактическое лечения изониазидом или рифампицином, приём ГИБП начинают через 2 месяца.
Факторы риска инфекционных осложнений:
- Коморбидные заболевания (хронические заболевания почек и легких)
- Пожилой возраст
- Терапия ГК
На фоне РТМ отмечено увеличение риска печеночной недостаточности, связанной с вирусом гепатита В, и развитие прогрессирующей мультифокальной лейкоэнцефалопатии.
Вместе с основными препаратами при показаниях используют:
- антибиотики,
- препараты крови,
- противовирусные и противогрибковые препараты,
- антикоагулянты,
- дезагреганты,
- мочегонные,
- гипотензивные препараты,
- статины.
При поражении ЦНС могут назначаться:
- седативные,
- противосудорожные,
- психотропные.
Лечение проводит врач-ревматолог.
Лечение больных СКВ до достижения ремиссии (или низкой активности) заболевания, снижение риска коморбидных заболеваний.
Оценка эффекта по стандартизованному индексу SLEDAI2K.
Основное место в лечении СКВ занимают ГК, цитостатики и аминохинолиновые препараты.
При отсутствии противопоказаний аминохинолиновые препараты (ГХ) назначаются всем без исключения больным СКВ для профилактики обострений, снижения активности и риска кардиоваскулярных осложнений.
При СКВ невысокой степени активности и без поражения жизненно-важных органов используются:
- 20-25 мг ГК и/или аминохинолиновые препараты 200-400 мг/день;
- НПВП кратковременно и только при низкой вероятности побочных эффектов;
- при недостаточной эффективности/уменьшения дозы ГК - цитостатики (АЗА, МТ или ММФ)
При резистентности к лекарственной терапии - пульс-терапия 3 дня инфузии 500-1000 мг 6-МПРЕД.
При активности 6-10 баллов без признаков активного волчаночного нефрита и поражения ЦНС – 10 мг/кг моноклональное антитело к BLyS (белимумаб) 3 инфузии каждые 14 дней в стационаре, далее амбулаторно ежемесячно не менее 6 месяцев.
При прогрессирующем течения СКВ , с высокой активностью и тяжелыми поражениями внутренних органов применяют ГК в высоких (подавляющих) дозах - 40-60 мг или 0.5-1.0 мг/кг веса преднизолон внутрь.
При критических ситуация х или неэффективности преднизолона - пульс-терапия 3 дня инфузии 15-20 мг/кг 6-МПРЕД.
При средней и высокой активности СКВ обязательны ГК, длительность приёма не ограничена.
При улучшении, снижении активности - ГК можно уменьшить по 1 мг в 7-10 дней до поддерживающей дозы.
Препарат выбора для системной или инфузионной терапии - 6-метилпреднизолон.
Цитостатики назначают при прогрессирующем течении, высокой активности с поражением жизненно-важных органов и систем.
Индукционная терапия циклофосфаном (ЦФ) или мофетила микофенолатом (ММФ) в течение 3-6 месяцев.
При развитии волчаночного нефрита 1000 мг ЦФ в/в ежемесячно в течение 6 месяцев или 500 мг каждые 2 недели, до 6 инфузий.
Суточная доза МФТ 2-3 г/день в течение 6 месяцев.
ЦФ и МТ в комбинации с пульс-терапией 6-метилпреднизолоном и последующим назначением 0.5-1.0 мг/кг ГК внутрь.
При достижении клинико-лабораторного эффекта 6 месяцев применять цитостатики в качестве поддерживающей терапии: 1-2 г/день ММФ или 2 мг/кг/день азатиоприн (АЗА).
Проводится в соответствии с классификационным типом нефрита.
При активном ВН к основной терапии ГК и цитостатиками дополнительно:
- 200 до 400 мг в день ГХ при отсутствии противопоказаний;
- при протеинурии >0,5г/24часа блокаторы ангиотензиновых рецепторов;
- при повышении ЛПВП более 100 мг/дл рекомендуются статины.
- Иммуносупрессивная терапия и ГК не проводятся.
- При протеинурии более 0,5 г/24 час и эритроцитурии рекомендуется назначение ГК и АЗА.
- Обязательно ЦФ и ММФ в комбинации с 3-х дневной в день пульс терапией 1000 мг/день 6-МПРЕД (по) и последующим назначением 0.5-1.0 мг/кг/день ГК внутрь, снижение дозы при достижении эффекта.
- 2-3 г/день МФТ в течение всего периода индукционной терапии (6 месяцев).
Режимы назначения ЦФ:
- ЦФ или МФТ в сочетании с пульс-терапией 6-МПРЕД и внутрь 1 мг/кг/день ГК.
- 5 мг/кг/день ПРЕД в комбинации с 2-3 г/день МФТ.
- После достижения при ВН хорошего клинико-лабораторного эффекта от индукционной терапии, поддержание результата 2 г/день МФТ или 2 мг/кг/день АЗА.
Рекомендуется несколько вариантов терапии.
Не требуется специальной терапии при отсутствии активности ВН и внепочечных проявлений СКВ.
При минимальной активности - назначение ГХ.
При выраженной активности ВН и/или внепочечных проявлений болезни - ГК в дозах, позволяющих контролировать течение, при необходимости в комбинации с АЗА.
- высокие дозы ГК сопряжены с высоким риском развития АГ и сахарного диабета;
- МФТ, ЦФ, ЦсА и МТ не назначаются из-за тератогенного эффекта.
При персистирующей высокой активности ВН, установленном или предполагаемом III/IV классе нефрита после 28 недель рекомендуется кесарево сечение.
- При тяжелых, жизненно-угрожающих состояниях – экстренно 1000-500 мг ЦФ в/в и пульс-терапии 1000 мг 6-МПРЕД несколько дней подряд с последующим назначением 0,5-1,0 мг/кг/день ГК внутрь.
- При коме, сопоре, прогрессирующем миелите, высоких аДНК и/или криоглобулинов в сыворотке крови показан плазмаферез ежедневно или через день, с эксфузией 20-30 мл/кг веса плазмы.
- После окончания процедур плазмафереза - 0,5-1,0 г/кг внутривенного иммуноглобулина.
- При отсутствии эффекта в течение первых 3-4 дней интенсивной терапии рекомендуют назначать 500-1000 мг РТМ еженедельно (максимальная суммарная доза 2000 мг).
Хирургическое лечение СКВ не проводится.
Хирургическое лечение суставов в специализированных травматолого-ортопедических отделениях.
Показания к хирургическому лечению:
- резистентный к медикаментозной терапии синовит конкретного сустава,
- развитие деформаций,
- стойкий болевой синдром,
- нарушение функции.
- артроскопическая и открытая синовэктомия,
- дебридмент,
- остеотомии,
- остеопластики,
- эндопротезирование суставов.
Хирургическая коррекция улучшает функциональную в среднесрочной перспективе.
Отмена МТ, АЗА и ЦФ за 2 недели до операции и возобновление после полного рубцевания раны и отсутствии осложнений.
Прием ГИБП следует приостановить на время, длительность перерыва индивидуальная.
ГК продолжают в прежней дозе.
В день операции проводится заместительная терапия 250-500 мг 6-МПРЕД в/в инфузия.
Дополнительный компонент комплексного ведения СКВ.
Обучение проходит в разные периоды заболевания и основано на когнитивно-поведенческой модели.
Рекомендованы индивидуально ориентированные образовательные программы, разработанные в соответствии с потребностями пациента.
4. Реабилитация
- Не проводится при высокой активности СКВ, обусловленной поражением жизненно-важных органов: нефрит, поражение ЦНС, тромбоцитопения, перимиоэндокардит.
- В ряде случаев ограничивается дыхательной гимнастикой.
- При низкой активности или ремиссии - динамические, силовые и аэробные тренировки, адаптированные к возможностям пациента.
- При поражении кожи следует избегать плавания в бассейне.
Данные противоречивы, невозможно ни рекомендовать, ни отвергнуть.
5. Профилактика и диспансерное наблюдение
Первичная профилактика СКВ не разработана.
Вторичная профилактика осложнений основана на подавлении аутоагрессии и иммунокомплексного воспаления.
Лечение СКВ проводится на протяжении всей жизни, основа его - медикаментозная иммуносупрессивная терапия.
Цель лечения - достижение стойкой клинической ремиссии (“Treat to target”).
Альтернативная цель - стойко низкая активность болезни.
Современная стратегия лечения СКВ:
- активное назначение иммуносупрессивной терапии с момента установления диагноза;
- частый объективный контроль - каждые 3 мес. до достижения ремиссии, каждые 6 мес. после достижения ремиссии;
- изменение схемы лечения при отсутствии достаточного ответа;
- постоянное динамическое наблюдение при ремиссии.
Читайте также:


