Симптомы инфекции в организме после пересадки печени

Препараты на основе глицирризиновой кислоты и фосфолипидов способствуют устранению воспалительных процессов в печени и восстановлению ее клеток. Имеются противопоказания. Необходимо проконсультироваться со специалистом.


Причины заболеваний печени
Прежде чем говорить о причинах заболевания печени, давайте разберемся, что представляет собой этот орган.
Печень — это крупная пищеварительная железа, располагающаяся в верхнем правом отделе брюшной полости под диафрагмой. Она выполняет ряд физиологических функций:
метаболическая (участвует в обмене веществ: белков, жиров, углеводов, гормонов, витаминов, микроэлементов);
секреторная (образует желчь и выделяет ее в просвет кишки, переработанные печенью вещества выделяются в кровь);
детоксикационная (перерабатывает токсичные соединения в безопасную форму или разрушает их) и другие.
В силу своих функциональных и морфологических особенностей печень подвержена большому количеству различных заболеваний. Их причины, по мнению исследователей, можно разделить на четыре основные группы:
Вирусы и бактерии. К вирусным заболеваниям относят гепатиты типов А, В, С, D и других. Они провоцируют острые и хронические воспалительные процессы. В 57% случаев гепатиты переходят в цирроз печени. Причинами бактериальных инфекций обычно являются эхинококк, альвеококк и аскариды, а также лептоспиры — возбудители лептоспироза. Заболевания также протекают в острой или хронической форме и в виде кистозной трансформации печени.
Нарушение жирового обмена. В данном случае в клетках печени повышается содержание липидов (жиров), отчего железа может увеличиваться в размере и терять способность нормально функционировать. Это приводит к развитию таких заболеваний, как жировой гепатоз (стеатоз печени) и впоследствии — к циррозу. Нарушениями жирового обмена в печени в России страдает около 27% населения.
Злоупотребление алкоголем. Систематическое ненормированное употребление алкогольных напитков оказывает губительное влияние на клетки печени, что со временем может стать причиной цирроза. Исследователями выведена относительно безопасная суточная доза этанолсодержащих напитков: менее 30 мл водки (коньяка, виски), 150 мл вина или 250 мл пива в день для женщин и 60 мл водки (коньяка, виски), 300 мл вина или 500 мл пива в день — для мужчин.
Токсическое поражение лекарственными препаратами. Происходит в результате бесконтрольного приема медикаментов, который приводит к изменению тканей печени и нарушению ее нормального функционирования. Выделяют острую и хроническую форму токсических поражений. Хронические заболевания возникают из-за постоянного попадания в организм доз отравляющего вещества. Могут годами протекать бессимптомно.
В отдельную группу выделяют множество других, менее распространенных причин, вследствие которых происходит процесс разрушения клеток печени. К ним относят: отравления парами тяжелых металлов и химических соединений, стрессы, травмы живота, генетическую предрасположенность.
Под воздействием вышеперечисленных факторов в печени начинаются различные изменения, которые в итоге приводят к нарушению функций органа.
Все заболевания печени можно поделить на несколько типов: вирусные (гепатиты B, C, D), бактериальной и паразитарной природы (туберкулез, абсцесс, альвеококкоз, эхинококкоз, аскаридоз), гепатозы (алкогольная и неалкогольная жировая болезнь печени), опухолевые (киста, рак, саркома, карцинома), сосудистые (тромбоз, гипертензия), наследственные (гипоплазия, гемохроматоз, пигментный гепатоз), травматические повреждения и другие.
Уделим особенно пристальное внимание наиболее часто встречающимся и опасным заболеваниям.
Заболевание, в основе которого лежит нарушение обмена веществ в гепатоцитах. Болезнь начинается с накопления жира в клетках печени. Это приводит к сбою в их нормальной работе, избыточному накоплению в печени свободных радикалов, а затем — к воспалению. В результате развития заболевания клетки железы начинают отмирать (некроз тканей), на их месте активно образуется соединительная ткань, и печень перестает нормально функционировать. Выделяют острый, хронический, холестатический, жировой гепатоз алкогольного и неалкогольного характера и гепатоз беременных. Последним страдает 0,2–1% будущих мам. Жировой гепатоз встречается у 65% людей с повышенной массой тела, а острый и хронический — у 35%. При своевременном и грамотном лечении можно избавиться от заболевания, в противном случае оно может перейти в хроническую стадию и привести к циррозу.
Хроническое воспалительное заболевание. Завершающая стадия фиброза. В ходе цирроза клетки печени отмирают, их место занимает соединительная ткань. Постепенно орган прекращает нормально функционировать, что приводит к различным тяжелым последствиям. Основная причина заболевания — хронические вирусные гепатиты и злоупотребление алкоголем, а также — последствия прочих патологий железы. Цирроз часто сопровождается осложнениями: кровотечениями из расширенных вен пищевода, тромбозами, перитонитами и другими. Заболевание является необратимым. Поддерживать стабильное состояние больному помогает медикаментозное лечение и диета (стол № 5).
Опухоли печени бывают доброкачественными и злокачественными. К доброкачественным относят кисты, гемангиомы, узелковую гиперплазию. Россия занимает пятое место по числу зафиксированных онкологических заболеваний печени. Риск заболеть раком этой железы увеличивается с возрастом. Средний возраст больных составляет 55–60 лет. Различают первичный и вторичный рак печени. Первичный — когда источник опухоли находится в самой печени, вторичный — когда опухоль в этом органе является следствием распространения метастазов из других органов. Второй вид рака встречается гораздо чаще. Причинами возникновения первичного рака могут быть гепатиты В и С, а также цирроз. У больных раком печени 5-летняя выживаемость составляет порядка 20%. В целях профилактики рака печени рекомендуется воздерживаться от чрезмерного употребления алкоголя, анаболических стероидов, токсичных лекарственных препаратов, вести здоровый образ жизни.
Для того чтобы уберечь себя от тяжелых последствий заболеваний печени, следует знать о симптомах болезней. Это поможет вовремя пройти диагностические процедуры и в случае необходимости — начать лечение.
Первичные симптомы патологий печени схожи с простудными проявлениями: повышенная утомляемость, слабость. Отличительной особенностью является боль или тяжесть в правом подреберье, которая сигнализирует о том, что орган увеличен в размерах. Могут появиться и более тревожные симптомы: горечь во рту, изжога, тошнота и рвота. Иногда болезни сопровождаются пожелтением или бледностью кожи, возникновением аллергий и зудом. К тому же при повреждениях печени страдает нервная система, что может проявляться в виде появления у больного раздражительности.
Это общие симптомы заболеваний печени. Теперь обозначим те, которые характеризуют некоторые болезни в частности:
Симптомы гепатоза. Гепатоз, или стеатоз, печени протекает практически бессимптомно. Можно обнаружить дискомфорт и тяжесть в правом подреберье. Изменения становятся заметны на УЗИ.
Симптомы гепатита. К вышеперечисленным признакам можно добавить, заметное снижение аппетита, проблемы с пищеварением, а также повышение по данным биохимического анализа крови содержания таких ферментов, как аланин- и аспартатаминотрансферазы. Они свидетельствуют о разрушении гепатоцитов под воздействием воспаления.
Симптомы цирроза: слабость, повышенная утомляемость, снижение аппетита, тошнота, рвота, повышенное газообразование (метеоризм), диарея.
Симптомы рака. Данное заболевание сопровождается увеличением размеров живота, носовым кровотечением, анемией, отеками, повышением температуры (от 37,5 до 39 градусов). В 50% случаев пациенты жалуются на тянущую боль в поясничной области, возникающую при длительной ходьбе и физических нагрузках.
В зависимости от заболевания, различается механизм его зарождения и развития в организме.
Большинство патологий поначалу не имеют симптомов, лишь при сильном ухудшении состояния замечаются признаки определенных болезней. Если лечение не начато во время, то заболевание может войти в необратимую стадию, которая в худшем случае приведет к летальному исходу.
Вирусные гепатиты при неэффективном лечении или полном его отсутствии редко оканчиваются выздоровлением, чаще всего они переходят в хроническую форму (возможно, с осложнениями), приводят к циррозу. Последний, в свою очередь, ведет к разрушению гепатоцитов.
Чаще всего, болезни, долгое время протекающие без внимания, сложно поддаются медикаментозному лечению. Чтобы не довести до этого, следует серьезно относиться к своему здоровью, уделяя внимание профилактике заболеваний.
Профилактические меры, позволяющие избежать патологий печени, сводятся к следующим простым правилам:
отказ от чрезмерного употребления алкоголя;
отказ от табакокурения;
соблюдение норм здорового питания;
активный образ жизни;
соблюдение правил личной гигиены;
отсутствие психологического перенапряжения, постоянных стрессов.
Однако все эти меры не могут гарантировать здоровье печени: слишком много негативных факторов внешней среды оказывают на орган свое действие. Именно поэтому врачи прибегают к назначению особых препаратов, повышающих защитные свойства печени, — гепатопротекторов.
Более 30 клинических испытаний, подтвердили, что глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, эффективна при лечении алкогольной и неалкогольной жировой болезни. В наиболее крупной базе медицинской информации — PubMed — размещено более 1400 публикаций, подробно рассказывающих об уникальных свойствах этого активного компонента. Глицирризиновая кислота включена в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешена для медицинского применения Европейским медицинским агентством (EMA). Эссенциальные фосфолипиды способны восстанавливать структуру печени и ее функции, оказывая цитопротекторное действие и снижая риск возникновения фиброза и цирроза печени. Сочетание фосфолипидов с глицирризиновой кислотой позволяет повысить эффективность воздействия последней.
[youtube.player]Реакция организма на пересаженный орган называется отторжением. Очень часто иммунная система вашего организма может пытаться отторгнуть печень в течение первого месяца после трансплантации, как правило, в течение первых 7-10 дней.
У большинства больных в течение этого времени возникает, по крайней мере, один эпизод слабого или умеренного отторжения. Это нормальная для иммунной системы и трансплантированной печени реакция, которая говорит о том, что ваша иммунная система работает. Однако для того, чтобы защитить трансплантированную печень и поддержать её функцию на хорошем уровне, вашу иммунную систему необходимо очень выборочно и дозированно подавить, чтобы отторжение не происходило. Для этого пожизненно используются иммунодепрессанты в различных комбинациях и уменьшающихся со временем дозах.
Повреждение печени может вызвать выброс в кровоток нормальных белков печени, или ферментов. Повреждение может быть вызвано отторжением, инфекцией, токсическим воздействием препаратов и другими болезнями печени. Регулярное измерение этих ферментов, т.е. анализы крови, а также наблюдение за характером изменений их результатов, нужно чтобы вовремя заметить проблему и решить её.
Отторжение печени, как правило, диагностируется на основании комплексной оценки анализов. Ваш врач может заподозрить у вас развитие отторжения, если какие-либо из этих значений повышаются по сравнению с нормой. Учитываются также клинические признаки и данные осмотра, ультразвукового исследования (УЗИ) и др.
Пока вы находитесь в больнице, врачи Центра трансплантации наблюдают за вашими анализами (в том числе, отражающими функцию печени) ежедневно. Если в течение этого времени у вас разовьется отторжение печени, никаких признаков вы можете не почувствовать, поскольку отторжение было выявлено на раннем этапе на основании анализов крови.
После того как вы покинете стационар, анализы крови и инструментальное обследование будут проводиться менее часто, но регулярно. При развитии отторжения у вас может развиться некоторая слабая симптоматика, хотя чаще всего самочувствие не меняется, по крайней мере, в течение какого-то времени.
К наиболее распространенным ранним признакам отторжения относят следующее:
- Повышение ферментов печени;
- Зуд;
- Желтуха;
- Боль или болезненность в области правого подреберья;
- Гриппоподобная симптоматика, в частности, ознобы, тошнота, рвота, диарея, головная боль, головокружение, болезненность в теле, усталость;
- Лихорадка/высокая температура 37,5° С.
Симптомы, возникающие в более позднее время, могут напоминать те, которые у вас отмечались до трансплантации, и могут включать следующие:
- Пожелтение кожи и глаз (желтуха);
- Зуд;
- Темный цвет мочи (цвета чая);
- Светлый цвет кала (цвет глины);
- Энцефалопатия;
- Повышенная утомляемость;
- Асцит.
Риск отторжения уменьшается с течением времени, но оно может произойти в любое время. Внимательное отношение к себе, прием препаратов согласно предписаниям, выполнение анализов крови согласно требованиям, а также регулярные визиты к врачу своего Центра трансплантации помогут снизить риск отторжения. Ключевыми факторами успешного исхода трансплантации является регулярное общение с наблюдающим вас врачом Центра, в котором вам была выполнена трансплантация, а также выполнение рекомендаций по приему препаратов и образу жизни. В настоящее время отторжение успешно лечится, благодаря развитию иммуносупрессии и появлению групп препаратов, направленных на предотвращение отторжения.
Ваши обязанности по наблюдению за собой и снижению риска отторжения:
- Принимать все препараты строго согласно предписаниям.
- Всегда иметь с собой запас препаратов.
- Регулярно приходить на приемы и обследование с целью отслеживания любых изменений в состоянии иммунитета и функции печени.
- Сдавать кровь на анализы согласно рекомендациям.
- Проводить наблюдение за результатами анализов крови совместно с врачом трансплантологом.
- Знать и понимать симптомы и жалобы, характерные для проблем с печенью.
- Сообщать своему врачу, если появились какие-либо симптомы, не проходящие самостоятельно.
- Избегать употребления алкоголя, неизвестных препаратов, растительных добавок.
Важно помнить, что в условиях современной высокоэффективной иммуносупрессивной терапии течение отторжения может быть бессимптомным и проявляться только лабораторно: повышением АЛТ, АСТ, билирубина в крови. Поэтому так важно не отклоняться от графика сдачи анализов, назначенного врачом.
[youtube.player]
Осложнения трансплантации печени ‒ это сосудистые, иммунологические, инфекционные, геморрагические, билиарные нарушения, развившиеся в донорской печени. Чаще возникают в первые 3 месяца после пересадки органа. Симптомы осложнений неспецифичны: боли в правом подреберье, желтуха и диспепсические расстройства, признаки интоксикации. Для диагностики назначают клинический и биохимический анализ крови, печеночные пробы, инструментальные методы (УЗИ, УЗДГ, холангиографию). Реже используют пункционную биопсию печеночной ткани. Лечение комплексное, включает многокомпонентную консервативную терапию, дополненную малоинвазивными и хирургическими методиками.
МКБ-10
Общие сведения
Негативные посттрансплантационные реакции встречаются практически у каждого реципиента. В первые годы проведения пересадок печени частота тяжелых и летальных осложнений составляла около 53,8%. По мере внедрения новых технологий в трансплантационную хирургию и с накоплением большого опыта операций распространенность жизнеугрожающих осложнений снизилась до 9,2%. Согласно статистике, 2-годичная выживаемость после трансплантации печени составляет более 96%, 5-летняя выживаемость — более 80%.

Причины
Поскольку трансплантация выполняется пациентам с терминальными стадиями заболеваний, послеоперационные осложнения считаются закономерным явлением. Тяжелое исходное состояние усугубляется хирургической травмой, но фоне которой обостряются все патологии, которые есть у больного. Выделяют 4 основных этиологических фактора, вызывающих посттрансплантационные осложнения:
- Полиорганные нарушения. У пациентов, нуждающихся в трансплантации печени, часто встречаются гепаторенальный синдром и почечная недостаточность. Накопление транссудата в плевральной полости вызывает печеночно-легочной синдром. Наблюдаются нарушения гемостаза, гипопротеинемия. Все эти поражения усугубляются после трансплантации.
- Снижение иммунной функции. Угнетение иммунитета наступает еще до оперативного вмешательства и усиливается в результате применения иммуносупрессивной терапии. Нарушения иммунного статуса резко повышают риск нозокомиальной инфекции, замедляют восстановление реципиента после трансплантации.
- Недостатки хирургической тактики. Осложнения со стороны печеночных сосудов, билиарных путей могут быть связаны с неправильной техникой наложения анастомозов. Иногда по время трансплантации перекручивается артерия либо повреждается ее эндотелиальный слой, что способствует обструкции кровотока.
- Низкое качество донорского органа. В условиях выраженного дефицита трансплантатов были значительно упрощены критерии отбора доноров. Для пересадки иногда используют печень от людей старше 60 лет, пациентов с атеросклерозом и нестандартной анатомией печеночных сосудов.
Патогенез
Учеными изучено множество механизмов развития осложнений пересадки печени, которые зависят от этиологического фактора. Отторжение трансплантата обусловлено усиленным иммунным ответом на наличие чужеродного тела. Патологические воспалительные реакции вызваны несовпадением донорской печени с организмом реципиента по некоторым антигенам главного комплекса гистосовместимости.
При нарушении кровотока в артериальных сосудах начинается ишемия пересаженной печени, которая при несвоевременной диагностике переходит в некроз и печеночную недостаточность. Обструкция венозного кровотока сопровождается формированием патологических анастомозов и кровотечением из них. Для билиарных осложнений трансплантации характерно накопление в крови избыточного количества билирубина и желчных кислот, что проявляется синдромом холестаза.
Классификация
По времени появления симптоматики все посттрансплантационные осложнения подразделяют на ранние, возникающие в течение первых трех месяцев после операции, и поздние, которые манифестируют в последующие месяцы и годы со времени пересадки печени. Общепринята классификация последствий ортотопической трансплантации по характеру диагностированных нарушений и анатомической локализации. Она включает следующие категории осложнений:
- Билиарные. Симптомы повреждения желчевыводящих путей — самые распространенные последствия трансплантации печени. Встречаются в 5-30% пересадок, у детей и взрослых с одинаковой частотой. Проявляются желчеистечением, стриктурами анастомозов, ишемическим некрозом желчного протока.
- Сосудистые. Артериальные осложнения развиваются в 0,02-3,8% случаев, относятся к наиболее опасным трансплантологическим последствиям. Включают тромбоз, стеноз печеночной артерии, синдром обкрадывания. Реже выявляются поражения венозного русла: обструкция печеночных вен, тромбоз воротной вены.
- Геморрагические. Послеоперационные кровотечения в начале реабилитационного периода открываются у 5-10% больных. Обычно они наблюдаются на фоне почечной недостаточности у людей, находящихся на гемодиализе.
- Иммунологические. Реакции отторжения трансплантата различной выраженности обусловлены работой иммунной системы. Иммунологические осложнения бывают острыми (клеточными) и хроническими (дуктопеническими).
- Инфекционные. Осложнения связаны с массивным приемом иммуносупрессоров и обнаруживаются у 28,5% реципиентов. Из грибковых инфекций наиболее часто определяется аспергиллезная пневмония, из вирусных — цитомегаловирусное поражение печени, бронхолегочной системы.
Симптомы
Признаки осложнений в послеоперационном периоде могут появиться уже на протяжении первых 2-4 дней после трансплантации. Большинство симптомов развивается в течение 3-х месяцев с момента пересадки печени. Как правило, начальными клиническими проявлениями осложнений становятся сильные боли справа в подреберье в сочетании с увеличением печени в размерах. Характерно повышение температуры тела до субфебрильных цифр.
Из-за отторжения трансплантата или билиарных осложнений желчь не поступает в кишечник, поэтому возникает желтушность кожных покровов и слизистых оболочек. Желтуха сопровождается интенсивным зудом. Кроме желтушности кожи обесцвечиваются каловые массы. Аппетит ухудшается, некоторые пациенты вовсе отказываются от еды.
Для инфекционных осложнений трансплантации характерна фебрильная или гектическая лихорадка, сильный озноб. Зачастую воспаляется послеоперационная рана: нарастают краснота и отечность, выделяется сукровица или гной. Если формируются гнойники в брюшной полости, у человека возникают мучительная разлитая боль в животе. При присоединении нозокомиальной пневмонии появляются кашель с мокротой, одышка и ощущение нехватки воздуха.
Сосудистые осложнения трансплантации не имеют патогномоничных клинических симптомов. Для них характерны болевые ощущения в области печени, выраженные интоксикационные симптомы. В дальнейшем возможны профузные желудочно-кишечные кровотечения, вызванные дефицитом факторов свертывания крови. Вследствие перераспределения кровотока расширяется сеть поверхностных вен брюшной стенки. При неблагоприятном течении происходит инфаркт печени с характерной клинической картиной.
Диагностика
Проявления осложнений трансплантации печени накладываются на естественное течение послеоперационного периода. С диагностической целью хирургу-трансплантологу необходимо проводить динамическое наблюдение за состоянием пациента с применением лабораторных и инструментальных методов. Чтобы выявить посттрансплантационные осложнения, назначаются:
Лечение осложнений трансплантации печени
После хирургического вмешательства проводится массивная медикаментозная терапия, направленная на поддержание функций организма, предотвращение и лечение осложнений. Все пациенты принимают антибактериальные препараты, который подбираются эмпирическим путем с учетом эпидемиологической ситуации в стационаре. Одновременно с антибиотиками назначаются противогрибковые средства.
В случае подозрения на цитомегаловирусную инфекцию эффективны препараты группы ацикловира. При развитии геморрагических осложнений переливается тромбоцитарная масса, свежезамороженная плазма с факторами свертывания. При отторжении трансплантата показано трехкратное болюсное введение глюкокортикоидов в высоких дозировках. Современным направлением иммуносупрессорной терапии является использование такролимуса.
При билиарных и сосудистых последствиях трансплантации зачастую прибегают к оперативной коррекции выявленных нарушений. Хирургическое вмешательство целесообразно сделать в максимально ранний срок, чтобы предотвратить необратимые изменения в пересаженной донорской печени. Основные направления оперативного лечения, которые показаны при посттрансплантационных осложнениях:
- Малоинвазивные методы. Эндоваскулярные вмешательства эффективны для устранения стенозов печеночной артерии. Для быстрой ликвидации тромбоза применяется интраартериальная тромболитическая терапия. При стриктурах билиарных ходов проводится их эндоскопическое стентирование.
- Открытые операции. Расширенная операция рекомендована больным с билиарными нарушениями, которым не удается произвести эндоскопическую коррекцию. Для нормализации оттока желчи накладывают гепатикоэнтероанастомозы, осуществляют антеградное дренирование желчных протоков.
- Ретрансплантация. Повторная пересадка печени является методом выбора при первичном нефункционировании трансплантата, тяжелых сосудистых осложнениях, сопровождающихся некрозом донорского органа. Ретрансплантация очень эффективна, но ее проведение затруднительно в связи с дефицитом доноров.
Прогноз и профилактика
Благодаря усовершенствованию методов трансплантологии число осложнений значительно сократилось. Наблюдается высокая пятилетняя выживаемость и хорошая медико-социальная реабилитация реципиентов. При своевременном выявлении и терапии осложнений прогноз благоприятный. Прогноз сомнителен для страдающих полиорганными патологиями, которые с трудом поддаются медикаментозной коррекции.
Меры первичной профилактики осложнений трансплантации печени включают рациональный отбор больных для операции, тщательный контроль за качеством донорского биоматериала. Для предотвращения инфекций на протяжении всего периода проведения инвазивных процедур используется антибиотикотерапия. Разрабатываются новые схемы терапии иммуносупрессорами, которые снижают риск отторжения трансплантата в раннем периоде.
[youtube.player]
Иногда патологии печени не подаются консервативному или хирургическому лечению, поскольку диагностируются на поздней стадии, быстро прогрессируют, приводят к осложнениям и существенному ухудшению самочувствия.
На фоне вирусного гепатита, рака, цирроза печени в организме наблюдаются необратимые преобразования печеночных тканей, снижается, а после утрачивается функциональность органа. Вследствие этого больной человек постепенно умирает по причине сильнейшей интоксикации организма.
Единственный вариант помочь пациенту – пересадка печени при циррозе. Такое вмешательство подразумевает замену нездоровой железы донорским органом. Оно не дает 100%-процентной гарантии, но предоставляет шанс на полноценную и долгую жизнь.
Как проводится трансплантация, сколько живут после пересадки печени на фоне циррозного поражения, как проходит реабилитационный период и стоимость вмешательства – подробно в статье.
Показания к проведению трансплантации
Чаще всего пересадка больного органа при циррозе печени – единственный способ спасти человека. Операция имеет строгие медицинские показания. Это базируется на сложности медицинской манипуляции, трудностях с поиском донора. Во время вмешательства могут возникнуть осложнения, которые потенциально опасны для жизни человека.
Трансплантация преимущественно осуществляется на поздних стадиях, когда заболевание декомпенсировано – лекарства не помогают улучшить состояние, работу органа. При компенсированном циррозе отсутствуют тяжелые и опасные осложнения, негативные симптомы, поэтому вмешательство не проводится.
На последней – терминальной стадии циррозного поражения развиваются необратимые последствия, при которых проводить операцию опасно.
К основным показаниям пересадки органа относят:
- Постоянное прогрессирование фиброзных изменений.
- Отсутствие эффекта от применения медикаментов.
- Показатели альбумина в крови меньше 30 г на литр.
- В брюшной полости много свободной жидкости, лечение не помогает.
- Развитие внутреннего кровотечения.
- Высокие риски возникновения печеночной комы.
Если не провести пересадку при таких осложнениях, то исход один – летальный. Степень риска вмешательства оценивается индивидуально, на основе клинической картины и дополнительной диагностики. После этих действий человека включают в список на пересадку.
Пересадка железы рекомендуется пациентам, у которых в анамнезе тяжелые и крайне тяжелые заболевания органа, сопровождающиеся циррозным и фиброзным поражением, существенным увеличением трансаминаз в крови, портальной гипертензией, внутренними кровотечениями и др. состояниями, представляющими угрозу для жизни.
В особой группе находятся пациенты, страдающие от злокачественных форм рака, – гепатоцеллюлярной карциномы, холангиоцеллюлярного рака.
Организационной базой трансплантации выступает лист ожидания.
Это своеобразная очередь из больных, которым требуется пересадка органа. По отзывам, в листе ожидания можно находиться очень долго.
Трансплантация печени являет собой технически сложный процесс, крайне тяжелое вмешательство, имеющее много рисков. Выделяют противопоказания абсолютного и относительного характера.
Операция никогда не проводится в таких случаях:
- Когда у пациента в анамнезе злокачественный рак печени, при этом метастазы распространились за пределы пораженного органа.
- Активный период внепеченочных инфекционных процессов.
- Алкогольная зависимость.
- Психические нарушения (ведь человек после операции самостоятельно не сможет выполнять все рекомендации медицинского специалиста).
- Органическая непереносимость лекарственных препаратов, которые используются для анестезии.
До недавнего времени было еще одно абсолютное противопоказание – ВИЧ-инфекция. Однако сейчас операцию таким пациентам проводят на общих основаниях. Под запретом вмешательство, если у человека СПИД, поскольку иммуносупрессивная терапия после операции еще больше ухудшает иммунный статус.
Относительные противопоказания – тяжелые патологии сердца и кровеносных сосудов, тромбоз воротной вены, ожирение, пожилой/старческий возраст, уже были операции на печени. В этом случае вопрос решается несколькими врачами после степени оценки рисков.
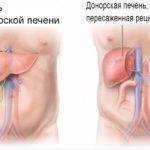
Пересадка печени от живого донора осуществляется разными способами.
Выбор методики обусловлен клиникой, физиологическими особенностями пациента.
Пересаживать орган могут следующими способами:
- Полная пересадка донорского органа. То есть пациенту пересаживают целую донорскую печень. При этом требуется, чтобы орган соответствовал нужному размеру, учитывают группу крови. Понятно, что такая разновидность операции проводится с органом умершего человека.
- Частичная трансплантация. Донором предстает живой человек. Обычно это родственник пациента, у которого аналогичная группа крови. Врачи частично забирают печеночные ткани, пересаживают пациенту. Если операция прошла успешно, больной строго следовал всем рекомендациям, то орган восстановиться за пару лет.
- Пересадка с частичным сохранением органа пациента. Возможность осуществления именно этой операции появляется редко. Суть – врачи соединяют неповрежденные участки родной железы с донорским органом. К минусу манипуляции относят высокую вероятность рецидива.
Любая пересадка печени для взрослого человека или ребенка представляет угрозу для жизни. Но современная трансплантология постоянно модернизируется, что позволяет снизить риск негативных последствий.
Врачи рекомендуют искать живого донора, поскольку такая методика имеет массу преимуществ:
- По статистике, такой трансплантат лучше приживается (у 89% молодых пациентов).
- Подготовка печени занимает меньше времени.
- Уменьшается период специальной подготовки – холодовая ишемия.
Есть и определенные недостатки варианта. После операции у донора могут быть осложнения, которые приведут к нарушению функциональности печени. По сути, удаление части печени – это ювелирная работа, которая требует высочайшей квалификации хирурга.
Подготовка и проведение операции
Сначала решается вопрос о показаниях к проведению вмешательства. Когда состояние ухудшается, нарастает интоксикация, решается вопрос об операции. Дополнительно проводится диагностика, позволяющая оценить шансы на успех, точно определить состояние больного.
В качестве подготовки рекомендуется сделать ряд анализов и исследований. Так, проводят ОАК, определяя гемоглобин, эритроциты, лейкоциты, тромбоциты. Биохимия показывает АСТ, АЛТ, щелочную фосфатазу, протромбиновый индекс и пр.
Чтобы оценить химико-физические характеристики, проводят анализ урины, определяют наличие/отсутствие осадка. Также проводятся следующие диагностические мероприятия:
- Определяют содержание аммиака в крови, холестериновый профиль.
- Проводится исследование, показывающее свертываемость крови.
- Исследование на АФП.
- Группа крови, резус-фактор.
- Определяют гормональную панель щитовидной железы.
- Серологические исследования биологической жидкости на выявление антител к СПИДу, гепатиту, цитомегаловирусной инфекции, герпесу.
- Проба Манту.
- Исследование фекалий, урины бактериологического характера.
- Обследование на онкомаркеры – с помощью него можно выявить специфические белковые вещества, которые продуцируются клетками злокачественных новообразований.
Проводится инструментальная диагностика, включающая в себя исследование самой печени, желчных каналов и пузыря, внутренних органов брюшной полости.
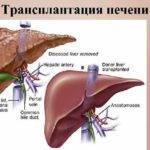
Особенность вмешательства – технические сложности, которые возникают при выделении и иссечении органа больного. На фоне цирроза на связках и соседних внутренних тканях формируются множественные анастомозы, благодаря которым кровь перетекает из воротной вены в нижнюю полую вену. По этой причине очень высоки риски развития внутреннего кровотечения.
Еще одна трудность, с которой сталкивается хирург, это выраженность спаечного процесса, вследствие чего нарушается нормальная локализаций органов и тканей в брюшной полости. Врачу надо найти печеночно-12-перстную связку, маленькую структуру, через которую идут важнейшие полые сосуды – артерия печени, воротная вена и общий желчный канал. Если доктор заденет один из сосудов, то шансы на благоприятный исход практически нулевые.
Вмешательство осуществляется в несколько этапов:
- Пересечение спаек и связок, фиксирующих орган донора.
- Выделение сосудов крови и желчных каналов.
- Иссечение части или целого донорского органа.
- Сам этап трансплантации.
В 90% случаев практикуется ортотопическая пересадка. Донорская железа помещается в предназначенное для нее место в брюшной полости больного, то есть в верхний квадрант живота. Реже орган пересаживают в нижний этаж.
На всех этапах хирургической манипуляции осуществляется мониторинг физиологических параметров человека (частота пульса, биения сердца, показатели давления, сатурация кислорода в крови).
В РФ пересадка осуществляется за счет денежных средств из государственной казны, что утверждено соответствующими законодательными проектами.
Сроки проведения вмешательства напрямую обусловлены такими факторами:
- Степень тяжести больного.
- Конкретная болезнь, по причине которой требуется пересадка.
- Наличие трансплантата.
- Каким по счету пациент находится в листе ожидания.
Не всегда пациент может дождаться донорского органа, поскольку при циррозе печень не работает. Если позволяет материальное положение, то можно сделать трансплантацию в зарубежной клинике. Стоимость высокая, например, в Израиле цена операции 400 000$, и это без предоперационной диагностики, иммуносупрессивной терапии.
В клиниках Европы операция медицинским туристам встанет еще дороже – от 0,5 млн долларов, также без учета обследования, последующего восстановления.
Осложнения и риски, связанные с пересадкой железы
В первую очередь высока вероятность развития массивного внутреннего кровотечения. Источником выступают сосуды, по которым осуществляет сброс избыточной жидкости из воротной вены, либо патологически измененные тканей паренхимы. Посредством специальных приспособлений удается остановить кровотечение в большинстве случаев.
Во время операции доктор может повредить общий желчный канал, что исключает его дальнейшее восстановление. Есть риски травмирования половой вены, что ведет к серьезному гемодинамическому расстройству, интенсивной потери крови.
Высоки риски отторжения здорового органа – это осложнение происходит после операции, характеризуется мгновенно нарастающей печеночной недостаточностью, усугублением клинической картины в целом.
Еще осложнения, которые развиваются в больнице – в период после операции:
- Гнойное или воспалительное заболевание. Причина – плохой уход за катетерами.
- Инфекция, в том числе и цитомегаловирусная, что базируется на ухудшении деятельности иммунной системы.
- Обострение вирусного гепатита (если имеется в анамнезе).
- Поражение кожного покрова грибковой инфекцией.
- Поражение желчных каналов аутоиммунного характера.
Обо всех этих рисках оперирующим хирургам известно, именно поэтому первое время больной находится в реанимации под 24-часовым наблюдением специалистов.
Особенности послеоперационной терапии

Сразу же после операции пациенту назначаются мощные противогрибковые и антибактериальные лекарственные средства. Вводятся внутривенным способом. Эта терапия ориентирована на предупреждение патологий инфекционного и грибкового характера, которые в условиях подавления иммунной системы представляют угрозу для жизни пациента.
Дополнительно рекомендуется применение блокаторов желудочной секреции, чтобы предупредить формирование язвенного и эрозивного поражения желудка, 12-перстной кишки. Для предупреждения образования сгустков крови прописывают антикоагулянты.
Проводится обезболивающее лечение, иногда назначают наркотические анальгетики. Когда показатели печеночных проб ухудшаются, могут рекомендовать переливание крови.
Основной же терапии выступают средства, ориентированные на подавление иммунитета, чтобы он не смог разрушить донорские ткани. Дозировки, конкретные препараты, продолжительность курса подбираются индивидуально, с учетом всех показателей у больного. Лекарства придется принимать всю жизнь.
Прогнозы и выживаемость
С использованием современных лекарств иммуносупрессивного эффекта удается добиться существенного улучшения самочувствия в первые дни после вмешательства, при этом предупредить негативные последствия, значит, повышается выживаемость.
Летальность в первые 12 месяцев после проведения оперативной процедуры наблюдается крайне редко. Обычно причиной предстает не отторжение органа либо осложнения после операции, а сопутствующие патологии, которые не связаны с функциональностью печени.
В таблице представлена информация, касающаяся выживания пациентов после пересадки печени вследствие циррозного поражения органа:
| Год после вмешательства | Средняя выживаемость больного (%) | Выживаемость донорского органа (%) |
| Первый | 86 | 75-80 |
| Третий | 79 | 71 |
| Пятый | 73 | 65 |
Так, пересадка нефункционирующего органа – это лучший способ лечения цирроза, который возможен в настоящий момент. Исход вмешательства обусловлен множеством факторов – как квалификация доктора, состояние пациента, скорость нахождения донорского органа и пр.
В любом случае, пересадка дает хороший шанс человеку. Жизнь после трансплантации печени немного изменится, поскольку придется отказаться от алкоголя, курения, соблюдать диету, периодически проходить профилактические осмотры на предмет своевременного выявления рецидива.
[youtube.player]Читайте также:


