Сильные спазмы в животе инфекция
Особенности анатомии кишечника. Строение стенки кишки. Моторика.
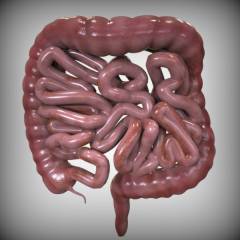
Кишечник – самая длинная часть пищеварительной системы, которая начинается от желудка и заканчивается анусом. Представляет собой полую трубку, по которой продвигается пища. В кишечнике происходит переваривание пищевого комка пищеварительными соками, всасывание питательных веществ, формирование каловых масс.
Отделы кишечника:
- Тонкая кишка. Начинается от желудка, имеет длину 4-6 метров. В ней происходит переваривание пищи и всасывание питательных веществ. Тонкая кишка состоит из трех отделов:
- Двенадцатиперстная кишка. Имеет длину 25-28 см, охватывает поджелудочную железу. В двенадцатиперстную кишку открываются общим устьем проток поджелудочной железы и холедох (общий желчный проток от печени и желчного пузыря). В процессе пищеварения в полость кишки выделяется желчь и сок поджелудочной железы.
- Тощая кишка. Имеет длину около 2-х метров. Затем переходит в подвздошную кишку. Четкой границы между ними нет.
- Подвздошная кишка – конечный отдел тонкой кишки. Имеет длину примерно 2-3 метра.
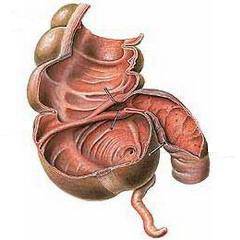
Толстая кишка. Имеет длину 100-150 см. В ней происходит всасывание питательных веществ и воды, формирование плотных каловых масс (содержимое тонкой кишки жидкое), их вывод наружу через прямую кишку и анус. Отделы толстой кишки:- Слепая кишка. Имеет вид купола. В нее впадает подвздошная кишка. От слепой кишки отходит червеобразный отросток – аппендикс.
- Ободочная кишка. Состоит из восходящей, поперечной, нисходящей и сигмовидной ободочной кишки.
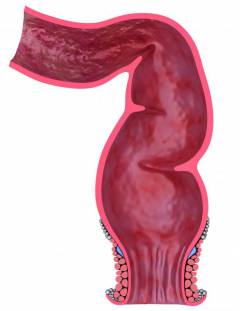
Прямая кишка. Конечный отдел кишечника и всей пищеварительной системы. Заканчивается анусом (задним проходом), через который происходит эвакуация каловых масс.
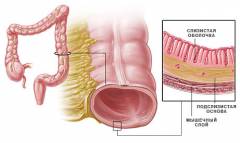
Слои стенки кишки:
- Слизистая оболочка образует складки и покрыта многочисленными пальцеобразными выростами – кишечными ворсинками. В толстой кишке ворсинок нет.
- Мышечный слой. Состоит из двух слоев. Во внутреннем мышечные волокна проходят в круговом направлении, а в наружном – в продольном. В толстой кишке продольные волокна собраны в три узкие ленты. Между ними находятся выпячивания – гаустры. В прямой кишке продольный слой мышечных волокон снова становится сплошным, а круговые, утолщаясь, образуют в нижней части два жома – сфинктеры.
- Серозная оболочка. Представлена брюшиной – тонкой пленкой из соединительной ткани.
Причины кишечной колики
Основные механизмы возникновения кишечной колики:
- перерастяжение кишечника;
- раздражение мышц и нервных сплетений, входящих в состав кишечной стенки;
- нарушение перистальтики, сокращений и тонуса мышц кишечника;
- наличие в кишке препятствия, которое мешает прохождению пищи.
| Нарушение пищеварения | Кишечные колики могут возникать у людей, страдающих гастритом, язвой желудка, заболеваниями печени и поджелудочной железы. В результате нарушения функций этих органов, непереваренная пища попадает в кишечник и вызывает его спазм, возникает колика.  |
| Погрешности в диете |
|
| Отравления |
|
| Кишечные инфекции | Кишечная колика может возникать при дизентерии, сальмонеллезе, брюшном тифе, холере и других кишечных инфекциях.  |
| Реакция кишечника на сильный стресс, нервное перенапряжение | Это может происходить у волнительных, впечатлительных, мнительных людей, имеющих худощавое телосложение. В стрессовой ситуации, например, перед экзаменом или публичным выступлением, возникает боль в животе по типу колики. |
| Гельминтозы | Черви, которые паразитируют в кишечнике, раздражают находящиеся в его стенках нервные окончания. Это может приводить к кишечной колике. Иногда клубки аскарид перекрывают просвет кишечника и вызывают кишечную непроходимость.  |
| Вирусные инфекции (грипп и другие ОРВИ) | В начале заболевания вирус попадает на слизистую оболочку дыхательных путей, но затем он проникает в кровь и разносится по всему организму. С вирусной интоксикацией связаны такие явления, как повышение температуры тела, головная боль, мышечные и суставные боли. Одним из проявлений может быть кишечная колика. |
| Острая обтурационная кишечная непроходимость | Обтурационная кишечная непроходимость возникает в случае, когда в кишке имеется препятствие на пути каловых масс. При этом стенка кишки интенсивно сокращается, возникает кишечная колика. Причины обтурационной кишечной непроходимости:
 |
| Спаечная кишечная непроходимость | Сдавление кишечника происходит в результате образования спаек в брюшной полости. Возможные причины образования спаек:
 |
Отдельные разновидности кишечных колик:
- Аппендикулярная колика. Возникает в результате воспаления в червеобразном отростке. Боль локализуется в правой подвздошной области. Через несколько часов возникает развернутая клиническая картина острого аппендицита.
- Ректальная колика. Этот вид колики возникает в прямой кишке. Проявляется в виде частых болезненных позывов к дефекации.
- Свинцовая колика. Одно из проявлений отравления свинцом. Характеризуется такими симптомами, как боль в животе, напряжение мышц брюшного пресса, повышение температуры тела до 39°C, кровоточивость десен, серый налет между зубами и деснами.
- Сосудистая колика. Возникает при недостаточном притоке крови к кишечнику. Кишка реагирует на кислородное голодание болью и спазмом. Причины сосудистой кишечной колики: спазм сосудов при повышении артериального давления, атеросклероз, тромбоз, аневризма аорты, сдавление сосудов извне спайками, рубцами, опухолями.
Симптомы кишечной колики
Основной симптом кишечной колики – сильные схваткообразные боли в животе.
Другие симптомы зависят от причины кишечной колики:
Диагностика
Обычно пациенты с кишечной коликой обращаются к терапевту или гастроэнтерологу. Если у врача возникает подозрение на острую хирургическую патологию, то больной будет направлен на осмотр к хирургу.
Врач может задать следующие вопросы:
- Как давно беспокоит боль?
- После чего она возникла? Что ее могло спровоцировать?
- Есть ли другие жалобы?
- Сколько раз был стул за последние сутки? Какова была его консистенция? Были ли в нем примеси?
- Повышалась ли температура тела?
- Есть ли у больного хронические заболевания желудка, кишечника, печени, желчного пузыря?
- Не болел ли недавно кто-то из находящихся рядом людей кишечной инфекцией?
- Что больной ел в день, когда возникла кишечная колика, и накануне?
- Кем работает больной? С какими вредными веществами контактирует?
Затем врач попросит вас раздеться до пояса, лечь на спину и немного согнуть ноги, чтобы он мог ощупать ваш живот. Во время пальпации доктор определяет болезненность, напряжение мышц брюшного пресса, уплотнения в животе. Он также может проверить некоторые специфические симптомы.
Обследование при кишечной колике будет зависеть от того, на какое заболевание у врача возникло подозрение во время осмотра.
Обычно назначают следующие исследования:
Лечение кишечной колики
Лечение будет зависеть от заболевания, которое привело к возникновению кишечной колики. При некоторых патологиях показана госпитализация в стационар. Иногда возникает необходимость в хирургическом вмешательстве.
Лечение при простой кишечной колике:

Спазмы в животе – это непроизвольное сокращение мышц, сопровождающееся болевыми ощущениями. Такое состояние возникает из-за физиологических или патологических причин. Точно установить этот фактор может только врач путем проведения диагностических мероприятий.
Спазм в животе может возникнуть у любого человека, вне зависимости от пола и возраста. Практически всегда это происходит из-за развития в организме человека какого-либо заболевания. Терапия такого состояния должна проводиться немедленно.
Причин возникшей боли в животе может быть довольно много – это физиологические либо патологические факторы. Характер признаков заболевания будет проявляться в зависимости от причин появления этого состояния. Чаще всего больные жалуются на спазмы в животе и возникший понос. Также появляется тошнота, иногда рвота и повышение температуры тела.
Выявить причину появления этого состояния можно при помощи физикального осмотра и лабораторного исследования. Способ лечения будет зависеть от выявленной причины.
Этиология
Существует много различных факторов, влияющих на появление спазмов в животе. Они могут быть общими или же конкретными для детей, женщин и мужчин.
Причины спазма мышц живота следующие:
- воспаление в червеобразном отростке;
- непроходимость кишечника;
- почечная колика;
- спаечные процессы;
- ущемление грыжи;
- перекрытие желчных протоков;
- заболевания печени;
- сильное отравление организма;
- плохое пережевывание пищи;
- панкреатит;
- дисбактериоз;
- колики;
- запор;
- сахарный диабет;
- язва желудка;
- патологии мочеполовой системы.
Спазм, возникший внизу живота у женщин, имеет свои причины появления:
- месячные;
- предменструальный синдром;
- различные гинекологические проблемы;
- наличие спаек в придатках;
- гормональные сбои.
Также необходимо отметить причины, из-за которых возникают спазмы внизу живота только при беременности:

Можно сказать, что спазмы в животе у женщины в период беременности могут возникнуть вследствие естественных факторов или же быть симптомом опасного состояния. Если на фоне спазмов появились влагалищные выделения, тогда необходимо срочно обратиться за помощью к своему гинекологу.
Спазмы, появившиеся внизу живота у мужчин, возникают лишь по некоторым причинам. Кроме того, что это может произойти по описанным выше общим причинам, на их появление влияет еще и воспалительный процесс предстательной железы.
Следует отметить, что спазмы в животе у маленького ребенка возникают довольно часто. К примеру, у малышей в возрасте до года это состояние считается нормой, потому что их пищеварительная система еще не полностью укрепилась.
Но есть и другие причины, влияющие на появление спазмов до первого года жизни:
- непереносимость лактозы;
- дисбактериоз, потому что в период вынашивания малыша женщина принимала много антибактериальных препаратов;
- врожденное сужение выходного отдела желудка (пилоростеноз).
Дети постарше могут страдать от такого состояния по следующим причинам:
- колика при панкреатите;
- аппендицит;
- наличие паразитов;
- вегетососудистая дистония;
- гастрит;
- выполнение тяжелых физических упражнений;
- пищевая аллергия;
- наличие ротавирусной инфекции;
- инфекционные заболевания мочеполовой системы;
- долгое нахождение в стрессовой ситуации.
Но есть и другие факторы, которые в редких случаях вызывают подобное состояние.
Классификация
В медицине спазмы мышц делятся на два вида:
- тонические ‒ длительные спазмы;
- клонические ‒ толчкообразные сокращения мышц.
Для последнего вида характерно чередование с расслаблением мускулатуры.
Симптоматика
У каждого пациента спазмы в нижней части живота будут сопровождаться индивидуальными признаками.
Первый и основной симптом – болевые ощущения, которые могут быть периодическими или постоянными. Характер боли также может быть различным: резкая, тупая, ноющая, режущая. Иногда боль настолько сильная, что человек может принять коленно-локтевое положение. В некоторых случаях облегчить состояние можно, только если постоянно двигаться.
Кроме этого, будут проявляться и другие симптомы:
- тошнота, приступы рвоты;
- тяжелое дыхание;
- кровотечения из влагалища;
- повышение температуры тела;
- боль отдает в промежность, мошонку, грудь и плечо;
- изменение цвета каловых масс;
- большое потоотделение;
- трудности при мочеиспускании.
Как уже говорилось, симптомы могут быть различные, – все зависит от причин возникновения.
Диагностика
Если возник один или несколько симптомов, необходимо немедленно обратиться за помощью к квалифицированному специалисту. У взрослых это может быть терапевт, невролог, гастроэнтеролог, акушер-гинеколог, если женщина беременна. Детей сначала должен осмотреть педиатр.
Для диагностики причин применяется комплексное обследование, однако, перед этим врач проводит самостоятельный осмотр:
- изучает анамнез жизни больного и его историю болезни;
- проведет пальпацию живота, во время которой будет определена реакция больного на прикосновения (женщинам проводится гинекологический осмотр);
- опрос пациента, чтобы установить симптоматику заболевания.
В качестве лабораторных исследований назначаются:
- анализ крови, чтобы установить или опровергнуть наличие воспалительного процесса в организме;
- анализ мочи;
- анализ кала на наличие паразитов или других микроорганизмов в теле пациента.
Помимо этого, назначаются и аппаратные исследования, например:
- фиброгастродуоденоскопия (ФГДС) – это медицинская процедура, с помощью которой проводят обследование верхней части пищевода, желудка и двенадцатиперстной кишки;
- ультразвуковое исследование брюшной полости;
- рентген;
- электрокардиограмма.

Эти основные методики диагностирования помогут установить причину возникновения спазмов. При необходимости назначают дополнительные лабораторные исследования и анализы.
Лечение
Выбор способа лечения будет зависеть от проявляемых симптомов.
Но общая терапия, чтобы снять возникший спазм живота, выглядит следующим образом:
- применение болеутоляющих лекарственных препаратов;
- лечебный массаж;
- внутривенное введение раствора для устранения возможного обезвоживания;
- физиотерапевтическое лечение;
- назначение антибактериальных и противорвотных препаратов;
- соблюдение специальной диеты;
- применение народной медицины, если на то есть разрешение врача.
Если спазмы довольно сильные, тогда рекомендуется пару дней ничего не есть, это называется лечебное голодание. В такие дни можно только пить воду или чай без сахара.
Специальную диету необходимо соблюдать на протяжении трех месяцев.
Продукты, которые разрешены:
- постные мясо, рыба;
- молочная продукция (обезжиренная);
- овощи и фрукты только в свежем виде;
- мясные блюда на пару, яйца отварные;
- кисели и компоты.
Что можно есть и что нельзя, скажет врач, при этом перечень будет индивидуален.
Кроме того, после разрешения врача можно применять рецепты народной медицины.
Принятие решения о проведении операции также строго индивидуально, но если женщина в положении, тогда лечить боль, проявляющуюся спазмами в животе, строго запрещается.
Профилактика
Чтоб не возникли сильные приступообразные спазмы в животе, необходимо соблюдать следующие профилактические меры:
- придерживаться сбалансированного питания;
- соблюдать режим работа/отдых;
- избегать стрессовых ситуаций;
- больше гулять на свежем воздухе, особенно после еды;
- принимать лекарства только по назначению врача;
- употреблять положенное количество жидкости в день;
- контролировать опорожнение кишечника;
- в период беременности использовать специальный бандаж;
- раз в год проходить комплексное обследование.
Своевременное выявление спазмов, их диагностирование и комплексное лечение делают прогноз такого заболевания благоприятным.
Нарушения работы желудочно-кишечного тракта, неважно по каким причинам, сопровождаются неприятными ощущениями в области живота, которые называются спазмами. Они могут проявляться чувством тяжести, переходящим в боль, и прочими крайне некомфортными состояниями.
Если рассматривать спазмы как реакцию организма – это самопроизвольное сокращение стенок желудка. Указанный орган обладает хорошо развитой мускульной системой для размягчения пищи с целью дальнейшего перевода ее на следующую стадию переработки в кишечник.
Сократительные движения желудок производит самостоятельно, и человек не ощущает их. Но при воздействии на орган факторов, не связанных с перевариванием, движения возобновляются. Тогда сокращения приносят чувство дискомфорта, ведь вырабатывается желудочный сок, а в желудке переваривать нечего.
Причины
Появившиеся в животе спазматические боли говорят о наличии в организме серьезных неполадок, способных впоследствии привести к хирургическому вмешательству.
Причин, почему пациенты ощущают дискомфорт, множество. Сюда относятся:
- боли справа или в районе пупка – это может указывать на воспаление аппендикса;
- застой каловых масс в кишечнике сопровождается болями в левом боку;
- острая боль в пояснице, возможная причина – почечная колика;
- ущемление грыжи;
- воспаление спаечных рубцов и др.
Вышеуказанные причины возникновения болей в животе требуют медицинского осмотра, не стоит заниматься самолечением.
Особое внимание стоит уделить беременным женщинам. На последних месяцах спазмы внизу живота могут свидетельствовать о том, что беременность может прерваться. Боли сопровождаются кровяными или жидкими выделениями, необходима немедленная госпитализация. Но нередко спазмы у будущих мамочек появляются в результате болезней мочеиспускательной системы: пиелонефриты, циститы и пр.
Если возник дискомфорт в области живота, перед лечением требуется медицинское обследование.
Дискомфорт у взрослых может появляться в связи с печеночной недостаточностью и дисфункцией желчного пузыря, к примеру, при холецистите. Желчь не движется либо происходит нарушение ее оттока. В результате происходящих воспалительных процессов мускулатура желчевыводящих протоков начинает сокращаться, как и окружающие ее мышцы.
Холелитиаз может вызывать спазмы в животе, но тогда непременно требуется хирургическое вмешательство, камни, находящиеся в желчном пузыре, провоцируют боли.
Похожие симптомы появляются при дисфункции мочевой системы, а точнее, вызваны мочекаменной болезнью. Камни начинают двигаться по мочевыводящим путям, сначала болит низ живота, потом боль отдается в спину, в кишечник, в паховую область.
У детей грудного возраста боли в животе вызваны не сформировавшейся до конца пищеварительной системой, дисбактериозом, если мама до родов принимала антибиотики.
У ребенка постарше может болеть живот по причинам:
- расстройства кишечника;
- нервное перенапряжение в школе;
- инфекционное заболевание;
- аллергия на определенные продукты питания;
- воспалительные процессы в мочеиспускательной системе.
Кишечные колики – частая и распространенная причина спазмов в животе. Недомоганием страдают взрослые и дети. Неправильный режим питания, дисфункции органов пищеварительной системы, кишечная непроходимость, вызывающая интоксикацию организма, в результате появляются болезненные ощущения, диабет также становится источником спазмов.
Классификация
Боли в области живота врачи разделяют на органические и функциональные.
Первая классификация спазмов чаще встречается у взрослых людей, с уже существующими проблемами ЖКТ. Функциональные сокращения мышц желудка наблюдаются чаще у молодого поколения. Это связано с еще не окрепшей нервной системой и расстройством обмена веществ. У грудничков наблюдается пилороспазм, требующий немедленного медицинского вмешательства. Такое происходит при сокращениях переходной зоны желудка и двенадцатиперстной кишки, вследствие дисфункции нервно-мышечного аппарата желудка младенца.
Это один из видов спастических болей, вызванных нарушением работы пищеварительной системы, стрессов, ведением нездорового образа жизни. Резкое сокращение мышц живота бывает вызвано и неожиданным испугом. Поражения внутренних органов, колики в печени, в мочеполовой системе, поражение поджелудочной железы, болезни желудка. Колики в кишечнике могут быть вызваны нарушением липидного обмена, сахарным диабетом, порфириновой болезнью. При спазмах страдают внутренние органы человека и кровеносная система, проходящая через брюшную полость. Часто болевой синдром связан с аппендиксом, воспаляясь, орган начинает сокращаться, провоцируя боль.
Тонические боли характеризуются затяжным напряжением мышц. Подобные синдромы сопровождаются стойким гипертонусом мышечного аппарата брюшной полости, с развитием уплотненных болезненных участков мышц, называемых триггерными точками. Движение поврежденной мышцы уменьшается, она начинает укорачиваться и становиться плотнее. При попытке надавливания на уплотненный участок возникают боли, которые распространяются в другие участки тела человека: в поясницу, в руку, ногу.
Причины возникновения тонических спазмов связаны с травмами, с длительным статическим напряжением мышц, эмоциональными стрессами.
Опасность тонических болей кроется в том, что при постоянном болевом синдроме человек привыкает к постоянным сокращениям и перестает обращать внимание. Но боль – это защитная функция организма, предупреждающая о неполадках с нормальной работой внутренних органов. Невнимание к подобным спазмам может привести к развитию сложных заболеваний:
Это самопроизвольное сокращение мышц, но происходящее периодами (периоды напряжения и периоды расслабления мышц). Тело начинает непроизвольно дергаться.
Причиной таких спазмов может стать почечная недостаточность, нарушение функций надпочечников, уремия, интоксикация.
Применение медикаментов для помощи больному с приступом клонических сокращений мышц не рекомендовано. Назначает лекарства врач, учитывая особенности воздействия конкретных препаратов на организм отдельно взятого больного. Допустимо оказать первую помощь до прибытия медиков: уложить на ровное место, под голову положить что-то мягкое, постараться не дать человеку поранить себя.
Симптомы
Симптоматические явления, сопровождающие спазмы, способны носить серьезный характер. Стоит обратить особое внимание на признаки:
- длительность периода сокращения мышц – более 60 мин;
- потеря сознания из-за боли;
- бледная кожа;
- человек не производил мочеиспускание больше 10 часов;
- рвота;
- диарея;
- больному трудно дышать;
- у беременных наблюдается вагинальное кровотечение;
- повышение температуры тела, человека лихорадит;
- в каловых и рвотных массах присутствует кровь.
Если болит слева у женщины, возможно, причина во внематочной беременности. В этом случае скорая помощь вызывается безотлагательно.
Лечение спазмов
Использование при спазмах лекарственных препаратов может привести к ответной реакции пищеварительной системы. Назначением медикаментозного лечения должен заниматься врач.
Частые непроизвольные сокращения мышц могут привести к более серьезным болезням, чем просто боль. Для не усугубления ситуации можно использовать медикаменты.
Для снятия симптомов на время используются спазмолитики, которые снижают тонус клеток в мускулатурной системе организма. Они купируют боль, блокируя нервные импульсы, поступающие к мускулам.
Фармацевтическая промышленность выпускает лекарства в форме таблеток, уколов, свечей.
Таблетки от спазмов – папаверин. Показаны при болевых синдромах в брюшной области, сердца, сосудов. Можно принимать беременным женщинам. Не воздействует на ЦНС человека. Побочный эффект: сонливость, аллергия, возможно запор.
Лекарство спазмалгон выпускается в форме уколов. При внутримышечном введении быстрее происходит расслабление мышц.
Боли у мужчин и женщин возникают от дисфункции ЖКТ, вредных привычек, злоупотребления алкоголем. У женщин возникают неприятные ощущения при месячных в нижней части живота.
Народная медицина в этом случае может помочь без нанесения вреда другим внутренним органам. Спазматические растения способны облегчить симптом один за другим и снять боль.
Настой из этого природного средства можно принимать постоянно. Заварить одну столовую ложку травы, дать настоятся и принимать по две столовых ложки каждые 2 часа в течение суток. Если боли часто беспокоят, то принимается курс в течение недели.
В меню больного должно входить больше растительных продуктов. Если боли связаны с кишечником, то овощи лучше варить, тушить или запекать. Также включить в свой рацион лук, мед и морковь. В качестве снимающих симптомы можно еще назвать пустырник, душицу, мяту, валерианы, мелису.
Главное, что не нужно делать при резком ухудшении состояния – паниковать. Ведь нервное напряжение только усугубит ситуацию. Необходимо незамедлительно обратиться к врачу, поскольку только профессионал сможет правильно идентифицировать проблему и назначить действенное лечение.
Если приступ носит продолжительный характер, необходимо принять сильные спазматические лекарства или выпить отвар из мяты, ромашки, валерианы или корня аира. Принимать медицинские препараты разрешается только после консультации у врача!
Спазмы живота могут побеспокоить любого человека. Основная причина – сокращение гладкой мускулатуры, однако различные заболевания имеют специфические особенности, обуславливающие индивидуальную клиническую картину.

Причины возникновения
Спазмы в животе могут возникать при различных патологических состояниях. Наиболее распространёнными являются:
Виды спазмов
В зависимости от числа вовлечённых областей боли бывают:
- ограниченные (не более 1 квадратная живота);
- распространённые (2 и более квадрантов).

В зависимости от длительности:
- периодические (быстро возникают и прекращаются);
- постоянные (преследуют всё время).
По степени выраженности боли бывают:
- малой интенсивности;
- средней интенсивности;
- выраженные.
Болевые ощущения, в отдельных случаях, могут нарушать нормальную жизнедеятельность человека (невозможность сменить положение тела, передвигаться и т.п.) Соответственно, спазмы могут быть:
- с нарушением жизнедеятельности;
- без нарушения жизнедеятельности.
Иррадиация – распространение болевых ощущений за пределы поражённого сегмента ввиду близкого расположения нервных волокон, иннервирующих разные части тела.
Возможные заболевания и симптоматика
Причин, приводящих к спазмам в животе множество наиболее часто встречаемые представлены в таблице.
| Наименование патологии | Клиническая картина |
| Острая кишечная инфекция, токсикоинфекции | Спастические боли – на начальных этапах. Затем присоединяются тошнота, рвота. Боли становятся постоянными и принимают острый характер. Возможно повышение температуры тела и обезвоживание |
| Острый аппендицит | На начальных стадиях наблюдаются спазмы в эпигасральной области. Затем они постепенно опускаются в подвздошную область живота справа и сменяются ноющими, тупыми или острыми. Температура тела поднимается. |
| Злокачественные и доброкачественные новообразования | На начальных стадиях возникают редкие спазмы в одном отделе кишечника. С ростом опухоли частота, сила и длительность их нарастает. На поздних этапах боли тупые и ноющие. Могут быть кишечные кровотечения (кал окрашивается в чёрный цвет), повышение температуры (до 37-37.5 градусов), кахексия (похудание). |
| Язвенная болезнь желудка и двенадцатиперстной кишки | Болевые ощущения могут возникать в области желудка через 30-90 минут после употребления пищи. При нарушении процессов всасывания изменяется моторика кишечника – боли в любом отделе живота. |
| Нефроптоз, мочекаменная болезнь, пиелонефрит | Спазмы могут быть в правых и левых отделах живота, а так же в области поясницы. Реже – по всему животу или опоясывающими. При инфицировании – подъём температуры тела, симптомы интоксикации (слабость, головная боль). После приступа спазмы прекращаются |
| Выкидыш, маточное кровотечение, обильные менструации | На фоне дискоординации сокращения разных отделов матки возникают болезненные ощущения, которые могут распространяться на весь живот. |
| Дисбактериоз | На фоне постоянных разлитых тупых болей слабой интенсивности возникают резкие и сильные спазмы в низу живота, которые прекращаются спустя несколько минут. Могут наблюдаться: диарея, запор, тошнота, рвота, изжога. |
| Дисфункция сфинктера Одди | Боль живота в правом подреберье, возникают периодически. Сопровождаются горечью во рту, тошнотой и рвотой. |
| Гастрооэзофагиальный рефлюкс | После приёма еды желудочное содержимой забрасывается в пищевод. На фоне раздражения его стенки сокращаются. Спазмы локализуются за грудиной, в эпигастрии и в области пупка. |
| Психогенные расстройства (стресс, депрессия, психастения) | Кроме нарушений психики могут быть непродолжительные спазмы и боли в любом отделе живота, после них – запор или диарея. |

Диагностика
Первый вспомогательный признак, указывающий на поражённый орган – локализация болей. Затем врач приступает к пальпации (поражённые органы болезненны) и аускультации (выслушивание звуков движения масс по кишечнику). Для точного установления причин болей назначаются дополнительные методы исследования:
- Общий анализ крови. При воспалении повышается СОЭ и уровень лейкоцитов. Рост числа нейтрофилов укажет на бактериальную этиологию, а лимфоцитов – на вирусную. При наличии кровотечений снижается уровень эритроцитов и гемоглобина.
- Общий анализ мочи. Повышение лейкоцитов, эритроцитов, цилиндров в моче – признак воспалительного процесса в мочевыделительной системе.
- Анализ кала на скрытую кровь. Исследование направлено на обнаружение незначительного кровотечения.
- Биохимический анализ крови. Оценивают содержание амилазы и липазы (возрастают при поражении поджелудочной железы), АСТ и АЛТ (показатели разрушения печени), билирубина (концентрация изменяется при патологии желчного пузыря и желчевыводящих путей).
- УЗИ органов брюшной полости. С помощью ультразвука оценивается состояние паренхиматозных органов (почки, печень, селезёнка, поджелудочная железы).
- Обзорная рентгенография органов брюшной полости. Метод выявляет скопление газа (при перфорации язвы), кишечную непроходимость (например, при опухолях), наличие скопления жидкости в брюшной полости (при кровотечении или сердечной недостаточности).
- ФГДС. Гибкий эндоскоп с камерой, вводимый в желудок, позволяет оценить состояние слизистой оболочки пищевода, желудка и двенадцатиперстной кишки.
- Колоноскопия. Процедура аналогична ФГДС, однако зонд вводится через анальное отверстие и визуализируется прямая и толстая кишки.
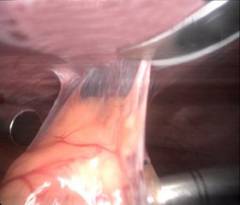
- КТ и МРТ – самые информативные методы. Позволяют оценить характер поражения с точностью до миллиметра.

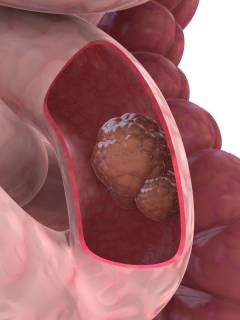
Колоректальный рак, выявленный при колоноскопии
Препараты: способ применения и механизм действия
Основными препаратами, используемыми при спастических болях являются:
| Наименование медикамента | Показания | Механизм действия | Способ применения |
| Атропин, Платифилин |




Диета
При спазмах в животе помимо медикаментозной терапии большое внимание должно уделяться питанию.При запорах в пищу нужно добавлять большое количество клетчатки (фрукты, овощи, бобовые, зерновые).

Для активизации моторики кишечника рацион должен быть богат варёными овощами, хлебом из муки грубого помола. Следует употреблять отпаренные отруби (1 ст. л. на 200 мл воды, настоять 5 минут и пить до 2 раз в день). Так же нужно есть больше сухофруктов и пить много жидкости (не менее 1.5 литров в день).
При наличии воспалительных заболеваний рекомендовано отказаться от острых, жирных, жареных и солёных блюд, а так же приправ, красителей и консервов. Суточная калорийность должна составлять 1900-2400 калорий с оптимальным содержанием белков, углеводов и жиров: 1:4:1.
Для уменьшения нагрузки на ЖКТ питание должно быть маленькими порциями до 5-6 раз в день.
Таким образом, целый спектр заболеваний желудочно-кишечного тракта может сопровождаться спазмами. Для выяснения причины и назначения соответствующего лечения нужно срочно обращаться к врачу, так как диагноз можно поставить только после полного обследования.
Читайте также:


