Сестринский процесс при аденовирусных инфекциях
В настоящее время известен 31 серотип аденовирусов, паразитирующих в организме человека; некоторые из них относятся к латентным типам и могут находиться в миндалинах и аденоидах длительное время.
Аденовирусная инфекция является преимущественно заболеванием детей, взрослые болеют редко; заболевание регистрируется в любое время года, давая небольшие сезонные подъемы в холодное время.
Клиника. Инкубационный период колеблется от 3 до 12 дней. К особенностям течения заболевания относятся многообразие клинических проявлений и отсутствие одновременности в проявлении их. Заболевание может начинаться остро и постепенно. Температура чаще держится в пределах 38-39°С, но может быть и субфебрильной. Длительность лихорадки от 4 до 14 дней и больше. Явления токсикоза вначале умеренные, постепенно они могут нарастать.
Наиболее частым симптомом аденовирусной инфекции является ринит. С 1-го дня болезни появляются обильные серозные выделения из носа, которые вскоре становятся серозно-слизистыми или слизисто-гнойными. Длительность ринита 1-4 нед; более затяжной, упорный ринит наблюдается у детей раннего возраста. Фарингит наряду с ринитом - постоянный симптом аденовирусной инфекции у детей. При этом отмечается умеренная гиперемия передних и задних дужек зева, задней стенки глотки, которая отечна, с гиперемированными яркими фолликулами, иногда на них могут быть нежные налеты.
Для аденовирусной инфекции характерно поражение миндалин с первых дней болезни. В отличии от тонзиллитов бактериальной природы при аденовирусной инфекции миндалины резко отечны и мало гиперемированы, иногда на них могут наблюдаться беловато-желтые налеты, пленки. Особенно часто встречаются такие пленчатые тонзиллиты у больных с одновременным вовлечением в процесс конъюнктивы. Нередко подчелюстные, шейные лимфатические узлы увеличиваются, пальпация их безболезненна.
Почти постоянным симптомом аденовирусной инфекции является влажный кашель.
Мелкоочаговая пневмония наблюдается преимущественно у детей раннего возраста; она развивается, как правило, на фоне активного вирусного заболевания и значительно ухудшает состояние больных.
Наиболее типичным для аденовирусной инфекции является конъюнктивит - признак, по которому легко отличить аденовирусное заболевание от других острых респираторных заболеваний. Поражение конъюнктивы может произойти в первые дни болезни или позже, давая как бы вторую волну заболевания. Конъюнктивиты бывают катаральными, фолликулярными, пленчатыми. Чаще поражается нижнее веко с одной стороны, иногда поражается второй глаз, где изменения часто бывают более умеренными. Длительность конъюнктивитов в среднем от 6 до 8-12 дней.
Старшие дети иногда жалуются на боли в животе. У детей раннего возраста в течение первых 3-4 дней нередко наблюдается учащенный жидкий или кашицеобразный стул с небольшой примесью слизи, который через 2-5 дней ликвидируется.
Таким образом, каждая описанная нозологическая форма острого респираторного заболевания имеет какие-то характерные клинические особенности и необходимо стремиться к постановке нозологического диагноза. Однако это не всегда удается, При невозможности клинически диагностировать нозологическую форму следует выставить диагноз "острое респираторное заболевание неизвестной этиологии".
Лабораторную диагностику проводят путем выделения вируса от больного, для чего используют смывы из носоглотки или слизь носоглотки, взятую тампоном. Забранный (натощак) материал следует хранить и транспортировать в вирусологическую лабораторию на льду.
В последнее время все шире используется метод иммунофлюоресценции, который позволяет через несколько часов после взятия материала дать заключение о характере вирусного заболевания.
Лечение. Большинство больных с острыми респираторными заболеваниями лечат на дому. Госпитализируют больных с тяжелыми формами заболевания, осложнениями и при отсутствии возможности в домашних условиях обеспечить надлежащий режим и уход. Больных следует помещать в боксы или небольшие палаты, которые необходимо заполнять одномоментно и по возможности больными со сходными клиническими проявлениями болезни.
Детям с острыми респираторными заболеваниями на весь лихорадочный период назначают постельный режим. При отсутствии осложнений в последующие 5-7 дней их переводят на щадящий режим (ограничение подвижных игр, удлинение времени дневного и ночного сна и т. д.). Большое внимание следует уделять личной гигиене больного (уход за полостью рта, носоглотки, кожей) и гигиеническому состоянию помещения (влажная уборка, частое проветривание, ультрафиолетовое облучение и т. д.).
Питание назначают в соответствии с состоянием и возрастом ребенка. Пища в первые дни должна быть легко усвояемой и богатой витаминами. Дают обильное питье: чай, морсы, фруктовые соки, 5% раствор глюкозы, раствор Рингера и т. д.
Грудным детям при резко затрудненном носовом дыхании рекомендуется кормление сцеженным грудным молоком.
При легких формах заболевания медикаментозное лечение ограничивают назначением отхаркивающих препаратов и капель в нос (3-5% раствор эфедрина, санорин, нафтизин детям после 1 года жизни, галазолин и др.).
При тяжелом и среднетяжелом течении острых респираторных заболеваний требуется специфическая и патогенетическая терапия.
Больным с тяжелой формой гриппа назначают противогриппозный гамма-глобулин: детям до 2 лет - одну дозу (1 мл), до 10 лет - две дозы (2 мл), до 14 лет - три дозы (3 мл). Противогриппозный гамма-глобулин вводят только в первые 3 дня болезни. Введение гамма-глобулина может быть повторено на следующий день. Противокоревой гамма-глобулин обычно также содержит в большем или меньшем титре антитела к вирусам многих респираторных инфекций. Его применение в первые 2 дня при тяжелом течении заболевания дает положительный эффект как специфического, так и неспецифического характера. На ранней стадии болезни показано введение лейкоцитарного интерферона аэрозольно по 0,5 мл в каждый носовой ход 4-5 раз в день в течение 3-4 дней.
При гипертермии вводят внутримышечно амидопирин или анальгин, суточную дозу аминазина, димедрола или пипольфена с раствором новокаина, холод на голову. При судорогах применяют внутримышечно раствор сульфата магния, фенобарбитал через рот или в клизме (суточную дозу разводят в 10 мл 2% теплого раствора гидрохлорида натрия), 20% раствор ГОМК внутривенно или внутримышечно; при длительных судорогах и наличии менингеальных симптомов показана спинномозговая пункция. Для устранения менингоэнцефалического синдрома наряду с гипертермическими и противосудорожными средствами назначают мочегонные, гормональные препараты внутримышечно или внутривенно, с целью дегидратации и дезинтоксикации - низкомолекулярные растворы (гемодез, поливинол, реополиглюкин, альбумин) и диуретики (15% маннитол, 20% сорбитол). Из сердечно-сосудистых средств применяют корглюкон, строфантин, дигоксин, мезатон. Назначают отвлекающую терапию в виде горчичников на грудную клетку, горячих лечебных ванн, озокеритовых сапожков.
Применять антибиотики при неосложненном течении не рекомендуется, но детям до 2 лет их назначают с 1-го дня болезни ввиду возможности более частых осложнений.
Профилактика. Для раннего выявления инфекции в детском учреждении необходим ежедневный тщательный осмотр детей при приеме (измерение температуры тела, осмотр зева, носа, опрос родителей о состоянии здоровья ребенка). В детских садах при отсутствии штатных медицинских работников проведение утреннего приема вменяется в обязанность воспитателям групп после соответствующего инструктажа. Нельзя допускать в коллектив детей даже с незначительными проявлениями катара верхних дыхательных путей. При первых признаках заболевания ребенка во время пребывания в группе его необходимо перевести в изолятор, помещение проветрить, провести влажную уборку с дезинфицирующим раствором, облучение комнаты ультрафиолетовыми лучами. За детьми, находившимися в контакте с заболевшим, устанавливают тщательное наблюдение с обязательным измерением температуры тела не только утром, но и вечером.
После регистрации случаи ОРЗ в группе проводят полное разобщение ее с воспитанниками других групп и прекращают прием вновь поступающих детей (или возвращающихся в коллектив после какого-либо заболевания) сроком на 12 дней.
В период повышенной заболеваемости населения персонал должен работать в марлевых масках, меняя их через каждые 2 ч.
Переболевшего ребенка можно принимать в группу не ранее чем через 10 дней от начала заболевания, и ему необходим щадящий режим не менее чем на 2 нед. В этот период детей освобождают от закаливающих процедур; нужно стремиться их в первую очередь накормить, уложить спать, удлинить часы отдыха, дополнительно выписать фруктово-овощные соки, творог, сливки, витамины А, В, С, рыбий жир и др.
К мероприятиям, направленным на повышение общей сопротивляемости организма инфекциям, следует отнести борьбу со скученностью в детских учреждениях, максимальное пользование свежим воздухом, полноценное питание, хорошо отработанные приемы воспитательной работы, раннее проведение гимнастики с постепенным закаливанием.
Большую роль в профилактике ОРЗ играет санитарно-просветительная работа с родителями и персоналом детских учреждений.
Специфической профилактикой гриппа является пассивное введение в организм соответствующих антител. Хороший профилактический эффект дает введение противогриппозного иммуноглобулина (1-2 мл внутримышечно в день контакта) с высоким содержанием противогриппозных антител. Применение его возможно только в качестве экстренной меры профилактики в очагах гриппозной инфекции: 1) детям в домах ребенка; 2) больным раннего возраста, находящимся в стационаре, и ослабленным детям в санаториях и санаторных яслях.
Для профилактики гриппа, как и других ОРЗ, применяют противовирусный препарат - лейкоцитарный интерферон, который задерживает синтез вируса гриппа в клетке. Непосредственно перед употреблением ампулу с порошком интерферона вскрывают и порошок растворяют приложенным растворителем (дистиллированная вода). В каждый носовой ход закапывают по 5 капель раствора не реже 2 раз в сутки. Введение препарата необходимо продолжать до тех пор, пока существует опасность заражения. Лейкоцитарный интерферон безвреден, не дает побочных явлений и не имеет каких-либо противопоказаний к применению.
Своевременно выявлять настоящие и потенциальные проблемы и удовлетворять жизненно важные потребности больного ребёнка, оказывать психологическую поддержку родителям.
Возможные проблемы ребёнка:
- нарушение питания вследствие интоксикации;
- нарушение процессов терморегуляции;
- нарушение жизненно важных функций;
- нарушение целостности кожных покровов;
- нарушение двигательной активности;
Возможные проблемы родителей:
- тревога за ребёнка;
- трудность осознания и адекватной оценки случившегося;
- неуверенность в благополучном исходе;
- чувство вины перед ребёнком.
- Убедить родителей в необходимости срочной госпитализации ребёнка в специализированное отделение. Оказать помощь в госпитализации, объяснить преимущества проведения своевременного комплексного лечения для благополучного исхода сепсиса.
- Помочь родителям увидеть перспективу выздоровления ребёнка, восполнить их дефицит знаний о причинах возникновения, особенностях клинического проявления и течения заболевания, оказать психологическую поддержку.
- Создать комфортные условия содержания ребёнка в палате (по возможности, обеспечить пребывание его в стерильном боксе), использовать тёплое стерильное бельё. Поддерживать оптимальный температурный режим в палате. Соблюдать асептику и антисептику при выполнении манипуляций (профилактика внутрибольничной инфекции).
- Осуществлять постоянное мониторирование состояния, специализированный уход за тяжелобольным ребёнком, проводить медицинское документирование сестринского процесса: контролировать общее состояние, регистрировать ЧДД, ЧСС, АД, отмечать характер температурной кривой и массы тела, рвоты, стула, учитывать объём и состав получаемой жидкости.
- Несколько раз в день проводить ревизию кожных покровов и слизистых оболочек, обрабатывать их растворами антисептиков (аэрозоли с антибиотиками, гели и мази с репарантами).
- Взаимодействовать в бригаде, строго выполнять врачебные назначения. Оценивать эффективность проводимой терапии. Вносить изменения в план ухода при присоединении осложнений.
- Обеспечить ребёнку адекватное питание и способ кормления в зависимости от состояния.
- Обучить родителей уходу за проблемным ребёнком в домашних условиях. Помочь им правильно оценивать состояние ребёнка и его возможности, убедить в необходимости проведения регулярного контроля за температурой тела, состоянием кожных покровов, слизистых оболочек, нарастанием массы тела, нервно-психическим развитием, характером стула и пр.
- Убедить маму ребёнка соблюдать гигиенические правила ухода ( тщательно мыть руки, игрушки и др.). Обучить уходу за глазами, ушами, носом.
- Своевременно удовлетворять физические, эмоциональные, психологические потребности ребёнка (чаще брать его на руки, поддерживая телесный контакт, поощрять игровую деятельность, ласково разговаривать с ним).
- Порекомендовать родителям постоянно проводить профилактику ОРВИ (обеспечить ребёнка полноценным питанием с достаточным введением соков, овощей и фруктов, сочетая с общеукрепляющими и закаливающими мероприятиями, витамино- и иммунокорригирующей терапией, избегать контактов с больными детьми и взрослыми).
- Убедить родителей в необходимости динамического наблюдения за ребёнком врачами: педиатром и другими специалистами (по показаниям).
3. Выполните простую медицинскую услугу - подмывание детей раннего возраста.
Технология выполнения простой медицинской услуги
ПОДМЫВАНИЕ
I. ЦЕЛЬ: соблюдение личной гигиены, профилактика - заболеваний кожи и слизистых.
II. ПОКАЗАНИЯ: все новорождённые и грудные.
III .ПРОТИВОПОКАЗАНИЯ: нет.
ТЕХНИКА БЕЗОПАСНОСТИ: не оставляйте ребенка без присмотра на пеленальном столе.
ВОЗМОЖНЫЕ ПРОБЛЕМЫ: беспокойство ребенка
IV. ОСНАЩЕНИЕ: набор для пеленания, лоток для оснащения, стерильные ватные шарики, стерильное растительное масло, ветошь, дезраствор, кипяченая вода, водяной термометр, пеленки, лоток для использованного материала, водяной термометр.
Дата добавления: 2019-11-16 ; просмотров: 128 ;

Аденовирусная инфекция – заболевание широко распространенное: к 5-летнему возрасту практически все дети хотя бы один раз заболевает аденовирусной инфекцией, причем половина детей переносит инфекцию повторно. Заболевание занимает важное место в патологии детей раннего возраста - на долю аденовирусной инфекции в этом возрасте приходится до 15-30% всех вирусных заболеваний.
Причиной аденовирусной инфекции, как следует из названия заболевания являются аденовирусы. Впервые аденовирусы были выявлены еще в 1953 году и к настоящему времени в семействе насчитывают около 130 вирусов.
Свойства аденовирусов:
- поражают слизистые оболочки органов дыхания, глаз, кишечника;
- высокотоксичны;
- относительно устойчивы во внешней среде: сохраняются несколько недель в воде, лекарственных растворах, на предметах обихода;
- устойчивы к действию эфира;
- разрушаются при температуре 56 градусов в течение 30 минут;
- погибают при воздействии ультрафиолетового облучения и хлорсодержащих препаратов.
Последствия от действия их на организм различны. Одни аденовирусы вызывают катар верхних дыхательных путей, другие – конъюнктивит или пневмонию, фарингит или другие заболевания.
Источник инфекции:
- вирусоносители;
- больные аденовирусной инфекцией, которые наиболее опасны именно в остром периоде заболевания, когда аденовирусы в большой концентрации находятся в носоглотке, в крови и фекалиях.
В ряде случаев аденовирусы выделяются из дыхательных путей до 25-го дня, из фекалий – до 2 месяцев. Вирусоносительство может быть длительным (3-9 месяцев).
Механизмы передачи инфекции:
- капельный (основной);
- фекально-оральный.
Пути передачи:
- воздушно-капельный;
- пищевой;
- водный;
- контактно-бытовой.
Восприимчивость наиболее высокая у детей в возрасте от 6 месяцев до 3 лет. К пяти годам жизни практически все дети болеют аденовирусной инфекцией, но при этом приобретается активный иммунитет и, начиная с 7-летнего возраста, заболеваемость аденовирусной инфекцией резко снижается.
Сезонность и периодичность:
аденовирусные заболевания регистрируют повсеместно;
подъем заболеваемости в холодное время года;
периодичность с интервалом в 5 лет.
Инкубационный период (время от момента попадания инфекции в организм до момента появления выраженных симптомов заболевания) — от 2 до 12 дней Заболевание обычно начинается остро, но различные симптомы болезни появляются последовательно.
Первыми признаками болезни обычно являются:
- повышение температуры тела. Чаще температура тела повышается постепенно, достигая максимума (38-39°С. реже 40°С) ко 2-3-му дню.
- катаральные явления со стороны верхних дыхательных путей (выделения из носа, кашель);
- конъюнктивит;
- интоксикация (вялость, снижение аппетита, головная боль, иногда рвота);
- увеличение лимфатических узлов (лимфаденит).
Чаще всего инфекция попадает в организм ребенка через верхние дыхательные пути, реже — через конъюнктиву глаз и кишечник. Первоначально поражается слизистая оболочка носа и задней стенки глотки, миндалины. В процесс вовлекаются лимфатические узлы. Воспалительные изменения характеризуются обильным отделяемым из носа, поражается конъюнктива глаз. Аденовирусы имеют способность проникать в легкие и размножаться в слизистой оболочке бронхов и альвеол, что вызывает пневмонию. Кроме того, при фекально-оральном пути заражения аденовирусы попадают также в кишечник.
С первого дня болезни появляются обильные выделения из носа, которые вскоре приобретают слизисто-гнойный характер. Ребенок дышит открытым ртом. Небные миндалины и задняя стенка глотки краснеют и отекают.
Частым симптомом аденовирусной инфекции является кашель, который с первых дней болезни приобретает влажный характер. У детей раннего возраста кашель нередко бывает сильным и упорным.
Самым характерным симптомом аденовирусной инфекции является поражение слизистой оболочки глаз – конъюнктивит — "визитная карточка" аденовирусной инфекции. Поражение конъюнктивы глаз может возникать с первого дня болезни. Обычно вначале поражается один глаз, на второй день в процесс вовлекается конъюнктива второго глаза. Дети более старшего возраста жалуются на жжение, резь и ощущение инородного тела в глазах. Кожа век умеренно краснеет и отекает.
При аденовирусной инфекции часто обнаруживается умеренное увеличение шейных лимфатических узлов. В разгар болезни у детей раннего возраста возможны кишечные расстройства в виде учащенного (до 4-5 раз в сутки) жидкого стула.
Увеличение лимфатических узлов, расположенных в брюшной полости (мезаденит) проявляется сильными приступообразными болями в животе и нередко требует исключения острого аппендицита.
Течение аденовирусной инфекции бывает довольно длительным. Температура тела обычно нормализуется на 5-7 день, иногда держится 2 и даже 3 недели. Иногда наблюдается волнообразная температурная кривая ( плавное повышение – понижение температуры тела). Насморк длится — от 1 до 4 недель. Конъюнктивит сохраняется около 7 дней.
Невзирая на иммунитет новорожденных и детей первых месяцев жизни, возможна так называемая “врожденная аденовирусная инфекция”. Плод поражается вирусом еще в утробе матери. Первые признаки заболевания проявляются сразу после рождения. Болезнь протекает по типу пневмонии или катара верхних дыхательных путей. Температура тела обычно нормальная или слегка повышенная. Характерны кашель, ребенку трудно дышать носом.
Особую опасность при аденовирусной инфекции представляют собой осложнения заболевания, такие, как отит среднего уха, синусит или пневмония. Поэтому, отношение к лечению должно быть самым серьезным.
Лечение:
- домашний режим при легком и среднетяжелом течении инфекции;
- госпитализация детей раннего возраста и при тяжелом, осложненном течении;
- постельный режим;
- диета с достаточным количеством витаминов, с ограничением мясных продуктов на период интоксикации;
- препараты интерферона (виферон, человеческий лейкоцитарный интерферон, лаферон, человеческий нормальный иммуноглобулин);
- борьба с высокой лихорадкой (физические методы снижения температуры тела, препараты парацетамола, гомеопатические жаропонижающие средства);
- при конъюнктивите – флореналовая или оксолиновая глазная мазь, закапывание 0.2% раствора дезоксирибонуклеазы;
- закапывание капель в нос по рекомендации врача (физиологический раствор, тизин, виброцил, пиносол и др.);
- отхаркивающие средства;
- антибактериальная терапия – при развитии гнойных осложнений;
- поливитамины;
- физиотерапия (УФО на стопы, УВЧ на область носа и др.).
Прогноз заболевания, как правило, благоприятный. Однако, в очень небольшом проценте случаев, при возникновении осложнений со стороны легких, аденовирусная инфекция может привести к летальному исходу. Это необходимо помнить и не относиться к аденовирусной инфекции, как к банальному насморку.
Профилактика:
- ранняя изоляция больного;
- проветривание;
- ультрафиолетовое облучение помещения;
- влажная уборка слабыми растворами хлора;
- кипячение посуды, белья, одежды;
- контактным детям назначают интерферон или лаферон в нос, дибазол (как препарат, усиливающий синтез собственного интерферона), экстракт элеутерококка, иммунал;
- ослабленным детям показано однократное введение нормального человеческого иммуноглобулина;
- повышение защитных сил организма: закаливание, УФО, витамины, растительные общеукрепляющие средства.
Данные ВОЗ об ОРВИ и гриппе. Всего в мире на протяжение года болеют ОРВИ около 500 млн человек.
Острые инфекционные вирусные заболевания не просто на первом месте, а диагностируются в 95% случаях инфекционной патологии вообще.
При пандемиях одномоментно заболевает половина населения. Почти 2 миллиона человек, большинство из которых - новорожденные и дети дошкольного возраста, ежегодно погибают от ОРВИ.
Классифицировано около более 200 разновидностей болезни. Половина человечества переносит ОРВИ хотя бы раз в год, но чаще — два.
Медицинская статистика в США, несмотря на относительно благополучную эпидемиологическую обстановку в стране, неумолима и утверждает, что большинство граждан переносят разные формы ОРВИ трижды за год.

БПОУ РК Калмыкий медицинский колледж им.Т.Хахлыновой
Лекция №6. Сестринский уход при ОРВИ, гриппе, инфекционном мононуклеозе.

Данные ВОЗ об ОРВИ и гриппе. Всего в мире на протяжение года болеют ОРВИ около 500 млн человек.
Острые инфекционные вирусные заболевания не просто на первом месте, а диагностируются в 95% случаях инфекционной патологии вообще.
При пандемиях одномоментно заболевает половина населения. Почти 2 миллиона человек, большинство из которых - новорожденные и дети дошкольного возраста, ежегодно погибают от ОРВИ.
Классифицировано около более 200 разновидностей болезни. Половина человечества переносит ОРВИ хотя бы раз в год, но чаще — два.
Медицинская статистика в США, несмотря на относительно благополучную эпидемиологическую обстановку в стране, неумолима и утверждает, что большинство граждан переносят разные формы ОРВИ трижды за год.

О́страя респирато́рная ви́русная инфе́кция ( ОРВИ ) — группа клинически и морфологически подобных острых воспалительных заболеваний органов дыхания, возбудителями которых являются пневмотропные вирусы.
ОРВИ — самая распространённая в мире группа заболеваний, объединяющая респираторно-синцитиальную инфекцию, риновирусную и аденовирусную инфекции и другие катаральные воспаления верхних дыхательных путей. В процессе развития вирусное заболевание может осложняться бактериальной инфекцией.

Источник: больной человек
Симптомы : Повышение температуры, озноб, головная боль, насморк, светобоязнь, боли в мышцах
- Больной ОРВИ должен болеть дома
- Носить маску
- Частое и регулярное проветривание помещений
- Регулярное протирание с использованием дезинфицирующих растворов
- Мытье рук
- Противовирусные препараты
Сестринский уход при ОРВИ
Цель : способствовать снижению температуры, предотвращать осложнения.
План сестринских вмешательств:
1. Информировать больного и его родственников о Обеспечение права пациента на информацию заболевании и возможных осложнениях
2.При организации амбулаторного лечения изолировать больного в отдельную комнату до исчезновения катаральных явлений
4.Организовать масочный режим
5.Организовать в острый период постельный режим
6.Обеспечить доступ свежего воздуха .Создать ребёнку возвышенное положение в постели
7.Обеспечить в помещении, где находится ребёнок Для облегчения отхождения мокроты, температуру 18 – 20
8.Организовать проведение влажной уборки (не менее 2 раз в день), проветривание помещения не менее 4 раз в день), кварцевание
9.Организовать ребёнку двигательный режим, дренажное положение, удаление слизи и секрета предупреждения застойных явлений в лёгких верхних дыхательных путей
10.Проводить туалет кожи, слизистых оболочек носоглотки, глаз
11.Обеспечить регулярность физиологических отправлений
При организации труда и отдыха уменьшить нагрузки
12.Организовать питание малыми порциями, легко Для облегчения экскурсии лёгких усвояемые продукты, обогащенные витаминами. Устранение симптомов интоксикации
13.Организовать обильное питьё (горячий чай, клюквенный, брусничный морсы, щелочные минеральные воды с молоком и др.)

Грипп — острое инфекционное заболевание дыхательных путей, вызываемое вирусом гриппа. Входит в группу острых респираторных вирусных инфекций (ОРВИ). Периодически распространяется в виде эпидемий и пандемий.
У большинства людей симптомы гриппа проходят в течение недели без медицинской помощи. Но грипп может приводить к тяжелой болезни и смерти, особенно у людей из групп риска. По оценкам ВОЗ, ежегодные эпидемии гриппа приводят к 3−5 миллионам случаев тяжелой болезни и к 390−650 тысячам смертей. Реконвалесцентный период составляет 7−15 дней.

Возбудитель: вирус гриппа
Источник: больной человек
Симптомы: повышение температуры 38-40º, озноб, лихорадка, потливость, светобоязнь, головная боль, заложенный нос, боли в мышцах
- Сделайте прививку против гриппа до начала эпидемического сезона
- Пользуйтесь маской в местах скопления людей
- Избегайте тесных контактов с людьми, которые имеют признаки заболевания, например чихают или кашляют
- Регулярно тщательно мойте руки с мылом, особенно после улицы и общественного транспорта
- Увлажняйте воздух в помещении, в котором находитесь
- Регулярно проветривайте помещение и влажную уборку, в котором находитесь
- В случае появления заболевших гриппом в семье или рабочем коллективе — начинайте приём противовирусных препаратов с профилактической целью
- Ведите здоровый образ жизни, высыпайтесь, сбалансировано питайтесь и регулярно занимайтесь физкультурой

Сестринский уход при гриппе Цель: снизить температуру тела в течение трёх дней, устранить симптомы заболевания через 10 – 14 дней.
Инфекцио́нный мононуклео́з (mononucleosis infectiosa, боле́знь Фила́това, анги́на моноцита́рная, лимфобласто́з доброка́чественный) — острое вирусное заболевание, которое характеризуется лихорадкой, поражением зева, лимфатических узлов, печени, селезёнки и своеобразными изменениями состава крови.

Эпидемиология инфекционного мононуклеоза
Возбудитель — ДНК-геномный вирус Эпштейна.
Источником инфекции при инфекционном мононуклеозе являются больные и вирусоносители.
Механизм передачи - преимущественно воздушно-капельный. Не отрицается возможность контактного, алиментарного и трансфузионной путей передачи инфекции.
Инкубационный период может достигать 21 дня, обычно составляет около недели. Период болезни до двух месяцев. В комплексе или выборочно (в разное время) могут проявляться следующие симптомы:
- слабость;
- катаральный трахеит, бронхит;
- частые головные боли, мигрень, головокружения;
- боль в мышцах и суставах (чаще всего в результате лимфостаза);
- повышение температуры тела;
- боли в горле при глотании (ангина);

Сестринский уход при инфекционном мононуклеозе.
План сестринских вмешательств
Информировать больного и его родственников о заболевании
Обеспечивается право пациента на информацию.
Изолировать больного на 21 день от появления желтухи или на 30 дней от начала заболевания
Пациент и его родственники понимают целесообразность выполнения всех мероприятий ухода
Обеспечивается профилактика распространения инфекции
Подача экстренного извещения.
Ежедневное двукратное измерение температуры
Взятие крови на биохимическое исследование
Ведение температурного листа
Оказание помощи при гипертермии
Взятие крови на серологическое исследование
Профилактика судорожного синдрома
Организовать хлорный режим при контакте с больным
Следить за регулярным проветриванием помещения, проведением влажных уборок не менее 2 раз вдень
Уменьшается концентрация возбудителей во внешней среде.
Обеззараживать испражнения больного
Обеспечивается чистота воздуха.
Механизм передачи гепатитов А, Е фекально-оральный
Использовать при проведении манипуляций больному только индивидуальный инструментарий (по возможности, разовый).
Обеспечить больному обильное питье
Организовать пациенту стол №5. Ограничения должны касаться животных белков, жирных, чрезмерно острых, соленых блюд, а также копченостей, маринадов, соусов, экстрактивных веществ
Соблюдение диеты предупреждает развитие осложнений печени
Обеспечить оптимальный двигательный режим (при наличии интоксикации - режим постельный, до выписки из стационара - полупостельный, в течение 2-4 недель после выписки - щадящий.)
Предупреждается затяжное, хроническое течение, обеспечивается благоприятный исход заболевания
Обеспечение правильного и регулярного приема лекарств, парентеральных процедур по назначению врача
Наблюдение за психическим состоянием больного
Перед выпиской рекомендации по питанию - диета в течение 2 лет
Сообщить врачу, оказать помощь
1. Выберите из перечисленных вирусов ДНК-содержащий:
B.? Вирус парагриппа
2.Для какой ОРВИ вероятность развития крупа мала:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
3. Для какой ОРВИ вероятность развития крупа наиболее велика:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
4. Формой какой ОРВИ является ринофарингоконьюнктивальная лихорадка:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
5. Для какой ОРВИ характерно относительно длительное волнообразное течение с элементами рецидивирования:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
6. Для какой ОРВИ характерны налеты на небных миндалинах:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
7. При какой ОРВИ наиболее часто развиваются гипертермический и судорожный синдромы:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
8. Поражение какого отдела дыхательных путей является наиболее типичным для парагриппа:
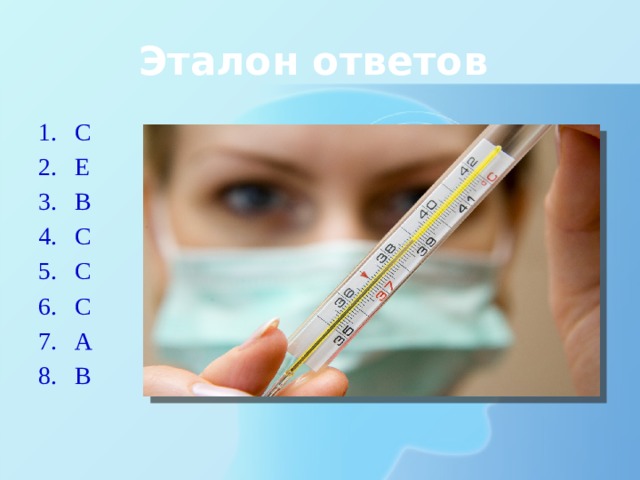
- С
- Е
- В
- С
- С
- С
- А
- В

Читайте также:


