С кератитом в садик
Синдром Сухого Глаза
Вы здесь
Галеева Г.З. Современные подходы к лечению кератитов у детей.










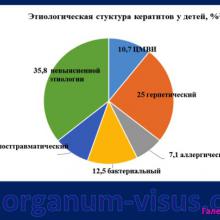
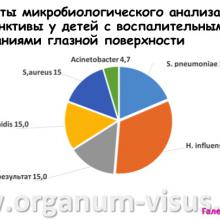
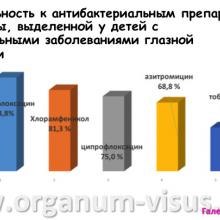






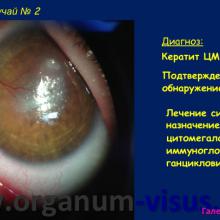

Исследование проводили с 2012 по 2014 годы на базе офтальмологического отделения ДРКБ.
Под наблюдением находилось 56 детей (88 глаз) в возрасте от 2 до 7 лет с диагнозом кератит.
Противовирусные препараты.
- Препараты ацикловира (ацикловир и ганцикловир для инстилляций)
- Человеческий лекоцитарный интерферон (инстилляции, местные инъекции)
- Рекомбинатные интерфероны - реаферон (инстилляций, местные инъекций)
- Индукторы выработки собственного интерферона – полудан (инстилляции и местные инъекции).
Антибактериальные препараты:
- Фторхинолоны 4 поколения (моксифлоксацин) в связи с высокой чувствительностью выделенной микрофлоры
- Ципрофлоксацин и Хлорамфеникол в связи неплохой чувствительностью выделенной микрофлоры
- НПВС в инстилляциях для снятия боли и купирования инъекции глазного яблока
- Мидриатики
Неокрепший организм ребенка особенно раннего возраста и незрелость местных защитных барьеров в сочетании с частым и длительным закапыванием капель в состав которых входят консерванты приводят к развитию эпителиопатии роговицы и конъюнктивы на финальной стадии лечения.
Авторы применяли глазные капли Теалоз, Thealoz.
При вирусной этиологии ацикловир, ганцикловир, иммуноглобуллин человека антицитомегаловирусный (цитотект), рекомбинантные интерфероны для приема внутрь.
Антибактериальные препараты – при тяжелом течении бактериального кератита или невыясненной этиологии.
Детям с кератитом невыясненной этиологии приходится назначать лечение, направленное на все звенья патологического процесса.
Особенности кератитов у наблюдаемых нами детей:
- большое количество детей с неустановленной этиологией кератита
- несоответствие части наблюдаемых нами кератитов общепринятой клинической картине.
Пример: у детей с казалось бы с типичной клиникой герпетического кератита (наличие инфильтрата в форме веточки в поверхностных слоях роговицы, классической для данного кератита светобоязнью, болями в глазах) отсутствует такой патогномоничный признак, как снижение чувствительности роговицы, а лабораторные анализы в данной ситуации показывают умеренное повышение антител класса G с высокой авидностью. Инфекционист в данной ситуации не выставляет диагноз герпесвирусной инфекции.
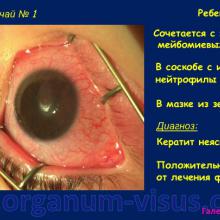
- частое сочетание кератита с заболеваниями мейбомиевых желез у детей раннего возраста
- частые рецидивы кератитов у детей раннего и дошкольного возраста (до 7-8 раз в год)
- появление большого числа кератитов ЦМВИ этиологии
- перситенция ВПГ и ЦМВИ в организме ребенка приводит к вторичному иммунодефициту, что требует дополнительного обследования и коррекции иммунного статуса для успешной терапии кератита.
Внимание! Данная информация предназначена исключительно для ознакомления.
Любое применение опубликованного материала возможно только после консультации со специалистом.
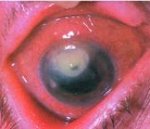
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.

Здравствуйте, дорогие друзья! Всем родителям хорошо известно, насколько любопытными бывают дети. Они так и норовят сунуть свои ручки куда не следует, а потом лезть ими в лицо, ставя под угрозу слизистые оболочки рта и глаз, которые невероятно чувствительны и уязвимы.
Очень часто по этой причине развивается кератит у детей, который считается одним из наиболее распространённых глазных заболеваний. Оно характеризуется возникновением воспалительного процесса в роговой оболочке, подвергающейся воздействую множества внешних раздражителей.
Сейчас я расскажу вам о том, как лечится детский кератит, и что советуют делать офтальмологи для скорейшего избавления от этого недуга.
Как распознать кератит у деток?
Характерные признаки кератита у детей выражаются в:
- повышенной чувствительности органа зрения к источникам света;
- появлении болезненных ощущений в глазу;
- слезоточивости;
- снижении зрительной остроты;
- нарушении прозрачности роговой оболочки;
- блефароспазме;
- перикорнеальной инъекции глазных сосудов.

Что касается инфильтрата при детском кератите, его оттенок может меняться. При наличии лейкоцитов он обретает сероватый цвет, когда есть гной — жёлтый, а в случае васкуляризации — ржавый. Чёткие границы отсутствуют из-за ярко выраженного отёка тканей, которые его окружают.
Роговица в месте образования инфильтрата становится тусклой, а воспалённый участок обретает шероховатость. При этом чувствительность роговой оболочки заметно снижается.
Как офтальмологи советуют лечить детский кератит?
У детей зачастую появляется инфекционный кератит, объединяющий в себе вирусный, бактериальный, грибковый, паразитарный и герпетический виды. Это достаточно серьёзное заболевание, поэтому терапия должна быть начата безотлагательно. Она проводится под наблюдением квалифицированного глазного врача.
Сперва необходимо выявить возбудителя болезни. Для этого проводится тщательное обследование ребёнка, в ходе которого ему промывают глаза, берут мазок инфильтрата и кровь на анализ. После получения результатов офтальмолог назначает комплексное лечение.
Терапия данной болезни у детей, как и у взрослых, предполагает применение различных лекарственных препаратов. Большинство глазных специалистов сходятся во мнении, что наиболее эффективными средствами для устранения воспаления роговицы являются следующие:
- Мази (применяются перед сном). Бороться с кератитом помогают мази на основе тетрациклина и эритроминица, Ципрофлоксацин, Колистиметат и Зовиракс.
- Капли (применяются около 3-4 раз в день). Мирамистин, Атропин, Колистиметат, Диклофенак, Офтальмоферон. При помощи последних глазных капель лечат аденовирусный, герпетический и вирусный кератит.
- Внутримышечные инъекции. Для этого используют растворы пенициллина, Диклофенака натрия, а также витамины В и С.
- Иммуномодуляторы. Отлично зарекомендовали себя таблетки Метронидазол, которые используют в качестве стимулятора иммунной системы.

Особенности лечения заболевания при помощи физиотерапии
Для усиления лечебного эффекта маленьким пациентам, страдающим кератитом, офтальмолог может назначить проведение следующих физиотерапевтических процедур:
- Прижигание язвенных поражений спиртовым раствором зелёнки или йода (3%). Для этого также применяются крио- , термо и диатермокоагуляция. Подобные манипуляции позволяют вылечить бактериальный кератит.
- Стимуляция лазером и магнитная терапия, в ходе которых применяются 20%-тные гели Актовегин или Солкосерил.
- Электрофорез с лидазой и коллализином.
- Лечебная кератопластика.
Что такое кератит и как его эффективно лечить, читайте здесь.
А как насчёт народных методов лечения кератита у детей?
Говоря о том, как лечить кератит в детском возрасте, нельзя обойти вниманием народные средства. Их рекомендуется использовать в качестве дополнения к основной терапии, однако предварительно необходимо проконсультироваться с лечащим офтальмологом.
Добиться хорошего эффекта в процессе лечения воспаления роговой оболочки помогают следующие природные средства:
- облепиховое масло;
- водный экстракт прополиса (2%);
- донник, очанка прямостоячая, ромашка, календула.
Масло облепихи и экстракт прополиса используется для закапывания поражённых органов зрения, а из лекарственных трав делаются примочки, которые следует прикладывать к воспалённой роговице.
Как показывают отзывы многих родителей, чьи дети страдали данной болезнью, применение рецептов народной медицины действительно ускоряет лечебный процесс. К тому же, с их помощью удаётся укрепить иммунитет ребёнка, что крайне важно при любых зрительных недугах.

Рекомендации глазного врача по профилактике кератита у деток
Чтобы предотвратить возникновение такой неприятной глазной патологии, офтальмологи настоятельно рекомендуют выполнять следующие профилактические мероприятия:
- Носить специальные защитные очки во избежание повреждения глаз.
- Быть предельно аккуратным при использовании химических веществ, из-за которых можно получить серьёзные ожоги роговицы.
- Правильно носить и ухаживать за контактными линзами.
- Укреплять иммунитет. Для этого нужно употреблять витамины и чаще бывать на свежем воздухе.
- Своевременно лечить сопутствующие болезни органов зрения (конъюнктивит, блефарит и пр.).
- Своевременно обращаться за офтальмологической помощью. Это нужно делать, как только проявились первые симптомы воспаления роговицы. Только ранняя диагностика позволит достичь положительного результата.
Выводы
В случае пренебрежения врачебными рекомендациями могут возникнуть серьёзные последствия в виде снижения зрительных функций или, что ещё хуже, потери зрения. Родители должны понимать, что затягивать с лечением нельзя, так как это может негативно сказаться на здоровье любимого чада.
Благодаря методам современной медицины и родительской заботе можно будет предотвратить возникновение кератита или существенно облегчить его течение. Желаю крепкого здоровья вам и вашим детям!
Понравилась статья? Будем рады Вашему комментарию и положительному отзыву!
Здравствуйте, Екатерина Александровна! Благодарю вас за ответ!
У меня к вам снова вопросы, прошу вас не остаться равнодушной и на этот раз,моя цель-подойти к вопросу более углубленно. Письмо пишу,опираясь на ваши правила. Лечимся и почти целый месяц составляю для вас правильное письмо.
Начну с самого начала. Моему ребёнку 5 с половиной лет.
Осенью 2016 года(с сентября по ноябрь) у ребёнка появился конъюнктивит(не бактериальный-глаза были только красные и всё).Симптомы: светобоязнь, резь в глазах,слезотечение,покраснение. Этот конъюнктивит появился в разгар ОРВИ (т.к. осень-холода)и после ветрянки (примерно была в сентябре или октябре того же года). Затем после ветрянки(уже когда начали посещать садик) пролечили энтеробиоз и педикулёз.
Т.к. ровно год назад с того момента(в 2015г.), по рекомендации детского офтальмолога, нам при таком же конъюнктивите помог Офтальмоферон, в этот раз мы его применили сами и к врачу не ходили - помогло.Через какое-то небольшое время снова конъюнктивит(на фоне ОРВИ) и уже Офтальмоферон не помогал. Т.к. наш детский окулист всё время была на больничном, нам пришлось посетить несколько платных врачей из разных городов, которые назначали разное лечение (позже перечислю). Один окулист предположила, что это дисбактериоз,назначила анализы-сдали, что-то увидела,малейшие недочёты и назначила дорогое лекарство. Хотя ребёнка ничего не беспокоило,пролечились этим лекарством,результата ноль(только после мы зашли на сайт доктора Комаровского и выяснили, что такого диагноза не существует. ).
И всё это время-всю осень, зиму, весну,лето- мы проходили лечение у разных врачей, одни из них,утверждая, что это либо воспаление,либо аллергия,назначали антибиотики местно. И мы их капали,потому что не знали что делать, ведь глазки болели. Эти капли помогали на неделю,затем всё по-новой начиналось.Добавлю, что с осени по самое лето ребёнок постоянно болел-2 нед. в садике,2 нед. дома,ещё и гриппом переболел с температ. 40, каждое ОРВИ-это удар по глазам, только и мучались..
Мы также написали вам, и по установленным критериям, которые предоставил нам один из врачей(с глазками всё в порядке,единственное - конъюнктива гиперемирована,отёчность нижнего свода конъюнктивы,гиперплазия фолликул на нижнем веке), вы нам ответили- "Вероятнее всего, речь на самом деле идет об аллергии".
Настал июнь 2017-го. Мы стали верить в аллергию и пошли к аллергологу,которая назначила нам кучу анализов(позже выложу) и кучу ненужных лекарств для иммунитета,но вторично мы к ней не попали,т.к. предстояла поездка на месяц в деревню с целью укрепить иммунитет ребёнку(уж надеялись, что там эта проблема уйдёт).
Ещё стоит упомянуть о том, что ребёнок всё время на солнце в тёмных очках!Хоть и не поликарбонатные, но от УФ защищает (проверили на аппарате в ОПТИКЕ).И то, что до них были другие очки, которые сломались у ребёнка в кармане, не заметив, он попытался одеть и остриё от пластмасса попало в этот самый глаз, но повреждений не было,всё быстро прошло и нами не было ничего предпринято.Это случилось перед поездкой.
Целый месяц у бабушки в деревне глаза его не беспокоили(по словам самой бабушки), но как только приехали за ребёнком,они начали его беспокоить снова(всё лето капали глазки по назначению врача каплями Опатанол,Офтолик, также была назначена Гидрокотизоновая мазь). После приезда с начала августа по конец сентября ребёнок благополучно ходил в садик(впервые за всю историю его хождения в садик,он проходил 2 мес. подряд. ),что очень радовало,но глазки периодами беспокоили,начали капать ему Лекролин уже сами.
И в конце сентября этого года мы посетили нашего нового окулиста,который что-то увидел на роговице и отправил нас в Уфу к врачу высшей категории,которая поставила диагноз- поверхностный кератит левого глаза. Сказала, что есть инфильтрат.Сказала, лечиться будем долго, что это именно воспаление, а не аллергия и назначила ровно на неделю лечение(Флоксал,Офтальмоферон,Офтаквикс). После этого лечения,проверив глаза, назначила ещё на неделю лечение(Софрадекс,Флоксал). После этого лечения мы приехали, а этого врача отправили до Нов. года в военкомат,принимала нас теперь другая-молодая девушка,врач первой категории. Назначила нам на неделю -Софрадекс,Офтольмоф.,Баларпан(именно Баларп.только в левый глаз).Пролечились-сказала,что 2 инфильтрата ушли,остался один-надо добить и ещё на неделю назначила-Офтольмоф.,Баларпан,Флоксал(на это лечение глаз очень сильно реагировал-покраснение сильное,светобоязнь,жжение,в отличии от предыдущего лечения).
И после этого лечения мы приехали по назначенному дню 27 октября, а врач снова другой(. ) уже мужчина в возрасте(пришлось всё заново объяснять).Единственное, что сказал-ВИРУС!Что есть очаг заболевания,про инфильтрат ничего не сказал. И назначил нам лечение на 14 дней - мазь Зирган(которую мы до сих пор не нашли ни в одной аптеке),Офтоквикс, мазь Солкосерил (а эти препараты начали использовать уже 4 дня). Позвонили врачу, чтобы уточнить, сказал-купить аналог противовирусный и закладывать 5 р/д(я так понимаю противогерпетический), сказал посоветоваться с аптекой(по мне так этот врач мало компетентен в этом вопросе)+добавить Лекролин. Мы почитали книгу доктора Комаровского Лекарства(справочник). И в итоге приобрели Зовиракс+Лекролин и сейчас этим лечим в комплексе Офтокв. и Солкосер-м.
А ещё,пока мы находимся дома целый месяц, ПРОШЁЛ внутренний насморк,который у ребёнка присутствовал и почти не проходил с 2015 года. Были у лора в 16-году,он провёл эндоскопию и сказал-аденоидный отёк (т.е. аденоиды НЕ увеличены,а просто отёк). Думаю, это тоже могло повлиять.
В данный момент при лечении ребёнка беспокоит колющая боль в глазу (периодами и при закладывании мазей и капель).
Сдавали на я/г,я/о,ц/л-не выявлено. Понимаю-назначают только для "отвода глаз".
Лечение, которое мы проводили, начиная с осени 2016-го года, затем всю зиму и всю весну 2017-го: Офтальмоферон(не расстаёмся с ним), Тобрадекс(назначали несколько раз), Софрадекс(несколько раз), Дикло-ф,Эритромициновая мазь, Рибофлавин(целый месяц), Визин классический(сами назначали, когда не могли попасть к врачу).
2. Про иммунитет глаз: как нам его восстанавливать? Читала у вас на страничке, что во время лёгкого, вирусного конъюнктивита не нужны антиб-ки, что иммунитет сам должен выработаться. А как быть в нашем случае? Ведь там практически весь год антибиотики, а в настоящее время тем более. Есть ли капли для улучшения флоры глаз?
3. Можно ли купать и стричь ребёнка? А то нам ведь и это категорически запретили,даже мыться ниже шеи.
4. Может ли этот кератит появиться из-за бинокля? Как-то в него ребёнок поглядывал на птичек.
5. Мы сдавали все анализы, которые назначил аллерголог-иммун-г. Нам назначили сдать на зостер, а у нас результат ВПГ 1 и 2(это в платной лаборатории нам сказали, что это то же самое). И опять же из книги доктора ЕО я узнаю, зостер-это 3-тип герпеса. Получается, нам придётся теперь его сдать. ВЫ написали:"нужно попытаться установить причину". Хорошо. Как ещё выявлять? Что нужно ещё сдавать помимо тех,которых мы сдали?
6. Я практически уверена, что это из-за герпеса,т.к. началось всё после ветрянки.Есть ли БОЛЬШАЯ вероятность, что это герпес(зостер)? Ну а так же на фоне энтеробиоза. Стоит ли энтеробиоз считать причиной кератита?
7. Нам назначают антибиотики и различные мази. Правый глаз здоров. Капать и мазать в оба глаза или только в один? Если в оба, то как скажется лечение на здоровом глазе?Если уже начала в оба, то можно ли резко прекращать или уменьшить в количестве закапываний для здорового глаза?
8. Я читала у вас правила использования антиб-ов местно, но мало что поняла. Т.е. поняла, что надо смотреть на возраст. А так же читала о других лекарственных препаратах. Но как я могу сама всё это определять. Если врач назначает, то ОН компетентен в этом вопросе- НЕ Я!?
9. Мы уже прошли 8 врачей-окулистов. Где же нам искать хорошего, который осмотрит, выявит причину и назначит? Была б моя воля-я бы приехала к вам! А возможно ли приехать к вам на приём?
10. Какое лечение ВЫ бы нам посоветовали.
11. Следует ли нам посетить аллерголога-иммунолога(он у нас только платный)? Ведь он действительно пытался выявить причину, а мы не пошли, потому что нам окулист сказал не нужно(хоть сама и бесплатный врач).
12. Если уж это на самом деле зостер, то после "вылечивания" с каждым ОРВИ это будет отражаться на глазах? Это на всю жизнь? Что нас ждёт? ВОЗМОЖНО ЛИ ЭТО ВООБЩЕ ВЫЛЕЧИТЬ.
13. Если раньше врачи ничего не могли увидеть, то может ли быть это от сломанных очков развиться в кератит? Но глаза беспокоили ещё задолго до этого.
14. Может ли возникнуть потеря зрения, даже если лечим?
15. Если я правильно понимаю, значит аллергический кератит то появл-ся,то проходит. А как проявляется герпетический кератит? Так же или по-другому?
16. Если к вам попасть невозможно,то есть вариант съездить в Красноярск,там говорят очень хорошая глазная больница. Как вы думаете-стоит ли нам вообще обращаться к нашим окулистам, может у нас только один путь- к аллергологу-иммунологу?
17. Ещё у ребёнка сильный запах изо рта, почти такой же,как и у мужа(но у мужа сильнее и хуже). Как-то после антиб-ов такое появилось,брали у реб-ка мазок из зева-носа,была кандида,назначали Нистатин и Мирамистил-помогло,затем снова после антиб-ов появился,так и не проходит,Нистатин уже не помогает. Может ли это быть связано с кератитом?
18. А можно ли нам Полудан ? Случайно наткнулась на вашем сайте
Или Окомистин ?
Жаль,только сейчас про них узнаю.
19. Было бы здорово, если бы была снята передача доктором ЕО на тему кератит.
20. Также раньше давала ему рыбий жир(это было задолго до ветрянки) и и на фоне этого проявлялись аллергические реакции: сыпь небольшая, в 16-году весной была крапивница-лечили в стационаре. После осенью-энтеробиоз. Если это паразиты от рыбьего жира, то могут ли они повлиять так на глаза?
21. А ещё перенесли до этого раза 3 стрептодермию. Мог ведь и стрептоккок на глаз "попасть"?
Ещё больше расстроилась, когда увидела это письмо:
Что вы можете сказать об этом письме? И мы ездим лечиться в Уфу, и нам "постоянно что-то выписывают". Неужели причина в залечивании?
Думаю, что ничего не упустила,расписала всё до деталей. Умоляю,пожалуйста, Екатерина Александровна,ответьте и посоветуйте что же нам делать. Заранее благодарна вам за ответ!
Читайте также:


