Роспотребнадзора о ситуации с особо опасными инфекционными болезнями
Особо опасные инфекции (ООИ) — высокозаразные заболевания, которые появляются внезапно и быстро распространяются, охватывая в кратчайшие сроки большую массу населения. ООИ протекают с тяжелой клиникой и характеризуются высоким процентом летальности.
Группы и перечень особо опасных инфекций
На карантинные инфекции (конвенционные) распространяются международные санитарные соглашения (конвенций — от лат. conventio — договор, соглашение). Соглашения представляют собой документ, включающий в себя перечень мероприятий по организации строгого государственного карантина. Соглашение ограничивает передвижение больных. Нередко для карантинных мероприятий государство привлекает военные силы.
- полиомиелит,
- чума (легочная форма),
- холера,
- натуральная оспа,
- желтая лихорадка,
- лихорадка Эбола и Марбург,
- грипп (новый подтип),
- острый респираторный синдром (ТОРС) или Sars.
Рис. 1. Объявление карантина в очаге заболевания.
Несмотря на то, что натуральная оспа считается побежденным заболеванием на Земле, она включена в перечень особо опасных инфекций, так как возбудитель этого заболевания может быть сохранен в некоторых странах в арсенале биологического оружия.
- сыпной и возвратный тифы,
- грипп (новые подтипы),
- полиомиелит,
- малярия,
- холера,
- чума (легочная форма),
- желтая и гемморагические лихорадки (Ласса, Марбург, Эбола, Западного Нила).
- СПИД,
- сибирская язва, сап,
- мелиоидоз,
- туляремия,
- бруцеллез,
- риккетсиоз,
- орнитоз,
- арбовирусные инфекции,
- ботулизм,
- гистоплазмоз,
- бластомикозы,
- менингококковая инфекция,
- лихорадка денге и Рифт-Валли.
- чума,
- холера,
- натуральная оспа,
- желтая лихорадка,
- сибирская язва,
- туляремия.
Микробиологическое подтверждение инфекционного заболевания является самым важным фактором в борьбе с особо опасными заболеваниями, так как именно от него зависит качество противоэпидемических мероприятий и адекватность лечения.
Особо опасные инфекции составляют основу биологического оружия. Они способны в короткое время поразить огромную массу людей. Основу бактериологического оружия составляют бактерии и их токсины.
Бактерии, вызывающие чуму, холеру, сибирскую язву и ботулизм, и их токсины используются как основа биологического оружия.
Признанным обеспечивать защиту населения РФ от биологического оружия является Научно-исследовательский институт микробиологии Министерства обороны.
Рис. 2. На фото знак биологического оружия — ядерного, биологического и химического.
Особо опасные инфекции в России
Чума — особо опасная инфекция. Относится к группе острых инфекционных зоонозных трансмиссивных заболеваний. Около 2 тыс. человек ежегодно заражается чумой. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии.
Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу. Она имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям и далее по всему организму.
Рис. 3. На фото возбудители чумы. Флюоросцентная микроскопия (слева) и компьютерная визуализация возбудителя (справа).
Легко восприимчивы к чумной палочке грызуны: тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши. Из животных — верблюды, кошки, лисицы, зайцы, ежи и др.
Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания.
Рис. 4. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии (слева) и черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др. (справа).
Рис. 5. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.
Рис. 6. На фото момент укуса блохи.
Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь). Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки. Особо опасны больные легочной формой чумы. Инфекция от них распространяется воздушно-капельным путем.
Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны).
Рис. 7. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса (септическая форма чумы).
От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию (легочная форма чумы).
В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Рис. 8. На фото септическая форма чумы — последствия ДВС-синдрома
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Больные с подозрением на чуму срочно госпитализируются. Контактные лица проходят антибактериальное лечение и вакцинацию.
Подробно о заболевании и его профилактике читайте статьи:
Холера — особо опасная инфекция. Заболевание относится к группе острых кишечных инфекций. Возбудитель холеры холерный вибрион (Vibrio cholerae 01). Существует 2 биотипа вибрионов серогруппы 01, отличающихся друг от друга по биохимическим характеристикам: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor).
Рис. 9а. На фото возбудитель холеры — холерный вибрион (компьютерная визуализация).
Носители холерного вибриона и больные холерой являются резервуаром и источником инфекции. Самыми опасными для заражения являются первые дни заболевания.
Вода – основной путь передачи инфекции. Инфекция так же распространяется с грязными руками через предметы быта больного и пищевые продукты. Переносчиками инфекции могут стать мухи.
Рис. 9б. Вода – основной путь передачи инфекции.
Возбудители холеры попадают в желудочно-кишечный тракт, где, не выдерживая его кислого содержимого, массово гибнут. Если желудочная секреция снижена и рН >5,5, вибрионы быстро проникают в тонкий кишечник и прикрепляются к клеткам слизистой оболочки, при этом не вызывая воспаления. При гибели бактерий, выделяется экзотоксин, приводящий к гиперсекреции клетками слизистой оболочки кишечника солей и воды.
Рис. 10. На фото холера — крайняя степень обезвоживания.
Результат простой микроскопии испражнений помогает установить предварительный диагноз уже в первые часы заболевания. Методика посева биологического материала на питательные среды является классическим методом определения возбудителя заболевания. Ускоренные методики диагностики холеры только подтверждают результаты основного метода диагностики.
Лечение холеры направлено на восполнение потерянной в результате заболевания жидкости и минералов и борьбу с возбудителем.
Основу профилактики заболевания составляют мероприятия по предупреждению распространения инфекции и попадания возбудителей в питьевую воду.
Рис. 11а. Одно из первых лечебных мероприятий – организация внутривенного введения растворов для восполнения потерянной в результате заболевания жидкости и минералов.
Подробно о заболевании и его профилактике читай статьи:
Возбудитель сибирской язвы — бактерия Bacillus anthracis (род Bacillaeceae) обладает способностью к спорообразованию. Эта особенность позволяет ей десятилетия выживать в почве и в выдубленной коже от больных животных.
Рис. 11б. На фото возбудитель сибирской язвы — бактерия Bacillus anthracis (род Bacillaeceae) слева и возбудитель в спорообразном состоянии (справа).
Человек заражается сибирской язвой от домашних травоядных животных – овец, крупного и мелкого рогатого скота, коней, верблюдов, ослов, оленей и свиней. Бактерии выделяются во внешнюю среду с мочой, слюной, калом, молоком и выделениями из ран.
После смерти обсемененными бактериями остаются все органы животного, включая кожу, мех, шерсть и даже кости.
Рис. 12. На фото сибирская язва у коровы.
Существует множество путей заражения сибирской язвой, но самым распространенным считается контактный путь.
Различают четыре клинических формы заболевания:
- кожная форма (95 – 97% случаев),
- легочная форма,
- кишечная форма (самая редкая, составляет 1%),
- септическая форма.
Кожная форма сибирской язвы (карбункулезная) является самой распространенной.
Рис. 13. На фото сибирская язва, карбункул на лице (слева) и сибиреязвенный конъюнктивит (справа).
Методика посева биологического материала на питательные среды является классическим методом определения возбудителя сибирской язвой. Результаты получаются через 36 – 48 часов. Результат простой микроскопии помогает установить предварительный диагноз.
Лечение сибирской язвы направлено на борьбу с возбудителем, устранение проявлений всех звеньев патологического процесса и повышение защитных сил организма больного.
Профилактика заболевания проводится в тесном контакте с ветеринарной службой.
Рис. 14. Туши и шкуры больных животных сжигаются, а территория дезинфицируется.
Сибирская язва за последние пять лет зарегистрирована в Северо-Кавказском, Южном и Сибирском федеральных областях РФ. Всего заболело 40 человек. Это количество превысило число больных, выявленных за предыдущие пять лет, на 43%. Споры сибирской язвы сохраняются в некоторых странах мира в арсенале биологического оружия.
Подробно о заболевании и его профилактике читай статьи:
Натуральная оспа — особо опасная инфекция из группы антропонозов. Одна из самых заразных вирусных инфекций на планете. Ее второе название черная оспа (Variola vera). Болеют только люди. Натуральную оспу вызывают два вида вирусов, но только один из них — Variola major является особо опасным, так как вызывает заболевание, летальность (смертность) от которого достигает 40 — 90%.
Вирусы передаются от больного воздушно-капельным путем. При контакте с больным или его вещами вирусы проникают через кожу. Плод поражается от больной матери (трансплацентарный путь).
Рис. 15. На фото вирус натуральной оспы (компьютерная визуализация).
Выжившие после оспы люди частично или полностью теряют зрение, а на коже на местах многочисленных язв остаются рубцы.
1977 год знаменателен тем, что на планете Земля, а точнее в Сомалийском городе Марка, был зарегистрирован последний больной с натуральной оспой. А в декабре этого же года этот факт был подтвержден Всемирной организацией здравоохранения.
Несмотря на то, что натуральная оспа считается побежденным заболеванием на Земле, она включена в перечень особо опасных инфекций, так как возбудитель этого заболевания может быть сохранен в некоторых странах в арсенале биологического оружия. Сегодня вирус черной оспы храниться только в бактериологических лабораториях России и США.
Рис. 16. На фото черная оспа. Язвы на коже появляются в результате поражения и гибели росткового слоя эпидермиса. Деструкция и последующее нагноение приводит к формированию многочисленных пузырьков с гноем, заживающих рубцами.
Рис. 17. На фото черная оспа. Видны многочисленные язвочки на коже, покрытые корочками.
Желтая лихорадка внесена в перечень особо опасных инфекций в России из-за опасности завоза инфекции из-за рубежа. Заболевание входит в группу острых геморрагических трансмиссивных заболеваний вирусной природы. Широко распространено в Африке (до 90% случаев) и Южной Америке. Переносчиками вирусов являются комары. Желтая лихорадка входит в группу карантинных инфекций. После заболевания остается стойкий пожизненный иммунитет. Вакцинирование населения является важнейшим компонентом профилактики заболевания.
Рис. 18. На фото вирус желтой лихорадки (компьютерная визуализация).
Рис. 19. На фото комар Aedes aegypti. Является переносчиком лихорадки населенных пунктов, которая является причиной самых многочисленных вспышек и эпидемий.
Рис. 20. Лихорадка джунглей передается комарами от больных обезьян.
Рис. 21а. На фото желтая лихорадка. На третий день заболевания у больного желтеют склеры.
Рис. 21б. На фото желтая лихорадка. У больных на третий день заболевания желтеют склеры, слизистая оболочка полости рта и кожные покровы.
Рис. 22. На фото желтая лихорадка. Течение заболевания разнообразное — от умеренного лихорадочного до тяжелого, протекающего с тяжелым гепатитом и геморрагической лихорадкой.
Рис. 23. Перед выездом в страны, где распространено заболевание, необходимо сделать прививку.
Туляремия — особо опасная инфекция. Заболевание входит в группу острых зоонозных инфекций, которые имеют природную очаговость.
Болезнь вызывается мелкой бактерией Francisella tularensis, грамм отрицательной палочкой. Возбудители туляремии устойчивы к низкой температуре и высокой влажности.
Рис. 24. На фото возбудители туляремии — Francisella tularensis под микроскопом (слева) и компьютерная визуализация возбудителей (справа).
В природе палочки туляремии поражают зайцев, кроликов, водяных крыс, мышей полевок. При контакте с больным животным инфекция передается человеку. Источником инфекции могут стать зараженные пищевые продукты и вода. Возбудители могут попасть при вдыхании инфицированной пыли, которая образуется при обмолке зерновых продуктов. Инфекцию переносят слепни, клещи и комары.
Туляремия является высокозаразным заболеванием.
Рис. 25. На фото носители возбудителей туляремии.
Болезнь протекает в виде бубонной, кишечной, легочной и септической форм. Чаще всего поражаются лимфоузлы подмышечной, паховой и бедренных областях.
Палочки туляремии высокочувствительны к антибиотикам группы аминогликозидов и тетрациклина. Нагноившиеся лимфоузлы вскрываются хирургическим путем.
Рис. 26. На фото туляремия. Поражение кожи на месте укуса грызуна (слева) и бубонная форма туляремии (справа).
Мероприятия по эпидемическому надзору за заболеванием направлены на предупреждение заноса и распространение инфекции. Своевременно выявленные природные очаги заболевания среди животных и проведение дератизационных и дезинсекционных мероприятий предупредят заболевания среди людей.
Особо опасные инфекции представляют исключительную эпидемическую опасность. Меры по профилактике и распространению этих заболеваний закреплены в Международных медико-санитарных правилах, которые были приняты на 22-й сессии Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года.
Подробно о профилактике туляремии читай статью
Особо опасные инфекции (ООИ) — высокозаразные заболевания. Они в кратчайшие сроки способны поразить большую массу населения. Среди них выделены карантинные инфекции, на которые распространяются международные санитарные соглашения.
[youtube.player]Цель и задачи противоэпидемического обеспечения населения в чрезвычайных ситуациях
Основные принципы обеспечения санитарно-эпидемиологической безопасности населения в районах стихийных бедствий и катастроф
Противоэпидемическое обеспечение в ЧС организуется и проводится в целях предупреждения возникновения и распространения массовых инфекционных заболеваний, сохранения здоровья населения и поддержания его трудоспособности.
Организация и проведение экстренных санитарно-
противоэпидемических мероприятий в чрезвычайных ситуациях
строятся на общих принципах охраны здоровья, оказания санитар
но-эпидемиологической и медицинской помощи населению в рай
онах бедствия, предупреждения возникновения и распространения
инфекционных заболеваний. Учитываются уровень, характер пора
жения, медико-социальные особенности санитарно-
эпидемиологического обеспечения населения, резкое изменение ус
ловий его жизнедеятельности. Это может быть достигнуто:
• мерами профилактики, прогнозирования, предупреждения;
• проведением санитарно-эпидемиологического надзора за усло
виями производственной деятельности на сохранившихся объ
ектах зоны ответственности, соблюдением санитарных норм и
правил при размещении, питании, водоснабжении, банно-
прачечном и медицинском обслуживании населения, эвакуи
руемого и оставшегося в зоне катастрофы, медицинским кон
тролем за захоронением погибших и умерших от инфекционных
заболеваний и других причин, организацией санитарно-
эпидемиологической экспертизы и лабораторного контроля воз
духа, продовольствия, питьевой воды, медицинского имущества;
• комплексом мероприятий по предупреждению заноса, возник
новения и распространения инфекционных заболеваний среди
пострадавшего населения, по выявлению, локализации и ликви
дации эпидемических очагов.
Основными принципами организации противоэпидемического обеспечения населения в чрезвычайных ситуациях являются:
• единый подход к организации противоэпидемических меро
приятий с построением общей системы противодействия факто
рам катастроф;
• постоянная готовность сил и средств Роспотребнадзора и сани
тарно-эпидемиологических учреждений министерств и ве
домств, мобильность формирований в организации и проведе
нии экстренных противоэпидемических мероприятий в чрезвы
чайных ситуациях;
• соответствие содержания и объема мероприятий санитарно-
эпидемиологической обстановке, характеру деятельности и воз
можностям учреждений и формирований Роспотребнадзора;
• дифференцированный подход к формированию сил и средств с
учетом региональных особенностей, уровня и характера потен
циальной опасности территорий;
• взаимодействие Роспотребнадзора с органами и учреждениями
Минздравсоцразвития России, Минобороны России, МЧС Рос
сии, МВД России и другими ведомствами.
Основной целью противоэпидемического обеспечения населения в чрезвычайных ситуациях является предупреждение возникновения, снижение и ликвидация инфекционной заболеваемости населения, недопущение распространения особо опасных и опасных инфекционных болезней в зоне чрезвычайной ситуации и предупреждение выноса инфекций за ее пределы, а также поддержание санитарно-эпидемиологической безопасности в зоне чрезвычайной ситуации и в районах временного размещения эвакуируемого населения.
Поставленная цель достигается решением комплекса следующих задач.
На федеральном уровне:
• разработкой и внедрением принципов единой государственной политики в области обеспечения санитарно-эпидемиологической безопасности, охраны и укрепления здоровья всех категорий населения, снижения отрицательного влияния биологических факторов окружающей среды;
• осуществлением санитарно-эпидемиологического надзора за
разработкой новых технологий и производств, размещением и
функционированием потенциально опасных объектов;
• научной разработкой и внедрением наиболее прогрессивных
способов иммунной защиты и гигиенического воспитания насе
ления, приемов и методов работы в сети наблюдения и лабора
торного контроля, новых направлений по ликвидации эпидеми
ческих очагов,
• слежением за вирулентными свойствами возбудителей опасных
инфекционных заболеваний, уровнем и динамикой специфиче
ского иммунитета у наиболее уязвимых групп населения;
• взаимодействием органов, учреждений и формирований меди
цины катастроф различных министерств и ведомств по вопросам
оказания помощи в проведении противоэпидемических меро
приятий;
• совершенствованием информационно-аналитического обеспече
ния и подготовки кадров к работе в условиях воздействия фак
торов катастроф и ликвидации медико-санитарных последствий
ЧС;
• использованием международного опыта в предупреждении и
ликвидации эпидемиологических последствий чрезвычайных
ситуаций.
На межрегиональном уровне:
• разработкой нормативных и методических документов в области
обеспечения санитарно-эпидемиологической безопасности, в
том числе взаимодействия учреждений и формирований при ли
квидации эпидемических очагов в зоне ЧС и за ее пределами,
организации лечения инфекционных больных на этапах эвакуа
ции;
• контролем за исполнением санитарного законодательства РФ, в
субъектах Российской Федерации, входящих в состав региона;
участием в социально-гигиеническом и экологическом монито
ринге и слежении за уровнем содержания микроорганизмов в
воздухе, почве, воде, продовольственном сырье и пищевых про
дуктах;
• разработкой и реализацией неотложных мер по повышению са
нитарно-эпидемиологической надежности водоснабжения, орга
низации питания населения, сбора и утилизации бытовых и про
изводственных отходов, по снижению уровня заболеваемости
особо опасными инфекциями и осуществлению комплекса мер по усилению охраны территории пострадавшего региона от завоза и распространения особо опасных и опасных инфекционных заболеваний людей и животных, соблюдением на этапах медицинской эвакуации противоэпидемического режима, при появлении особо опасных инфекционных заболеваний - введением строгого противоэпидемического режима;
• эффективным и рациональным использованием сил и средств
РСЧС, расположенных в регионе, их своевременным маневром
при оказании помощи инфекционным больным и проведении
противоэпидемических мероприятий в эпидемических очагах.
На региональном (территориальном) уровне:
• постоянным социально-гигиеническим мониторингом за уров
нем инфекционной заболеваемости, динамикой специфического
и неспецифического иммунитета, реализацией мероприятий по
усилению иммунной защиты населения;
• осуществлением санитарно-эпидемиологического надзора за
объектами водоснабжения, предприятиями общественного пи
тания, детскими и другими учреждениями, расположенными в
зоне ЧС;
• проведением санитарно-эпидемиологической разведки и инди
кации патогенных биологических агентов, наблюдения и лабо
раторного контроля на объектах и в коллективах, неблагополуч
ных по инфекционным заболеваниям;
• выработкой рекомендаций по противоэпидемическому режиму
на объектах экономики, обеззараживанию территории, помеще
ний, транспорта в зависимости от устойчивости возбудителя
опасного инфекционного заболевания;
• контролем за полнотой и качеством дезинфекционных меро
приятий и санитарной обработки населения, проводимых дру
гими ведомствами и службами, за соблюдением противоэпиде
мического режима при эвакуации населения и больных;
• своевременным переходом лечебно-профилактических учреж
дений на работу в условиях строгого противоэпидемического
режима,
• целенаправленной работой кабинетов инфекционных заболева
ний, клинико-диагностических и микробиологических лабора
торий при проведении массовых исследований по эпидемиче
ским показаниям;
• регулярной подготовкой врачей общей практики, терапевтов,
педиатров и врачей скорой медицинской помощи по вопросам
особенностей эпидемического процесса и клинического течения
инфекционной патологии в чрезвычайных ситуациях;
• обучением населения способам защиты от инфекционных бо-
лезней и поведению в очагах массовых инфекционных заболе
ваний,
• созданием и поддержанием специальных финансовых и матери
альных фондов, резерва лабораторного оборудования, средств
индивидуальной защиты, запасов диагностических и иных пре
паратов, питательных сред, дезсредств и другого расходного
имущества;
• проведением экстренной (общей и специальной) и специфиче
ской профилактики по эпидемическим показаниям;
• выявлением, изоляцией и госпитализацией больных, соблюде
нием правил выписки реконвалесцентов, наблюдения за перебо
левшими и подвергшимися риску заражения, а также захороне
ния умерших;
• проведением изоляционно-ограничительных и режимно-
карантинных мероприятий при угрозе и после появления очагов
опасных инфекционных заболеваний.
Раннее оповещение об эпидемиях - это сведения об обострении эпидемической ситуации, угрозе возникновения и распространения массовых заболеваний опасными инфекциями, передаваемые в установленной форме по каналам связи для учреждений и органов управления Роспотребнадзора, РСЧС и ВСМК.
Раннее оповещение является важным компонентом в системе мер по обеспечению готовности к ликвидации эпидемии, рациональному использованию имеющихся ресурсов и включает в себя осуществление мер эпидемиологического надзора за опасными и особо опасными инфекциями, выявление ведущих факторов эпидемического процесса в районе бедствия и разработку рекомендаций но ослаблению их воздействия на наиболее уязвимые контингенты населения. Важным является своевременное, достоверное, доста-i очное и проводимое в доступной форме информирование органов
управления, учреждений и формирований Роспотребнадзора, ВСМК и МЧС об изменениях санитарно-эпидемиологической обстановки, угрозе появления особо опасных и опасных инфекций, нарушениях требований противоэпидемического режима на этапах эвакуации пострадавших, эффективности режимно-карантинных и изоляционно-ограничительных мероприятий. Необходимо проводить санитар-но-разъяснительную работу среди населения и доведение до работников здравоохранения сведений об ухудшении эпидемической ситуации и правовое регулирование объема и темпов прохождения информации об угрозе эпидемии.
Вспышки инфекционных болезней могут быть выявлены привычными путями и способом действия по эпидемиологическому надзору и, когда это оправданно, специальным дополнительным активным надзором за теми болезнями, которые представляют наибольшую потенциальную опасность.
Эпидемиологический надзор в ЧС - это система мероприятий по сбору, передаче и анализу информации, характеризующей санитарно-эпидемиологическую ситуацию, сложившуюся в результате катастрофы и представляет собой проведение оперативных эпидемиологических обследований, направленных на выявление случаев инфекционных болезней, которые с наибольшей вероятностью могут вызвать эпидемии, в целях своевременного реагирования на изменения эпидемиологической обстановки и предупреждения развития эпидемического процесса. Такой надзор должен быть оперативным, чтобы можно было незамедлительно исследовать подозрительные случаи для быстрого выявления источника инфекции и оценить возможность распространения заболевания. Кроме того, распространенность инфекционных болезней должна оцениваться через определенные промежутки времени с помощью многоцелевых серологических, микробиологических обследований, а также обследований с целью выявления переносчиков и резервуаров инфекции
Активный эпидемиологический надзор в зонах катастроф проводится группой санитарно-эпидемиологической разведки (ГСЭР) и санитарно-эпидемиологическими бригадами (СЭБ). Он должен быть ограничен перечнем болезней, представляющих особую опасность, или определенным отрезком времени, когда оправдано проведение специального эпидемиологического наблюдения.
Показаниями для проведения эпидемиологического надзора в ЧС являются:
• эпидемиологическая опасность болезни (ей) для населения,
• местная эндемичность или тесные связи с активными эпидеми
ческими (эпизоотическими) очагами, расположенными на тер
ритории другого региона;
• появление "новой" болезни (например, геморрагическая лихо
радка Эбола) с неизвестным механизмом распространения в зо
нах ЧС,
• отсутствие или низкий уровень иммунитета в определенных
группах населения;
• климатические факторы (засуха, наводнение) или социальные
явления (миграция населения), которые могут способствовать
передаче возбудителей инфекции.
Информация об эпидемиях, неблагоприятных изменениях санитарно-эпидемиологической обстановки представляется в Федеральные органы Роспотребнадзора; в управление МЧС территориального уровня, который информирует вышестоящие органы управления о характере чрезвычайной эпидемической ситуации. При передаче информации представляются следующие данные:
• о факте эпидемии, ее масштабе и прогнозе развития;
• о состоянии природной среды и потенциально опасных объек
тах;
• о силах и средствах Роспотребнадзора и Росздрава, имеющихся
в очаге;
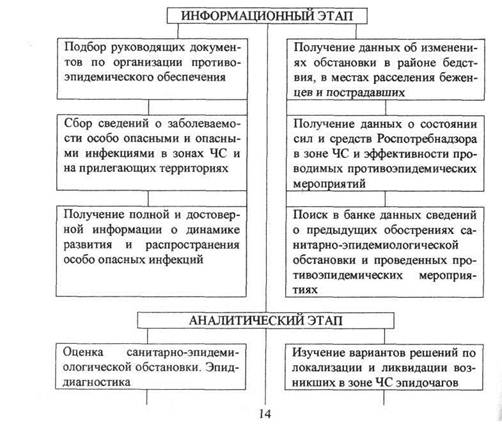
Содержание и последовательность управленческой деятельности органов и учреждений Роспотребнадзора в ЧС представлены на рис. 1.
Порядок передачи информации с учетом содержания и срочности:
• экстренные уведомления и оповещения о прогнозе и факте чрез
вычайной ситуации регионального и местного масштаба и о
принимаемых мерах - незамедлительно вне зависимости от вре
мени суток,
• срочная информация о неблагоприятных изменениях обстановки
и о ходе работ по их ликвидации - не позднее 2 часов с момента
уведомления о событии (запросы срочной справочной информа
ции). Порядок представления внеочередной информации о воз
никновении ЧС санитарно-эпидемиологического характера
представлена на схеме 1,
 |
 |
уведомления и оповещения о прогнозе и факте угрозы чрезвычайных ситуаций и информация по управлению силами и средствами, не связанные с угрозой населению и не носящие экстренного (срочного) характера, справочная информация - в течение 24 часов с момента получения (выработки) информации или получения запроса на выдачу справки, обобщенная информация о событиях за сутки при проведении работ по ликвидации последствий ЧС, периодическая фоновая информация о биологической, химической, радиационной и гидрометеорологической обстановке не экстренного (не срочного) содержания - оперативной сводкой к 8 часам следующих суток;
информация о состоянии промышленной и экономической безопасности и другие виды информации не экстренного (не срочного) содержания - по установленному регламенту.
Рис.1. Содержание и последовательность управленческой деятельности органов и учреждений Роспотребнадзора в ЧС.
Информация может передаваться в формализованном и неформализованном виде. Конкретные формы представления информации устанавливаются вышестоящим органом управления для нижестоящих органов, непосредственно подчиненных ему. Передача сообщений в неформализованном виде допускается, если сообщение содержит информацию экстренного характера или оно отсутствует в установленной форме.
При представлении сообщений в формализованном виде должны быть отражены следующие вопросы:
• тип ЧС, место, масштаб, причины,
• характеристика ЧС: численность населения в зоне ЧС, число
пострадавших, заболевших инфекционной болезнью, умерших
(погибших), эвакуированных, подвергнутых комбинированному или сочетанному воздействию факторов ЧС;
• оказание первой медицинской помощи, госпитализация (коли
чество человек);
• привлекаемые силы и средства для ликвидации последствий ЧС;
• сведения о противоэпидемической работе, выявлено заболев
ших, подвергшихся риску заражения, проведено профилактиче
ских прививок и охвачено экстренной профилактикой, умерло,
установлен карантин (площадь, количество объектов или насе
ленных пунктов), организовано карантинных постов, числен
ность людей в обсервации и другие необходимые данные;
• дополнительная информация, наличие эпизоотии, территорий
заражения токсическими или радиоактивными веществами, бы
товыми или промышленными сточными водами, санитарно-
гигиеническая характеристика мест проживания и труда, путей
перемещения и медицинской эвакуации, запасы антибиотиков и
других медикаментов, медимущества, прививочного материала,
антисептиков и дезинфектантов, состояние дезтехники, уком
плектованность специалистами и их квалификация и другие дан
ные.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Читайте также:


